Lékařský expert článku
Nové publikace
Vyšetření dýchacích cest
Naposledy posuzováno: 05.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
Navzdory velkým úspěchům ve vývoji speciálních metod pro studium stavu dýchacích orgánů má mnoho metod fyzikálního vyšetření popsaných R. Laennecem stále prvořadý význam. Nyní se však snažíme identifikovat pouze ty příznaky, které mají skutečně důležitou diagnostickou hodnotu, s vědomím, že u některých plicních onemocnění (například bronchogenní rakoviny nebo tuberkulózy) výskyt těchto příznaků často naznačuje poměrně výrazné stádium onemocnění a pro včasnou diagnózu je nutné použít jemnější metody.
Dalším rozdílem moderní etapy výzkumu dýchacího systému je výrazně větší pozornost věnovaná fyziologii dýchání, vztahu mezi klinickými příznaky a poruchami funkce zevního dýchání a funkčním, a nejen anatomickým, změnám.
Současná fáze chápání patologických procesů probíhajících v dýchacích orgánech je nemožná bez znalosti ochranných mechanismů, které brání pronikání mikroorganismů, prachových částic, toxických látek, rostlinného pylu atd. Kromě anatomických bariér (hrtan, epiglottis, četné dělení a zúžení bronchiálního stromu), bohaté vaskularizace sliznice dýchacích cest a kašlacího reflexu hraje velmi důležitou roli v ochraně dýchacích orgánů mukociliární transport prováděný řasinkovým epitelem průdušek, stejně jako tvorba tracheobronchiálního sekretu obsahujícího biologicky aktivní látky (lysozym, laktoferin, α1-antitrypsin) a imunoglobuliny všech tříd syntetizované plazmatickými buňkami, ale především IgA. Na úrovni terminálních průdušek, alveolárních vývodů a alveol plní ochrannou funkci především alveolární makrofágy a neutrofilní granulocyty s výraznou chemotaxí a fagocytózou, a také lymfocyty, které vylučují lymfokiny aktivující makrofágy. Zvláštní význam v ochranných mechanismech dýchacích orgánů má broncho-asociovaná lymfoidní tkáň (BALT), stejně jako reakce humorální (imunoglobuliny tříd A a G) imunity. Důležité místo v ochraně plic zaujímá jejich plná ventilace.
Všechny tyto mechanismy ochrany dýchacích cest lze a měly by být nyní studovány u každého jednotlivého pacienta, což umožňuje podrobnější prezentaci charakteristik vyvíjejícího se onemocnění, a tedy i volbu racionálnější léčby.
Při vyšetření dýchacích orgánů (které, stejně jako ve všech ostatních případech, začíná výslechem, následuje inspekce, palpace, perkuse a auskultace ) je hlavní otázkou, na kterou je třeba odpovědět, určení převládající lokalizace procesu: dýchací cesty, plicní parenchym nebo pleura. Často je postiženo několik částí dýchacího systému současně: například při zánětu plicního laloku (lobární neboli krupózní pneumonie ) se téměř vždy vyskytuje zánět pleurálních listů ( pleuritida ), při fokální pneumonii proces nejčastěji začíná zánětem průdušek ( bronchitida ) a poté se rozvíjí peribronchiální zánět. To činí klinický obraz řady plicních onemocnění rozmanitým a nutí nás hodnotit zjištěné příznaky z různých hledisek.
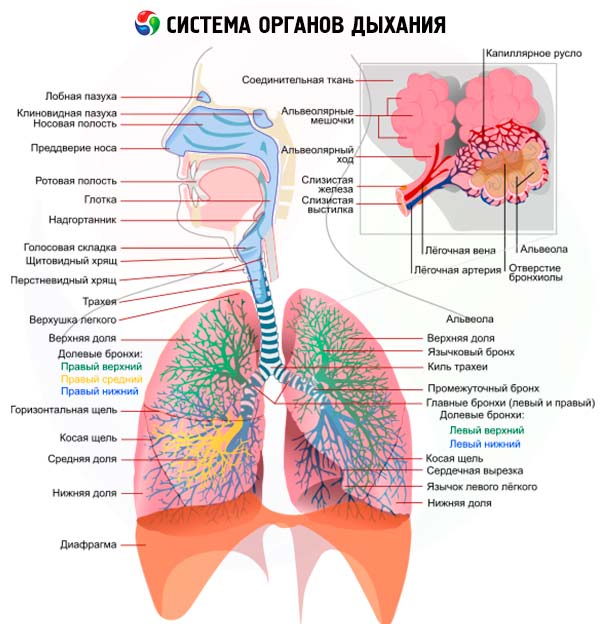
Lékařská anamnéza respiračních onemocnění
Průběžné dotazování nám umožňuje identifikovat rysy vývoje plicní patologie - anamnézu onemocnění. Při studiu onemocnění dýchacího systému by měla být plně využita obecná zásada „nešetřit čas seznámením se s anamnézou“. Specifikuje se časová posloupnost výskytu určitých příznaků onemocnění, rysy jeho počátečního období, relapsy, jejich frekvence a přítomnost provokujících faktorů, povaha a účinnost léčby, výskyt komplikací.
U akutních plicních onemocnění se tedy mohou obecné příznaky, jako je malátnost, zimnice a horečka, objevit několik dní před plicními příznaky (virová pneumonie) nebo téměř současně s nimi ( pneumokoková pneumonie ), a akutně se vyskytující těžká dušnost je velmi důležitým příznakem bronchiálního astmatu, akutního respiračního selhání a pneumotoraxu. Získané výsledky je nutné vyhodnotit pomocí speciálních výzkumných metod (testy sputa a krve, rentgen atd.). Zvláštní význam mají indikace přítomnosti alergických reakcí (kopřivka, vazomotorická rýma, Quinckeho edém, bronchospasmus) v reakci na působení faktorů, jako jsou potraviny, pachy, léky (především antibiotika, vitamíny); v poslední době se věnuje velká pozornost možnosti zhoršení průběhu bronchiálního astmatu při užívání aspirinu a dalších nesteroidních protizánětlivých léků („aspirinové astma“).
Důležitou fází výslechu je pokus o stanovení etiologie onemocnění (infekční, profesní, léčivá).
Řada závažných plicních onemocnění je spojena s více či méně prodlouženým kontaktem s různými průmyslovými (profesionálními) faktory, jako je prach obsahující oxid křemičitý, azbest, mastek, železo, hliník atd. Kromě známých plicních onemocnění z profesionálního prachu ( pneumokoniózy ) se v současnosti stále častěji nachází souvislost mezi plicním onemocněním, jako je exogenní alergická alveolitida, a řadou faktorů prostředí, jako je shnilé seno, syrové obilí atd. („plíce farmáře“, „plíce sýráře“, „plíce drůbežáře“ atd.). Není neobvyklé, že se u pacientů užívajících léky, jako jsou cytostatika, nitrofurany, cordaron a jeho analogy, a také dlouhodobou radioterapii pro různá neplicní onemocnění, vyskytují difúzní plicní změny.
Všechny identifikované znaky průběhu onemocnění by měly být nakonec prezentovány ve formě vhodného grafického obrazu, jehož příkladem může být pozorování pacienta s lobární pneumonií.
Důležité informace lze získat i studiem rodinné anamnézy (rodinná predispozice k bronchopulmonálním onemocněním, jako je bronchiální astma, tuberkulóza nebo přítomnost deficitu α1-antitrypsinu, cystická fibróza ), a také špatných návyků: kouření je obecně uznávaným rizikovým faktorem rakoviny plic, zneužívání alkoholu přispívá k nepříznivému průběhu zápalu plic (hnisavost, tvorba abscesů).
Kouření (zejména cigarety) hraje v anamnéze plicních onemocnění u každého jednotlivého pacienta zvláštní roli, protože onemocnění buď způsobuje, nebo zhoršuje. Proto je důležité, aby lékař znal (zaznamenával) jak počet cigaret vykouřených denně, tak i dobu, po kterou pacient kouří (tzv. „roky spotřebované na cigaretu“). Chronická bronchitida a plicní emfyzém, závažné formy chronické obstrukční plicní nemoci, jsou nejčastější u silných kuřáků;bronchogenní rakovina, jeden z nejčastějších zhoubných nádorů u mužů a stále častější u žen, s kouřením přímo souvisí.
Vyšetření horních cest dýchacích
Přímé vyšetření dýchacích orgánů často začíná vyšetřením hrudníku. Správnější je však předběžné vyšetření horních cest dýchacích, a to vzhledem k důležité roli, kterou mohou hrát různé patologické změny v horních cestách dýchacích při rozvoji plicních onemocnění. Je samozřejmé, že podrobné vyšetření horních cest dýchacích je odpovědností otorinolaryngologa. Lékař jakékoli specializace (a zejména terapeut) však musí znát hlavní příznaky nejčastějších onemocnění nosu, hltanu, hrtanu a ovládat nejjednodušší metody vyšetřování horních cest dýchacích.
Nejprve se zjišťuje, jak volně může pacient dýchat nosem. Pro lepší posouzení nosního dýchání je pacient požádán, aby střídavě uzavíral nosní průchody a postupně přitlačoval levé a pravé křídlo nosu k nosní přepážce. Obtíže s nosním dýcháním jsou častou stížností pacientů a vyskytují se například při vychýlené nosní přepážce, akutní a chronické rýmě a sinusitidě.
Zjišťují, zda má pacient pocit sucha v nose, který se může objevit v počáteční fázi akutní rýmy nebo být pozorován trvale u pacientů s chronickou atrofickou rýmou. Pacienti si často stěžují na výskyt výtoku z nosu. V takových případech se určuje jeho množství (silný výtok u akutní rýmy, řídký, s tvorbou krusty - u atrofické rýmy), povaha (serózní nebo hlenovitý výtok - u akutní katarální rýmy, vodnatý - u vazomotorické rýmy, hustý a hnisavý - u sinusitidy, serózní - u chřipky atd.), a také se zaznamenává, zda je množství výtoku z pravé a levé nosní dutiny stejné.
Velká pozornost by měla být věnována stížnostem pacientů na krvácení z nosu, které může být spojeno s lokálními příčinami (trauma, nádory, ulcerózní léze nosní sliznice) nebo způsobeno některými celkovými onemocněními (například hypertenze, hemoragická diatéza, leukémie, nedostatek vitamínů atd.). Pokud je přítomno krvácení z nosu, zjišťuje se, jak často se u pacienta vyskytuje (epizodicky nebo pravidelně), zda je slabé nebo hojné. Slabé krvácení z nosu nejčastěji samo ustane. Silné krvácení z nosu (nad 200 ml za den) může být doprovázeno obecnými příznaky charakteristickými pro všechna silná krvácení (celková slabost, pokles krevního tlaku, tachykardie) a vyžadovat neodkladná opatření k jeho zastavení (nosní tamponáda). Je třeba mít na paměti, že není vždy možné správně určit objem krvácení z nosu, protože krev stékající po zadní stěně nosohltanu pacienti často polykají.
Někdy si pacienti stěžují také na zhoršení čichu ( hyposmie ) nebo jeho úplnou absenci. Poruchy čichu mohou být spojeny jak s obtížemi s dýcháním nosem, tak s poškozením čichového nervu.
Při zánětu vedlejších nosních dutin (čelních, maxilárních atd.) se může objevit bolest v oblasti kořene nosu, čela, lícních kostí, někdy vyzařující do spánkové oblasti.
Důkladné vyšetření nosní dutiny provádí otorinolaryngolog pomocí rhinoskopie, která zahrnuje použití speciálních nosních zrcátek. Přední část nosní dutiny však lze poměrně dobře vyšetřit i bez použití speciálních technik. Za tímto účelem pacient mírně zakloní hlavu, čtyři prsty (II-V) pravé ruky se položí na jeho čelo a palec stejné ruky se lehce přitlačí (zdola nahoru) na špičku nosu. Dále je třeba věnovat pozornost přítomnosti bolesti při palpaci a poklepávání v oblasti kořene nosu, jeho hřbetu a míst projekce čelních a maxilárních vedlejších nosních dutin. Bolest, stejně jako otok měkkých tkání a hyperémie kůže v těchto oblastech se může objevit při poškození nosních kůstí, zánětlivých onemocněních vedlejších nosních dutin.
Úplné vyšetření hrtanu je možné pouze pomocí laryngoskopie, kterou provádí otorinolaryngolog. V případech, kdy pacienta vyšetřuje lékař jiné specializace, se analyzují jeho stížnosti, které naznačují možné onemocnění hrtanu (například bolest při mluvení a polykání, charakteristické štěkání nebo naopak tichý kašel), identifikují se změny hlasu ( chrapot, afonie) a zaznamenávají se poruchy dýchání (hlasité, napjaté, s obtížemi při nádechu), které se objevují například při stenóze hrtanu.
Při vyšetření hrtanu se posuzují možné změny tvaru (například v důsledku traumatu); při palpaci oblasti hrtanu se zjišťuje přítomnost otoku nebo bolesti (v důsledku traumatických poranění, chondroperichondritidy atd.).
Další metody vyšetření dýchacích orgánů
Pro objasnění diagnózy, stupně aktivity plicního procesu (exacerbace, remise), funkčního stavu dýchacího systému mají velký význam další metody klinického vyšetření, jako jsou krevní testy (včetně imunologických ukazatelů), moč, ale zejména analýza sputa, bronchoalveolární lavážní tekutina, pleurální tekutina, a také radiologické metody, které byly v posledních letech doplněny tomografickými a počítačovými tomografickými vyšetřeními, radiokontrastními metodami (bronchografie, angiopulmonografie), radionuklidovými a endoskopickými metodami (bronchoskopie, torakoskopie, mediastinoskopie), punkční biopsií plic, mediastinálními lymfatickými uzlinami a speciálními cytologickými vyšetřeními. Zvláštní pozornost je věnována studiu funkce vnějšího dýchání.
Potřeba použití dalších výzkumných metod souvisí také se skutečností, že v řadě pozorování celkové vyšetření neodhaluje změny, zejména v raných stádiích onemocnění, které se klinicky neprojevují (například bronchogenní karcinom, drobný tuberkulózní infiltrát). V těchto případech diagnóza závisí na schopnosti použití dalších metod.
Vyšetření sputa
Makroskopické vyšetření sputa bylo diskutováno dříve. Mikroskopické vyšetření sputa (obarvené nátěry) může odhalit převahu neutrofilů, která je spojena s bakteriální infekcí (pneumonie, bronchiektázie atd.), což je u některých pacientů následně potvrzeno detekcí mikrobiálního růstu během kultivace sputa, nebo eosinofilů, což je považováno za charakteristické pro bronchiální astma a další alergická plicní onemocnění. U bronchiálního astmatu lze ve sputu detekovat Curschmannovy spirály (hlienové úlomky spasmaticky zúžených průdušek) a Charcotovy-Leydenovy krystaly (předpokládané jako zbytky eosinofilů). Přítomnost erytrocytů v nátěru naznačuje příměs krve jako známku bronchiálního nebo plicního krvácení. Lze detekovat alveolární makrofágy, což naznačuje, že materiál byl získán z hlubokých úseků dýchacích cest. Pokud obsahují deriváty hemoglobinu (siderofágy, buňky srdeční vady), lze uvažovat o přítomnosti stagnace krve v plicním oběhu (dekompenzovaná mitrální srdeční vada, jiné příčiny srdečního selhání). Obecná mikroskopie sputa může odhalit elastická vlákna - známku destrukce plicní tkáně (absces a gangréna plic, tuberkulóza), stejně jako houbové drúzy. Nejdůležitější metodou studia sputa je identifikace bakterií v nátěrech barvených Gramem, která poskytuje cenné informace o příčině zánětlivého procesu, především pneumonie, a umožňuje cílenější etiologickou léčbu.
Vyšetření lavážní tekutiny
V posledních letech se rozšířilo mikroskopické vyšetření tekutiny získané promytím (z anglického lavage - mytí) stěn subsegmentálních průdušek izotonickým roztokem - bronchoalveolární lavážní tekutina (BALF), která se odsává stejným bronchofibroskopem, jaký byl použit k instilaci roztoku. Normální buněčné složení BALF u nekuřáků na 100-300 ml tekutiny je reprezentováno především alveolárními makrofágy (až 90 %), pásmovými neutrofily (1-2 %), lymfocyty (7-12 %) a bronchiálními epiteliálními buňkami (1-5 %). Důležité diagnostické závěry se činí na základě změn v buněčném složení BALF, aktivity alveolárních makrofágů a řady dalších imunologických a biochemických ukazatelů. Například u tak běžné difúzní plicní léze, jako je sarkoidóza, převažují v BALF lymfocyty nad neutrofily; detekce hub a pneumocyst umožňuje diagnostikovat vzácné varianty bronchopulmonální infekce.
Pleurální punkce
Vyšetření tekutiny získané pleurální punkcí má určitou diagnostickou hodnotu. Stanovuje se její typ (světlá, průhledná, zakalená, hnisavá, krvavá, chylózní), zápach a relativní hustota obsahu bílkovin. V přítomnosti exsudátu (na rozdíl od transudátu) je relativní hustota a obsah bílkovin v získané tekutině vysoký, více než 1,015, respektive 2,5 %; v současnosti se místo Rivoltova testu stanovuje poměr obsahu bílkovin v pleurální tekutině k obsahu bílkovin v plazmě (v přítomnosti exsudátu je více než 0,5).
Rentgenové vyšetřovací metody
Zvláštní význam v diagnostice respiračních onemocnění mají radiologické metody, které potvrzují diagnostické předpoklady vzniklé v předchozích fázích vyšetření, jsou spolehlivé při dynamickém pozorování a v některých případech pomáhají objasnit etiologii onemocnění ještě před obdržením výsledků bakteriologických a cytologických studií. Význam radiologických metod při určování lokalizace plicních změn a pochopení podstaty procesu je bezpodmínečný. Například bronchopneumonie a mykotické léze lze stanovit v jakékoli části plic, lobární a segmentální změny jsou primárně charakteristické pro pneumonii, plicní infarkt a endobronchiální růst nádoru.
V současné době se fluoroskopie používá mnohem méně často, protože zahrnuje vyšší radiační zátěž, interpretace změn je do značné míry subjektivní, srovnávací dynamické pozorování je obtížné, i když použití televizní obrazovky a videozáznamu obrazu umožňuje vyhnout se některým negativním aspektům. Výhodou této metody je možnost studovat plíce během dýchání, zejména pohyby bránice, stav dutin a polohu jícnu.
Rentgenové ( fluorografické ) vyšetření je nejobjektivnější, nejrozšířenější a v podstatě hlavní metodou doplňkového vyšetření, která umožňuje získat přesná data a vyhodnotit je v dynamice. Použití šikmých, laterálních poloh, polohy lordózy (k identifikaci apikálních lokalizací) atd. pomáhá objasnit diagnózu. V tomto případě se analyzují znaky plicního parenchymu, cévní a intersticiální struktury (plicní vzor), hodnotí se kořeny plic a řada dalších částí dýchacího systému. Změny se podrobněji specifikují při tomografii a počítačové tomografii. Tyto metody umožňují identifikovat patologii průdušek, průdušnice (zejména jejích bifurkací), těsnění umístěných v různých hloubkách. Obzvláště informativní je v tomto ohledu počítačová tomografie, která díky použití počítače, který současně v krátkém čase zpracovává data ze stovek transiluminací určité vrstvy tkáně, umožňuje získat informace o velmi malých a pro konvenční rentgenové vyšetření obtížně dostupných útvarech.
Mezi radiologické metody patří také kontrastní angiopulmonografie se zavedením látek obsahujících jód (urotrast, verografin), která pomáhá identifikovat charakteristiky cév plicního oběhu a tepen bronchiálního stromu.
Určitou diagnostickou hodnotu mají data získaná pomocí radionuklidových metod: zavedení radioaktivních izotopů a následné posouzení jejich distribuce v hrudních orgánech pomocí speciálních zařízení (skenery, gama kamery atd.). V pneumologické praxi se obvykle používají radioaktivní izotopy technecia ( 99Tc ), zejména techneciem značený albumin, galium ( 67Ga ), xenon ( 133Xe ), indium ( 133In ) a fosfor ( 32P ). Radionuklidové metody umožňují posoudit perfuzní vlastnosti (technecium), regionální ventilaci (xenon), proliferativní buněčnou aktivitu intersticia, lymfatických uzlin (galium). Například toto vyšetření spolehlivě odhaluje poruchy perfuze při plicní embolii, akumulaci izotopu galia v mediastinálních lymfatických uzlinách při aktivní sarkoidóze.
Endoskopické výzkumné metody
Zvláštní místo při vyšetřování pacienta s plicním onemocněním zaujímají endoskopické metody, mezi nimiž má prvořadý význam bronchoskopie. Pomocí moderního bronchofibroskopu je možné vizuálně posoudit charakteristiky dýchacích cest od hlasivkové štěrbiny po subsegmentální průdušky, funkci mukociliárního eskalátoru, odebrat obsah dýchacích trubic na různých úrovních k cytologickému a bakteriologickému vyšetření, provést bronchoalveolární laváž s následným studiem získaného výplachu, provést punkční biopsii bronchiální sliznice, stejně jako transbronchiální biopsii přilehlých tkání (lymfatické uzliny, plíce). Bronchoskop se používá i k terapeutickým účelům, někdy k proplachování průdušek a lokálnímu podávání antibakteriálních látek při bronchiektatickém onemocnění (bronchiální sanace), ale zejména k zkapalnění a odsávání hlenu z lumen ucpaných průdušek během nekontrolovatelného záchvatu bronchiálního astmatu, zejména při přítomnosti obrazu „tiché plíce“, odstranění cizího tělesa.
 [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
[ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
Indikace pro bronchoskopii
Indikace |
Poznámky |
Hemoptýza. |
Stanovit zdroj (nejlépe v období těsně před koncem krvácení) a krvácení zastavit. |
Chronický kašel bez zjevné příčiny. |
Může se jednat o endobronchiální tumor, který není na rentgenovém snímku viditelný. |
Opožděné vymizení pneumonie. |
K vyloučení lokální bronchiální obstrukce. |
Atelektáza. |
Aby se zjistila příčina. |
Rakovina plic. |
Pro biopsii, posouzení operability. |
Plicní absces. |
Pro vyloučení bronchiální obstrukce je třeba odebrat materiál k bakteriologickému vyšetření a zlepšit drenáž. |
Cizí těleso. |
Smazat. |
Bronchoskopie je povinná u pacientů s hemoptýzou (zejména opakovanou) nebo plicním krvácením; umožňuje určit zdroj (průdušnice, průdušky, parenchym) a příčinu (bronchiektázie, nádor, tuberkulóza) krvácení.
Mezi další endoskopické metody, i když používané jen zřídka, patří torakoskopie (vyšetření pleurálních vrstev) a mediastinoskopie (vyšetření předního mediastina), jejímž jedním z hlavních účelů je biopsie odpovídajících oblastí.
Ultrazvukové vyšetření (ultrazvuk)
V pulmonologii není ultrazvuk zatím příliš informativní, lze jej použít k identifikaci malých oblastí exsudátu a k provedení pleurální punkce.
Intradermální testy
V diagnostice některých plicních onemocnění se používají intradermální testy, které pomáhají zjistit přítomnost atopie (například alergická rýma, některé typy bronchiálního astmatu), příčinu plicní eozinofilie; diagnostickou hodnotu mátuberkulinový test (zejména v dětské a adolescentní praxi) a Kveimův test (v diagnostice sarkoidózy).
Studium funkce zevního dýchání
Hodnocení funkčního stavu dýchacích orgánů je nejdůležitější fází vyšetření pacienta. Funkce plic jsou velmi rozmanité: výměna plynů, regulace acidobazické rovnováhy, výměna tepla, výměna vody, syntéza biologicky aktivních produktů, ale jednou z hlavních funkcí dýchacích orgánů je funkce výměny plynů, která zahrnuje tok vzduchu do alveol (ventilace), výměnu plynů v alveolách (difúze) a transport kyslíku krví plicními kapilárami (perfúze). Proto zvláštní místo ve studiu dýchacích orgánů zaujímá studium funkce vnějšího dýchacího aparátu. Normální fungování tohoto systému zajišťuje výměnu plynů mezi vnějším a vnitřním prostředím, a proto určuje úplnost tkáňového dýchání, a proto je důležité pochopit roli všech složek mechanismu vnějšího dýchání. Lékař musí stanovit funkční kapacitu tohoto systému, tj. určit stupeň respiračního selhání.
Nejdůležitější metodou pro stanovení funkce vnějšího dýchání, především ventilační funkce, je spirografie. Hlavní spirografické ukazatele (plicní objemy) se dělí na statické a dynamické. První skupina zahrnuje volumetrické parametry. V první řadě je to vitální kapacita plic (VC), tj. objem vzduchu při maximálním výdechu vytvořený po maximálním nádechu. Z dynamických ukazatelů má zvláštní význam usilovná vitální kapacita plic (FVC) - objem vzduchu při nejintenzivnějším a nejrychlejším výdechu, který činí 80-85 % VC v první sekundě výdechu (FEV1) (Tiffeneauův test). FVC je ovlivněna stavem průchodnosti průdušek: čím menší je lumen průdušek, tím obtížnější je výdech, tím menší je objem usilovného výdechu.
Dalším dynamickým ukazatelem je objemová rychlost nuceného nádechu a výdechu (normálně 5-7 l/s) a při klidném dýchání (normálně 300-500 ml/s) - ta se stanovuje speciálním přístrojem, pneumotachometrem, a odráží stav průchodnosti průdušek: snížení rychlosti výdechu je známkou bronchiální obstrukce.
Parametry dechové frekvence se graficky znázorňují vykreslením křivek průtok-objem, na kterých každý bod odpovídá určitému procentu FVC: na ose ordinát se vynáší rychlost průtoku vzduchu (v litrech za 1 s), na ose x se vynáší usilovný výdechový objem (v procentech nebo litrech) a v okamžiku usilovného výdechu se určují maximální a okamžitý objemový průtok (MVF). V případě bronchiální obstrukce je křivka posunuta doleva a má plochou koncovou část, v případě plicní restrikce je posunuta doprava a tvarem se neliší od normy.
Difuzní kapacitu plic lze stanovit pomocí oxidu uhelnatého (CO) protékajícího membránou (podobně jako O2): při vdechování CO se vypočítá rychlost difuze, která se (někdy i významně) snižuje u těžkých lézí alveolární membrány a intersticia plic.
Při hodnocení respiračních funkcí má velký klinický význam stanovení parciálního tlaku kyslíku a oxidu uhličitého, stejně jako pH arteriální krve.
Stav kapilárního řečiště (perfuze neboli transport kyslíku krví) se posuzuje vdechováním čistého kyslíku: nedostatečné zvýšení PO2 v arteriální krvi po vdechnutí naznačuje špatnou perfuzní kapacitu plic.
Kdo kontaktovat?

