Lékařský expert článku
Nové publikace
Laryngoskopie
Last reviewed: 06.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
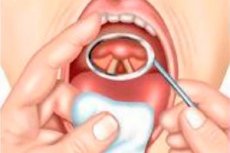
Laryngoskopie je hlavním typem vyšetření hrtanu. Obtížnost této metody spočívá v tom, že podélná osa hrtanu je umístěna v pravém úhlu k ose ústní dutiny, a proto hrtan nelze vyšetřit obvyklým způsobem.
Vyšetření hrtanu lze provést buď pomocí laryngeálního zrcátka (nepřímá laryngoskopie), při jehož použití se laryngoskopický obraz zrcadlí, nebo pomocí speciálních direkoskopů určených pro přímou laryngoskopii.
Nepřímá laryngoskopie
V roce 1854 španělský zpěvák Garcia (syn) Manuela Patricia Rodrigueze (1805-1906) vynalezl laryngoskop pro nepřímou laryngoskopii. Za tento vynález mu byl v roce 1855 udělen titul doktor medicíny. Je však třeba poznamenat, že metoda nepřímé laryngoskopie byla známá z dřívějších publikací, počínaje rokem 1743 (glotoskop porodníka Leverta). Poté Dozzini (Frankfurt, 1807), Sem (Ženeva, 1827) a Babynston (Londýn, 1829) informovali o podobných zařízeních, která fungovala na principu periskopu a umožňovala zrcadlové vyšetření vnitřku hrtanu. V letech 1836 a 1838 lyonský chirurg Baums předvedl hrtanové zrcátko, které přesně odpovídalo modernímu. Poté v roce 1840 Liston použil zrcátko podobné zubařskému zrcátku, které používal k vyšetření hrtanu při onemocnění způsobujícím jeho otok. Široké zavedení Garciova laryngoskopu do lékařské praxe je zásluhou neurologa vídeňské nemocnice L. Turcka (1856). V roce 1858 profesor fyziologie z Pešti (Uhersko) Schrotter poprvé použil umělé osvětlení a kulaté konkávní zrcadlo s otvorem uprostřed (Schroetterův reflektor) pro nepřímou laryngoskopii s k němu přizpůsobenou pevnou svislou Kramerovou hlavicí. Dříve se k osvětlení hrtanu a hltanu používalo sluneční světlo odražené zrcadlem.
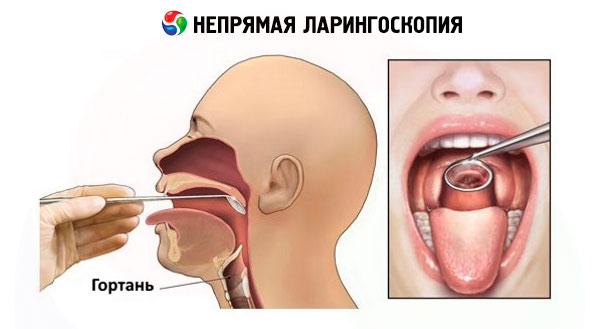
Moderní techniky nepřímé laryngoskopie se neliší od těch používaných před 150 lety.
Používají se plochá laryngeální zrcátka různých průměrů, připevněná k úzké tyči zasunuté do speciální rukojeti se šroubovacím zámkem. Aby se zabránilo zamlžování zrcátka, obvykle se zahřívá na lihové lampě se zrcadlem u plamene nebo v horké vodě. Před zavedením zrcátka do ústní dutiny se jeho teplota kontroluje dotykem zadního kovového povrchu s kůží na hřbetu ruky. Nepřímá laryngoskopie se obvykle provádí vsedě s mírně předkloněným tělem pacienta a mírně zakloněnou hlavou. Pokud jsou přítomny snímatelné zubní protézy, jsou odstraněny. Technika nepřímé laryngoskopie vyžaduje určité dovednosti a odpovídající výcvik. Podstata techniky je následující. Lékař uchopí rukojeť se zrcátkem upevněným v ní pravou rukou, jako psací pero, tak, aby zrcadlové sklo směřovalo šikmo dolů. Pacient doširoka otevře ústa a co nejvíce vyplázne jazyk. Lékař uchopí jazyk zabalený v gázové ubrousku prvním a třetím prstem levé ruky a drží jej v vystrčené poloze, současně druhým prstem téže ruky zvedne horní ret pro lepší výhled na oblast hltanu, nasměruje paprsek světla do ústní dutiny a vloží do něj vyhřívané zrcátko. Zadní plocha zrcátka se přitlačí k měkkému patru a posouvá ho dozadu a nahoru. Aby se zabránilo odrazu čípku měkkého patra v zrcátku, který by narušoval pohled na hrtan, musí být zrcátko zcela zakryto. Při zavádění zrcátka do ústní dutiny se nedotýkejte kořene jazyka a zadní stěny hltanu, aby nedošlo k vyvolání hltanového reflexu. Stopka a rukojeť zrcátka spočívají na levém koutku úst a jeho povrch by měl být orientován tak, aby svíral s osou ústní dutiny úhel 45°. Světelný tok směřující na zrcátko a odrážející se od něj do hrtanu osvětluje zrcátko a odpovídající anatomické struktury. Pro vyšetření všech struktur hrtanu se mění úhel zrcátka manipulací s rukojetí tak, aby se důsledně vyšetřil interarytenoidní prostor, arytenoidy, vestibulární rýhy, hlasivky, pyriformní sinusy atd. Někdy je možné vyšetřit subglotický prostor a zadní povrch dvou nebo tří tracheálních prstenců. Hrtan se vyšetřuje za klidného a nuceného dýchání subjektu, poté za fonace hlásek „i“ a „e“. Při vyslovení těchto hlásek se svaly měkkého patra stahují a vystrčení jazyka pomáhá zvednout epiglottis a otevřít supraglotický prostor pro vyšetření. Současně dochází k fonačnímu uzavření hlasivek. Vyšetření hrtanu by nemělo trvat déle než 5–10 sekund, po krátké pauze se provádí opakované vyšetření.
Vyšetření hrtanu nepřímou laryngoskopií někdy způsobuje značné obtíže. Mezi překážející faktory patří infantilní, mírně pohyblivá epiglotis blokující vstup do hrtanu; výrazný (nekontrolovatelný) dávivý reflex, nejčastěji pozorovaný u kuřáků, alkoholiků, neuropatů; tlustý, „neposlušný“ jazyk a krátká uzdička; komatózní nebo soporózní stav vyšetřované osoby a řada dalších důvodů. Překážkou při vyšetření hrtanu je kontraktura temporomandibulárního kloubu, která se vyskytuje při peritonzilárním abscesu nebo jeho artrózní artritidě, stejně jako při příušnicích, flegmoně ústní dutiny, zlomenině dolní čelisti nebo trismu způsobeném některými onemocněními centrálního nervového systému. Nejčastější překážkou nepřímé laryngoskopie je výrazný faryngeální reflex. Existují určité techniky, jak ho potlačit. Například je subjekt požádán, aby v duchu počítal dvouciferná čísla pozpátku jako rozptýlení, nebo aby sevřel ruce ohnutými prsty a vší silou je táhl, nebo je subjekt požádán, aby držel jazyk za zuby. Tato technika je také nezbytná, když lékař musí mít obě ruce volné k provádění určitých manipulací uvnitř hrtanu, jako je například odstranění fibromu na hlasivce.
V případě nekontrolovatelného dávivého reflexu se používá aplikační anestezie kořene jazyka, měkkého patra a zadní stěny hltanu. Přednost by měla být dána lubrikaci před aerosolovým postřikem anestetika, protože ten způsobuje anestezii, která se šíří do sliznice ústní dutiny a hrtanu, což může způsobit jeho křeč. Nepřímá laryngoskopie je u malých dětí téměř nemožná, proto je-li nutné povinné vyšetření hrtanu (například při jeho papilomatóze), používá se přímá laryngoskopie v anestezii.
Snímek hrtanu během nepřímé laryngoskopie
Obraz hrtanu během nepřímé laryngoskopie je velmi charakteristický, a protože je výsledkem zrcadlového obrazu skutečného obrazu a zrcadlo je umístěno v úhlu 45° k horizontální rovině (princip periskopu), je obraz umístěn ve vertikální rovině. Při tomto uspořádání zobrazeného endoskopického obrazu jsou přední části hrtanu viditelné v horní části zrcadla, často v místě komisura kryté epiglotidou; zadní části, včetně arytenoidů a interarytenoidálního prostoru, jsou zobrazeny v dolní části zrcadla.
Protože nepřímá laryngoskopie umožňuje vyšetření hrtanu pouze levým okem, tj. monokulárně (což lze snadno ověřit jeho zavřením), jsou všechny prvky hrtanu viditelné v jedné rovině, ačkoli hlasivky se nacházejí 3-4 cm pod okrajem epiglottis. Boční stěny hrtanu se zobrazují jako ostře zkrácené a jakoby z profilu. Shora, tj. vlastně zepředu, je viditelná část kořene jazyka s jazykovou mandlí, dále světle růžová epiglottis, jejíž volný okraj se při fonaci hlásky "i" zvedá a uvolňuje tak dutinu hrtanu pro prohlížení. Přímo pod epiglottis uprostřed jejího okraje lze někdy vidět malý tuberkul - tuberkulum cpiglotticum, tvořený nožičkou epiglottis. Pod a za epiglotidou, od úhlu štítné chrupavky a komisury k arytenoidním chrupavkám, se nacházejí hlasivky bělavě perleťové barvy, snadno rozpoznatelné podle charakteristických chvějících se pohybů, citlivě reagujících i na mírný pokus o fonaci. Při klidném dýchání má lumen hrtanu tvar rovnoramenného trojúhelníku, jehož boční strany jsou znázorněny hlasivkami, vrchol jako by se opíral o epiglotidu a často je jí zakryt. Epiglotida je překážkou při vyšetření přední stěny hrtanu. K překonání této překážky se používá Turkova poloha, při které vyšetřovaná osoba zakloní hlavu a lékař provádí nepřímou laryngoskopii ve stoje, jako by shora dolů. Pro lepší pohled na zadní části hrtanu se používá Killianova poloha, při které lékař vyšetřuje hrtan zespodu (ve stoje na jednom koleni před pacientem) a pacient nakloní hlavu dolů.
Okraje hlasivek jsou normálně rovné a hladké; při nádechu se mírně rozbíhají; při hlubokém nádechu se hlasivky rozbíhají do maximální vzdálenosti a horní prstence průdušnice se stávají viditelnými, někdy i tracheální karina. V některých případech mají hlasivky matně načervenalý odstín s jemnou cévní sítí. U štíhlých jedinců astenické postavy s výrazným ohryzkem vynikají všechny vnitřní prvky hrtanu jasněji, hranice mezi vláknitou a chrupavčitou tkání jsou dobře diferencované.
V superolaterálních oblastech hrtanové dutiny jsou nad hlasivkami viditelné vestibulární rýhy, růžové a mohutnější. Od hlasivek jsou odděleny prostory, které jsou u štíhlých jedinců viditelnější. Tyto prostory jsou vstupy do komor hrtanu. Interarytenoidní prostor, který je jako základna trojúhelníkové štěrbiny hrtanu, je ohraničen arytenoidními chrupavkami, které jsou viditelné jako dvě kyjovitá ztluštění pokryté růžovou sliznicí. Během fonace je vidět, jak se svými předními částmi otáčejí směrem k sobě a přibližují k sobě hlasivky, které se k nim přiléhají. Sliznice pokrývající zadní stěnu hrtanu se vyhlazuje, když se arytenoidní chrupavky během nádechu rozcházejí; během fonace, když se arytenoidní chrupavky k sobě přiblíží, se shromažďuje do malých záhybů. U některých jedinců jsou arytenoidní chrupavky tak blízko u sebe, že se překrývají. Z arytenoidních chrupavek se aryepiglotické záhyby rozprostírají nahoru a dopředu, dosahují laterálních okrajů epiglottis a spolu s ní tvoří horní hranici vstupu do hrtanu. Někdy lze u subatrofické sliznice v tloušťce aryepiglotických záhybů pozorovat malé vyvýšeniny nad arytenoidními chrupavkami; jedná se o kornikulátní chrupavky; laterálně od nich se nacházejí klínovité chrupavky. K vyšetření zadní stěny hrtanu se používá Killianův postoj, při kterém vyšetřovaná osoba nakloní hlavu k hrudi a lékař vyšetřuje hrtan zdola nahoru, buď v kleče před pacientem, nebo ve stoje.
Nepřímá laryngoskopie odhaluje i některé další anatomické struktury. Nad epiglotidou, vlastně před ní, jsou tedy viditelné epiglotické jamky tvořené laterálním glossoepiglotickým záhybem a oddělené mediálním glossoepiglotickým záhybem. Laterální části epiglotidy jsou spojeny se stěnami hltanu pomocí hltanovo-epiglotických záhybů, které zakrývají vstup do piriformních sinusů hrtanové části hltanu. Během expanze glottis se objem těchto sinusů zmenšuje a během zúžení glottis se jejich objem zvětšuje. K tomuto jevu dochází v důsledku kontrakce interarytenoidního a aryepiglotického svalu. Má velký diagnostický význam, protože jeho absence, zejména na jedné straně, je nejčasnějším příznakem nádorové infiltrace těchto svalů nebo nástupu jejich neurogenního poškození.
Barva sliznice hrtanu by měla být posuzována v souladu s anamnézou onemocnění a dalšími klinickými příznaky, protože obvykle není konstantní a často závisí na kouření, konzumaci alkoholu a vystavení pracovním rizikům. U hypotrofických (astenických) jedinců s astenickou postavou je barva sliznice hrtanu obvykle světle růžová; u normosteniků - růžová; u obézních, pletorických (hyperstenických) jedinců nebo kuřáků může být barva sliznice hrtanu od červené až po kyanotickou bez výrazných známek onemocnění tohoto orgánu.
Přímá laryngoskopie
Přímá laryngoskopie umožňuje vyšetření vnitřní struktury v přímém obraze a provádění různých manipulací na jejích strukturách v poměrně širokém rozsahu (odstranění polypů, fibromů, papilomů konvenčními, kryo- nebo laserovými chirurgickými metodami), jakož i provádění nouzové nebo plánované intubace. Metoda byla zavedena do praxe M. Kirshteinem v roce 1895 a následně mnohokrát vylepšena. Je založena na použití rigidního direkoskopu, jehož zavedení do laryngofaryngu přes ústní dutinu je možné díky elasticitě a poddajnosti okolních tkání.
Indikace pro přímou laryngoskopii
Indikace pro přímou laryngoskopii jsou četné a jejich počet neustále roste. Tato metoda je široce používána v dětské otorinolaryngologii, protože nepřímá laryngoskopie u dětí je téměř nemožná. U malých dětí se používá jednodílný laryngoskop s neodnímatelnou rukojetí a pevnou špachtlí. U dospívajících a dospělých se používají laryngoskopy s odnímatelnou rukojetí a zatahovací špachtlí. Přímá laryngoskopie se používá, když je nutné vyšetřit části hrtanu, které jsou obtížně viditelné při nepřímé laryngoskopii - jeho komory, komisuru, přední stěnu hrtanu mezi komisurou a epiglotidou, subglotický prostor. Přímá laryngoskopie umožňuje různé endolaryngeální diagnostické manipulace, stejně jako zavedení intubační trubice do hrtanu a průdušnice během anestezie nebo intubace v případě nouzové mechanické ventilace.
Kontraindikace pro zákrok
Přímá laryngoskopie je kontraindikována v případech těžkého stenotického dýchání, závažných změn kardiovaskulárního systému (dekompenzované srdeční vady, těžká hypertenze a angina pectoris), epilepsie s nízkým prahem záchvatů, lézí krčních obratlů, které neumožňují zaklonění hlavy, a aneuryzmatu aorty. Mezi dočasné nebo relativní kontraindikace patří akutní zánětlivá onemocnění sliznice ústní dutiny, hltanu, hrtanu, krvácení z hltanu a hrtanu.
Technika přímé laryngoskopie
Velký význam pro efektivní provedení přímé laryngoskopie má individuální výběr vhodného modelu laryngoskopu (Jackson, Undritz, Brunings Mezrin, Zimont atd.), který je určen mnoha kritérii - účelem zákroku (diagnostický nebo chirurgický), polohou pacienta, ve které má být laryngoskopie provedena, jeho věkem, anatomickými znaky maxilofaciální a krční oblasti a povahou onemocnění. Studie se provádí nalačno, s výjimkou naléhavých případů. U malých dětí se přímá laryngoskopie provádí bez anestezie, u mladších dětí - v anestezii, u starších dětí - buď v anestezii, nebo v místním znecitlivění s vhodnou premedikací, stejně jako u dospělých. Pro místní znecitlivění lze použít různá lokální anestetika v kombinaci se sedativy a antikonvulzivy. Pro snížení celkové citlivosti, svalového napětí a slinění se pacientovi podá jedna tableta fenobarbitalu (0,1 g) a jedna tableta sibazonu (0,005 g) 1 hodinu před zákrokem. 30–40 minut před zákrokem se subkutánně aplikuje 0,5–1,0 ml 1% roztoku promedolu a 0,5–1 ml 0,1% roztoku atropinsulfátu. 10–15 minut před zákrokem se aplikuje aplikační anestezie (2 ml 2% roztoku dikainu nebo 1 ml 10% roztoku kokainu). 30 minut před stanovenou premedikací se doporučuje intramuskulárně podat 1–5 ml 1% roztoku dimedromu nebo 1–2 ml 2,5% roztoku diprazinu (pipolfenu), aby se zabránilo anafylaktickému šoku.
Poloha pacienta se může lišit a je určena především jeho stavem. Může být provedena vsedě, vleže na zádech, méně často v poloze na boku nebo na břiše. Nejpohodlnější polohou pro pacienta i lékaře je poloha vleže. Je pro pacienta méně únavná, zabraňuje toku slin do průdušnice a průdušek a v přítomnosti cizího tělesa zabraňuje jeho pronikání do hlubších částí dolních cest dýchacích. Přímá laryngoskopie se provádí za dodržování pravidel asepse.
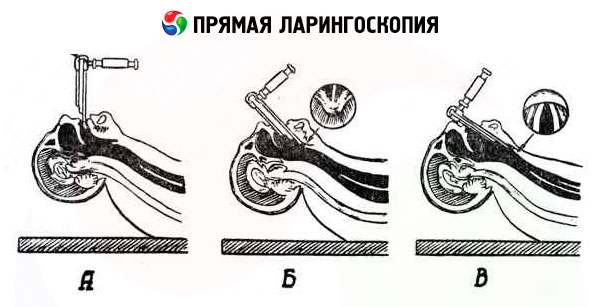
Postup se skládá ze tří fází:
- posun špachtle směrem k epiglottis;
- protažení okrajem epiglottis ve směru vstupu do hrtanu;
- jeho postup podél zadní plochy epiglottis k hlasivkovým záhybům.
První fázi lze provést ve třech variantách:
- s vyplazeným jazykem, který je přidržován gázovým ubrouskem buď lékařským asistentem, nebo samotným vyšetřujícím;
- s jazykem v normální poloze v ústní dutině;
- při zavádění špachtle z koutku úst.
U všech variant přímé laryngoskopie se horní ret posouvá směrem nahoru. První fáze se dokončí stlačením kořene jazyka směrem dolů a posunutím špachtle k okraji epiglottis.
Ve druhé fázi se konec špachtle mírně zvedne, umístí se za okraj epiglottis a posune se o 1 cm; poté se konec špachtle spustí dolů a zakryje epiglottis. V tomto případě špachtle tlačí na horní řezáky (tento tlak by neměl být nadměrný). Správný směr posunu špachtle je potvrzen výskytem bělavých hlasivek v třecím poli za larytenoidními chrupavkami, které od nich vyčnívají pod úhlem.
Při blížící se třetí fázi se hlava pacienta ještě více zakloní. Jazyk, pokud byl držen venku, se uvolní. Vyšetřující lékař zvýší tlak špachtle na kořen jazyka a epiglottis (viz třetí poloha - směr šipek) a držíc se středové čáry, umístí špachtli svisle (v poloze pacienta vsedě) odpovídajícím způsobem podél podélné osy hrtanu (v poloze pacienta vleže). V obou případech je konec špachtle nasměrován podél střední části dýchací štěrbiny. V tomto případě se do zorného pole nejprve dostane zadní stěna hrtanu, poté vestibulární a hlasivky a komory hrtanu. Pro lepší zobrazení předních částí hrtanu je třeba kořen jazyka mírně stlačit dolů.
Mezi speciální typy přímé laryngoskopie patří tzv. závěsná laryngoskopie navržená Killianem, jejímž příkladem je Seifertova metoda. V současné době se používá Seifertův princip, kdy je tlak na kořen jazyka (hlavní podmínka pro zavedení špachtle do hrtanu) zajištěn protitlakem páky spočívající na speciálním kovovém stojanu nebo na hrudníku vyšetřované osoby.
Hlavní výhodou Seifertovy metody je, že uvolňuje obě ruce lékaře, což je obzvláště důležité při dlouhých a složitých endolaryngeálních chirurgických zákrocích.
Moderní zahraniční laryngoskopy pro závěsnou a podpůrnou laryngoskopii jsou komplexní systémy, které zahrnují špachtle různých velikostí a sady různých chirurgických nástrojů, speciálně upravených pro endolaryngeální intervenci. Tyto systémy jsou vybaveny technickými prostředky pro infekční umělou ventilaci, injekční anestezii a speciálním videozařízením, které umožňuje provádět chirurgické zákroky pomocí operačního mikroskopu a televizní obrazovky.


 [
[