Lékařský expert článku
Nové publikace
Papilomatóza
Naposledy posuzováno: 29.06.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
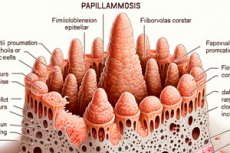
Různé kožní léze jsou způsobeny dermatologickými virovými onemocněními, včetně papilomatózy. Jejím charakteristickým znakem je exofytika, tj. benigní epiteliální útvary vyčnívající ven: ploché nebo papilovité (latinsky rarilla - bradavka, papila + řecky oma - nádor).
Příčiny papilomatóza
Ačkoli tyto kožní léze popsal Hippokrates, jejich virový původ – díky elektronové mikroskopii – byl definitivně potvrzen v polovině 20. století. K dnešnímu dni existuje více než dvě stě plně sekvenovaných genotypů HPV (HPV) z čeledi Papillomaviridae, druhově specifického epiteliotropního viru (lidský papilomavirus), z nichž alespoň jedna třetina způsobuje papilomavirovou infekci genitálií. [ 1 ]
Virologové identifikovali pět rodů HPV, z nichž hlavní jsou alfa, beta a gama papilomaviry, s 60–70% podobností mezi nimi. Každá polygonální virová kapsida má kruhovou dvouvláknovou DNA obsahující jejich genom, který se uvolňuje a replikuje v infikovaných epiteliálních buňkách kůže a sliznic.
Jaké je nebezpečí papilomatózy? Je nakažlivá, tj. infekční: asi 40 typů HPV se přenáší přímým pohlavním kontaktem nebo kontaktem kůže na kůži; je také možné se nakazit v domácnosti prostřednictvím předmětů kontaminovaných virem.
Ale ani to není to hlavní. DNA některých typů papilomavirů se může integrovat do buněčných chromozomů, což vede k maligní transformaci buněk a rozvoji rakoviny různých lokalizací. Do skupiny s vysokým onkogenním rizikem patří následující typy lidského papilomaviru: 16, 18, 31, 33, 33, 35, 45, 51, 52, 56, 58, 59, 68. V některých evropských zemích prevalence vysoce rizikové HPV infekce u žen přesahuje 15 % a u mužů je to 12 %. Tyto typy HPV tvoří až 35–45 % případů rakoviny pochvy a orofaryngu. A převážná část rakoviny děložního čípku, penisu a anogenitální oblasti je spojena s hPV typu 16 a hPV typu 18. [ 2 ]
Účast papilomavirů ve vývoji rakoviny děložního čípku, druhého nejčastějšího druhu rakoviny u žen, prokázal německý virolog H. Hausen (1936-2023), který za to obdržel Nobelovu cenu. [ 3 ]
HPV typy 5, 8, 26, 30, 39, 53, 66, 67, 70, 73, 82 patří do kategorie HPV s tzv. pravděpodobnou karcinogenitou. A viry typů 6, 11, 42, 43, 44, 54, 55 obvykle nezpůsobují malignizaci papilomatózních epiteliálních neoplazií.
Patogeneze
Viry z této čeledi Papillomaviridae infikují převážně proliferující (dělící se) buňky sliznic a keratinizovaného epitelu, jejichž extracelulární matrix obsahuje kolagenní fibrily typu VII, obzvláště četné ve vícevrstvých dlaždicových kožních buňkách - keratinocytech. Vysoký obsah kolagenu zvyšuje signalizaci papilomavirem aktivovaného intraepidermálního makrofágového enzymu fosfoinositid-3-kinázy (PI3K). Tento enzym zajišťuje regulaci buněčného cyklu, podporuje buněčnou proliferaci a snižuje apoptózu buněk. Aktivace PI3K navíc pomáhá papilomaviru vyhnout se rozpoznání infekce imunokompetentními buňkami (čímž narušuje přirozenou buněčnou imunitu).
Po vstupu do cílových buněk přes plazmatickou membránu HPV uvolní svůj genom, kde zůstává ve formě extrachromozomální jaderné DNA, autonomního epizomu (nebo plazmidu), tj. neproniká chromozomy buněčných jader. V postižených buňkách se každá molekula virové DNA zdvojnásobí obousměrnou theta replikací a genomy se zachovají a přenesou do dceřiných buněk.
Mechanismus vývoje papilomatózy úzce souvisí jak s fází jejího produktivního cyklu, tak s terminální diferenciací epidermálních buněk. Replikace viru se zintenzivňuje s dozráváním epitelových buněk, což vysvětluje jeho adhezi k buňkám povrchových vrstev kůže, které mají významný regenerační potenciál.
Exprese virových genů (přenos jeho aminokyselinových kódů) vede k produkci virových proteinů ribozomy epiteliálních buněk, k množení viru (sestavování nových kapsid) a šíření infekce. Infekcí epitelu sliznic a keratinizovaného epitelu virus spouští proliferaci jejich buněk s tvorbou epiteliální neoplazie, což je ve skutečnosti fokální epiteliální hyperplazie. Toto je patogeneze benigní papilomatózy.
Ale když se DNA typů HPV s vysokým onkogenním rizikem integruje s buněčnou DNA (vloženou do lidského genomu), dochází k maligní transformaci postižených buněk. V tomto případě speciální virové proteiny (nazývané onkoproteiny, které nemají všechny typy HPV) blokují protinádorové proteiny (p53 a pRb) a narušují buněčný cyklus, což vede k nekontrolované mitóze a množení atypických (geneticky pozměněných) epiteliálních buněk.
Formuláře
V závislosti na lokalizaci léze se rozlišují typy papilomatózy.
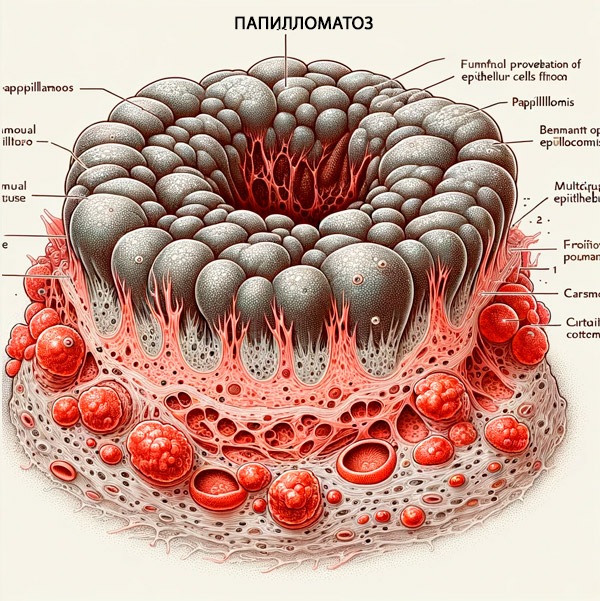
V první řadě je způsobena HPV typu 1, hPV typu 2, stejně jako papilomaviry genotypů 4, 7, 22, 27, 29, kožní papilomatóza neboli kožní papilom - tvorba verrucae vulgaris, tj. běžných (vulgárních) bradavic. Mohou být také nazývány virovými bradavicemi. [ 4 ]
Infekce epiteliálních buněk HPV genotypy 3, 5, 10, 28 nebo 49 má za následek ploché bradavice na obličeji, rukou a těle.
Papilomatóza krku má často vzhled stopkovitých bradavic.
Ve dvou třetinách případů papilomatózy u dětí ve formě papilomu nebo fokální epiteliální hyperplazie je výsledkem lézí HPV 6 a HPV 11. Více si přečtěte v publikaci - bradavice u dětí
Když HPV typy 5, 8, 9, 10, 12, 15, 19, 36 infikují kůži na rukou, předloktí, holení a dalších částech těla, může se vyvinout vzácné onemocnění, jako je bradavičnatá nebo verruciformní epidermodysplazie Lewandowsky-Lutz. [ 5 ]
Karcinoidní papilomatóza kůže, známá jako karcinoidní papilomatóza kůže Gottron (nebo Gottron-Eisenlohr), je verukózní (bradavičitý) karcinom, varianta dlaždicobuněčného karcinomu kůže a sliznic, která zřídka metastázuje. [ 6 ]
Genitální papilomatóza
HPV různých genotypů postihující genitální trakt a anogenitální oblast způsobují benigní hyperproliferativní masy – akutní kondylomy, které lze definovat jako papilomy, virové bradavice nebo genitální bradavice. [ 7 ]
Papilomatóza vulvy, pochvy a cervikální papilomatóza jsou způsobeny různými genotypy HPV a u žen tvoří akutní kondylomy.
Čtěte více:
Tvorba malých papilomů (papilární slizniční výběžky) v poševním vestibulu (vestibulum vaginae) u žen je diagnostikována jako vestibulární papilomatóza.
U mužů je penilní papilomatóza postihující tělo penisu, žalud, uzdičku (frenulum) a močovou trubici způsobena mnoha genotypy viru, ale nejčastěji HPV typy 6 a 11. Není však neobvyklé, že jsou postiženi HPV s různým stupněm rizika maligní transformace (typy 31, 35, 51, 56).
Změna epitelu vede u mužů ke vzniku akutních kondylomů. Obvykle se jedná o mnohočetnou papilomatózu - s přítomností několika genitálních bradavic. Je možné jejich prorůstání do obrovského kondylomu Buschke-Levenstein, jehož nedostatečná léčba destruktivně rozšíří destruktivní procesy do kostry a pánevních orgánů, což vede k úmrtí. A ve více než polovině případů se obrovské kondylomy zmanipulují.
Papilomatóza dělohy a prsu
O papilomatóze dělohy prakticky nejsou k dispozici žádné informace, ale gynekologové tvrdí, že pokud je virus přítomen v děložním čípku, je možné jeho šíření do děložní dutiny – do endometria. Podle některých studií je HPV detekován u endometriózy ve 24 % případů a u maligních novotvarů dělohy – téměř v 70 %.
Papiloma mléčné žlázy je lokalizována v jejích mléčných vývodech (ductus lactiferi) - ve formě benigního útvaru epiteliálních buněk s fibrovaskulárními jádry prorůstajícími do lumen vývodu. Mamologové ji diagnostikují jako intraduktální nebo intraduktální papilomatózu prsu, která představuje 5 % benigních neoplazií této lokalizace. [ 8 ]
Centrální intraduktální papilom (obvykle jako solitární retroareolární masa) se nachází ve velkých mlékovodech; periferní (obvykle mnohočetný) postihuje terminální vývody v lalocích prsu a je často objeven náhodně.
Papilomatóza ústní dutiny
Virem indukovaná papilomatóza úst je charakterizována výskytem tvorby
Spinocelulárních papilomů, tj. bradavic, které se mohou nacházet na kořeni a zadní straně jazyka a diagnostikují se jako papilomatóza jazyka. Stejné přerůstání HPV typů 6, 7, 11, 16 nebo 32 charakterizuje papilomatózu patra. [ 9 ]
Akutní kondylomy v ústech, které jsou spojeny s genotypy HPV 6, 11, 16 a 18, se nejčastěji vyskytují u mladých a dospělých pacientů a – protože se často nacházejí současně na genitáliích – jsou považovány za formu sexuálně přenosného HPV. Vyznačují se přítomností několika lézí tohoto typu na měkkém patře, uzdě jazyka a sliznici rtů.
HPV typy 13 a 32 mohou způsobit asymptomatické benigní neoplastické onemocnění ústní dutiny charakterizované mnohočetnými bílými až narůžovělými papulami, které časem bez léčby spontánně ustoupí.
Gingivální papilomatóza ve formě dlaždicobuněčného papilomu gingivy je benigní, asymptomatický, exofytický útvar na sliznici; může postihnout několik oblastí ústní dutiny. Patologický útvar se může vyskytovat i na epitelu tvořícím stěnu gingivální kapsy: jeho epitelocyty se rychle množí, tkáň se vyznačuje drobivostí a četnými mezibuněčnými prostory, což usnadňuje průnik viru přes bazální membránu. Jak ukazuje klinická praxe, gingiva je nejčastějším místem HPV infekce s hrozbou dlaždicobuněčného karcinomu orofaryngu (u HPV typu 16). [ 10 ]
Papilomavirus infikuje tkáně orofaryngeální oblasti - krypty mandlí (výklenky sliznice patrových mandlí), stejně jako jazykovou mandli, což způsobuje papilomatózu mandlí.
Respirační papilomatóza
Laryngeální papilomatóza, definovaná také jako laryngeální papilomatóza [ 11 ], recidivující respirační papilomatóza nebo papilomatóza hlasivek, je nejčastěji způsobena HPV typu 6 a typu 6 a HPV typu 11 (ačkoli mohou být asociovány viry genotypů 16, 18, 31 a 33). Jedná se o vzácné onemocnění, při kterém se papilomy tvoří podél dýchacích cest (orofarynx, hrtan a hltan), plicních cest (průdušnice, průdušky a plíce) a horní části trávicího traktu (jícen). V závislosti na věku vzniku existují dvě varianty onemocnění: juvenilní papilomatóza, která se vyskytuje v dětství, a papilomatóza hrtanu u dospělých.
Opakovaná nebo opakující se papilomatóza larynofaryngu a hrtanu u dětí je vzácný a závažný stav: papilomy mohou vést ke zúžení dýchacích cest se změnami hlasu nebo k jejich obstrukci. Většina pacientů s tímto onemocněním bude vyžadovat opakované chirurgické zákroky k udržení průchodnosti dýchacích cest.
HPV genotypy 6 a 11 způsobují tvorbu plicních dlaždicobuněčných papilomů (s fibrovaskulárním jádrem pokrytým epitelem) benigní povahy - plicní papilomatózu. Odborníci poznamenávají, že se vyskytuje hlavně u dětí, které se nakazily od infikované matky během vaginálního porodu.
Maligní transformace v lézích papilomavirů typů 16, 18 a 31 je pozorována vzácně.
Papilomatóza jiných lokalizací
Papilomatóza močového měchýře – invertovaný uroteliální papilom (spojená s HPV typy 6 a 11) nebo Ringerův tumor – je vzácný neinvazivní tumor urothelu vystýlajícího močový měchýř, jehož prevalence je mezi novotvary této lokalizace menší než 1 %. Papilom se nazývá invertovaný, protože hyperplastické epiteliální buňky prorůstají směrem dolů do podkladové podpůrné tkáně. [ 12 ]
Spinocelulární papilom jícnu ve formě jediné bradavicovité masy – jícnová papilomatóza – se vyvíjí v jeho střední nebo distální části, pokud je postižen HPV typem 58. Jedná se o extrémně vzácný epiteliální novotvar v této oblasti. [ 13 ]
Když jsou epitelové buňky kůže v oblasti zevního otvoru konečníku (anu) poškozeny HPV 6, 11, 21, 42, 44 atd. S výskytem anogenitálních bradavic se diagnostikuje anusová papilomatóza. [ 14 ]
Papilomatóza očních víček je papilom spojivky, tedy vnitřní sliznice očních víček. Může se také jednat o papilomatózu nosních průchodů.
Více informací v článku - příznaky a onemocnění způsobená lidským papilomavirem
Diagnostika papilomatóza
Diagnózu (která začíná vyšetřením pacientů a sběrem anamnézy) provádějí specialisté - dermatologové a dermatovenerologové, gynekologové, ORL lékaři - v závislosti na lokalizaci papilomatózy.
Pro ověření přítomnosti viru (a pro určení jeho genotypu) jsou laboratorní testy povinné, přečtěte si více:
- Testy na lidský papilomavirus
- Papilomavirová infekce: detekce lidského papilomaviru (PCR genotypizace)
Provádí se kožní biopsie s histologickým vyšetřením bioptátu, analýza stěru z děložního čípku dle Papanicolaoua (PAP-test), cervikální cytologie atd.
Instrumentální diagnostika v dermatologii zahrnuje dermatoskopii a ultrazvukové vyšetření kůže; v gynekologii - kolposkopii, ultrazvuk pánevních orgánů a dělohy, mamografii; v otorinolaryngologii - laryngoskopii atd.
Diferenciální diagnostika
Diferenciální diagnóza by měla vyloučit: Molluscum contagiosum, verrukózní névus (bradavičitý konvexní znaménko), seboroickou keratózu (seboroická a stařecká bradavice, keratom), verrukózní formu Darier-Whiteovy choroby, lentikulární hyperkeratózu, Phlegelovu chorobu, verrukózní porokeratózu, papilární hydradenom kůže (benigní útvar potních žláz), povrchový omezený lymfangiom, bazaliom, genitální široké kondylomy (podobné bradavici) v sekundární fázi syfilisu, hirsutoidní papilomy - perleťové papuly penisu.
Je třeba mít na paměti, že termín „papilomatóza“ se objevuje v názvech nozologických forem, etiologicky nesouvisejících s HPV, tj. nejedná se o virovou papilomatózu, ale o označení malého hustého kožního vyvýšení transliterací latinského slova rapilla (bradavka). V dermatologii se uzlíky na kůži husté konzistence nazývají papuly: z latinského papula - boule.
Papilomatóza u lupénky se tedy vztahuje k epidermálnímu syndromu se zvětšením délky a šířky papil papilární neboli papilární vrstvy kůže (papillaris iacuit pellis), která se nachází bezprostředně pod epidermis a je složena z řídké pojivové tkáně.
Existuje onemocnění neznámé etiologie, jako je lymfostatická papilomatóza - s výskytem četných papul na zadní straně chodidel, prstů a holení, které dodávají epidermis bradavičnatý vzhled; dochází také k celkovému ztluštění kůže (pachydermie). Tyto kožní změny jsou považovány za důsledek dlouhodobé lymfostázy - zhoršeného lymfatického odtoku v dolních končetinách. Odborníci tuto patologii nazývají elefantiasis nostras verrucosa - bradavičnatá elefantiáza nohou, což je vzácná forma chronického lymfedému s kožní hypertrofií.
Ale retikulární neboli švestková papilomatóza - syndrom (onemocnění) Gugero-Carto nebo erythrokeratoderma Gugero-Carto - je způsobena porušením keratinizace (keratinizace) kůže. Mezi verze příčin jejího vzniku patří: infekce houbami rodu Malassezia; infekce kůže bakteriemi rodu Dietzia - grampozitivními aerobními aktinomycetami Dietzia papillomatosis; vystavení UV záření atd.
Kdo kontaktovat?
Léčba papilomatóza
Podrobný popis metod léčby papilomatózy, léků používaných v farmakoterapii (názvy, formy uvolňování a způsoby jejich použití) je uveden v následujících publikacích:
- Léčba lidského papilomaviru
- Masti na papilomy
- Mast na kondylomy
- Čípky proti HPV - lidskému papilomaviru
- Přehled účinných léčebných postupů pro akutní kondylomy
- Léčba bradavic
- Masti na bradavice
Lékaři mohou předepsat kúry různých fyzioterapeutických procedur, například ozonová terapie se používá při papilomatóze hrtanu, ústní dutiny, pochvy dělohy (při insuflaci) nebo při papilomatóze na exponované kůži (ve formě aplikací).
Používají se i lidové prostředky na lidský papilomavirus. Například se doporučuje aplikovat na papilomy a kondylomy vlaštovičníkovou nebo česnekovou šťávu, pastu z jedlé sody atd. Extrakt z aloe můžete použít i na papilomatózu, protože biologicky aktivní látky obsažené v aloe vera mají antioxidační, protizánětlivé a hojivé účinky.
Chirurgická léčba se provádí za účelem radikálního odstranění papilomů, kondylomů a bradavic. Kromě excizní chirurgie (s využitím tradičních nástrojů) se odstranění akutních kondylomů provádí elektrokoagulací, radiovlnnou chirurgií, destrukcí laserem nebo tekutým dusíkem.
Existuje vakcína proti papilomatóze, Cervarix, která chrání před genotypy HPV 16 a 18. Vakcína Gardasil-4 chrání před typy HPV 16, 18, 6 a 11 a Gardasil-9 může chránit před typy papilomavirů 6, 11, 16, 18, 31, 33, 45, 52 a 58. Dívky a ženy mohou být očkovány proti lidskému papilomaviru od 9 do 45 let a chlapci a muži od 9 do 26 let.

