Lékařský expert článku
Nové publikace
Myliární tuberkulóza
Naposledy posuzováno: 04.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
Pokud je difúzní šíření tuberkulózních bakterií v těle doprovázeno výskytem mnoha velmi malých ložisek ve formě tuberkul – hlístků nebo granulomů – uzlíků o velikosti zrna prosa (v latině – milium), diagnostikuje se miliární tuberkulóza).
Taková ložiska tuberkulózy se u tohoto typu onemocnění nacházejí nejen v plicích, ale i v jiných orgánech. [ 1 ]
Epidemiologie
Podle údajů WHO za rok 2018 byla tuberkulóza diagnostikována u téměř 10 milionů lidí a přibližně 1,6 milionu pacientů na ni zemřelo. Odborníci zároveň uvádějí, že v celosvětovém měřítku může mít latentní infekci asi třetina populace (zejména v rozvojových zemích). [ 2 ]
Miliární plicní tuberkulóza představuje 1–2 % všech případů tuberkulózy v této lokalizaci. A její extrapulmonální formy tvoří nejméně 20 % celkové statistiky tuberkulózy. [ 3 ]
Příčiny miliární tuberkulóza
Jak je známo, příčinami tuberkulózy jsou infekce bakteriemi Mycobacterium tuberculosis. Stejný patogenní mikroorganismus rodu aktinomycet, který se do těla dostává vzdušnými kapénkami, způsobuje také mnohočetnou drobnohniskovou nebo diseminovanou miliární tuberkulózu.
Toto progresivní onemocnění může vzniknout během primárního hematogenního nebo lymfogenního šíření (šíření) mykobakterií po celém těle nebo postihnout další orgány, pokud není stávající tuberkulóza léčena.
Viz také - Diseminovaná plicní tuberkulóza.
Je miliární tuberkulóza nakažlivá, či nikoli? Pokud jde o nakažlivost tohoto typu infekce tuberkulózními bacily, existuje názor, že stupeň její nakažlivosti pro ostatní je nižší, protože se šíří krevním (nebo lymfatickým) průtokem.
Tuberkulózní bakterie se přenášejí z nemocných lidí a tuberkulóza je nakažlivá, pokud existují klinické příznaky naznačující aktivitu patogenu. Pokud však mykobakterie nevede k rozvoji onemocnění, tj. infekce u člověka je latentní (asymptomatická), nemůže nakazit ostatní.
Zároveň, jak ukazují klinické zkušenosti, výsledek tuberkulinového kožního testu – Mantouxova testu – je často falešně negativní a v deseti případech ze sta se latentní forma nakonec stane aktivní (nakažlivou). A kdy se tak stane, nelze předvídat. [ 4 ]
Rizikové faktory
Nespornými rizikovými faktory pro rozvoj miliární tuberkulózy jsou kontakt s pacienty a stavy, které vedou k imunosupresi – oslabení imunitní obranyschopnosti těla.
A imunitní systém je oslabený:
- u HIV a AIDS je miliární tuberkulóza pozorována u 10 % pacientů s AIDS (viz – Tuberkulóza u HIV infekce );
- se špatnou výživou a chronickým alkoholismem;
- u pacientů s rakovinou, a to i po chemoterapii;
- při chronickém selhání ledvin a kontinuální dialýze;
- v důsledku syndromu deficitu protilátek (hypogamaglobulinemie);
- v případech dlouhodobého užívání imunosupresivních léků a kortikosteroidů.
U diabetu se také zvyšuje riziko rozvoje latentní infekce v aktivní tuberkulózu.
Patogeneze
Tuberkulóza je zákeřné a komplexní onemocnění a přestože je patogeneze M. tuberculosis ftiziologům dobře známa, přesný mechanismus poškození u jejích miliárních forem nebyl dosud plně objasněn.
U jedinců infikovaných mykobakteriemi, které se původně dostanou do těla, jsou obvykle postiženy horní nebo zadní segmenty plicních laloků a aktivace alveolárních makrofágů vede k fagocytóze bacilů. To znamená, že imunita omezuje jejich další reprodukci a obvykle se u takové infekce nevyskytují žádné klinické projevy.
Ale i v latentní formě mohou Ghonova ložiska (primární tuberkulózní komplexy s enkapsulovanými neaktivními bakteriemi) obsahovat životaschopné bacily, které jsou v dormantním stavu. A pokud imunita oslabí, dochází k endogenní reaktivaci M. tuberculosis: začnou se množit v makrofágech a hematogenní cestou se šíří do blízkých buněk a dalších orgánů.
Ložiska miliární tuberkulózy mají vzhled homogenních mikrouzlíků (o průměru 1–3 mm) husté konzistence, difúzně rozptýlených po plicích. [ 5 ]
V tomto případě se destruktivní změny v plicích u miliární tuberkulózy projevují formou infiltrace tkáně těmito uzlíky, které se mohou kombinovat, vytvářet větší ložiska alterace a způsobovat fibrózu plicní tkáně.
Symptomy miliární tuberkulóza
První příznaky miliární tuberkulózy se projevují zhoršením celkového stavu a slabostí.
Kombinace symptomů, stejně jako známky extrapulmonální lokalizace lézí, závisí na formě onemocnění.
Mezi klinické formy miliární tuberkulózy patří v první řadě miliární plicní tuberkulóza, která je zjištěna u 1–7 % pacientů se všemi formami tuberkulózy. Pozorovány jsou i další typické příznaky tuberkulózy, zejména noční hyperhidróza (zvýšené pocení); ztráta chuti k jídlu a úbytek hmotnosti; kašel (suchý nebo s hlenovitým sputem) a progresivní dušnost.
Nejčastěji jsou projevy onemocnění subakutní nebo chronické, méně často se vyskytuje akutní miliární tuberkulóza.
V akutním průběhu generalizované tuberkulózy se pozorují zimnice a vysoká jaterní horečka (s teplotními skoky); zrychlený srdeční tep; potíže s dýcháním; cyanóza kůže; nevolnost a zvracení (což naznačuje intoxikaci) a poruchy vědomí. Tento stav - vzhledem k určité podobnosti s příznaky tyfu - lze definovat jako tyfoidní formu nebo tyfoidní miliární tuberkulózu, která se nejčastěji rozvíjí během primární infekce.
U extrapulmonální formy onemocnění může infekce postihnout několik orgánů najednou. A tehdy je pacientům diagnostikována miliární tuberkulóza vícečetné lokalizace, která se projevuje řadou, často nespecifických příznaků a vede k dysfunkci postiženého orgánu nebo určitého orgánového systému.
Miliární tuberkulóza jater tedy může být asymptomatická, nebo může být doprovázena horečkou a hyperhidrózou a vést k hypertrofii orgánu – hepatomegalii.
Přečtěte si také:
- Střevní tuberkulóza
- Tuberkulóza slinivky břišní
- Tuberkulóza ledvin
- Tuberkulóza mozkových plen (tuberkulózní meningitida)
Jednou ze vzácně diagnostikovaných forem tuberkulózy extrapulmonální lokalizace je miliární tuberkulóza kůže, která je u dospělých považována za sekundární formu onemocnění (důsledek hematogenního šíření infekce z primárního ložiska) a v dětství a dospívání za primární formu s infekcí kůže kontaktem. Nejčastějšími oblastmi poškození jsou obličej, krk, extenzorové plochy končetin a trup. Na pozadí konstitučních příznaků tuberkulózy se na kůži objevuje mnoho malých červených uzlíků, které nezpůsobují svědění ani bolest, ale velmi rychle se mění ve vředy, takže diagnózu lze stanovit jako miliární-ulcerózní tuberkulózu kůže a podkožních tkání. [ 6 ]
Komplikace a důsledky
Nedostatek kyslíku (syndrom respirační tísně) spojený s patologickými změnami alveolárních stěn a zhoršenou difúzí kyslíku do krve; pleurální empyém s fibrothoraxem; tvorba bronchopleurální píštěle - komplikace miliární tuberkulózy plic.
Miliární tuberkulóza jater může být komplikována zvýšenou hladinou bilirubinu v krvi a rozvojem žloutenky, stejně jako tukovou hepatózou a amyloidní degenerací. Střevní obstrukce je nejčastější komplikací miliární střevní tuberkulózy.
Meningeální miliární tuberkulóza (jejíž riziko je u dětí zvýšené) může vést ke zvýšenému nitrolebnímu tlaku, hydrocefalu a paralýze hlavových nervů. Důsledkem generalizované formy onemocnění je selhání více orgánů. [ 7 ]
Diagnostika miliární tuberkulóza
Včasná diagnóza pomáhá účinně léčit miliární tuberkulózu a omezit další přenos infekce, ale specialisté vyšetřující pacienty s tuberkulózou uznávají existenci určitých obtíží v důsledku mnoha variant onemocnění a nespecificičnosti klinických projevů mnoha forem.
Jsou vyžadovány standardní testy: izolace M. tuberculosis ze sputa a bronchiální laváže, PCR testování DNA tuberkulózního bacilu, analýza hladin adenosindeaminázy v krvi, sedimentace erytrocytů (ESR). Provádí se také histologie vzorků tkáňové biopsie. [ 8 ]
Čtěte více:
- Laboratorní diagnostika tuberkulózy
- Tuberkulóza: Detekce Mycobacterium tuberculosis
- Metody pro detekci tuberkulózy
Jak se provádí instrumentální diagnostika, jejíž hlavní metodou zůstává rentgenografie, a k objasnění diagnózy lze použít ultrazvuk, CT s vysokým rozlišením a MRI, je podrobně popsáno v publikaci - Instrumentální diagnostika tuberkulózy.
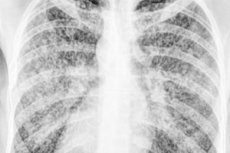
Miliární tuberkulóza se na rentgenovém snímku hrudníku zobrazuje mikrofokální diseminací obou plic - shlukem mnohočetných, jasně definovaných, difúzních fibronodulárních opacit. Někteří pacienti mohou mít jednostranný pleurální výpotek se ztluštěním viscerální a parietální pleury.
Diferenciální diagnostika
Diferenciální diagnostika je důležitá: miliární plicní tuberkulózu je nutné odlišit od kryptokokózy a sarkoidózy plic, od maligního pleurálního mezoteliomu; miliární tuberkulózu mozku od meningokokové nebo stafylokokové meningitidy; kožní miliární tuberkulózu je třeba obzvláště pečlivě odlišit od dermatologických onemocnění, od vyrážek u syfilidy (tuberkulózní syfilidy) atd.
Více informací v materiálech:
Léčba miliární tuberkulóza
Hlavní léčba tuberkulózy jakékoli formy je etiotropní, trvající 6-12 měsíců; hlavními léky jsou antibakteriální léky proti tuberkulóze: isoniazid, rifampicin, makrozid 500 (pyrazinamid, pyrazidin), paraaminosalicylát sodný atd.
Více o jejich nežádoucích účincích, kontraindikacích, způsobech použití a dávkování si přečtěte v publikaci - Tablety na tuberkulózu.
V případě abscesové tvorby lézí a nekrózy tkání se provádí chirurgická léčba.
Prevence
Hlavním preventivním opatřením je očkování BCG neboli očkování proti tuberkulóze.
Přečtěte si také:
V případech zjištěné latentní infekce je možná preventivní léčba tuberkulózy.
Předpověď
Miliární tuberkulóza je život ohrožující onemocnění; fatální následky miliární tuberkulózy jsou pozorovány u téměř 27 % případů u dospělých pacientů a u více než 15 % případů u dětí. [ 9 ], [ 10 ]
Příznivé prognózy lze dosáhnout pouze co nejčasnějším odhalením infekce a účinnou antibiotickou terapií.

