Lékařský expert článku
Nové publikace
Bakterie v moči: co to znamená?
Naposledy posuzováno: 12.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
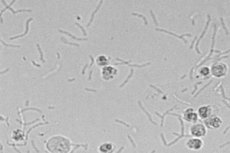
Různé patologie vnitřních orgánů, zejména ledvin a močových cest, jsou doprovázeny skutečností, že bakterie v moči žen i mužů se začínají intenzivně množit. V důsledku toho se bakteriologická analýza moči stává pozitivní, což se považuje za negativní znak, protože moč by za normálních okolností měla zůstat sterilní biologickou tekutinou.
Normální hladiny bakterií v moči u žen a mužů
Ženy by normálně neměly mít v moči žádné bakterie, protože moč je sterilní biologická tekutina, která neobsahuje mikroflóru. Přítomnost mikroorganismů naznačuje rozvoj infekčního a zánětlivého procesu a vyžaduje povinnou léčbu. Některé studie ukazují, že moč obsahuje společenstva živých bakterií, které tvoří rezidentní mikrobiotu ženské moči. [ 1 ]
Muži by normálně neměli mít v moči bakterie, protože moč je sterilní prostředí a neměla by obsahovat mikroflóru. Přítomnost bakterií naznačuje rozvoj bakteriální infekce, vysoké riziko vzniku bakteriemie a sepse. [ 2 ]
Epidemiologie
Asymptomatická bakteriurie je přítomnost bakterií ve správně odebraném vzorku moči od pacienta, který nevykazuje žádné známky ani příznaky infekce močových cest. Asymptomatická bakteriurie je v klinické praxi velmi častá a její výskyt se zvyšuje s věkem. Výskyt je 15 procent nebo více u žen a mužů ve věku 65 až 80 let a po 80. roce věku dosahuje 40 až 50 procent. Většina pacientů s asymptomatickou bakteriurií nikdy nevyvine symptomatické infekce močových cest a asymptomatická bakteriurie nebude mít žádné nežádoucí účinky.[ 3 ],[ 4 ]
Příčiny bakterie v moči
Existuje poměrně široká škála důvodů, které mohou vést k rozvoji bakterií v moči. Všechny tyto důvody lze však rozdělit do dvou velkých skupin: autoinfekce a infekce z vnějších zdrojů. Autoinfekce tedy znamená, že v těle existuje zdroj infekce, rozvíjí se určitý zánětlivý a infekční proces.
Primární zdroj infekce může být lokalizován kdekoli: plíce, gastrointestinální trakt, průdušky, játra. Postupně se infekce může šířit po celém těle a vytvářet sekundární zdroje infekce. Odtud se infekce dostává do ledvin, močových cest, močovodů a v nich může způsobit zánět. V tomto případě test moči ukazuje přítomnost bakterií v moči. V tomto případě je vhodné hovořit o sestupné cestě infekce, při které infekce sestupuje z ledvin do močových cest a zevních genitálií. [ 5 ]
Pokud jde o vnější zdroj infekce, znamená to, že infekce vstupuje do těla zvenčí. Za hlavní cestu infekce se považuje cesta vzestupná, při které infekce stoupá ze zevních genitálií, kolonizuje sliznice, močové cesty, močovody a nakonec proniká do ledvin, kde se následně vyvíjí hlavní zdroj infekce. [ 6 ]
Nejčastěji se jedná o chronickou infekci močových cest, ledvin a reprodukčního systému. Méně často se jedná o skrytou urogenitální infekci nebo pohlavně přenosnou chorobu. Někdy léze nesouvisí s urogenitálním systémem a nachází se například v ústní dutině (starý kaz, nebo v oblasti mandlí, zanícených lymfatických uzlin nebo nosních mandle). Někdy dysbakterióza a narušení normální mikroflóry žaludku, střev a konečníku vedou k rozvoji infekčního ložiska a vstupu bakterií do moči. Ve vzácných případech se infekce dostává do těla z ledvin, jater nebo jiných orgánů během těžkého celkového infekčního procesu, například pokud má člověk plané neštovice, spalničky, mor, malárii a další závažná onemocnění.
Je důležité si uvědomit, že primárním zdrojem infekce může být kdekoli: mohou to být plíce, průdušky, gastrointestinální trakt, játra a dokonce i lidská kůže. Postupně se infekce může šířit po celém těle a vytvářet sekundární zdroje infekce. Právě z nich se infekce dostává do močových cest, což se zjistí při vyšetření moči (test moči na sterilitu ukazuje přítomnost bakterií v moči).
Pokud mluvíme o vnějším zdroji infekce, pak bychom v tomto případě měli mít na mysli, že infekce se do těla dostává z vnějšího, environmentálního prostředí. Existují různé způsoby infekce a nejčastěji se jedná o pohlavní styk, případně bazény, špinavé prádlo, nedodržování hygienických pravidel. U žen je příčinou infekce často používání tamponů, protože ty mohou sloužit jako zdroj infekce, zejména v horkém počasí nebo v noci. V tomto případě hovoříme o vzestupné cestě infekce, při které infekce stoupá ze zevních genitálií přímo do urogenitálního systému, kde se následně vyvine hlavní zdroj infekce.
Cystitida
Cystitida je zánětlivý proces v urogenitálním traktu, který se projevuje celou řadou symptomů. Jedním z hlavních příznaků je bolest a štípání v oblasti zevních genitálií, bolest při močení, pálení, časté nutkání k močení a výskyt falešných nutkání. Frekvence močení se zvyšuje, zejména v noci. Cystitida je často doprovázena silnými záchvaty štípání, bolesti, které postihují celé podbřišek a močový systém.
Vzniká zánětlivý proces, který je doprovázen infekcí, výskytem bakterií v moči. Za zmínku stojí také přítomnost otoků, silných ložisek zánětu, infiltrátů a hnisavě-septického procesu. Poměrně rychle se rozvíjí komplikace cystitidy, což je zánětlivý proces postihující ledviny. Cystitida je zpravidla doprovázena silnou bolestí, atakami, intoxikací a zvýšením teploty. Zároveň se zánětlivý proces poměrně rychle šíří do dalších orgánů. Za zmínku stojí, že mnoho lidí s diagnózou cystitidy vyžaduje urgentní hospitalizaci. Terapie je založena na zastavení zánětlivého procesu, zmírnění bolesti a odstranění infekce.
Bakterie v moči u diabetu
Diabetes mellitus je komplexní somatické onemocnění, jehož hlavním článkem v patogenezi je porušení metabolických procesů a základních biochemických parametrů v těle. V tomto případě je v první řadě narušen metabolismus sacharidů v těle, hladina glukózy v krvi, jako konečného produktu rozkladu sacharidů, se prudce mění. Porušení metabolických procesů s sebou nese celou řadu patologických reakcí, od narušení normálního stavu sliznic, snížení imunity, narušení hormonálních hladin a končí porušením kolonizační rezistence sliznic, jejich přirozených ochranných vlastností a systému nespecifické rezistence. V důsledku toho se rozvíjí dysbióza neboli dysbakterióza, může dojít k nekontrolovanému rozvoji bakteriální infekce a aktivaci virů přetrvávajících v krvi. V důsledku toho se u diabetu v moči nacházejí bakterie. Léčba je zpravidla složitá a závisí na stavu osoby s základním onemocněním (diabetes). Bez zohlednění specifik stavu organismu u diabetu není možné vyléčit bakteriální infekci. Proto je nutná povinná konzultace s endokrinologem.
Bakterie v moči po podání antibiotik
Po užívání antibiotik se zpravidla zjistí dysbakterióza, protože antibiotika nemají selektivní účinek výhradně na patogenní mikroflóru. Zabíjením zástupců patogenní mikroflóry, patogenů infekčních onemocnění, antibiotika zabíjejí i normální mikroflóru, což vede k rozvoji dysbakteriózy. V důsledku užívání antibiotik se výrazně zvyšuje riziko vzniku plísňové infekce, protože na místě, kde by se normálně měla nacházet normální mikroflóra, se nic nenachází. Toto místo je proto kolonizováno jinými mikroorganismy. Právě plísňová mikroflóra má nejvyšší rychlost růstu a v takových případech kolonizuje volné niky. Proto se lidem se sníženou imunitou doporučuje užívat antimykotika v kombinaci s antibiotiky, aby se zabránilo plísňovým infekcím.
Existuje ještě jedna nuance, kterou je třeba znát a vzít v úvahu - po antibiotikách nelze provést test sterility ani bakteriologickou kultivaci, protože výsledky nebudou spolehlivé. Výsledek bude s největší pravděpodobností falešně negativní, protože bude zničena jak patogenní, tak normální mikroflóra. V průměru trvá 10-14 dní, než se mikroflóra určitým způsobem zotaví, po kterém můžete posoudit její stav a vyvodit závěry o účinnosti antibiotické terapie. V opačném případě, pokud potřebujete získat kvantitativní a kvalitativní charakteristiky mikroflóry, je nutné provést testy před zahájením antibiotické terapie.
Rizikové faktory
Riziková skupina zahrnuje osoby, které nedávno prodělaly akutní infekční onemocnění, a také osoby s chronickými onemocněními v anamnéze. Významné riziko představují osoby s akutním a chronickým onemocněním ledvin, onemocněním močových cest, osoby, které nedávno podstoupily antibiotickou terapii nebo chemoterapii, protože u nich dochází k prudkému poklesu imunity, což s sebou nese různé poruchy mikrobiocenózy.
Za zmínku stojí, že mezi rizikové faktory patří také hormonální nerovnováha, snížená imunita, imunitní napětí, vysoká virová nálož, latentní infekce nebo přetrvávající infekce v krvi, protože to vše přímo či nepřímo ovlivňuje stav sliznic. Výše uvedené faktory způsobují snížení kolonizační rezistence, narušení normocenózy a v důsledku toho zvýšení podílu patogenních a oportunních mikroorganismů, což přispívá k rozvoji zánětlivých a infekčních procesů a výskytu bakterií v moči. [ 7 ]
Alkohol
Alkohol obecně významně ovlivňuje výsledky laboratorních testů. Asi 2–3 dny před testem byste se měli zdržet pití alkoholu. Také byste neměli dělat testy bezprostředně po večírku, kde jste pili alkohol. Měli byste 2–3 dny počkat. Mění se nejen hlavní biochemické ukazatele, ale také hladina bakterií. To je způsobeno tím, že etylalkohol obsažený v alkoholických nápojích má inhibiční účinek na mikroorganismy. V důsledku toho můžete získat podhodnocené nebo falešně negativní výsledky laboratorních testů.
Patogeneze
Moč je obvykle sterilní biologická tekutina, která neobsahuje mikroorganismy. Bakterie pronikají do moči, pokud je v těle infekce, stejně jako ložisko infekčního nebo zánětlivého procesu. V tomto případě existují tři možné scénáře. Existují případy, kdy bakterie nejsou životaschopné a náhodně se dostaly do moči z vnějších genitálií, například při kvasinkovém zánětu nebo jiných infekcích urogenitálního traktu. Jedná se o tzv. „přechodnou mikroflóru“, tedy ty mikroorganismy, které se náhodou dostaly do moči. Mělo by jich být málo – několik jednotek v zorném poli. Stojí za to myslet na infekci vnějších genitálií, podstoupit vhodnou léčbu a poradit se s lékařem. To také naznačuje, že analýza byla odebrána nesprávně. Před provedením testu je nutné pečlivěji dodržovat hygienu a hygienu vnějších genitálií.
Druhá možnost naznačuje bakteriémii. V tomto případě se v moči nacházejí jednotlivé kolonie mikroorganismů. To naznačuje rozvoj poměrně silného zánětlivého a infekčního procesu v ledvinách, močovém systému a reprodukčních orgánech. Je nutné co nejdříve podstoupit léčbu. Může být nutná hospitalizace, protože v tomto případě hovoříme o významném překročení všech možných ukazatelů normy, stejně jako o progresi infekčního procesu a vzniku nových ložisek infekce. Riziko sepse je vysoké.
Třetí možností je, když se v moči nenacházejí jednotlivé, ale více kolonií mikroorganismů různých velikostí a tvarů. V tomto případě hovoříme o sepsi - infekci biologických sterilních tekutin. Je nutná neodkladná hospitalizace a neodkladná péče. Jedná se o závažný infekční proces s tendencí k hnisavému nekrotickému patologickému procesu, progresi a nekontrolovanému šíření infekce, infekci biologických sterilních tekutin, včetně krve. Pokud nebudou přijata vhodná opatření, může dojít k fatálnímu výsledku.
Symptomy bakterie v moči
Patologie se může vyvíjet jak s příznaky, tak asymptomaticky. V prvním případě má člověk obvykle všechny známky zánětlivých procesů v ledvinách a urogenitálních orgánech, zejména v močovodech, močových cestách, močovém měchýři a samotných ledvinách. [ 8 ]
Může se objevit porucha močení, časté nebo falešné nutkání k močení, bolest jak při močení, tak i v jiných časech. Často se vyskytuje bolest v dolní části zad, při pohybu, bolest v oblasti ledvin. Pokud jde o asymptomatický průběh patologie, člověk nepociťuje žádné nepohodlí ani problémy, pouze při testu je náhodně zjištěna přítomnost infekce v moči. I to je poměrně běžné a vyžaduje komplexní vyšetření, protože může být příznakem závažné patologie, která je skrytá. [ 9 ]
Hlen a bakterie v moči u žen a mužů
Hlen naznačuje přítomnost zánětlivého procesu. Přítomnost bakterií v moči naznačuje rozvoj infekce močových cest. U žen se infekce rozvíjí mnohem rychleji než u mužů, proto je třeba jí věnovat zvláštní pozornost. Závažnost patologického procesu závisí na kvantitativních ukazatelích mikroorganismů. V každém případě je nutná povinná konzultace s lékařem, protože je nutné přesně určit zdroj infekce. Může se jednat o infekční a zánětlivé procesy v ledvinách - nefritidu, pyelonefritidu, glomerulonefritidu a další patologie ledvin. Může se jednat i o extrarenální patologie, například cystitidu, gynekologická onemocnění. Léčba závisí na tom, která mikroflóra převládá, a také na zdroji infekce a jejích kvantitativních ukazatelích. Budou vyžadována další vyšetření, zejména bakteriologické vyšetření moči a močového sedimentu. [ 10 ]
Hlen je hlavním příznakem zánětlivého procesu, přítomnost bakterií naznačuje infekční povahu zánětu. U mužů se může jednat o příznak onemocnění ledvin nebo extrarenálního aparátu. Může se vyvinout na pozadí zánětlivých a infekčních onemocnění: nefritidy, pyelonefritidy, cystitidy, uretritidy. Méně často může naznačovat prostatitidu, adenom a další patologie mužského reprodukčního systému. Riziko vzniku sepse a bakteriemie je poměrně vysoké, proto je nutná povinná léčba. Čím dříve se s ní začne, tím účinnější a rychlejší bude výsledek.
Mnoho bakterií v moči u žen i mužů
Laboratorní a klinická diagnostika je poměrně přesná věda, která netoleruje takové podmíněné pojmy jako „mnoho“. Samozřejmě, čím více bakterií se nachází v moči ženy, tím závažnější je patologický proces. Je nutné znát přesný kvantitativní ukazatel, který nám umožňuje posoudit závažnost patologického procesu. Za normálních okolností by v moči neměly být žádné bakterie, takže jakýkoli jejich výskyt naznačuje patologii.
Velmi podmíněně lze říci, že „málo“ bakterií je ukazatelem 101-105 CFU/ml. V souladu s tím lze jakékoli ukazatele nad 105 CFU/ml považovat za „mnoho“ bakterií v moči. Bez ohledu na to, kolik bakterií se v moči ženy nachází, je léčba nutná, protože k samoléčení bohužel nedochází. Onemocnění může pouze postupovat a počet mikroorganismů bez vhodné terapie bude pouze růst.
V bakteriologii a laboratorní vědě neexistují pojmy jako „mnoho“ a „málo“. Pro posouzení závažnosti patologického procesu je nutné znát přesný počet bakterií v moči muže. Jakýkoli výskyt bakterií v moči naznačuje odchylku od normy. Čím vyšší jsou kvantitativní ukazatele, tím závažnější je patologický proces. Obvykle se pod pojmem „mnoho“ mohou skrývat ukazatele nad 105 CFU/ml, což je poměrně nebezpečné a vyžaduje okamžitou léčbu. [ 11 ]
Leukocyty a bakterie v moči
Přítomnost leukocytů a bakterií v moči téměř jistě naznačuje přítomnost zánětlivého procesu. Přítomnost bakterií v moči je známkou rozvoje infekčního procesu v močových orgánech. Závažnost patologického procesu závisí na tom, kolik mikroorganismů je kvantitativně detekováno. Může se jednat o různé infekční a zánětlivé procesy, ale nejčastěji o patologické procesy v ledvinách - nefritidu, pyelonefritidu, glomerulonefritidu a další patologické stavy.
Za normálních okolností by v moči neměly být žádné bakterie, protože se jedná o biologicky sterilní tekutinu. Výskyt bakterií doprovází zánětlivý proces, protože aseptický zánět, který by se vyvinul bez přítomnosti bakteriálního (infekčního) procesu, se prakticky nevyskytuje.
Leukocyty v moči bez bakterií
V moči se mohou nacházet leukocyty bez bakterií. Tento jev se nejčastěji pozoruje u žen a ve většině případů se rozvíjí v souvislosti s gynekologickými onemocněními. Někdy přítomnost leukocytů v moči naznačuje rozvoj cystitidy. Podobný jev se vyskytuje i u těhotných žen. Nejčastěji se jedná o známku zvýšené zátěže ledvin. Nebo se podobný stav pozoruje při patologii těhotenství, proto je nutná povinná konzultace s ošetřujícím lékařem a může být nutná prenatální hospitalizace.
Provádí se komplexní diagnóza, na jejímž základě je obvykle předepsána vhodná léčba. Specifika léčby závisí na převládající mikroflóře a také na zdroji infekce. Pro výběr optimálního dávkování léku je nutné znát kvantitativní ukazatele mikroflóry. Proto jsou ve většině případů nutné další testy. Nejinformativnější metody jsou metody jako bakteriologické vyšetření moči a mikroskopie močového sedimentu. První metoda umožňuje vyloučit bakteriální infekci, druhá metoda objasňuje a rozšiřuje klinický obraz patologie.
Hlen a bakterie v moči
Hlen v moči spolu s bakteriemi je hlavním příznakem zánětlivého procesu. Hlen naznačuje malou tvorbu exsudátu, zvýšenou práci sliznic, které zpravidla zajišťují imunitní ochranu organismu. Přítomnost bakterií naznačuje rozvoj zánětu infekčního původu. Může to být příznak onemocnění ledvin, močových cest, močovodu, močového měchýře nebo extrarenálního aparátu. To znamená, že pouze na základě detekce hlenu a bakterií v moči nelze učinit přesný závěr o příčinách, nelze stanovit diagnózu. Proto je nutná diferenciální diagnostika, která umožní rozlišit příznaky různých, klinicky podobných projevů různých onemocnění. Znalost přesné diagnózy a přesné příčiny patologie umožňuje mluvit o výběru adekvátní léčby.
Bílkoviny a bakterie v moči
Přítomnost bakterií, a zejména bílkovin v moči, je vždy nepříznivým znakem. Bakterie doprovázejí infekční a zánětlivé procesy. Mohou se vyvinout na pozadí zánětlivých a infekčních onemocnění: nefritidy, pyelonefritidy, glomerulonefritidy, cystitidy, uretritidy.
Bílkoviny mohou být také známkou těchto procesů. Přítomnost bakterií a bílkovin může naznačovat vývoj nádoru, a to jak maligního, tak benigního.
Přítomnost bílkovin se často vyskytuje u pacientů s aterosklerózou, cukrovkou a může naznačovat nadměrnou zátěž ledvin. Bílkoviny v moči vždy naznačují, že ledviny nezvládají filtrační funkci. To lze pozorovat u závažných infekčních procesů v těle, například moru, antraxu, malárie, spalniček, příušnic, zarděnek. V současné době se proti těmto onemocněním provádí očkování. Během těhotenství je přítomnost bílkovin nepříznivým příznakem, který může naznačovat řadu patologií. Počínaje porušením stravy těhotné ženy, konzumací velkého množství sacharidů a bílkovin s potravou. Až konče závažnými renálními patologiemi, které mohou vést k těžkému otoku, gestóze, těhotenským patologiím, mohou způsobit komplikace při porodu a dokonce vést k selhání ledvin.
Podobný obraz se pozoruje v případech otravy, chronické intoxikace a během léčby některými léčivy, která mají nepříznivý vliv na ledviny. Může se jednat o komplikaci po intenzivní antibiotické terapii, chemoterapii, radioterapii nebo během ozařování nádoru. U onkologických procesů je to také nepříznivý signál, který může naznačovat rozpad nádoru, tkáně, těžkou intoxikaci, selhání ledvin nebo metastázy v ledvinách. Výskyt bílkoviny v moči lze pozorovat v pooperačním období, po transplantaci, při selhání jedné ledviny, při renální cirhóze nebo při selhání ledvin. Může to být známkou rozvoje kongesce u těžce nemocných, upoutaných na lůžko a naznačuje to zvýšený otok a zadržování tekutin v těle. Bílkoviny se často nacházejí v moči novorozenců, což naznačuje funkční nezralost ledvin a jejich zvýšené zatížení. U starších lidí, stejně jako u lidí s imunodeficiencí a autoimunitní agresí, se v moči mohou objevit bílkoviny a bakterie.
Pokud se neléčí, existuje poměrně vysoké riziko vzniku sepse a bakteriemie, stejně jako selhání ledvin v důsledku renální insuficience. Proto je nutná povinná léčba, často i hospitalizace na specializovaném oddělení. Čím dříve se s ní začne, tím účinnější a rychlejší bude výsledek.
Červené krvinky a bakterie v moči
Přítomnost červených krvinek v moči primárně naznačuje krvácení nebo prasknutí cév, snížený tonus a propustnost malých kapilár. Někdy je přítomnost červených krvinek známkou anémie. Obecně platí, že pokud předpokládáme, že červené krvinky jsou krevní buňky, lze snadno dojít k závěru, že jakýkoli vstup červených krvinek do moči je spojen s vstupem krve do moči nebo s rozvojem krvácení, cévního krvácení. Za zmínku stojí, že podobný obraz lze pozorovat i při rozvoji vředů, erozí a nádorových procesů.
U žen je důležité jasně rozlišit zdroj krve. Je nutné vyloučit náhodný výskyt krve v moči, protože anatomická blízkost reprodukčních orgánů a močového systému může přispívat k náhodnému výskytu krve při děložním a mimoděložním krvácení, gynekologických onemocněních, potratech, aortě, chirurgických a mikroinvazivních zákrocích v pánevní oblasti. Penetrace erytrocytů je možná i během menstruace.
Bakterie, plísně v moči
Bakterie a plísně nalezené v moči naznačují těžkou dysbakteriózu a dokonce i dysbiózu v těle. Ta se často pozoruje po intenzivní antibiotické terapii, po chemoterapii, radioterapii, během léčby těžkých infekčních onemocnění, včetně tuberkulózy, cholery a úplavice. Výskyt plísní je možný pouze tehdy, pokud má člověk v těle narušenou normální mikroflóru, tj. všichni zástupci normální mikroflóry jsou usmrceni. Poté patogenní mikroflóra, především plísňová mikroflóra, začne rychle růst a kolonizuje močové cesty a další systémy. Bakterie se nacházejí převážně jako patogenní. To je dáno tím, že při normálním stavu mikroflóry má kolonizační rezistenci, tj. brání růstu patogenních bakterií a plísní. Za zmínku také stojí, že takový stav se může vyvinout pouze za snížené imunity. Proto je v tomto případě vhodné obnovit normální mikroflóru, což umožní tělu v budoucnu samostatně odolávat infekci. V případě těžké kolonizace se nejprve podává antibiotická terapie a antimykotická terapie (v kombinaci) a poté se aplikují opatření zaměřená na obnovu mikroflóry (probiotika, prebiotika). Souběžně je také nutná konzultace s imunologem, který předepíše vhodnou imunomodulační terapii.
Soli v moči bakterií
Přítomnost jakýchkoli solí v moči naznačuje rozvoj zánětlivého a infekčního procesu v ledvinách nebo močových orgánech. Může to být také známkou přetížení, nedostatečné filtrační kapacity ledvin, což může být vrozená i získaná patologie. U žen to může být také příznakem gynekologických onemocnění. U mužů mohou soli nepřímo naznačovat přítomnost prostatitidy, adenomu prostaty a dalších podobných jevů. Soli se tvoří při poruše trávicí funkce, mimo jiné na pozadí žlučových kamenů, pankreatitidy. Někdy to může být příznakem rozvoje novotvarů v močovém nebo reprodukčním systému: naznačuje to rozvoj benigních i maligních nádorů. Může to být příznakem nesprávné výživy, kdy strava obsahuje nadbytek solí, minerálů, těžkých kovů a minerálů.
Bakterie a epitel v moči
Normálně by v moči neměl být přítomen žádný epitel ani bakterie. Podmíněně přijatelná je přítomnost 0-3 jednotlivých epiteliálních buněk v moči v zorném poli léku. Takový stav je však již považován za hraniční a je základem pro zaznamenání takového pacienta a sledování jeho stavu v dynamice, protože spadá do rizikové skupiny pro rozvoj zánětlivých procesů. Za zmínku také stojí, že bakterie v moči by za žádných okolností neměly být. Jejich výskyt v moči naznačuje rozvoj zánětlivého, infekčního procesu. Aby bylo možné potvrdit nebo vyvrátit přítomnost epitelu a bakterií v moči, je nutné test opakovat. Opakovaný detekční test je tendencí a je považován za základ pro zařazení pacienta do rizikové skupiny a zajištění kontroly nad jeho stavem.
Epitel v moči lze detekovat při akutním i chronickém poškození ledvin v těle. Může se jednat o akutní i chronickou nefritidu, pyelonefritidu, amyloidózu. Epitel lze detekovat při horečnatých stavech, infekčních onemocněních, intoxikaci, zvýšené zátěži ledvin.
Typ epitelu nalezený v přípravku může také hodně napovědět. Přítomnost plochých buněk tak může být příznakem uretritidy, prostatitidy a pozoruje se hlavně u zánětlivých procesů u mužů. Přechodné epitelové buňky se objevují u cystitidy, pyelitidy a novotvarů močových cest. Jsou to buňky, které normálně vystýlají sliznice urogenitálního traktu a objevují se v moči, když jsou poškozeny nebo se rozvinou zánětlivé procesy. Výskyt renálních epitelových buněk naznačuje patologii ledvin.
Oxaláty a bakterie v moči
Bakterie v moči se vyvíjejí během zánětlivého procesu a jsou také příznakem bakteriémie nebo sepse. Oxaláty jsou soli oxalátu vápenatého a objevují se po konzumaci potravin obsahujících kyselinu šťavelovou. Oxaláty a bakterie v moči se zpravidla nacházejí po nedávných zánětlivých procesech, které se vyvíjejí se zvýšenou zátěží ledvin. Mohou se také objevit po konzumaci šťovíku, špenátu, chřestu, řepy, rajčat, jablek, pomerančů, citrusových plodů, okurek, hroznů. Tyto produkty ledviny obtížně zpracovávají, zejména u osob s onemocněním ledvin. Proto je velmi důležité dodržovat vyváženou stravu. Pokud se oxaláty v moči objeví nějakou dobu po močení, může to znamenat, že osoba jí výhradně maso nebo maso v jejím jídelníčku převládá. Může to být také příznakem cukrovky, poruchy metabolismu vápníku a vyskytuje se u závažných chronických onemocnění ledvin. Za zmínku stojí, že přetrvávající opakovaný výskyt oxalátů a bakterií v moči je základem pro diagnózu oxalurie.
Dusitany, leukocyty a bakterie v moči
Současný výskyt dusitanů, leukocytů a bakterií v moči naznačuje rozvoj zánětlivého procesu v ledvinách nebo močových orgánech. Taková patologie může být stejně často zjištěna u mužů i žen. U žen to může být také příznakem gynekologických onemocnění. U mužů je to příznak adenomu, karcinomu prostaty nebo prostatitidy.
Přítomnost dusitanů v moči naznačuje rozvoj zánětlivého a infekčního procesu v ledvinách. Zároveň přítomnost dusitanů přímo koreluje s přítomností gramnegativní mikroflóry, která aktivně využívá dusitany ve svém metabolismu.
Přítomnost dusitanů a leukocytů může být známkou vývoje novotvarů v močovém nebo reprodukčním systému, protože dusitany se mohou tvořit i během rozpadu nádoru. Přítomnost dusitanů naznačuje vývoj benigních i maligních nádorů. Dusitany jsou produkty rozkladu dusičnanů. Proto může být výskyt dusitanů v moči způsoben také konzumací potravin obsahujících dusičnany.
Můžeme tedy usoudit, že bakterie v moči jsou vždy nepříznivým znakem naznačujícím patologii, protože moč by za normálních okolností měla být sterilní.
Dusitany a bakterie v moči u žen a mužů
Indikuje rozvoj zánětlivého procesu v ledvinách nebo močových orgánech. U žen to může být také příznakem gynekologických onemocnění. Dusitany také naznačují rozvoj zánětlivého a infekčního procesu v ledvinách a nejčastěji naznačují přítomnost gramnegativní mikroflóry. Někdy to může být příznakem rozvoje novotvarů v močovém nebo reprodukčním systému: naznačuje rozvoj benigních i maligních nádorů.
Dusitany a bakterie spolu úzce souvisejí. Dusitany nalezené v mužské moči jsou tedy produkty rozkladu dusičnanů. V případě dysbakteriózy s převahou gramnegativní mikroflóry se dusičnany pod vlivem specifických enzymů těchto bakterií nevylučují, ale vstupují do moči v modifikované formě (ve formě dusitanů). Existuje však řada dalších faktorů, které mohou k tomuto jevu vést. Proto je nutná konzultace s kompetentním specialistou.
Komplikace a důsledky
Nejnebezpečnějšími důsledky výskytu bakterií v moči jsou progrese infekčního procesu, šíření a zvyšování množství infekce, její pronikání do ledvin a dalších orgánů, tvorba nových (sekundárních) ložisek infekce. Za nejnebezpečnější komplikace je třeba považovat bakteriémii a sepsi, které mohou vést k úmrtí. [ 12 ]
Diagnostika bakterie v moči
Diagnostika spočívá v přesné identifikaci kvalitativních a kvantitativních charakteristik detekovaných bakterií. To znamená, že je nutné určit, které mikroorganismy jsou přítomny v moči (jejich rodová a obecná příslušnost), a také určit jejich množství. Dále lze provést test citlivosti na antibiotika. To znamená, že je možné vybrat lék, který bude účinný při léčbě bakteriální infekce. K tomu se používají laboratorní metody. Mohou být také zapotřebí instrumentální metody, které umožní sledovat charakteristiky patologických změn v těle, identifikovat zdroj zánětu a infekce. [ 13 ]
Testy
Hlavní analýzou je bakteriologická kultivace moči. Nejčastěji používanou kultivační metodou je Gouldova metoda (vše však závisí na vybavení a možnostech laboratoře, kde se analýza provádí). Po vytvoření kultury na médiu se Petriho miska umístí do termostatu za optimálních podmínek, kultura se inkubuje po dobu 3 až 5 dnů, poté se přenese na selektivní živná média a izoluje se čistá kultura. Čistá kultura se identifikuje podle Bergeyho identifikátoru.
Na základě růstových charakteristik na selektivním médiu se stanoví rychlost růstu a další významné parametry a provádějí se biochemické a sérologické testy, které v konečném důsledku umožňují určit přesné kvantitativní a kvalitativní charakteristiky identifikovaného mikroorganismu.
Poměrně často se provádí dodatečná analýza citlivosti izolovaného mikroorganismu na antibiotika. K tomu se používá disková difuzní metoda nebo metoda sériového ředění. Podstata spočívá v tom, že se určí antibiotikum, které je nejúčinnější proti identifikovanému mikroorganismu, a také se stanoví jeho optimální koncentrace, která umožní zbavit se infekce.
Podle protokolu se také předepisují konvenční klinické studie krve, moči a stolice. Mohou být poměrně informativní a mohou být zdrojem cenných informací, které umožňují zvážit rozsáhlejší obraz patologie, určit charakteristiky průběhu patologického procesu a jeho lokalizaci. Hlavní metodou, která umožňuje stanovit konečnou diagnózu, je však setí.
Mezi další testy, které jsou předepsány dle indikací, může patřit imunogram, virologické vyšetření, revmatické testy. Testy na hladiny interferonu, imunoglobulinů a někdy i alergologické testy. Mohou být také vyžadovány mikrobiologické screeningy a testy na dysbakteriózu.
Instrumentální diagnostika
Hlavní diagnostickou metodou je laboratorní diagnostika (bakteriologické vyšetření). Instrumentální metody se používají jako doplňkové, objasňující metody. Může být nutná například reografie, která umožňuje vyšetřit funkční stav ledvin, urodynamika. V případě potřeby se předepisuje ultrazvuk, rentgenové vyšetření močových cest, břišních orgánů a pánve. Může být nutná počítačová nebo magnetická rezonance. V případě kombinované patologie trávicího traktu se používá gastroskopie, kolonoskopie, irrigoskopie, gastroduodenoskopie, endoskopie a další metody.
Diferenciální diagnostika
Pomocí diferenciální diagnostiky je možné rozlišit příznaky jednoho onemocnění od příznaků jiného. Například je důležité rozlišit onemocnění ledvin od cystitidy, protože obě patologie jsou doprovázeny přítomností bakterií v moči, ale léčba se zásadně liší. Důležité je také rozlišit bakterie, které se v moči nacházejí. Za tímto účelem se provádí bakteriologická studie, která umožňuje jasně izolovat a identifikovat typ bakterií a určit jejich množství.
Další onemocnění, s nimiž je nutné rozlišovat bakterie v moči:
- Akutní pyelonefritida.
- Rakovina močového měchýře.
- Chlamydie (chlamydiové urogenitální infekce).
- Cystitida (nebakteriálního původu).
- Herpes simplex.
- Intersticiální cystitida.
- Zánětlivá onemocnění pánevních orgánů.
- Renální a perirenální absces.
- Uretritida.
- Vaginitida.
Kdo kontaktovat?
Léčba bakterie v moči
Bakterie v moči, a to jak u mužů, tak u žen, lze eliminovat pouze pomocí antibiotické terapie. Co přesně léčit - řekne vám lékař. Volba jednoho či druhého antibiotika závisí na řadě faktorů, včetně typu bakterií nacházejících se v moči a jejich množství. Terapie je také v mnoha ohledech určena individuálními charakteristikami těla, stavem jeho imunitního systému, lokální a systémovou imunitou.
Léčba by měla být řízena výsledky kultivace moči a citlivosti. Amoxicilin, amoxicilin/klavulanát, cefuroxim, cefalexin a nitrofurantoin jsou považovány za bezpečné pro použití během těhotenství.[ 14 ],[ 15 ] Délka léčby by měla být 3 až 7 dní a měla by být provedena alespoň jedna kultivace moči.
Nejuniverzálnější antibiotika, která se předepisují k léčbě mnoha infekcí, včetně kombinovaných infekcí, jsou širokospektrální antibiotika. Mohou mít jak bakteriostatické, tak baktericidní účinky, tj. antibiotika mohou buď částečně potlačit růst mikroorganismů, nebo je úplně zabít. Existují také speciální uroseptika, která se používají k léčbě infekčních onemocnění urogenitálního traktu. Mají cílený účinek na ty patogeny, které přispívají k rozvoji onemocnění močového systému.
Při užívání některých léků mohou být nutné další léky, například probiotika, zaměřené na normalizaci normální mikroflóry. To je dáno tím, že antibiotika spolu s patogenní mikroflórou mohou současně zabíjet zástupce normální mikroflóry. Jejich nedostatek je nutné doplnit, jinak dojde k plísňové infekci.
Mohou být také nutné hepatoprotektory, protože některá antibiotika mohou mít toxický účinek na játra. Komplexní terapie je často zastoupena jak antimykotiky, tak antibiotiky. Někdy jsou do léčebného režimu zahrnuty i imunomodulátory. Takové léky by však měl předepisovat výhradně lékař, protože samoléčba může být plná vážných následků, včetně poruch imunity.
Léky
Léky by měl předepisovat pouze lékař na základě výsledků studií. Toto je hlavní preventivní opatření. Je to dáno tím, že jinak se může objevit řada nežádoucích účinků. Je nutné přísně dodržovat léčebný režim. Hlavními nežádoucími účinky jsou rozvoj dysbakteriózy, poruchy imunitního systému, narušení normálního stavu sliznic a rozvoj plísňové infekce.
K eliminaci bakterií (léčbě bakteriálních infekcí) se používá antibiotická terapie.
Širokospektrální antibiotikum amoxiclav se osvědčilo. Patří do řady antibiotik penicilinu. Je účinné proti grampozitivním i gramnegativním mikroorganismům. Užívá se jedna tableta denně (500 mg účinné látky). Léčebný cyklus je určen na tři dny. V balení jsou tři tablety.
Silnější je ciprofloxacin, což je makrolid. Užívá se také v dávce 500 mg (jedna tableta) denně. Léčba obvykle trvá 3 až 5 dní v závislosti na závažnosti bakteriální infekce a počtu mikroorganismů zjištěných v moči. Denní dávku můžete rozdělit na 2 části – užívejte půl tablety (250 mg) dvakrát denně.
Azitrox (azithromycin) se také předepisuje v dávce 500 mg denně po dobu tří dnů.
Mezi uroseptiky se osvědčil Urolesan, který se předepisuje v průměru 10–25 kapek v závislosti na věku a tělesné hmotnosti pacienta. Doporučuje se zapít malým množstvím vody nebo nakapat na malý kousek cukru a sníst s cukrem. Tím se zesílí jeho účinek. [ 16 ], [ 17 ]
Vitamíny
Nedoporučuje se užívat vitamíny při bakteriálních infekcích, protože působí jako růstové faktory pro mikroorganismy, v důsledku čehož se zvyšuje jejich růst a reprodukce a bakteriální proces se stává závažnějším. Výjimkou je vitamín C. Naopak potlačuje růst patogenní mikroflóry, stimuluje imunitní systém, obranné mechanismy člověka, což pomáhá zvyšovat odolnost organismu vůči infekčním a zánětlivým agens. Vitamín C se předepisuje v dvojnásobné dávce - 1000 mg denně.
Fyzioterapeutická léčba
Hlavními prostředky fyzioterapie jsou elektroforéza, světelná a tepelná léčba, UHF, laserová léčba (například při odstraňování kamenů, písku z ledvin). Někdy se předepisuje haloterapie, balneoterapie, bahenní terapie, masáže. Fyzioterapie je účinná jako součást komplexní terapie. Samotná fyzioterapie je neúčinná.
Lidové prostředky
Jako lidové prostředky se osvědčily různé balzámy, které obsahují rostlinné složky, alkohol. Rostlinné složky mají terapeutický účinek, alkohol má antiseptický účinek. Podívejme se na nejúčinnější recepty používané k odstranění bakteriálních infekcí.
- Recept č. 1.
Pro přípravu vezměte lžíci květů měsíčku lékařského, kostivalu, libečku a ostropestřce, zalijte asi 500 ml červeného vína (například Cahors), poté přidejte půl lžičky mletého zázvoru a mletých kořenů puškvorce. Nechte vše louhovat alespoň 3-4 dny, pijte 50 ml denně. Kúra trvá nejméně 28 dní (celý biochemický cyklus).
- Recept č. 2.
Vezměte stejné díly květů macešky, květů dymnice, jeřábů, listů angreštu a šípků. Vezměte asi 2–3 polévkové lžíce každé složky, přidejte asi 2–3 polévkové lžíce medu, 500 ml lihu, nechte louhovat alespoň 5 dní, pijte v malých množstvích dvakrát denně po dobu 28 dnů.
- Recept č. 3.
Jako základ se používá vodka nebo čistý líh. Poté se přidá přibližně jedna polévková lžíce následujících složek: ženšen, celer, pivoňka, puškvorec. Přidá se lžíce medu. Zamíchejte a nechte louhovat alespoň jeden den.
- Recept č. 4.
Do koňaku nebo koňakového destilátu (500 ml) přidejte lžíci geranderu, leknínu žlutého, vičence, javoru norského, rozmarýnu a chřestu. Poté přidejte 2–3 kapky esenciálního oleje z túje nebo jalovce. Pijte jednu lžíci dvakrát denně.
Bylinná léčba
Šalvěj má protizánětlivý účinek. Jitrocel má antiseptický účinek, snižuje počet bakterií ve všech biotopech a biologických tekutinách. Stévie zvyšuje imunitu, má antivirový účinek, normalizuje stav normální mikroflóry.
Všechny tyto byliny se doporučují užívat ve formě odvaru. Pro přípravu odvaru vezměte asi polévkovou lžíci každého léku, zalijte sklenicí vroucí vody. Louhujte alespoň 30-40 minut. Pijte sklenici denně. Tyto byliny můžete připravit jak samostatně, tak i v komplexu, ve formě bylinného sběru.
Homeopatie
Homeopatické léky vyžadují povinné dodržování bezpečnostních opatření. Proto je při užívání homeopatií nutné se poradit s lékařem. Ten pomůže efektivně zařadit léky do komplexní terapie a zvolit optimální schéma v závislosti na charakteristikách průběhu patologie, závažnosti stavu a počtu bakterií v moči. Dodržování těchto základních opatření pomůže předejít komplikacím. Nedodržování často vede ke komplikacím, jako je zhoršení stavu, progrese infekce, zánětlivé procesy. Nejnebezpečnější komplikací je bakteriemie a sepse.
Pokud se v moči objeví velké množství bakterií, doporučuje se absolvovat léčebnou koupel. Jsou obzvláště účinné při souběžných onemocněních ledvin, urolitiáze. Koupele lze užívat pouze při normální tělesné teplotě. Koupele také podporují relaxaci, ulevují od svalového napětí, křečí, což výrazně snižuje případnou bolest.
- Recept č. 1.
Pro přípravu koupelového složení vezměte jako základ med, kakaové máslo a máslo ve stejných dílech, vše rozpusťte ve vodní lázni nebo na mírném ohni, dokud se nerozpustí, za stálého míchání. K výsledné hmotě přidejte 2 lžíce chmelových hlávek, evropského travníka, lesní sasanky, malého barvínku a čínského šácholanu. Vše míchejte, dokud nevznikne jednotná konzistence. Sejměte z ohně a nechte ztuhnout. Přidejte do koupele (v poměru asi 3 lžíce na plnou koupel - 300 litrů vody). Skladujte v chladničce (na spodní polici).
- Recept č. 2.
Jako základ pro přípravu koupelového gelu vezměte asi 100 ml kombuchy (čagy) zředěné peroxidem vodíku v poměru 1:2. Předem si v ohnivzdorné misce připravte směs následujících rostlinných složek: pastinák, sněženka Voronovova, rozchodnice růžová, routa vonná, plicník léčivý, česneková tinktura (v poměru asi 2 polévkové lžíce od každé byliny na 100 ml nálevu). Samostatně vezměte máslo (asi 100 gramů). Olej zahřejte na mírném ohni (nepřivádějte k varu). Jakmile je olej dostatečně horký, ale ještě se nevvařil, sejměte ho z ohně a zalijte předem připravenými bylinkami a hlavním nálevem. Zamíchejte, přikryjte víkem a nechte jeden den louhovat na tmavém místě (při pokojové teplotě). Poté je olej připraven k použití. Doporučuje se přidat 2 polévkové lžíce na celou koupel.
- Recept č. 3.
Jako základ se používá směs masážních základových olejů: avokádový olej a kafrový olej v poměru 1:2, přidají se 2–3 kapky vitamínů A a E. Smíchejte. Do výsledné směsi se přidají 2 kapky následujících esenciálních olejů: durman lékařský, jablečný ořech, pelyněk lékařský. Důkladně promíchejte, použijte k přidání do koupele v množství 10–15 gramů na koupel.
- Recept č. 4.
Balzám pro vnitřní použití se dobře osvědčil. Doporučuje se užívat ho během koupele, což zesílí účinek tepelné procedury. Jako základ se používá vodka nebo čistý líh. Poté se přidá asi polévková lžíce následujících složek: říční cikáda, pelyněk obecný, šípky, plody citronové trávy, rozdrcené květy třezalky tečkované. Smíchejte, nechte louhovat alespoň jeden den. Pijte 2-3 polévkové lžíce dvakrát denně, po dobu alespoň jednoho měsíce.
- Recept č. 5.
Do koňaku nebo koňakového destilátu (500 ml) přidejte lžíci rozdrcených květů řebříčku, třezalky tečkované, rozdrcených konopných semínek a listů kopřivy dvoudomé. Poté přidejte 2–3 kapky esenciálního oleje z túje. Pijte po lžíci dvakrát denně.
Chirurgická léčba
Pokud jsou v moči přítomny bakterie, chirurgické metody léčby se nepoužívají. Mohou být nutné pouze v případě zjištění souběžné patologie vyžadující chirurgický zákrok, například nádoru jakékoli geneze a lokalizace. Hlavní metodou léčby bakterií v moči je antibiotická terapie.
Prevence
Prevence je založena na potřebě správného stravování, zařazení potřebného množství vitamínů a minerálů do jídelníčku, pravidelných preventivních prohlídek a v případě potřeby včasné léčby. Je nesmírně důležité udržovat si vysokou úroveň imunity, protože rozvoj bakteriální infekce je možný pouze při snížené imunitě a narušené mikroflóře. Je také nutné bojovat s virovou infekcí, protože přetrvávání virů v krvi vytváří napětí v imunitním systému a jeho další pokles. [ 18 ]
Předpověď
Ve většině případů bude při správné a včasné léčbě prognóza příznivá. Bakterie v moči žen i mužů lze poměrně snadno eliminovat antibiotickou terapií. Pokud se neléčí, mohou nastat komplikace. Hlavní komplikací je bakteriemie a sepse, která může skončit i smrtí.

