Lékařský expert článku
Nové publikace
Torakoskopie
Last reviewed: 29.06.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
Torakoskopie je zákrok, který lékař používá k vyšetření prostoru uvnitř hrudníku (mimo plíce). Torakoskopie je předepsána pro striktně specifické indikace, zejména k léčbě spontánního pneumotoraxu. Zákrok je účinný jak z diagnostického, tak terapeutického hlediska. Je minimálně traumatický a velmi zřídka je doprovázen intraoperačními nebo pooperačními komplikacemi.
Hlavní „plus“ torakoskopie je, že není nutné provádět velké řezy poškozující tkáň. Torakoskopie se provádí punkcemi v hrudní stěně pomocí speciálních endoskopických nástrojů. Dnes lze s pomocí torakoskopie provést mnoho hrudních zákroků. Zákrok je relevantní, pokud je nutné diagnostikovat nebo léčit plicní a kardiovaskulární patologie, onemocnění mediastinálních orgánů a jícnu, hrudníku a pohrudnice.
Indikace postupu
Torakoskopie je často operací volby u mnoha patologických stavů, protože se nevyznačuje intenzivní pooperační bolestí, komplikace jsou vzácné a pacient nemusí zůstat na jednotce intenzivní péče. Torakoskopie může být předepsána u následujících patologií:
- Hromadění vzduchu v pleurální dutině ( spontánní pneumotorax );
- Zánět pohrudnice;
- Poranění hrudníku (uzavřená, otevřená);
- Bulózní plicní emfyzém (tvorba vzduchových cyst v plicích způsobená destrukcí alveol);
- Generalizovaná forma myastenie (provést torakoskopickou tymektomii);
- Hyperhidróza dlaní (provést torakoskopickou sympatektomii);
- Difúzní plicní léze (granulomatóza, alveolitida );
- Benigní a maligní nádory v plicích;
- Rakovina prsu (provést parasternální lymfadenektomii);
- Nádorové procesy a divertikuly jícnu.
Samostatně je třeba zmínit torakoskopii s použitím vláknové optické kamery. Tato metoda má vysoké vizualizační možnosti. V případě potřeby je možné během zákroku odstranit tekutinu nahromaděnou v pleurální dutině nebo plicích a také odebrat biologický materiál k další histologické analýze.
Torakoskopie, používaná pro diagnostické účely, v 99,9 % případů umožňuje správnou diagnózu onemocnění. Intervence je však předepsána pouze tehdy, když z jakéhokoli důvodu nelze použít jiné diagnostické metody nebo pokud nemají dostatečnou účinnost a informativnost. Existuje pro to několik důvodů:
- Potřeba celkové anestezie;
- Vysoká cena a traumatické jako diagnostický postup;
- Teoretická, ale stále možnost infekce.
Vzhledem k těmto nuancím se odborníci snaží nepoužívat torakoskopii k profylaktickým účelům: operace je předepsána pouze pro přísné indikace, zejména:
- K určení stádia rakoviny; [ 1 ]
- Objasnit všechny body u pacientů s pleuritidou nejasného původu a odebrat biologický materiál nebo odstranit tekutinu.
Torakoskopie je předepsána, pokud se v konkrétní situaci stane jediným možným nebo nejinformativnějším způsobem, jak stanovit správnou diagnózu a určit následnou léčebnou taktiku.
Spontánní pneumotorax je častou indikací k hospitalizaci pacientů s plicními onemocněními vyžadujícími neodkladný lékařský zákrok na specializovaných hrudních chirurgických nebo chirurgických klinikách. [ 2 ]
Thorakoskopie pro pneumotorax je vhodná:
- V případě neúčinnosti transtorakální drenáže (plicní únik s progresivním nebo zachovaným pneumotoraxem);
- Pro opakující se spontánní pneumotorax;
- Pokud se pneumotorax vyvine u pacientů, kteří mají v anamnéze pneumotorax na druhé straně;
- Pokud se pneumotorax nevyřeší, je u jedinců se zvýšeným somatickým rizikem torakotomie.
Podle statistik jsou nejčastějšími příčinami spontánního pneumotoraxu nádorové procesy v plicích, tuberkulóza, plicní sarkoidóza.
Torakoskopie u tuberkulózy – zejména u exsudativní pleuritidy nebo empyému spojené s tuberkulózou – pomáhá vizuálně posoudit povahu léze, provést cílenou biopsii pleury pro morfologické ověření patologie a provést lokální sanaci pleurální dutiny. Chirurg otevírá jednotlivé oteklé oblasti, odstraňuje exsudát a fibrin, promývá dutinu antiseptickými a antituberkulózními roztoky, ošetřuje pleuru laserem nebo ultrazvukem, provádí parciální pleuroektomii a drenuje pleurální dutinu.
Příprava
Přestože se torakoskopie týká minimálně invazivních zákroků, stále se jedná o obtížný chirurgický zákrok a je nutné se na něj odpovídajícím způsobem připravit. V předběžné fázi pacient podstoupí potřebné testy a elektrokardiografii.
Pacient by měl předem informovat lékaře, pokud má nějaké chronické patologie (včetně srdečních onemocnění), sklon k alergiím. Je důležité upozornit lékaře, pokud dochází k systematickému užívání léků (některé léky, které vyžadují pravidelný příjem, jsou často dočasně zrušeny, aby se zabránilo vzniku komplikací).
Obzvláště důležité je hlásit užívání léků na ředění krve.
Pokud lékař povolil vynechat ranní příjem jakýchkoli léků potřebných k probíhající léčbě, je nejlepší tablety polykat bez zapití tekutinou. Je povoleno zapít co nejmenším douškem vody.
Torakoskopie se provádí nalačno: pacient by přibližně 12 hodin před operací neměl jíst ani pít žádné jídlo ani nápoje. To znamená, že pokud je zákrok naplánován na první polovinu dne, je večer před operací povolena pouze lehká večeře.
Před zákrokem byste se také měli vyvarovat pití (i vody) a kouření.
Je povinné se osprchovat, aby se pokožka očistila od nečistot, což sníží riziko infekce během zákroku.
Pokud máte snímatelné zubní protézy, je nutné je vyjmout. Totéž platí pro kontaktní čočky, naslouchátka, šperky atd.
Základní série předoperačních vyšetření zahrnuje postupy, jako například:
- Obecné klinické krevní testy a moč;
- Stanovení krevní skupiny a Rh faktoru;
- Biochemie krve (stanovení glukózy, celkového a přímého bilirubinu, bílkovin, kreatininu, ALT a AST, alkalické fosfatázy atd.);
- Krevní testy na RW, HIV, hepatitidu B a C;
- Koagulogram;
- Elektrokardiogram s přepisy;
- Rentgenové záření ( fluorografie ).
Všechna tato vyšetření jsou povinná před torakoskopií. Další postupy mohou být předepsány individuálně, dle indikací. Někdy je nutná konzultace s lékaři v dané specializaci.
Všechny potřebné laboratorní testy by měly být provedeny nejpozději 7–10 dní před očekávanou torakoskopií.
Technika torakoskopie
Torakoskopie se provádí v celkovém znecitlivění, v případě potřeby se postižená plíce „vypne“ z ventilačního procesu. Poloha pacienta na operačním stole je vleže na zdravé straně.
Po aplikaci anestezie pacient usne. Chirurg skalpelem provede malé řezy (v průměru 2 cm), kterými poté zavede trokar a následně torakoskop a jeho pouzdrem další nástroje. Řezy mohou být dva nebo tři, přesné umístění řezů se volí v závislosti na umístění patologické zóny v hrudní dutině.
Pomocí torakoskopu specialista posoudí stav pleurální dutiny, provede potřebné manipulace (odebere materiál pro biopsii, drenáž atd.).
Na konci zákroku se do jednoho z řezů zavede drén, který odvede nahromaděnou pleurální tekutinu a udrží adekvátní intrapleurální tlak.
Obecně existuje několik variant torakoskopie. Nejznámější je Friedelova metoda, kterou lze provést v celkové i lokální anestezii. [ 3 ] Řezem se do pleury zavede speciální jehla s klesajícím trnem, což usnadňuje správnou volbu směru torakoskopického kanálu. Poté se řezem zavede trokar s krátkou bronchoskopickou trubicí, kterou se do dutiny protáhne aspirátor s měkkou špičkou pro odsávání hnisavého nebo exsudativního sekretu. [ 4 ] Spolu s chirurgickými nástroji se do dutiny zavede optické zařízení pro vizualizaci a zobrazování pleury.
Pokud se provádí torakoskopie s biopsií, biomateriál se odebírá v závěrečné fázi operace. K tomu jsou potřeba speciální pinzety připojené k optickému zařízení nebo bioptické jehle. Pod teleskopickým pozorováním se pinzety přivedou k oblasti plánovaného odběru biomateriálu, rozevřou se kartáčky a odkousnou se potřebné množství tkáně. K zastavení krvácení se použije koagulátor.
Torakoskopie pleurální dutiny se dokončí aplikací hlubokých stehů kůže a svalů ve tvaru U na místo řezu, s výjimkou řezu, do kterého se zavede silikonová drenáž připojená k aspiračnímu přístroji pro odstranění zbytkové tekutiny, vzduchu a krve.
Diagnostická torakoskopie obvykle netrvá déle než 40 minut, ale terapeutická operace může trvat několik hodin (v průměru 1,5–2,5 hodiny).
Po zákroku je pacient sledován, aby se včas odhalily případné komplikace.
Plicní torakoskopii provádí hrudní chirurg s intubací nebo celkovou anestezií, což se určuje v závislosti na stavu, věku a dalších individuálních charakteristikách pacienta. U dětí, dospívajících nebo psychicky labilních jedinců je indikována pouze celková anestezie. V některých případech terapeutické torakoskopie je možné intraoperační odpojení jedné plíce.
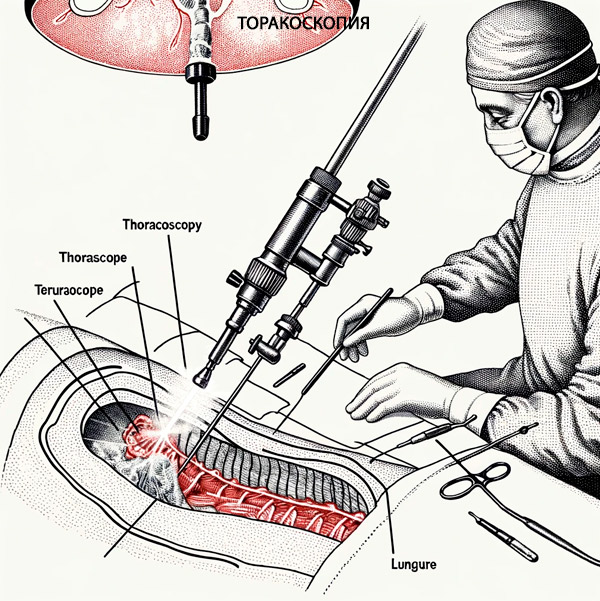
Pacientům s těžkými formami pleuritidy se několik dní před endoskopií provádějí pleurální punkce, které umožňují snížit stresující účinek úplného vyprázdnění pleurální dutiny tekutinou během torakoskopie a také zabránit prudkému posunutí mediastina v době zavedení torakoskopu. Zařízení je kovová trubice o průměru až 10 mm se dvěma optickými kanály. Jedním kanálem je do vyšetřované dutiny přiváděno světlo a druhým kanálem je obraz přenášen na obrazovku kamery a monitor. [ 5 ]
Torakoskopie mediastina se nejčastěji provádí ve čtvrtém mezižeberním prostoru, mírně před střední axilární linií. V této oblasti je relativně málo svalů a mezižeberních cév, což minimalizuje pravděpodobnost poranění. Zároveň je zde jasně viditelný pleurální prostor. Pokud jsou přítomny hrubé tkáně a vytékající tekutina, provádí se torakocentéza v oblasti extrémní blízkosti dutiny k hrudní stěně. Před operací by měla být provedena multiaxiální fluoroskopie, aby se určil nejvhodnější bod pro torakocentézu. [ 6 ]
Kontraindikace k postupu
Samotná torakoskopie neohrožuje život pacienta, proto uvedené kontraindikace jsou vždy relativní a jsou určeny především stavem organismu a jeho schopností snášet celkovou anestezii. Zákrok lze zrušit, pokud je jeho kvalita zpochybněna v důsledku dekompenzačních stavů, především ze strany kardiovaskulárního a dýchacího systému.
Chirurgické kontraindikace torakoskopie zahrnují:
- Úplná fúze (obliterace) pleurální dutiny, která znemožňuje použití endoskopického zařízení a zvyšuje riziko poškození orgánů a krvácení;
- Koagulopatie (porucha srážlivosti krve).
Většina hrudních chirurgů považuje za kontraindikace známky poškození srdce, hlavních cév, velkých průdušek a průdušnice a nestabilní hemodynamiku.
Torakoskopie se neprovádí v případě infarktu myokardu, mozkové mrtvice, závažného poškození mozkové cirkulace a některých dalších souběžných onemocnění, což se určuje individuálně.
Komplikace po postupu
Torakoskopie je relativně bezpečný zákrok, který má vždy přednost před operacemi dutin. Vývoj nežádoucích účinků po torakoskopii je vzácný, i když jej nelze zcela vyloučit.
Bezprostředně během operace je možné mechanické trauma plic nebo blízkých orgánů, někdy dochází k poškození cév, dochází ke krvácení, i když to již patří do kategorie chirurgických komplikací. V pooperační fázi existuje riziko infekčních procesů, otoků, hemotoraxu, pneumotoraxu.
Pacienti po torakoskopii si mohou stěžovat na kašel, bolest na hrudi. Ve většině případů se jedná o normální příznaky, které odezní během 2-3 dnů, pokud je dodržován klid na lůžku a všechna lékařská doporučení.
Komplikace se mohou vyskytnout jak během torakoskopie, tak i v pooperačním období. [ 7 ]
Při hrubém a nesprávném zavedení nástrojů je možné poškození plic, krvácení. K nápravě problému se poraněná oblast zašije. Pokud je cévní poranění malé, použije se ligace nebo kauterizace. Pokud je poraněna velká céva, přeruší se torakoskopie a provede se urgentní torakotomie.
V důsledku prudkého poklesu krevního tlaku, srdeční dysfunkce, kolapsu plic během punkce hrudníku se může vyvinout šok, který vyžaduje naléhavá resuscitační opatření.
Porušení srdečního rytmu může být vyvoláno neopatrnými manipulacemi během zákroku, podrážděním myokardu. Často není možné identifikovat příčinu arytmie.
Někteří pacienti uvádějí po torakoskopii dušnost. K odstranění tohoto jevu se používá kyslíková terapie.
Nedostatečné ošetření nástrojů, porušení sterility během torakoskopie může vést k zanesení infekce do rány. Hnisavý zánět se projevuje bolestí v oblasti pooperační rány, horečkou, zvýšenou teplotou, celkovou slabostí.
Pokud není plicní tkáň dostatečně sešita, může se vyvinout pneumotorax a poškození serózní membrány nebo infekce může vést k pleuritidě.
Stojí za zmínku, že popsané komplikace po torakoskopii jsou extrémně vzácné.
Péče o proceduru
Po torakoskopii se pacient probudí na pooperačním pokoji. Pokud byla zavedena drenážní trubice, bude připojena k drenážnímu zařízení.
Pacient je ponechán na oddělení několik hodin nebo přes noc a poté je převezen na lůžkovou jednotku.
Kouření v pooperační fázi je zakázáno.
Lékař často doporučuje začít s pohybem co nejdříve, pravidelně vstávat a co nejvíce chodit na procházky. Tím se zabrání vzniku zánětu plic a trombózy. Doporučují se také dechová cvičení a speciální cvičení ke zlepšení stavu dýchacího systému.
Drenážní trubice se odstraní po ukončení výtoku. Po odstranění lékař aplikuje obvaz, který lze odstranit nejdříve po 48 hodinách.
Sprchování je povoleno 2 dny po odstranění výtoku. Pokud se neobjevuje žádný výtok, není nutné po sprše aplikovat obvaz: stačí místa řezu osušit suchým čistým ručníkem.
Koupání po torakoskopii se nedoporučuje, dokud vám to lékař nepovolí.
Doporučuje se vyvážená strava s vysokým obsahem bílkovin, zeleniny, ovoce a celozrnných výrobků. Důležité je pít dostatek vody (pokud lékař nedoporučí jinak).
Neměli byste plánovat cestu letadlem, měli byste se předem poradit se svým lékařem.
Po torakoskopii se nedoporučuje zvedat závaží o hmotnosti větší než 3-4 kg po dobu jednoho měsíce.
Před propuštěním specialista vyšetří stav chirurgických řezů a poskytne potřebná doporučení ohledně ošetřování ran. Stehy se odstraňují přibližně za 7 dní.
Délka hospitalizace závisí na mnoha faktorech - zejména na typu a rozsahu provedeného torakoskopického zákroku, na počáteční diagnóze a na celkovém stavu pacienta.
Je nezbytné, abyste informoval(a) svého lékaře:
- Pokud se vyvinula a zhoršila dušnost;
- Pokud máte oteklý hrudník, krk nebo obličej;
- Pokud dojde k náhlé změně jeho hlasu, tachykardii;
- Pokud teplota stoupne nad 38 °C, dochází k výtoku z ran (zejména s nepříjemným zápachem, husté konzistence).
Ve většině případů není torakoskopie doprovázena komplikacemi, zotavení je relativně snadné, pokud pacient dodržuje všechna lékařská doporučení.

