Lékařský expert článku
Nové publikace
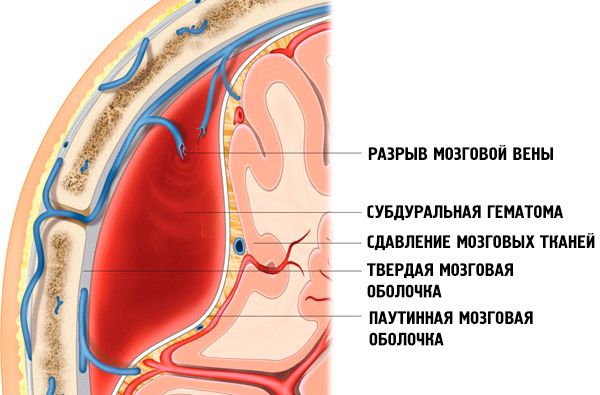
Subdurální hematom
Naposledy posuzováno: 04.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
Subdurální hematom je velké nahromadění krve mezi tvrdou plenou a pavučinovou hmotou, které způsobuje kompresi mozku.
Izolované subdurální hematomy tvoří přibližně 2/5 celkového počtu intrakraniálních krvácení a zaujímají první místo mezi různými typy hematomů. U obětí traumatického poranění mozku tvoří akutní subdurální hematom 1–5 %, u těžkého traumatického poranění mozku dosahuje 9–22 %. Subdurální hematomy převažují u mužů ve srovnání s ženami (3:1), vyskytují se ve všech věkových kategoriích, ale častěji u osob starších 40 let.
Epidemiologie
Převážná většina subdurálních hematomů vzniká v důsledku traumatického poranění mozku. Mnohem méně často se vyskytují při cévní patologii mozku (například hypertenze, arteriální aneurysmata, arteriovenózní malformace atd.) a v některých případech jsou důsledkem užívání antikoagulancií. Izolované subdurální hematomy tvoří přibližně 2/5 celkového počtu intrakraniálních krvácení a zaujímají první místo mezi různými typy hematomů. Mezi oběťmi traumatického poranění mozku tvoří akutní subdurální hematom 1–5 % a u těžkého traumatického poranění mozku dosahuje 9–22 %. Subdurální hematomy převažují u mužů ve srovnání se ženami (3:1), vyskytují se ve všech věkových kategoriích, ale častěji u lidí starších 40 let.
Příčiny subdurální hematom
Převážná většina subdurálních hematomů vzniká v důsledku kraniocerebrálního traumatu. Mnohem méně často se vyskytují při cévní patologii mozku (například hypertenze, arteriální aneurysmata, arteriovenózní malformace atd.) a v některých případech jsou důsledkem užívání antikoagulancií.
Patogeneze
Subdurální hematomy se vyvíjejí při traumatu hlavy různé závažnosti. Akutní subdurální hematomy jsou typičtěji způsobeny těžkým kraniocerebrálním traumatem, zatímco subakutní a (zejména) chronické hematomy jsou typičtěji způsobeny relativně mírným traumatem. Na rozdíl od epidurálních hematomů se subdurální hematomy vyskytují nejen na straně, kde byl traumatický přípravek aplikován, ale také na straně opačné (přibližně se stejnou frekvencí).
Mechanismy vzniku subdurálních hematomů jsou odlišné. V případě homolaterálních poranění je to do jisté míry podobné vzniku epidurálních hematomů, tj. traumatický agens s malou oblastí aplikace postihuje nehybnou nebo mírně pohybující se hlavu, čímž způsobuje lokální kontuze mozku a rupturu piálních nebo kortikálních cév v oblasti poranění.
Vznik subdurálních hematomů kontralaterálně od místa aplikace traumatické látky je obvykle způsoben posunem mozku, ke kterému dochází při nárazu hlavy, která se pohybuje poměrně rychle, na masivní stacionární nebo pomalu se pohybující předmět (pád z relativně velké výšky, z jedoucího vozidla na vozovku, srážka aut, motocyklů, pád dozadu atd.). V tomto případě dochází k prasknutí tzv. mostních žil, které ústí do horního sagitálního sinu.
Vývoj subdurálních hematomů je možný i bez přímé aplikace traumatické látky na hlavu. Prudká změna rychlosti nebo směru pohybu (při náhlém zastavení rychle se pohybujícího transportu, pádu z výšky na chodidla, hýždě atd.) může také způsobit posunutí mozkových hemisfér a ruptury odpovídajících žil.
Kromě toho se subdurální hematomy na opačné straně mohou objevit při aplikaci traumatické látky se širokou oblastí působení na fixovanou hlavu, kdy nedochází ani tak k lokální deformaci lebky, jako spíše k posunutí mozku, často s prasknutím žil ústících do sagitálního sinu (úder polenem, padajícím předmětem, sněhovým blokem, bokem auta atd.). Na vzniku subdurálních hematomů se často podílejí současně různé mechanismy, což vysvětluje významnou četnost jejich bilaterální lokalizace.
V některých případech vznikají subdurální hematomy v důsledku přímého poranění žilních sinusů, při narušení integrity tvrdé pleny mozkové s rupturou jejích cév a také při poškození kortikálních tepen.
Při vzniku subakutních a (zejména) chronických subdurálních hematomů hrají významnou roli také sekundární krvácení, ke kterému dochází v důsledku narušení integrity cév pod vlivem dystrofických, angioedémových a angioedémových faktorů.
Symptomy subdurální hematom
Příznaky subdurálních hematomů jsou extrémně variabilní. Spolu s jejich objemem, zdrojem krvácení, rychlostí tvorby, lokalizací, šířením a dalšími faktory je to způsobeno častějším závažným souběžným poškozením mozku než u epidurálních hematomů; často (kvůli mechanismu protiúderu) jsou bilaterální.
Klinický obraz se skládá z celkových mozkových, lokálních a sekundárních symptomů mozkového kmene, které jsou způsobeny kompresí a dislokací mozku s rozvojem intrakraniální hypertenze. Typicky existuje tzv. „lehký“ interval – doba po poranění, kdy chybí klinické projevy subdurálního hematomu. Délka „lehkého“ intervalu (rozšířeného nebo vymazaného) u subdurálních hematomů se značně liší – od několika minut a hodin (při jejich akutním vývoji) až po několik dní (při subakutním vývoji). U chronického průběhu může tento interval dosáhnout několika týdnů, měsíců a dokonce i let. V takových případech mohou být klinické projevy hematomu vyvolány řadou faktorů: dalším traumatem, kolísáním krevního tlaku atd. U souběžných mozkových kontuzí „lehký“ interval často chybí. U subdurálních hematomů jsou vlnovité a postupné změny stavu vědomí výraznější než u epidurálních. Někdy však pacienti náhle upadnou do kómatu, jako u epidurálních hematomů.
Třífázová povaha poruch vědomí (primární ztráta vědomí po úrazu, jeho zotavení na určitou dobu a následná opakovaná ztráta), často popisovaná při charakterizaci klinického průběhu subdurálního hematomu, tedy může chybět.
Na rozdíl od epidurálních hematomů, u kterých se poruchy vědomí vyskytují převážně podle typu mozkového kmene, u subdurálních hematomů, zejména subakutních a chronických, se často pozoruje rozpad vědomí podle kortikálního typu s rozvojem amentivních, oneiroidních, deliriových stavů, poruchy paměti s rysy Korsakovova syndromu a také „frontální psychiky“ se snížením kritiky vlastního stavu, aspontánností, euforií, absurdním chováním a zhoršenou kontrolou funkcí pánevních orgánů.
V klinickém obraze subdurálních hematomů se často pozoruje psychomotorická agitace. U subdurálních hematomů se epileptické záchvaty vyskytují o něco častěji než u epidurálních. Převládají generalizované konvulzivní paroxysmy.
Bolest hlavy u kontaktních pacientů se subdurálním hematomem je téměř stálým příznakem. Spolu s cefalgií, která má meningeální nádech (vyzařování bolesti do očních bulv, zadní části hlavy, bolest při pohybech očí, fotofobie atd.), a objektivizovanou lokální bolestí při perkusi lebky se u subdurálních hematomů mnohem častěji než u epidurálních vyskytují difúzní hypertenzní bolesti hlavy doprovázené pocitem „prasknutí“ hlavy. Období zesílení bolesti hlavy u subdurálního hematomu je často doprovázeno zvracením.
Přibližně v polovině pozorování subdurálních hematomů je zaznamenána bradykardie. U subdurálních hematomů je na rozdíl od epidurálních častější součástí kompresního syndromu kongesce v oblasti fundusu. U pacientů s chronickými hematomy lze detekovat městnavé disky se sníženou zrakovou ostrostí a prvky atrofie disku zrakového nervu. Je třeba poznamenat, že v důsledku závažných souběžných mozkových kontuzí jsou subdurální hematomy, zejména akutní, často doprovázeny poruchami mozkového kmene v podobě respiračních poruch, arteriální hyper- nebo hypotenze, časné hypertermie, difúzních změn svalového tonu a reflexní sféry.
Pro subdurální hematomy je na rozdíl od epidurálních typičtější převaha obecných mozkových symptomů nad relativně rozšířenými fokálními. Současné kontuze, stejně jako dislokační jevy, však někdy způsobují přítomnost komplexních vztahů různých skupin symptomů v klinickém obraze onemocnění.
Mezi fokálními příznaky subdurálních hematomů hraje nejdůležitější roli unilaterální mydriáza se snížením nebo ztrátou pupilární reakce na světlo. Mydriáza, homolaterální k subdurálnímu hematomu, se vyskytuje v polovině pozorování (a ve 2/3 případů s akutními subdurálními hematomy), což významně převyšuje počet podobných nálezů u epidurálních hematomů. Rozšíření zornice na straně opačné k hematomu je zaznamenáno mnohem méně často, je způsobeno kontuzí opačné hemisféry nebo porušením mozkového pedunku naproti hematomu v otvoru mozečkového tentoria. U akutního subdurálního hematomu převládá maximální rozšíření homolaterální zornice se ztrátou její reakce na světlo. U subakutních a chronických subdurálních hematomů je mydriáza často mírná a dynamická, bez ztráty fotoreakcí. Změna průměru zornice je často doprovázena ptózou horního víčka na stejné straně a také omezenou pohyblivostí oční bulvy, což může naznačovat kraniobazální radikulární genezi okulomotorické patologie.
Pyramidální hemisyndrom u akutního subdurálního hematomu, na rozdíl od epidurálního hematomu, má diagnostický význam nižší než mydriáza. U subakutního a chronického subdurálního hematomu se zvyšuje lateralizační role pyramidálních symptomů. Pokud pyramidální hemisyndrom dosáhne úrovně hluboké parézy nebo paralýzy, je to nejčastěji způsobeno souběžnou kontuzí mozku. Pokud se subdurální hematomy vyskytují ve své „čisté formě“, je pyramidální hemisyndrom obvykle charakterizován anizoreflexií, mírným zvýšením tonu a mírným snížením síly v končetinách kontralaterálních k hematomu. Insuficience VII. hlavového nervu u subdurálních hematomů má obvykle mimický nádech.
U subdurálních hematomů je pyramidální hemi-syndrom častěji než u epidurálních hematomů homolaterální nebo bilaterální v důsledku souběžné kontuze nebo dislokace mozku. Rychlé významné snížení dislokační hemiparézy při refluxu porušení mozkového kmene a relativní stabilita hemi-syndromu v důsledku kontuze mozku pomáhají rozlišit příčinu. Je třeba také pamatovat na to, že bilaterální výskyt pyramidálních a dalších fokálních symptomů může být způsoben bilaterální lokalizací subdurálních hematomů.
U subdurálních hematomů se příznaky podráždění ve formě fokálních záchvatů obvykle objevují na straně těla opačné k hematomu.
Pokud je subdurální hematom lokalizován nad dominantní hemisférou, často se detekují poruchy řeči, nejčastěji senzorické.
Poruchy citlivosti jsou výrazně méně časté než pyramidální symptomy, ale stále se vyskytují častěji u subdurálních hematomů než u epidurálních a jsou charakterizovány nejen hypalgezií, ale i poruchami epikritických typů citlivosti. Podíl extrapyramidových symptomů u subdurálních hematomů, zejména chronických, je poměrně vysoký. Projevují se plastickými změnami svalového tonu, celkovou ztuhlostí a zpomalením pohybů, reflexy orálního automatismu a úchopovým reflexem.
Kde to bolí?
Co tě trápí?
Formuláře
V literatuře dlouhodobě převládá názor na relativně pomalý vývoj subdurálních hematomů ve srovnání s epidurálními. V současné době je zjištěno, že akutní subdurální hematomy často neodolávají epidurálním v rychlém tempu vývoje. Subdurální hematomy se podle svého průběhu dělí na akutní, subakutní a chronické. Mezi akutní hematomy patří ty, u kterých se komprese mozku klinicky projeví 1.–3. den po kraniocerebrálním poranění, subakutní – 4.–10. den a chronické subdurální hematomy – ty, které se projeví 2 týdny a více po poranění. Neinvazivní vizualizační metody ukázaly, že tyto pojmy jsou velmi podmíněné, nicméně rozdělení na akutní, subakutní a chronické subdurální hematomy si zachovává svůj klinický význam.
Akutní subdurální hematom
Akutní subdurální hematom se přibližně v polovině případů projevuje obrazem komprese mozku v prvních 12 hodinách po poranění. Je třeba rozlišovat tři hlavní varianty klinického obrazu akutních subdurálních hematomů.
 [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ]
[ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ]
Klasická verze
Klasická varianta je vzácná. Je charakterizována třífázovou změnou stavu vědomí (primární ztráta v okamžiku zranění, prodloužený „světelný“ interval a sekundární vypnutí vědomí).
V okamžiku relativně mírného kraniocerebrálního poranění (lehké nebo středně těžké zhmoždění mozku) je pozorována krátkodobá ztráta vědomí, během jejíž rekonvalescence je pozorováno pouze středně těžké omráčení nebo jeho prvky.
Během lucidního intervalu, který trvá od 10-20 minut do několika hodin, občas 1-2 dny, si pacienti stěžují na bolesti hlavy, nevolnost, závratě a amnézii. Při adekvátním chování a orientaci v okolním prostředí je zjištěna rychlá únava a zpomalení intelektuálních a mnestických procesů. Lokální neurologické příznaky během lucidního intervalu, pokud jsou přítomny, jsou obvykle mírné a difúzní.
Později se stupor prohlubuje s výskytem zvýšené ospalosti nebo psychomotorického agitování. Pacienti se stávají neadekvátními, prudce se zhoršují bolesti hlavy a opakuje se zvracení. Zřetelněji se projevují ložiskové příznaky v podobě homolaterální mydriázy, kontralaterální pyramidální insuficience a poruch citlivosti, stejně jako další dysfunkce relativně velké kortikální zóny. Spolu se ztrátou vědomí se rozvíjí sekundární syndrom mozkového kmene s bradykardií, zvýšeným krevním tlakem, změnami respiračního rytmu, bilaterálními vestibulo-okulomotorickými a pyramidálními poruchami a tonickými křečemi.
Varianta s vymazanou „světlou“ mezerou
Tato varianta se vyskytuje často. Subdurální hematom je obvykle kombinován s těžkými mozkovými kontuzemi. Primární ztráta vědomí často dosahuje úrovně kómatu. Jsou projeveny fokální a kmenové příznaky způsobené primárním poškozením mozkové hmoty. Později je zaznamenáno částečné obnovení vědomí před omráčením, obvykle hlubokým. Během tohoto období jsou poruchy vitálních funkcí poněkud zmírněny. U postiženého, který se probral z kómatu, je někdy zaznamenána psychomotorická agitace a hledání antalgické polohy. Často je možné detekovat bolest hlavy, projevují se meningeální příznaky. Po určité době (od několika minut do 1-2 dnů) je vymazaný „světelný“ interval nahrazen opakovaným vypnutím vědomí až do stuporu nebo kómatu s prohlubujícími se poruchami vitálních funkcí, rozvojem vestibulo-okulomotorických poruch a decerebrační rigidity. S rozvojem kómatu se zhoršují fokální příznaky způsobené hematomem, zejména se objevuje nebo stává extrémní jednostranná mydriáza, stupňuje se hemiparéza a někdy se mohou vyvinout epileptické záchvaty.
Varianta bez „lehké“ mezery
Varianta bez „lehkého“ intervalu se vyskytuje často, obvykle u mnohočetných těžkých poranění mozku. Stupor (a častěji kóma) od okamžiku poranění do operace nebo smrti pacienta neprochází žádnou významnou pozitivní dynamikou.
Subakutní subdurální hematom
Subakutní subdurální hematom se na rozdíl od akutního hematomu vyznačuje relativně pomalým rozvojem kompresního syndromu a výrazně delším trváním „clear“ intervalu. V tomto ohledu je často považován za otřes mozku nebo poranění mozku a někdy za netraumatické onemocnění (chřipka, meningitida, spontánní subarachnoideální onemocnění, intoxikace alkoholem atd.). Navzdory často časnému vzniku subakutních subdurálních hematomů se jejich hrozivý klinický projev obvykle objevuje 3 dny po poranění. Závažnost poranění je často nižší než u akutního hematomu. Ve většině případů se vyskytují při relativně mírných poraněních hlavy.
Třífázové změny vědomí jsou mnohem charakterističtější pro subakutní subdurální hematom než pro akutní hematom. Délka počáteční ztráty vědomí se u většiny obětí pohybuje od několika minut do hodiny. Následné „lehké“ období může trvat až 2 týdny a projevuje se typičtěji v rozšířené formě.
Během „světlého“ intervalu jsou oběti při jasném vědomí nebo jsou přítomny pouze prvky omráčení. Vitální funkce nejsou ovlivněny a pokud je zaznamenáno zvýšení krevního tlaku a bradykardie, pak je to velmi nevýznamné. Neurologické příznaky jsou často minimální, někdy se projevují jediným příznakem.
Dynamika sekundární ztráty vědomí u obětí je variabilní.
Někdy se pozorují vlnovité výkyvy vědomí v mezích omámení různého stupně, někdy dokonce i stuporu. V jiných případech se sekundární ztráta vědomí vyvíjí progresivně: častěji - postupně v průběhu hodin a dnů, méně často - s násilným vstupem do kómatu. Zároveň se mezi oběťmi se subdurálními hematomy vyskytují i ti, u kterých se s narůstajícími dalšími příznaky komprese mozku vyskytuje dlouhodobé zhoršení vědomí v mezích mírného omámení.
U subakutních subdurálních hematomů jsou možné psychické změny ve formě sníženého kritického postoje k vlastnímu stavu, dezorientace v místě a čase, euforie, nevhodného chování a apaticko-abulických jevů.
Subakutní subdurální hematom se často projevuje jako psychomotorická agitace vyvolaná bolestmi hlavy. Vzhledem k dostupnosti kontaktu s pacienty se stupňující se bolest hlavy projevuje živěji než u akutních hematomů a hraje roli hlavního příznaku. Spolu se zvracením, bradykardií a arteriální hypertenzí se kongesce v oblasti fundusu stává důležitou součástí diagnózy kompresního syndromu. Obvykle se zpočátku vyvíjí na straně hematomu.
Kmenové příznaky se u subakutního subdurálního hematomu vyskytují mnohem méně často než u akutního hematomu a téměř vždy jsou druhořadé v genezi - kompresi. Mezi lateralizačními příznaky jsou nejvýznamnější homolaterální mydriáza a kontralaterální pyramidální insuficience, které se objevují nebo zhoršují během pozorování. Je třeba vzít v úvahu, že ve fázi hrubé klinické dekompenzace se může dilatace zornic objevit i na straně opačné od hematomu. Pyramidální hemisyndrom u subakutních subdurálních hematomů je obvykle vyjádřen mírně a je mnohem méně častý než u akutních hematomů, je bilaterální. Vzhledem k dostupnosti pacienta je téměř vždy možné detekovat fokální hemisférické příznaky, i když jsou mírné nebo selektivně reprezentovány poruchami citlivosti, zorných polí a také poruchami vyšších kortikálních funkcí. Při lokalizaci hematomů nad dominantní hemisférou se afázické poruchy vyskytují v polovině případů. U některých pacientů se vyvinou fokální záchvaty na opačné straně těla.
Chronické subdurální hematomy
Subdurální hematomy jsou považovány za chronické, pokud jsou detekovány nebo odstraněny 14 a více dní po traumatickém poranění mozku. Jejich hlavním rozlišovacím znakem však není samotná doba verifikace, ale tvorba kapsule, která dává určitou autonomii v koexistenci s mozkem a určuje veškerou následnou klinickou a patofyziologickou dynamiku.
 [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ]
[ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ]
Diagnostika subdurální hematom
Při rozpoznání subdurálního hematomu je často nutné překonávat obtíže způsobené rozmanitostí forem klinického projevu a průběhu. V případech, kdy subdurální hematom není doprovázen těžkým souběžným poškozením mozku, je jeho diagnóza založena na třífázové změně vědomí: primární ztráta v okamžiku poranění, „lucidní“ interval a opakovaná ztráta vědomí způsobená kompresí mozku.
Pokud se při relativně pomalém rozvoji komprese mozku v klinickém obraze objeví spolu s dalšími příznaky difúzní praskavé bolesti hlavy, psychické změny „frontálního“ typu a psychomotorická agitace, existuje důvod předpokládat rozvoj subdurálního hematomu. Mechanismus poranění může také naznačovat tento závěr: úder do hlavy tupým předmětem (obvykle do týlní, frontální nebo sagitální oblasti), úder hlavou o masivní předmět nebo prudká změna rychlosti pohybu, vedoucí nikoliv k lokálnímu otlačení, ale k posunu mozku v lebeční dutině s možností prasknutí přemosťujících žil a vzniku subdurálního hematomu na straně opačné k místu aplikace traumatické látky.
Při rozpoznávání subdurálních hematomů je třeba vzít v úvahu častou převahu obecných mozkových symptomů nad fokálními, ačkoli tyto poměry jsou variabilní. Povaha fokálních symptomů u izolovaného subdurálního hematomu (jejich relativní měkkost, prevalence a často bilateralita) může usnadnit diagnózu. Předpoklad subdurálního hematomu lze nepřímo podpořit znaky hemisférických symptomů. Detekce poruch citlivosti je typičtější pro subdurální hematomy. Kraniobazální symptomy (a mezi nimi především homolaterální mydriáza) jsou často výraznější než u epidurálních hematomů.
Diagnóza subdurálních hematomů je obzvláště obtížná u obětí s těžkým souběžným poškozením mozku, kdy chybí nebo je vymazán „lucidní“ interval. U obětí ve stuporu nebo kómatu bradykardie, zvýšený krevní tlak a epileptické záchvaty vyvolávají obavy z možnosti komprese mozku. Výskyt nebo tendence ke zhoršení respiračních poruch, hypertermie, reflexní parézy vzhůru usměrněného pohledu, decerebrační rigidity, bilaterálních patologických známek a další patologie mozkového kmene podporují domněnku o kompresi mozku hematomem.
Detekce traumatických stop v okcipitální, frontální nebo sagitální oblasti (zejména pokud je znám mechanismus poranění), klinické (krvácení, výtok mozkomíšního moku z nosu, uší) a radiografické příznaky zlomeniny lebeční báze umožňují přibližně se přiklonit k diagnóze subdurálního hematomu. Pro jeho lateralizaci je třeba nejprve zvážit stranu mydriázy.
V případě subdurálního hematomu, na rozdíl od epidurálního, nejsou kraniografické nálezy tak charakteristické a důležité pro lokální diagnostiku. U akutního subdurálního hematomu se často detekují zlomeniny lebeční báze, obvykle zasahující do střední a zadní části, méně často do přední lebeční jámy. Detekují se kombinace poškození kostí báze a lebeční klenby. Izolované zlomeniny jednotlivých kostí lebeční klenby jsou méně časté. Pokud je u akutního subdurálního hematomu zjištěno poškození kostí klenby, pak je obvykle rozsáhlé. Je třeba vzít v úvahu, že na rozdíl od epidurálu se poškození kostí u subdurálních hematomů často nachází na straně opačné k hematomu. Obecně je poškození kostí chybějící u třetiny pacientů s akutními subdurálními hematomy a u 2/3 u subakutních.
Lineární echa mohou usnadnit rozpoznání subdurálního hematomu odhalením lateralizace traumatického substrátu, který stlačuje mozek.
Při cerebrální angiografii subdurálních hematomů na přímých snímcích je typický příznak „hranice“ – srpkovitá avaskulární zóna ve formě pruhu různé šířky. „Hrana“ víceméně rovnoměrně posouvá cévní vzor komprimované hemisféry z lebeční klenby po délce od sagitálního švu k lebeční bázi, což je patrné na snímcích ve frontální rovině. Je třeba vzít v úvahu, že příznak „hranice“ je často jasněji vyjádřen v kapilární nebo žilní fázi. Charakteristický je také posun přední mozkové tepny. Laterální angiogramy pro konvexitální subdurální hematomy jsou méně demonstrativní. U subdurálních hematomů lokalizovaných v interhemisférické štěrbině jsou však přesvědčivé i laterální snímky: odhalují kompresi perikalózní tepny směrem dolů.
CT a MRI hrají rozhodující roli v rozpoznání subdurálního hematomu a v objasnění jeho lokalizace, velikosti a dopadu na mozek.
Akutní subdurální hematom na CT vyšetření je obvykle charakterizován srpkovitou zónou homogenní zvýšené hustoty.
Ve většině případů se subdurální hematom rozprostírá na celou hemisféru nebo na její většinu. Subdurální hematomy mohou být často bilaterální a zasahovat do interhemisférické štěrbiny a tentoria cerebelli. Absorpční koeficienty akutního epidurálního hematomu jsou vyšší než hustota subdurálního hematomu, protože ten je smíchán s mozkomíšním mokem a/nebo detritem. Z tohoto důvodu může mít vnitřní okraj akutního a subakutního subdurálního hematomu, opakující povrchový reliéf podkladového mozku, nejasný obrys. Atypická lokalizace subdurálních hematomů - v interhemisférické štěrbině, nad nebo pod tentoriem, na bázi střední lebeční jámy - je mnohem vzácnějším nálezem než konvexitální.
V průběhu času, v důsledku zkapalnění obsahu hematomu a rozpadu krevních pigmentů, jeho hustota postupně klesá, což ztěžuje diagnostiku, zejména v případech, kdy se absorpční koeficienty změněné krve a okolní mozkové hmoty shodují. Subdurální hematomy se během 1-6 týdnů stanou izodenzními. Diagnóza je pak založena na sekundárních příznacích, jako je komprese nebo mediální posunutí konvexitálních subarachnoidálních rýh, zúžení homolaterální laterální komory a dislokace struktur ve střední čáře. Po izodenzní fázi následuje fáze snížené hustoty, ve které se absorpční koeficient rozlité krve blíží hustotě mozkomíšního moku. U subdurálního hematomu se setkáváme s jevem sedimentace: spodní část hematomu je hyperdenzní v důsledku sedimentace krevních elementů s vysokou hustotou a horní část je izo- nebo hypodenzní.
V případě subdurálních hematomů tomogram vykazuje převážně známky zmenšení intrakraniálních rezervních prostorů: zúžení ventrikulárního systému, kompresi konvexitálních subarachnoidálních prostorů, středně těžkou nebo těžkou deformaci bazálních cisteren. Významné posunutí struktur střední čáry je doprovázeno rozvojem dislokačního hydrocefalu v kombinaci s kompresí subarachnoidálních prostorů. Při lokalizaci hematomu v zadní lebeční jámě se rozvíjí akutní okluzivní hydrocefalus.
Po odstranění subdurálního hematomu se normalizuje poloha a velikost ventrikulárního systému, cisteren mozkové báze a subarachnoidálních prostorů.
Na MRI snímcích mohou mít akutní subdurální hematomy nízký kontrast obrazu v důsledku absence methemoglobinu. V 30 % případů se chronické subdurální hematomy jeví na T1 vážených tomogramech jako hypo- nebo izodenzní, ale téměř všechny se vyznačují zvýšenou intenzitou signálu v T2 režimu. V případech opakovaných krvácení u subakutních nebo chronických subdurálních hematomů je zaznamenána heterogenita jejich struktury. Kapsule chronických hematomů zpravidla intenzivně akumuluje kontrastní látku, což umožňuje jejich odlišení od hygromů a arachnoidálních cyst. MRI umožňuje úspěšně detekovat subdurální hematomy, které jsou na CT izodenzní. MRI má také výhody u planárních subdurálních hematomů, zejména pokud vstupují do interhemisférické fisury nebo se rozprostírají bazálně.
Co je třeba zkoumat?
Jaké testy jsou potřeba?
Kdo kontaktovat?
Léčba subdurální hematom
Léčba subdurálních hematomů může být konzervativní a chirurgická. Volba taktiky závisí na objemu hematomu, fázi jeho vývoje a stavu pacienta.
Chirurgická léčba subdurálních hematomů
Absolutní indikace pro chirurgickou léčbu jsou následující.
- Akutní subdurální hematom způsobující kompresi a dislokaci mozku. Operace musí být provedena co nejdříve po úrazu. Čím dříve je subdurální hematom odstraněn, tím lepší je výsledek.
- Subakutní subdurální hematom se zhoršujícími se ložiskovými příznaky a/nebo známkami intrakraniální hypertenze.
V jiných případech se rozhodnutí o operaci činí na základě kombinace klinických a radiologických dat.
Chirurgická technika pro akutní subdurální hematom
Široká kraniotomie je obvykle indikována pro úplné odstranění akutního subdurálního hematomu a spolehlivou hemostázu. Velikost a umístění osteoplastické trepanace závisí na rozsahu subdurálního hematomu a umístění souvisejících parenchymatózních poranění. Pokud je subdurální hematom kombinován s kontuzemi pole-bazálních částí čelního a spánkového laloku, měl by spodní okraj trepanačního okna dosahovat báze lebky a ostatní okraje by měly odpovídat velikosti a umístění subdurálního hematomu. Odstranění hematomu pomáhá zastavit krvácení, pokud pokračuje z ložisek rozdrcení mozku. V případě rychle se zvyšující dislokace mozku by měla kraniotomie začít aplikací vrtáku, kterým lze rychle odsát část subdurálního hematomu a tím snížit stupeň komprese mozku. Poté by měly být rychle provedeny zbývající fáze kraniotomie. Při porovnání mortality ve skupinách pacientů, u kterých bylo zpočátku použito „rychlé“ odstranění subdurálního hematomu trepanačním otvorem, a ve skupině pacientů, u kterých byla okamžitě provedena kostní plastická trepanace, však nebyly zjištěny žádné významné rozdíly.
V případě subdurálního hematomu vyčnívá trepanačním okénkem napjatá, cyanotická, nepulzující nebo slabě pulzující tvrdá plena (dura mater).
Při souběžných pólo-bazálních kontuzích frontálních a temporálních laloků na straně subdurálního hematomu je výhodné otevřít dura mater obloukovitě s bází směrem k bázi, protože v těchto případech jsou zdrojem krvácení nejčastěji kortikální cévy v oblasti ložisek kontuze. V případě konvexitálně-parasagitální lokalizace subdurálního hematomu lze otevření dura mater provést s bází směrem k hornímu sagitálnímu sinu.
V přítomnosti podkladových intracerebrálních hematomů a ložisek rozdrcení se krevní sraženiny a mozkový detrit odstraňují irigací a jemnou aspirací. Hemostázy se dosahuje bipolární koagulací, hemostatickou houbou nebo adhezivními kompozicemi fibrin-trombin. Po sešití tvrdé pleny mozkové nebo její plastice lze kostní lalok vrátit na místo a fixovat stehy. Pokud dojde k prolapsu mozkové hmoty do trepanačního defektu, kostní lalok se odstraní a konzervuje, tj. operace se dokončí dekompresní trepanací lebky.
Chyby v chirurgické taktice zahrnují odstranění subdurálního hematomu malým resekčním okénkem bez sešití dura mater. To sice umožňuje rychlé odstranění hlavní části subdurálního hematomu, ale je plné prolapsu mozkové hmoty do kostního okna s kompresí konvexitálních žil, narušením žilního odtoku a zvýšeným mozkovým edémem. Navíc v podmínkách mozkového edému po odstranění subdurálního hematomu malým trepanačním okénkem není možné revidovat zdroj krvácení a provést spolehlivou hemostázu.
Léčba subdurálních hematomů léky
Postižení se subdurálním hematomem při jasném vědomí s tloušťkou hematomu menší než 10 mm, posunem struktur ve střední čáře nejvýše o 3 mm, bez komprese bazálních cisteren obvykle nevyžadují chirurgický zákrok.
U postižených, kteří jsou ve stuporu nebo kómatu, se stabilním neurologickým stavem, bez známek komprese mozkového kmene, s intrakraniálním tlakem nepřesahujícím 25 mm Hg a objemem subdurálního hematomu nepřesahujícím 40 ml, lze podat konzervativní terapii za dynamické klinické kontroly, jakož i za CT a MRI kontroly.
Resorpci plochého subdurálního hematomu obvykle dochází do měsíce. V některých případech se kolem hematomu vytvoří kapsle a hematom se transformuje do chronické formy. Pokud je během dynamického pozorování postupná transformace subdurálního hematomu do chronické formy doprovázena zhoršením stavu pacienta nebo zvýšením bolestí hlavy, výskytem kongesce v oblasti fundusu, je nutný chirurgický zákrok uzavřenou externí drenáží.
Předpověď
Akutní subdurální hematom má často méně příznivou prognózu než akutní epidurální hematom. To je dáno tím, že subdurální hematomy se obvykle vyskytují při primárním těžkém poškození mozku a jsou také doprovázeny rychlým posunem mozku a kompresí kmenových struktur. Proto i přes zavedení moderních diagnostických metod mají akutní subdurální hematomy relativně vysokou úmrtnost a mezi přeživšími oběťmi je významná těžká invalidita.
Významný význam pro prognózu má také rychlost detekce a odstranění subdurálního hematomu. Výsledky chirurgické léčby jsou výrazně lepší u obětí operovaných v prvních 4–6 hodinách po poranění ve srovnání se skupinou pacientů operovaných později. Objem subdurálního hematomu, stejně jako věk obětí, hrají s jeho rostoucím objemem stále negativnější roli ve výsledcích léčby.
Nepříznivé výsledky u subdurálního hematomu jsou také způsobeny rozvojem intrakraniální hypertenze a mozkové ischemie. Nedávné studie ukázaly, že tyto ischemické poruchy mohou být reverzibilní při rychlém odstranění mozkové komprese. Mezi důležité prognostické faktory patří mozkový edém, který často progreduje po odstranění akutního subdurálního hematomu.

