Lékařský expert článku
Nové publikace
Funikulární myelóza
Naposledy posuzováno: 12.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
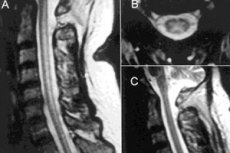
Funicular myelóza, neuroanemický syndrom nebo syndrom funicular myelózy jsou klasifikovány jako myelopatie, protože jsou výsledkem patologického procesu centrálního nervového systému, jako je destrukce ochranné myelinové pochvy míšních nervových vláken, což vede k subakutní kombinované degeneraci míchy.
Epidemiologie
Neexistují žádné údaje o prevalenci funicular myelózy, ale je známo, že obvykle postihuje osoby starší čtyřiceti let a že u 95 % pacientů je etiologickým faktorem tohoto syndromu perniciózní anémie, která má autoimunitní povahu: přítomnost protilátek proti parietálním buňkám žaludku a proti vnitřnímu faktoru Castle, který zajišťuje vstřebávání vitaminu B12 v ileu.
A podle mezinárodních statistik tvoří 1–2 % všech registrovaných případů anémie perniciózní anémie.
V evropských zemích je nedostatek vitaminu B12 pozorován u 5–46 % starších lidí a v Latinské Americe u 60 % dospělé populace. Také 20–85 % vegetariánů trpí nedostatkem kobalaminu.
Příčiny funikulární myelóza
Hlavní příčiny funicular myelózy – demyelinizace nervových vláken funiculus neboli míšních sloupců – jsou nedostatek vitaminu B12 (kobalaminu) v těle. [ 1 ]
Tato patologie může být také způsobena poruchami metabolismu vitaminu B12 (zejména jeho malabsorpcí) amegaloblastickou anémií spojenou s nedostatkem kyseliny listové a kobalaminu.
Jak spolu souvisí perniciózní neboli anémie z nedostatku vitamínu B12 a funicular myelóza? Díky svému složení hraje kobalamin důležitou roli v mnoha biologických procesech a je nezbytný pro transformaci mastných kyselin, některých aminokyselin a kyseliny listové; pro biosyntézu DNA, nukleotidů a methioninu; pro zrání červených krvinek a růst axonů neuronálních buněk.
Tento vitamin pomáhá udržovat normální funkci nervového systému, protože je kofaktorem při produkci hlavního proteinu nervového vlákna – myelinu – Schwannovými buňkami a oligodendrocyty.
Rizikové faktory
Odborníci vidí rizikové faktory pro rozvoj funicular myelózy v chronickém nedostatku kobalaminu v těle, jehož pravděpodobnost se zase zvyšuje s nízkou kyselostí žaludku; hypoacidní, atrofická nebo anacidní gastritida s achlorhydrií, stejně jako při odstranění části žaludku. A to je způsobeno tím, že vitamin B12, vázaný na bílkoviny potravy, se uvolňuje v žaludku - působením kyseliny chlorovodíkové a proteázy produkované buňkami žaludku - pepsinogenu.
Mezi faktory, které zvyšují riziko nedostatku vitamínu B12 s rozvojem neurologických symptomů, patří chronické onemocnění jater (protože právě zde jsou uloženy zásoby tohoto vitamínu ve formě transkobalaminu I), dále Crohnova choroba, Addisonova choroba, hypoparatyreóza a pankreatická insuficience, Zollinger-Ellisonův syndrom, celiakie, autoimunitní systémová sklerodermie s poškozením gastrointestinálního traktu, maligní nádory (včetně lymfomu) a difylobothriaza. [ 2 ]
Patogeneze
Při vysvětlování patogeneze degenerativních změn v míše je nutné poznamenat, že neurologické projevy u tohoto stavu jsou způsobeny poškozením párových zadních (funiculus dorsalis) a laterálních (funiculus lateralis) funiculus bílé hmoty míchy, které se skládají z výběžků (axonů) neuronů. Tyto funiculus vedou asociativní, vzestupné (aferentní) a sestupné (eferentní) dráhy, po kterých procházejí odpovídající impulsy mezi míchou a mozkem. To znamená, že axony jsou postiženy jak ve vzestupných drahách zadního sloupce, tak i v sestupných pyramidálních drahách. [ 3 ]
Demyelinizace provazců při nedostatku vitaminu B12 je spojena s aktivací endoplazmatického retikula (retikulového stresu), což může být způsobeno zvýšenou fosforylací kináz (IRE1α a PERK) a translačního iniciačního faktoru 2 (EIF2), stejně jako expresí aktivačního transkripčního faktoru 6 (ATF6). V důsledku toho dochází ke snížení iniciace translace (syntéza proteinů ribozomem na mediátorové RNA) a inhibici obecné syntézy proteinů, což vede k zastavení buněčného cyklu a urychlení apoptózy myelinových buněk. [ 4 ]
Kromě toho může být produkován abnormálně změněný melanin – s nižším obsahem lipidů – v důsledku zvýšení hladiny koenzymu methylmalonyl-CoA v mitochondriích způsobeného nedostatkem kobalaminu, který narušuje syntézu mastných kyselin a způsobuje hromadění kyseliny methylmalonové, což vede k oxidačnímu stresu v buňkách.
Čtěte také – Patogeneze nedostatku vitaminu B12
Symptomy funikulární myelóza
Rozlišují se následující typy nebo formy funicular myelose: zadní kolumnární senzorická ataxie neboli funicular myelose s poškozením zadních funiculů míchy; pyramidální funicular myelose - s poškozením funiculus lateralis, a také smíšená (s poškozením zadních a laterálních funiculů). [ 5 ]
Rozlišují se také tři stadia nebo období vývoje patologie. Prvními příznaky prodromálního období subakutní kombinované degenerace míchy jsou necitlivost a brnění (parestézie) ve špičkách prstů na nohou, občas v prstech na rukou a nohou; snížená citlivost. Postupem času se tyto pocity šíří do nohou a rukou. Pacienti si stěžují na svalovou slabost, častou ztrátu rovnováhy a změny chůze. [ 6 ]
S postupujícím onemocněním se ve druhé fázi pozorují příznaky jako ataxie (porucha koordinace pohybů), změny posturální citlivosti, snížené šlachové reflexy, ztráta hluboké citlivosti, ztuhlost dolních končetin v důsledku spastické parézy, potíže s chůzí a nehybnost pacienta. Může se zhoršit zrak (v důsledku poruch zornic). [ 7 ]
Ve třetí fázi mohou být stávající příznaky doplněny poruchami močení (ve formě retence moči nebo inkontinence) a poruchami defekace (projevujícími se zácpou). Výrazné psychické změny nejsou neobvyklé.
Viz také - Příznaky poranění míchy
Komplikace a důsledky
Nejvýznamnějšími důsledky a komplikacemi funicular myelózy jsou neurologické poruchy progredující do dolní spastické paraparézy (paraplegie) a psychické změny – až po částečnou kognitivní dysfunkci.
V závažných případech je možné poškození šedé hmoty a axonů předního rohu míchy a kortikálních oblastí mozku. [ 8 ]
Diagnostika funikulární myelóza
Standardní diagnostika začíná zaznamenáním stávajících symptomů, studiem anamnézy, vyšetřením pacienta a studiem reflexů.
Provádějí se krevní testy: obecné, na hladinu vitaminu B12 a folátů, homocysteinu a kyseliny methylmalonové, na přítomnost protilátek proti vnitřnímu faktoru (AIFAB) a parietálním buňkám žaludeční sliznice (APCAB) atd.
Instrumentální diagnostika zahrnuje elektroneuromyografii a magnetickou rezonanci odpovídajících částí páteře. [ 9 ]
Diferenciální diagnostika
Pro vyloučení radiační nebo herpes myelitidy se provádí diferenciální diagnostika, amyotrofické laterální a roztroušené sklerózy, polyneuritidy, spondylogenní myelopatie, HIV vakuolární myelopatie, pozdní neurosyfilis (tabes dorsalis), sarkoidózy, hereditárních syndromů a různých motoricko-senzorických polyneuropatií, astrocytomu, ependymomu, leukoencefalopatie.
Kdo kontaktovat?
Léčba funikulární myelóza
Léčba je zaměřena na zastavení anémie a procesu axonální demyelinizace intramuskulárními injekcemi vitaminu B12 (kyanokobalaminu) spolu s dalšími vitaminy skupiny B. Více informací v článku – Léčba nedostatku vitaminu B12 [ 10 ]
Prevence
Dlouhodobý nedostatek vitaminu B12 vede k nevratnému poškození nervového systému, proto by strava měla obsahovat dostatek produktů obsahujících kobalamin. Které potraviny ho obsahují, podrobně v publikaci - Vitamin B12.
Také by se, pokud je to možné, měly odstranit příčiny nedostatku vitaminu B12, ačkoli predispozice k perniciózní anémii se dědí autozomálně dominantním způsobem.
Předpověď
Na čem závisí prognóza funicular myelózy? Na stádiu syndromu v době kontaktování lékaře, na závažnosti symptomů a na účinnosti léčby. Bez léčby se stav pacienta zhoršuje, ale terapie může zmírnit parestézii a ataxii. V polovině případů je však v pozdní fázi spastickou paraplegii téměř nemožné zvládnout.

