Lékařský expert článku
Nové publikace
Psoriatická artritida
Naposledy posuzováno: 04.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
Psoriatická artritida je chronické zánětlivé onemocnění kloubů, páteře a entéz spojené s psoriázou. Onemocnění patří do skupiny seronegativních spondyloartropatií. Screening pacientů za účelem včasné diagnózy provádí revmatolog a/nebo dermatolog u pacientů s různými formami psoriázy, přičemž aktivně identifikuje charakteristické klinické a radiologické příznaky poškození kloubů a/nebo páteře a/nebo entéz. Při absenci psoriázy se bere v úvahu přítomnost příbuzných prvního nebo druhého stupně.
Epidemiologie
Psoriatická artritida je považována za druhé nejčastější zánětlivé onemocnění kloubů po revmatoidní artritidě; je diagnostikována u 7–39 % pacientů s psoriázou.
Vzhledem ke klinické heterogenitě psoriatické artritidy a relativně nízké citlivosti diagnostických kritérií je poměrně obtížné přesně odhadnout prevalenci tohoto onemocnění. Hodnocení je často komplikováno pozdním rozvojem typických příznaků psoriázy u pacientů trpících zánětlivým onemocněním kloubů.
Podle různých autorů je incidence psoriatické artritidy 3,6–6,0 na 100 000 obyvatel a prevalence je 0,05–1 %.
Psoriatická artritida se rozvíjí ve věku 25–55 let. Muži i ženy jsou postiženi stejně často, s výjimkou psoriatické spondylitidy, která je u mužů dvakrát častější. U 75 % pacientů dochází k poškození kloubů v průměru 10 let (ale ne více než 20 let) po objevení se prvních příznaků psoriatických kožních lézí. U 10–15 % psoriatická artritida předchází rozvoji psoriázy a u 11–15 % se vyvíjí současně s kožními lézemi. Je třeba poznamenat, že u většiny pacientů neexistuje korelace mezi závažností psoriázy a závažností zánětlivého procesu v kloubech, s výjimkou případů současného výskytu dvou onemocnění.
Příčiny psoriatická artritida
Příčiny psoriatické artritidy nejsou známy.
Jako faktory prostředí se diskutuje role traumatu, infekce a neurofyzikálního přetížení. 24,6 % pacientů uvedlo trauma na začátku onemocnění.
 [ 11 ]
[ 11 ]
Patogeneze
Předpokládá se, že psoriatická artritida vzniká v důsledku komplexních interakcí mezi vnitřními faktory (genetickými, imunologickými) a faktory prostředí.
Genetické faktory
Mnoho studií naznačuje dědičnou predispozici k rozvoji psoriázy i psoriatické artritidy: více než 40 % pacientů s tímto onemocněním má příbuzné prvního stupně trpící psoriázou a počet případů těchto onemocnění se zvyšuje v rodinách s jednovaječnými nebo dvouvaječnými dvojčaty.
Dosud bylo identifikováno sedm genů PSORS zodpovědných za rozvoj psoriázy, které jsou lokalizovány v následujících chromozomálních lokusech: 6p (gen PSORS1), 17q25 (gen PSORS2), 4q34 (gen PSORS3), lq (gen PSORS4), 3q21 (gen PSORS5), 19p13 (gen PSORS6), 1p (gen PSORS7).
Výsledky imunogenetického fenotypování pacientů s psoriatickou artritidou jsou protichůdné. Populační studie zjistily zvýšenou frekvenci detekce genů hlavního histokompatibilního komplexu HLA: B13, B17, B27, B38, DR4 a DR7. U pacientů s psoriatickou artritidou a s radiografickými známkami sakroiliitidy je častěji detekován HLAB27. U polyartikulární, erozivní formy onemocnění - HLADR4.
Za zmínku stojí také geny neasociované s HLA, které se nacházejí v oblasti hlavního histokompatibilního komplexu, zejména gen kódující TNF-a. Při studiu polymorfismu genu TNF-a byla zjištěna spolehlivá souvislost mezi alelami TNF-a-308, TNF-b+252 a erozivní psoriatickou artritidou. V případě časného onemocnění má tato skutečnost prognostický význam pro rychlý rozvoj destruktivních změn v kloubech a nosičství TNF-a-238 u zástupců kavkazské populace je považováno za rizikový faktor pro rozvoj onemocnění.
 [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
[ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
Imunologické faktory
Lupénka a psoriatická artritida jsou považovány za onemocnění způsobená poruchami T-buněčné imunity. Hlavní roli hraje TNF-a, klíčový prozánětlivý cytokin, který reguluje zánětlivé procesy pomocí různých mechanismů: genové exprese, migrace, diferenciace, buněčné proliferace, apoptózy. Bylo zjištěno, že u lupénky keratocyty dostávají signál ke zvýšené proliferaci, když T-lymfocyty uvolňují různé cytokiny, včetně TNF-a,
Zároveň se v samotných psoriatických placích nacházejí vysoké hladiny TNF-a. Předpokládá se, že TNF-a podporuje produkci dalších zánětlivých cytokinů, jako jsou IL-1, IL-6, IL-8, a také faktor stimulující kolonie granulocytů a makrofágů.
Následující klinické projevy jsou spojeny s vysokou koncentrací TNF-α v krvi pacientů s psoriatickou artritidou:
- horečka;
- entezopatie;
- osteolýza;
- výskyt destruktivních změn v kloubech:
- ischemická nekróza.
V časné fázi psoriatické artritidy jsou v mozkomíšním moku detekovány ve zvýšených koncentracích IL-10, TNF-a a matrixové metaloproteinázy. Byla prokázána přímá korelace mezi hladinami TNF-a, matrixové metaloproteinázy typu 1 a markery degradace chrupavky. V synoviálních bioptických vzorcích od pacientů byla detekována intenzivní infiltrace T- a B-lymfocytů, zejména CD8+ T-buněk. Jsou také detekovány v místech úponu šlachy ke kosti v rané fázi zánětu. CD4 T-buňky produkují další cytokiny: IL-2, interferon γ, lymfotoxin a, které jsou detekovány v mozkomíšním moku a synovii pacientů s tímto onemocněním. Časté sporadické případy psoriázy u HIV infekce jsou jedním z důkazů účasti CD8/CD4 buněk v patogenezi psoriatické artritidy.
V poslední době se diskutuje otázka příčin zvýšené remodelace kostní tkáně u psoriatické artritidy v podobě resorpce terminálních falang prstů, tvorby velkých excentrických erozí kloubů a charakteristické deformace „tužka v kelímku“. Během biopsie kostní tkáně bylo v resorpčních zónách nalezeno velké množství vícejaderných osteoklastů. K transformaci prekurzorových buněk osteoklastů na osteoklasty jsou zapotřebí dvě signální molekuly: první je faktor stimulující kolonie makrofágů, který stimuluje tvorbu kolonií makrofágů, což jsou prekurzory osteoklastů, a druhou je protein RANKL (receptor activator of NF-κB ligand), který spouští proces jejich diferenciace na osteoklasty. Ten má přirozeného antagonistu, osteoprotegerin, který blokuje fyziologické reakce RANKL. Předpokládá se, že mechanismus osteoklastogeneze je řízen poměrem mezi aktivitou RANKL a osteoprotegerinu. Za normálních okolností by měly být v rovnováze; Pokud je poměr RANKL/osteoprotegerin narušen ve prospěch RANKL, dochází k nekontrolované tvorbě osteoklastů. V synoviálních biopsiích pacientů s psoriatickou artritidou bylo zjištěno zvýšení hladiny RANKL a snížení hladiny osteoprotegerinu a v krevním séru zvýšení hladiny cirkulujících CD14-monocytů, prekurzorů osteoklastů.
Mechanismus periostitidy a ankylózy u psoriatické artritidy není dosud jasný; předpokládá se zapojení transformujícího růstového faktoru b, vaskulárního endoteliálního růstového faktoru a kostního morfogenetického proteinu. Zvýšená exprese transformujícího růstového faktoru b byla zjištěna v synovii pacientů s psoriatickou artritidou. V experimentu na zvířatech kostní morfogenetický protein (zejména typ 4) ve spolupráci s vaskulárním endoteliálním růstovým faktorem podporoval proliferaci kostní tkáně.
Symptomy psoriatická artritida
Hlavní klinické příznaky psoriatické artritidy:
- lupénka kůže a/nebo nehtů;
- poranění míchy;
- poškození sakroiliakálního kloubu;
- entezitida.
Lupénka kůže a nehtů
Psoriatické kožní léze mohou být omezené nebo rozsáhlé; u některých pacientů se vyskytuje psoriatická erytrodermie.
Hlavní lokalizace psoriatických plaků:
- skalp;
- oblast loketních a kolenních kloubů;
- oblast pupku;
- axilární oblasti; o intergluteální záhyb.
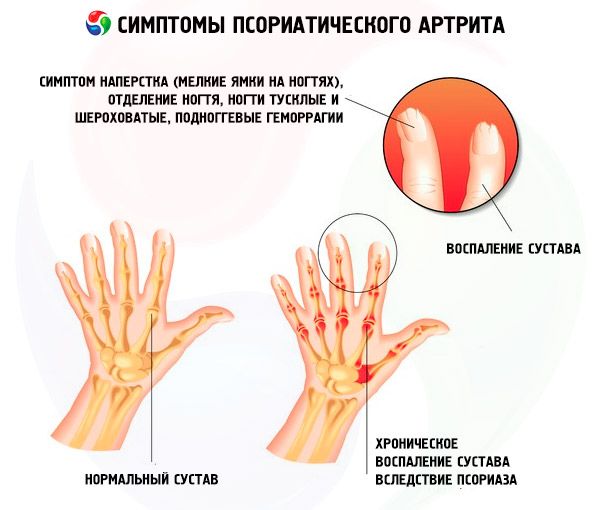
Jedním z častých projevů lupénky, kromě vyrážek na kůži trupu a pokožky hlavy, je lupénka nehtů, která může být někdy jediným projevem onemocnění.
Klinické projevy psoriázy nehtů jsou rozmanité. Nejčastější jsou:
- lupénka na náprstku;
- onycholýza:
- subunguální krvácení, jejichž základem je papilomatóza papil s rozšířenými terminálními cévami (synonymum subunguální psoriatický erytém, „olejové skvrny“);
- subunguální hyperkeratóza.
Periferní psoriatická artritida
Nástup onemocnění může být akutní i postupný. U většiny pacientů není onemocnění doprovázeno ranní ztuhlostí, po dlouhou dobu může být omezené a lokalizované v jednom nebo několika kloubech, například:
- interfalangeální klouby rukou a nohou, zejména distální;
- metakarpofalangeální;
- metatarzofalangeální;
- temporomandibulární;
- zápěstí;
- kotník;
- koleno;
- koleno.
Méně často se psoriatická artritida může projevit poškozením kyčelních kloubů.
Nové klouby jsou často postiženy asymetricky, v kloubech rukou, náhodně (chaoticky). Charakteristické příznaky zánětu periferních kloubů:
- postižení distálních interfalangeálních kloubů rukou a nohou s tvorbou deformity ve tvaru „ředkvičky“; o daktylitida;
- axiální psoriatická artritida s periartikulárními jevy (současné poškození tří kloubů jednoho prstu: metakarpofalangeální nebo metatarzofalangeální, proximální a distální interfalangeální klouby se zvláštním cyanoticko-fialovým zbarvením kůže nad postiženými klouby).
U 5 % pacientů se pozoruje mutilující (osteolytická) forma – „vizitka“ psoriatické artritidy. Navenek se to projevuje zkrácením prstů na rukou a nohou v důsledku resorpce koncových falang. V tomto případě se pozorují mnohočetné multidirekční subluxace prstů a objevuje se příznak „volnosti“ prstu. Osteolýza postihuje také kosti zápěstí, interfalangeální klouby rukou a nohou, styloidní výběžky ulny a hlavice temporomandibulárních kloubů.
Daktylitida se vyskytuje u 48 % pacientů s psoriatickou artritidou, z nichž mnozí (65 %) mají postižené prsty na nohou s následnou tvorbou radiografických známek destrukce kloubních ploch. Předpokládá se, že daktylitida se vyvíjí jak v důsledku zánětu flexorových šlach, tak v důsledku zánětu interfalangeálních, metatarzofalangeálních nebo metakarpofalangeálních/metatarzofalangeálních kloubů jednoho prstu. Klinické projevy akutní daktylitidy:
- silná bolest;
- otok, edém celého prstu;
- bolestivé omezení pohyblivosti, zejména v důsledku flexe.
V kombinaci s periartikulárními jevy vytváří axiální zánětlivý proces v kloubech deformaci prstů ve tvaru „klobásy“. Daktylitida může být nejen akutní, ale i chronická. V tomto případě je zaznamenáno ztluštění prstu bez bolesti a zarudnutí. Přetrvávající daktylitida bez adekvátní léčby může vést k rychlé tvorbě flexních kontraktur prstů a funkčním omezením rukou a nohou.
Spondylitida
Vyskytuje se u 40 % pacientů s psoriatickou artritidou. Spondylitida je často asymptomatická, zatímco izolované spinální léze (bez známek zánětu periferních kloubů) jsou velmi vzácné: vyskytují se pouze u 2–4 % pacientů. Změny jsou lokalizovány v sakroiliakálních kloubech, vazivovém aparátu páteře s tvorbou syndesmofytů a paravertebrálních osifikací.
Klinické projevy jsou podobné jako u Bechtěrevovy choroby. Charakteristická je bolest zánětlivého rytmu a ztuhlost, které se mohou vyskytnout v jakékoli části páteře (hrudní, bederní, krční, sakrální oblast). U většiny pacientů změny v páteři nevedou k významným funkčním poruchám. U 5 % pacientů se však vyvine klinický a radiologický obraz typické ankylozující spondylitidy, až po vznik „bambusové tyče“.
Entezitida (entezopatie)
Eptéza je místem úponu vazů, šlach a kloubního pouzdra ke kosti, entezitida je častým klinickým projevem psoriatické artritidy, projevující se zánětem v místech úponu vazů a šlach ke kostem s následnou resorpcí subchondrální kosti.
Nejtypičtější lokalizace entezitidy:
- zadní-superní povrch patní kosti přímo v místě úponu Achillovy šlachy;
- místo připojení plantární aponeurózy k dolnímu okraji tuberkulozy patní kosti;
- tuberkulóza holenní kosti;
- úponové místo svalů rotátorové manžety ramene (v menší míře).
Mohou být zapojeny i entézy jiných lokalizací:
- 1. kostochondrální artikulace vpravo a vlevo;
- 7. kostochondrální artikulace vpravo a vlevo;
- Posterosuperiorální a anterosuperiorální kyčelní trny;
- Hřeben kyčelní kosti;
- Trnový výběžek 5. bederního obratle.
Radiologicky se entezoitida projevuje jako periostitida, eroze a osteofyty.
Kde to bolí?
Formuláře
Existuje pět hlavních klinických variant psoriatické artritidy.
- Psoriatická artritida distálních interfalangeálních kloubů rukou a nohou.
- Asymetrická mono/aligoartritida.
- Mutilující psoriatická artritida (osteolýza kloubních ploch s rozvojem zkrácení prstů a/nebo chodidel).
- Symetrická polyartritida („revmatoidní“ varianta).
- Psoriatická spondylitida.
Rozdělení do specifikovaných klinických skupin se provádí na základě následujících charakteristik.
- Převážné poškození distálních interfalangeálních kloubů: více než 50 % celkového počtu kloubů tvoří distální interfalangeální klouby rukou a nohou.
- Oligoartritida/polyartritida: postižení méně než 5 kloubů je definováno jako oligoartritida, 5 a více kloubů jako polyartritida.
- Mutilující psoriatická artritida: detekce známek osteolýzy (radiologických nebo klinických) v době vyšetření.
- Psoriatická spondyloartritida: zánětlivá bolest v páteři a lokalizace v kterékoli ze tří částí - bederní, hrudní nebo krční, snížená pohyblivost páteře, detekce radiologických známek sakroiliitidy, včetně izolované sakroiliitidy.
- Symetrická polyartritida: postižení více než 50 % kloubů (párové malé klouby rukou a nohou).
Diagnostika psoriatická artritida
Diagnóza se stanoví na základě detekce psoriázy kůže a/nebo nehtů u pacienta nebo jeho blízkých příbuzných (dle pacienta), charakteristických lézí periferních kloubů, známek poškození páteře, sakroiliakálních kloubů a entezopatií.
Při pohovoru s pacientem je nutné zjistit, co předcházelo onemocnění, zejména zda se vyskytly potíže z gastrointestinálního traktu nebo urogenitálního systému, očí (zánět spojivek), což je nezbytné pro diferenciální diagnostiku s jinými onemocněními skupiny seronegativních spondyloartropatií, zejména s reaktivním postenterokolitickým nebo urogenním zánětem kloubů, Reiterovou chorobou (sled postižení kloubů, přítomnost potíží z páteře, sakroiliakálních kloubů).
 [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
[ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
Klinická diagnóza psoriatické artritidy
Během inspekce věnujte pozornost:
- přítomnost kožní lupénky na charakteristickém místě:
- pokožka hlavy, za ušima:
- oblast pupku:
- perineální oblast:
- intergluteální záhyb;
- podpaží;
- a/nebo přítomnost psoriázy na rtech.
Při vyšetření kloubů se odhalují charakteristické příznaky psoriatické artritidy:
- daktylitida;
- zánět distálních interfalangeálních kloubů.
Palpujte místa úponu šlach.
Přítomnost nebo nepřítomnost klinických příznaků sakroiliitidy se určuje přímým nebo bočním tlakem na křídla kyčelních kostí a určuje se pohyblivost páteře.
Stav vnitřních orgánů se posuzuje v souladu s obecnými terapeutickými pravidly.
Laboratorní diagnostika psoriatické artritidy
Neexistují žádné specifické laboratorní testy pro psoriatickou artritidu.
Často je pozorována disociace mezi klinickou aktivitou a laboratorními parametry. RF obvykle chybí. Zároveň je RF detekováno u 12 % pacientů s psoriatickou artritidou, což vytváří určité obtíže v diagnostice, ale není důvodem k přehodnocení diagnózy.
Analýza mozkomíšního moku neposkytuje specifické výsledky, v některých případech je detekována vysoká cytóza.
Aktivita zánětu periferních kloubů u psoriatické artritidy se posuzuje podle počtu bolestivých a zanícených kloubů, hladiny CRP, závažnosti bolesti kloubů a aktivity onemocnění.
Instrumentální diagnostika psoriatické artritidy
Rentgenové vyšetření rukou, nohou, pánve a páteře je velmi užitečné při diagnostice, protože odhaluje charakteristické příznaky onemocnění, jako například:
- osteolýza kloubních ploch s tvorbou změn typu „tužka ve sklenici“;
- velké excentrické eroze;
- resorpce koncových falangů prstů;
- proliferace kostí:
- asymetrická bilaterální sakroiliitida:
- paravertebrální osifikáty, syndesmofyty.
Různí autoři navrhli varianty klasifikačních kritérií, které zohledňují nejvýraznější projevy psoriatické artritidy, jako například:
- potvrzená lupénka kůže nebo nehtů u pacienta nebo jeho příbuzných;
- asymetrická periferní psoriatická artritida s převážným postižením kloubů dolních končetin:
- kyčel,
- koleno.
- kotník,
- metatarzofalangeální,
- tarzální klouby,
- interfalangeální klouby prstů na nohou.
- onemocnění distálních interfalangeálních kloubů,
- přítomnost daktylitidy,
- zánětlivé bolesti v páteři,
- onemocnění sakroiliakálního kloubu,
- entezopatie;
- radiografické známky osteolýzy;
- přítomnost kostních proliferací;
- absence Ruské federace.
V roce 2006 navrhla Mezinárodní studijní skupina pro psoriatickou artritidu kritéria CASPAR (Klasifikační kritéria pro psoriatickou artritidu) jako diagnostická kritéria. Diagnózu lze stanovit za přítomnosti zánětlivého onemocnění kloubů (léze páteře nebo entéz) a alespoň tří z následujících pěti příznaků.
- Přítomnost lupénky, lupénka v anamnéze nebo rodinná anamnéza lupénky.
- Přítomnost lupénky je definována jako psoriatická léze kůže nebo pokožky hlavy potvrzená dermatologem nebo revmatologem.
- Anamnéza psoriázy může být získána od pacienta, rodinného lékaře, dermatologa nebo revmatologa. Rodinná anamnéza psoriázy je definována jako přítomnost psoriázy u příbuzných prvního nebo druhého stupně (podle pacienta).
- Typické léze nehtových plotének způsobené psoriázou: onycholýza, „znak náprstku“ nebo hyperkeratóza – zaznamenané při fyzikálním vyšetření.
- Negativní výsledek RF testu s použitím jakékoli jiné metody než latexového testu: upřednostňuje se ELISA na pevné fázi nebo nefelometrie.
- Daktylitida v době vyšetření (definovaná jako otok celého prstu) nebo daktylitida v anamnéze zaznamenaná revmatologem.
- Rentgenový důkaz proliferace kostí (osifikaci kloubních okrajů) na rentgenových snímcích rukou a nohou s vyloučením tvorby osteofytů.
Indikace pro konzultaci s dalšími specialisty
Psoriatická artritida je často spojena s onemocněními, jako jsou:
- hypertenze;
- ischemická choroba srdeční;
- cukrovka (cukrovku).
Pokud se objeví příznaky výše uvedených onemocnění, pacienti by se měli poradit s příslušnými specialisty: kardiologem, endokrinologem.
V případě rozvoje známek progresivní destrukce a deformace kloubů rukou, ischemické nekrózy nosných (kyčelních, kolenních) kloubů je indikována konzultace s ortopedickým chirurgem k rozhodnutí o provedení endoprotézy,
Příklad formulace diagnózy
- Psoriatická artritida, monoartritida kolenního kloubu, středně těžká aktivita, stadium II, funkční insuficience 2. Lupénka, omezená forma.
- Psoriatická artritida, chronická asymetrická polyartritida s převážným postižením kloubů nohou, vysoká aktivita, stadium III, funkční insuficience 2.
- Psoriatická spondylitida, asymetrická bilaterální sakroiliitida, vpravo 2. stádium, vlevo 3. stádium. Paravertebrální osifikace na úrovni Th10-11. Lupénka je rozšířená, psoriáza nehtů.
Pro stanovení aktivity, radiografického stadia a funkční insuficience se v současnosti používají stejné metody jako u revmatoidní artritidy.
Co je třeba zkoumat?
Jak zkoušet?
Diferenciální diagnostika
Na rozdíl od revmatoidní artritidy je psoriatická artritida charakterizována absencí výrazné ranní ztuhlosti kloubů, symetrickým poškozením kloubů, častým poškozením distálních interfalangeálních kloubů rukou a nohou a absencí RF v krvi.
Erozivní osteoartróza distálních interfalangeálních kloubů rukou s reaktivní synovitidou se může také podobat psoriatické artritidě (distální forma). Osteoartróza však zpravidla není doprovázena zánětlivými změnami v krvi, známkami poškození páteře (zánětlivá bolest v jakékoli části páteře), lupénkou kůže a nehtů. Na rozdíl od Bechtěrevovy choroby není psoriatická spondyloartritida doprovázena významnými funkčními poruchami, často asymptomatická, sakroiliitida je asymetrická, často pomalu progredující, na rentgenových snímcích páteře jsou detekovány hrubé paravertebrální osifikace.
Určité obtíže pro rozlišení představuje psoriatická artritida, pokud se vyskytuje s keratodermou dlaní a chodidel a poškozením nehtů. Diferenciace těchto onemocnění by měla být založena na povaze kožní léze a také na chronologickém vztahu mezi výskytem zánětu kloubů a akutní urogenitální a střevní infekcí. U psoriatické artritidy je vyrážka přetrvávající. Pacienti mají často hyperurikémii, která vyžaduje vyloučení dny. Diagnostickou pomoc může poskytnout vyšetření mozkomíšního moku a biopsie tkáně (pokud jsou přítomny tofy) k detekci krystalů kyseliny močové.
Kdo kontaktovat?
Léčba psoriatická artritida
Cílem terapie je adekvátní ovlivnění hlavních klinických projevů psoriatické artritidy:
- lupénka kůže a nehtů;
- spondylitida;
- daktylitida;
- entezitida.
Indikace k hospitalizaci
Indikace pro hospitalizaci jsou:
- složité diferenciálně diagnostické případy;
- poly- nebo oligoartikulární léze kloubů;
- recidivující psoriatická artritida kolenních kloubů; potřeba injekce do kloubů dolních končetin;
- výběr terapie DMARD;
- provádění terapie biologickými látkami;
- posouzení snášenlivosti dříve předepsané terapie.
Neléková léčba psoriatické artritidy
Využití souboru terapeutických cvičení v nemocnici i doma je obzvláště důležité pro pacienty s psoriatickou spondylitidou, aby se zmírnila bolest, ztuhlost a zvýšila celková pohyblivost.
Pro pacienty s nízkou aktivitou se doporučuje lázeňská léčba s využitím sirovodíkových a radonových koupelí.
Léčba psoriatické artritidy léky
Standardní terapie psoriatické artritidy zahrnuje NSAID, DMARD a intraartikulární injekce GC.
NSAID
Diklofenak a indomethacin se používají převážně v průměrných terapeutických dávkách. V poslední době se v praktické revmatologii široce používají selektivní NSAID ke snížení nežádoucích účinků z gastrointestinálního traktu.
Systémové glukokortikosteroidy
Neexistují žádné důkazy o jejich účinnosti založené na výsledcích kontrolovaných studií u psoriatické artritidy, s výjimkou odborných názorů a popisů jednotlivých klinických pozorování. Použití glukokortikosteroidů se nedoporučuje vzhledem k riziku exacerbace psoriázy.
Intraartikulární podávání glukokortikosteroidů se používá u mono-oligoartikulární formy psoriatické artritidy a také ke snížení závažnosti symptomů sakroiliitidy podáváním glukokortikosteroidů do sakroiliakálních kloubů.
Základní protizánětlivé léky
Sulfasalazin: účinný proti příznakům zánětu kloubů, ale nebrání rozvoji radiografických známek destrukce kloubů, obvykle dobře snášen pacienty, předepisován v dávce 2 g/den.
Methotrexát: Byly provedeny dvě placebem kontrolované studie. Jedna prokázala účinnost intravenózního pulzního methotrexátu v dávce 1–3 mg/kg tělesné hmotnosti, další účinnost methotrexátu v dávce 7,5–15 mg/týden perorálně a třetí vyšší účinnost methotrexátu v dávce 7,5–15 mg/týden ve srovnání s cyklosporinem A v dávce 3–5 mg/kg. Methotrexát měl pozitivní vliv na hlavní klinické projevy psoriatické artritidy a psoriázy, ale neinhiboval rozvoj radiografických známek destrukce kloubů.
Při užívání vysokých dávek methotrexátu zemřel jeden pacient na aplázii kostní dřeně.
Cyklosporin: Nebyly provedeny žádné placebem kontrolované studie. Kontrolované srovnávací studie cyklosporinu v dávce 3 mg/kg denně a dalších DMARD prokázaly pozitivní vliv na klinické projevy zánětu kloubů a psoriázy, hodnocené celkovým hodnocením aktivity psoriatické artritidy lékařem a pacientem (průměrný celkový účinek). Při sledování po dobu 2 let bylo zaznamenáno zpomalení progrese radiografických známek poškození kloubů.
Leflunomid: účinnost léku byla prokázána v mezinárodní dvojitě zaslepené kontrolované studii. Leflunomid měl pozitivní vliv na průběh psoriatické artritidy, dle počtu bolestivých a oteklých kloubů, celkového hodnocení aktivity onemocnění lékařem i pacientem. U 59 % pacientů bylo v důsledku léčby dosaženo zlepšení dle kritérií účinnosti terapie PsARC (Psoriatic Arthritis Response Criteria), zlepšily se hlavní ukazatele kvality života a snížila se závažnost psoriázy (celkový účinek slabý). Zároveň leflunomid zpomalil rozvoj destruktivních změn v kloubech.
Lék se předepisuje perorálně v dávce 100 mg/den po dobu prvních tří dnů, poté 20 mg/den.
Zlaté soli a aminochinolinové léky (hydroxychlorochin, chlorochin) jsou při psoriatické artritidě neúčinné.
Inhibitory TNF-a
Indikace pro použití inhibitorů TNF-a: nedostatek účinku léčby DMARD, v kombinaci nebo samostatně, v adekvátních terapeutických dávkách:
- konstantní vysoká „aktivita“ onemocnění (počet bolestivých kloubů je více než tři, počet oteklých kloubů je více než tři, daktylitida se počítá jako jeden kloub);
- akutní daktylitida;
- generalizovaná entezopatie;
- psoriatická spondylitida.
Účinnost infliximabu u psoriatické artritidy byla potvrzena multicentrickými, placebem kontrolovanými, randomizovanými studiemi IMPACT a IMPACT-2 (Infliximab Multinational Psoriatic Arthritis Controlled Trial), kterých bylo zahrnuto více než 300 pacientů.
Infliximab se podává v dávce 3-5 mg/kg v kombinaci s methotrexátem nebo v monoterapii (v případě intolerance nebo kontraindikací k použití methotrexátu) podle standardního režimu.
Algoritmus léčby psoriatické artritidy závisí na klinických projevech. Pořadí předepisování hlavních skupin léků.
- Periferní psoriatická artritida:
- NSAID;
- DMARD;
- intraartikulární podávání glukokortikosteroidů;
- Inhibitory TNF a (infliximab).
- Lupénka kůže a nehtů:
- steroidní masti;
- PUVA-terapie;
- systémové užívání methotrexátu;
- systémové užívání cyklosporinu;
- Inhibitory TNF-a (infliximab).
- Psoriatická spondylitida:
- NSAID;
- injekce glukokortikosteroidů do sakroiliakálních kloubů;
- pulzní terapie glukokortikosteroidy;
- Inhibitory TNF-a (infliximab).
- Daktylitida:
- NSAID;
- intraartikulární nebo periartikulární podávání glukokortikosteroidů;
- Inhibitory TNF-a (infliximab).
- Entezitida:
- NSAID;
- periartikulární podávání glukokortikosteroidů;
- Inhibitory TNF-a (infliximab).
Chirurgická léčba psoriatické artritidy
Chirurgické léčebné metody jsou nezbytné v případě destruktivního poškození velkých nosných kloubů (kolenních a kyčelních kloubů, kloubů rukou a nohou) s výraznými funkčními poruchami. V těchto případech se provádí endoprotéza kyčelních a kolenních kloubů, rekonstrukční operace na rukou a nohou. Přetrvávající zánětlivé procesy kolenních kloubů jsou indikací k chirurgické nebo artroskopické synovektomii.
Přibližná doba pracovní neschopnosti
Délka trvání invalidity u psoriatické artritidy je 16-20 dní.
Další správa
Po propuštění z nemocnice by měl být pacient pod dohledem revmatologa a dermatologa v místě bydliště, aby bylo možné sledovat snášenlivost a účinnost terapie, včas léčit exacerbace zánětlivých procesů v kloubech a posoudit potřebu biologické terapie.
Co by měl pacient vědět o psoriatické artritidě?
Při prvních příznacích zánětu kloubů by se pacient s lupénkou měl poradit s revmatologem. Pokud vám byla diagnostikována psoriatická artritida, ale při adekvátní a včasné léčbě si můžete udržet aktivitu a pracovní kapacitu po mnoho let. Volba terapeutického programu závisí na klinické formě onemocnění, aktivitě zánětlivého procesu v kloubech a páteři a přítomnosti doprovodných onemocnění. Během léčby se snažte plně dodržovat všechna doporučení revmatologa a dermatologa, pravidelně navštěvujte lékaře, abyste sledovali účinnost a snášenlivost všech předepsaných léků.
Více informací o léčbě
Léky
Předpověď
Pokud psoriatická artritida rychle postupuje, doprovázena výskytem erozivních změn s významným zhoršením funkce kloubů, zejména v případě mutilační formy onemocnění nebo rozvoje ischemické nekrózy velkých (podpůrných) kloubů, bude prognóza onemocnění závažná.
Kombinovaná standardní úmrtnost u pacientů je v průměru o 60 % vyšší než v populaci a činí 1,62 (1,59 u žen a 1,65 u mužů).
 [ 50 ]
[ 50 ]

