Lékařský expert článku
Nové publikace
Syndrom respirační tísně u dospělých
Naposledy posuzováno: 05.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
Syndrom respirační tísně dospělých (ARDS) je akutní respirační selhání, které se vyskytuje při akutním poškození plic různých etiologií a je charakterizováno nekardiogenním plicním edémem, respiračním selháním a hypoxií.
Syndrom popsal Esbach v roce 1967 a pojmenoval ho analogicky se syndromem respirační tísně u novorozenců, který je způsoben vrozeným deficitem surfaktantu. U syndromu respirační tísně u dospělých je deficit surfaktantu sekundární. V literatuře se často používají synonyma pro syndrom respirační tísně u dospělých: šoková plíce, nekardiogenní plicní edém.
Podle Mariniho (1993) je v USA ročně registrováno 150 000 případů syndromu respirační tísně u dospělých, což je 0,6 na 1000 obyvatel.
Příčina syndromu respirační tísně u dospělých
Nejčastější příčiny syndromu respirační tísně u dospělých jsou:
- pneumonie (bakteriální, virové, plísňové a jiné etiologie);
- sepse;
- šok (septický, anafylaktický atd.), dlouhotrvající a těžký;
- syndrom diseminované intravaskulární koagulace (akutní a subakutní průběh);
- aspirace zvratků, vody (v případě utonutí);
- poranění hrudníku a kompartmentový syndrom;
- vdechování dráždivých a toxických látek: chlor, oxidy dusíku, fosgen, amoniak, čistý kyslík (intoxikace kyslíkem);
- plicní embolie (tuk, vzduch, plodová voda);
- masivní krevní transfuze, které způsobují mnohočetné mikrotromboembolie v plicním řečišti. To je dáno tím, že v konzervované krvi je až 30 % erytrocytů ve formě mikroagregátů o průměru až 40 μm a plíce, které jsou jakýmsi filtrem, tyto mikroagregáty zadržují a plicní kapiláry se ucpávají. Kromě toho se z erytrocytů uvolňuje serotonin, což způsobuje křeč plicních arteriol a kapilár;
- přetížení žilní tekutinou (koloidní a solné roztoky, plazma, náhražky plazmy, tukové emulze);
- použití přístroje pro umělý krevní oběh (syndrom respirační tísně po perfuzi u dospělých);
- závažné metabolické poruchy (diabetická ketoacidóza, urémie);
- akutní hemoragická pankreatická nekróza. Při rozvoji syndromu respirační tísně u dospělých při akutní pankreatitidě má velký význam enzymatická intoxikace, která způsobuje narušení syntézy surfaktantu. Obzvláště velká role se přikládá enzymu lecitináze A, která intenzivně ničí surfaktant, což vede k rozvoji alveolární atelektázy, obliterující alveolitidy a predisponuje k rozvoji pneumonie;
- autoimunitní onemocnění - systémový lupus erythematodes, Goodpastureův syndrom atd.;
- dlouhodobý pobyt ve vysoké nadmořské výšce.
Patogeneze syndromu respirační tísně u dospělých
Pod vlivem etiologických faktorů se v plicních kapilárách a intersticiální tkáni plic hromadí velké množství aktivovaných leukocytů a trombocytů. Předpokládá se, že uvolňují velké množství biologicky aktivních látek (proteinázy, prostaglandiny, toxické kyslíkové radikály, leukotrieny atd.), které poškozují alveolární epitel a cévní endotel, mění tonus bronchiálních svalů, cévní reaktivitu a stimulují rozvoj fibrózy.
Pod vlivem výše uvedených biologických látek dochází k poškození endotelu plicních kapilár a alveolárního epitelu, prudce se zvyšuje vaskulární permeabilita, dochází ke spasmu plicních kapilár a zvýšení tlaku v nich, dochází k výrazné exsudaci plazmy a erytrocytů do alveol a intersticiální tkáně plic, rozvíjí se plicní edém a atelektáza. Vznik atelektázy je také usnadněn sekundárním snížením aktivity surfaktantu.
V důsledku jmenovaných procesů se vyvíjejí hlavní patofyziologické mechanismy: hypoventilace alveol, posun žilní krve do arteriálního řečiště, narušení korespondence mezi ventilací a perfuzí, narušení difúze kyslíku a oxidu uhličitého.
 [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
[ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
Patomorfologie syndromu respirační tísně u dospělých
Syndrom respirační tísně u dospělých se vyvíjí v průběhu několika hodin až 3 dnů od počátku expozice etiologickému faktoru. Existují tři patomorfologické fáze syndromu respirační tísně u dospělých: akutní, subakutní a chronická.
Akutní fáze syndromu respirační tísně dospělých trvá 2–5 dní a je charakterizována rozvojem inhersticiálního a poté alveolárního plicního edému. Edémová tekutina obsahuje bílkoviny, erytrocyty a leukocyty. Spolu s edémem je detekováno poškození plicních kapilár a těžké poškození alveolárního epitelu typu I a II. Poškození alveolocytů typu II vede k narušení syntézy surfaktantu, což má za následek rozvoj mikroatelektázy. Při příznivém průběhu syndromu respirační tísně dospělých akutní příznaky po několika dnech ustoupí a edémová tekutina se vstřebá. Takový příznivý průběh syndromu respirační tísně dospělých však není vždy pozorován. U některých pacientů syndrom respirační tísně dospělých přechází do subakutní a chronické fáze.
Subakutní fáze je charakterizována intersticiálním a bronchoalveolárním zánětem.
Chronická fáze syndromu respirační tísně dospělých je fází vývoje fibrotizující alveolitidy. V alveolokapilární bazální membráně dochází k prorůstání pojivové tkáně, membrána prudce ztlušťuje a zplošťuje se. Dochází k výrazné proliferaci fibroblastů a zvýšené syntéze kolagenu (jeho množství se zvyšuje 2–3krát). Výrazná intersticiální fibróza se může vytvořit během 2–3 týdnů. V chronické fázi jsou pozorovány i změny v cévním řečišti plic – zchátralost cév, rozvoj mikrotrombózy. Nakonec se rozvíjí chronická plicní hypertenze a chronické respirační selhání.
Příznaky syndromu respirační tísně u dospělých
V klinickém obraze syndromu respirační tísně u dospělých je obvyklé rozlišovat 4 období. Období - latentní nebo období působení etiologického faktoru. Trvá přibližně 24 hodin po působení etiologického faktoru. Během tohoto období dochází k patogenetickým a patofyziologickým změnám, které však nemají žádné klinické ani radiologické projevy. Často se však pozoruje tachypnoe (počet dechů je více než 20 za minutu).
II. období - počáteční změny, rozvíjí se během 1-2 dnů od začátku působení etiologického faktoru. Hlavními klinickými příznaky tohoto období jsou mírná dušnost, tachykardie. Auskultace plic může odhalit drsné vezikulární dýchání a rozptýlené suché sípání.
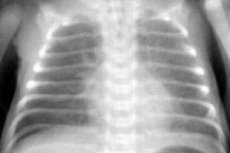
Rentgen hrudníku ukazuje zvýšenou cévní strukturu, zejména v periferních oblastech. Tyto změny naznačují nástup intersticiálního plicního edému.
Analýza krevních plynů buď neukazuje žádné odchylky od normy, nebo odhaluje mírný pokles PaO2.
Období III - rozvinuté období nebo období výrazných klinických projevů, charakterizované výraznými příznaky akutního respiračního selhání. Objevuje se výrazná dušnost, na dýchání se podílejí pomocné svaly, jasně viditelné je rozšíření křídel nosu a zasunutí mezižeberních prostor, pozoruje se výrazná difúzní cyanóza. Při auskultaci srdce je patrná tachykardie a tlumené srdeční ozvy, arteriální tlak se výrazně snižuje.
Poklep plic odhaluje tupost poklepového zvuku, více v zadních dolních částech, auskultace odhaluje drsné dýchání, lze slyšet suché sípání. Výskyt vlhkého sípání a krepitace naznačuje přítomnost tekutiny v alveolách (alveolární plicní edém různého stupně).
Na rentgenovém snímku hrudníku je patrný výrazný intersticiální plicní edém a bilaterální infiltrativní stíny nepravidelného obláčkovitého tvaru, splývající s kořeny plic a navzájem. Velmi často se fokální stíny objevují v okrajových částech středního a dolního laloku na pozadí zesíleného cévního vzoru.
Charakteristickým rysem tohoto období je významný pokles PaO2 (méně než 50 mm Hg, i přes inhalaci kyslíku).
Období IV je terminální a je charakterizováno výraznou progresí respiračního selhání, rozvojem těžké arteriální hypoxémie a hyperkapnie, metabolickou acidózou a vznikem akutního plicního srdečního onemocnění v důsledku narůstající plicní hypertenze.
Hlavní klinické příznaky tohoto období jsou:
- silná dušnost a cyanóza;
- silné pocení;
- tachykardie, tlumené srdeční ozvy, často různé arytmie;
- prudký pokles krevního tlaku, a to až do bodu kolapsu;
- kašel s tvorbou pěnivého růžového sputa;
- velké množství vlhkých chrastí různého kalibru v plicích, hojná krepitace (známky alveolárního plicního edému);
- rozvoj známek narůstající plicní hypertenze a akutního syndromu plicního srdce (rozštěpení a zvýraznění druhého tónu v plicní tepně; EKG příznaky - vysoké špičaté vlny P ve svodech II, III, avF, V1-2, výrazná odchylka elektrické osy srdce doprava; radiologické příznaky zvýšeného tlaku v plicní tepně, vyboulení jejího kužele);
- rozvoj multiorgánového selhání (porucha funkce ledvin, která se projevuje oligurií, proteinurií, cylindrurií, mikrohematurií, zvýšenou hladinou močoviny a kreatininu v krvi; porucha funkce jater ve formě mírné žloutenky, významné zvýšení alaninaminotransferázy, fruktóza-1-fosfát aldolázy, laktátdehydrogenázy v krvi; porucha funkce mozku ve formě letargie, bolestí hlavy, závratí, možných klinických příznaků cévní mozkové příhody).
Analýza krevních plynů odhaluje hlubokou arteriální hypoxémii, hyperkapnii a analýza acidobazické rovnováhy odhaluje metabolickou acidózu.
Kde to bolí?
Co tě trápí?
Diagnóza syndromu respirační tísně u dospělých
V roce 1990 Fisher a Foex navrhli následující diagnostická kritéria pro syndrom respirační tísně u dospělých:
- respirační selhání (těžká dušnost);
- zvýšená dýchací práce, zvyšující se tuhost hrudníku;
- klinický obraz narůstajícího plicního edému;
- typický radiologický obraz (zvýšené plicní znaky, intersticiální plicní edém);
- arteriální hypoxémie (obvykle PaO2 nižší než 50 mmHg) a hyperkapnie;
- hypertenze v plicním oběhu (tlak v plicní tepně je vyšší než 30/15 mm Hg);
- normální tlak v zaklínění plicní tepny (<15 mm Hg). Stanovení tohoto kritéria je důležité pro odlišení syndromu respirační tísně u dospělých od kardiogenního plicního edému, který je charakterizován zvýšením tlaku v zaklínění plicní tepny;
- pH arteriální krve je nižší než 7,3.
Screeningový program pro syndrom respirační tísně u dospělých
- Obecná analýza krve a moči.
- EKG.
- Rentgen plic.
- Studium acidobazické rovnováhy.
- Analýza krevních plynů: stanovení PaO2, PaCO2.
Co je třeba zkoumat?
Jaké testy jsou potřeba?

