Lékařský expert článku
Nové publikace
Vitiligo
Naposledy posuzováno: 04.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.

Vitiligo je onemocnění charakterizované ztrátou barvy kůže v skvrnách. Rozsah a rychlost ztráty barvy jsou nepředvídatelné a mohou postihnout jakoukoli část těla. Toto onemocnění není život ohrožující a není nakažlivé. Léčba vitiliga spočívá ve zlepšení vzhledu postižených oblastí kůže. Nemoc nelze zcela vyléčit.
Rizikové faktory
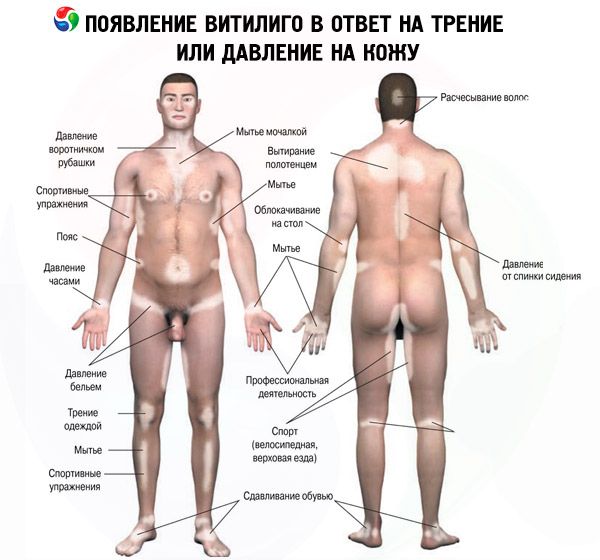
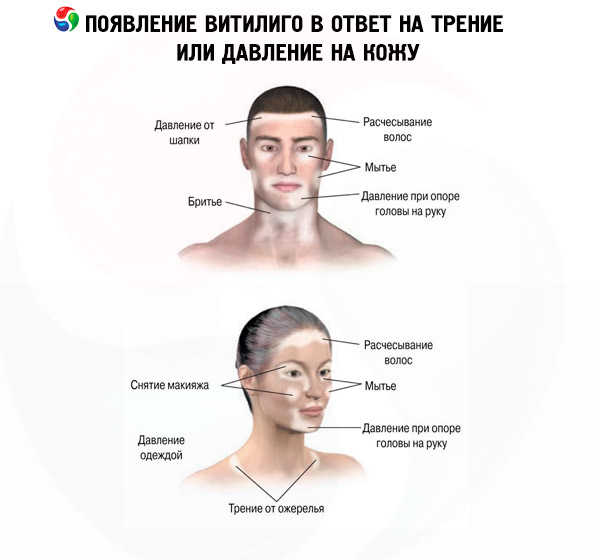
V současné době lze identifikovat řadu předcházejících faktorů, které přispívají k rozvoji depigmentace. Patří mezi ně: psychické, lokální fyzické trauma, patologie vnitřních orgánů, intoxikace (akutní nebo chronická), porod, vystavení ultrafialovému (nebo ionizujícímu) záření, popáleniny atd.
Patogeneze
Kromě toho byla identifikována řada vnitřních a vnějších faktorů, které hrají důležitou roli ve vývoji dermatózy: cytokiny a zánětlivé mediátory, antioxidační ochrana, oxidační stres atd. Nemalý význam mají i vnější faktory, jako je ultrafialové záření, virové infekce, chemické látky atd.
Je však třeba pamatovat i na nezávislý nebo synergický vliv výše uvedených faktorů, tj. na multifaktoriální povahu vitiliga. V tomto ohledu se někteří autoři drží teorie konvergence u vitiliga.
Neurogenní hypotéza je založena na lokalizaci depigmentačních skvrn podél nervů a nervových plexů (segmentální vitiligo), výskyt a šíření vitiliga často začíná po nervových zážitcích, duševním traumatu. Při studiu stavu nervů dermis u pacientů se zjišťuje ztluštění bazální membrány Schwannových buněk.
Otázka zapojení imunitního systému do patogeneze vitiliga je dlouhodobě diskutována. Analýza změn imunologických parametrů u pacientů s vitiligem ukázala, že imunitní systém hraje určitou roli ve vzniku a rozvoji patologického procesu. Přítomnost určitého deficitu v T-buněčném (snížení celkové populace T-lymfocytů a T-helperů) a humorálním spektru (snížení imunoglobulinů všech tříd), oslabení nespecifických faktorů rezistence (ukazatelů fagocytární reakce) na pozadí nezměněné nebo zvýšené aktivity T-supresorů naznačuje poruchy ve fungování imunitního systému, oslabení imunologického dohledu, což může být v konečném důsledku jedním ze spouštěčů vzniku a rozvoje patologického procesu.
Častá kombinace vitiliga s různými autoimunitními onemocněními (perniciózní anémie, Addisonova choroba, diabetes mellitus, fokální alopecie), přítomnost cirkulujících orgánově specifických protilátek a protilátek proti melanocytům, stejně jako ukládání složky C3 a IgG v bazální membránové zóně kůže vitiliga, zvýšení hladiny rozpustného interleukinu-2 (RIL-2) v krevním séru a kůži potvrzují zapojení autoimunitního mechanismu do rozvoje tohoto onemocnění.
Častá kombinace vitiliga s onemocněními endokrinních žláz naznačuje zapojení těchto žláz do rozvoje vitiliga.
Zvýšené procesy lipidové peroxidace (LPO), snížená aktivita katalázy a thioredoxyreduktázy v kůži postižené vitiligem naznačují zapojení LPO do melanogeneze. Přítomnost vitiliga u rodinných příslušníků a blízkých příbuzných pacientů naznačuje dědičné faktory ve vývoji vitiliga. Analýza vlastního materiálu autora a literárních údajů o rodinných případech vitiliga naznačuje, že jedinci se zatíženou rodinnou anamnézou jsou ohroženi a mohou se u nich pod vlivem určitých spouštěcích faktorů vyvinout skvrny vitiliga.
Vědci se dosud neshodli na typu dědičnosti vitiliga.
Zvláště zajímavé je studium vztahu mezi vitiligem a hlavními geny histokompatibility (systém HLA). Ve studiích byly nejčastěji detekovanými haplotypy HLA DR4, Dw7, DR7, B13, Cw6, CD6, CD53 a A19. Frekvence výskytu haplotypů se však může lišit v závislosti na zkoumané populaci.
Symptomy vitiligo
Vitiligová skvrna je bílá nebo mléčně bílá depigmentace s jasnými okraji, oválným tvarem a různými velikostmi. Skvrny mohou být samostatné nebo vícečetné a obvykle nejsou doprovázeny subjektivními vjemy. Za normálního průběhu je povrch vitiligové léze rovný, hladký a nedochází k atrofii, teleangiektázii ani olupování. Toto je obecná definice vitiliga.
Barva skvrny vitiligo závisí na typu kůže a zachování melaninového pigmentu v lézi. Depigmentovaná léze je obvykle obklopena normálně pigmentovanou zónou.
U trichromového vitiliga se nachází světle hnědá zóna, kde centrální depigmentovaná zóna přechází do okolní hnědé (nebo tmavě hnědé) normálně pigmentované zóny. Tato mezilehlá zóna se liší šířkou a je jasně viditelná pod Woodovou lampou. Trichromová skvrna vitiliga se často nachází na trupu a obvykle se vyskytuje u lidí s tmavou pletí.
U některých pacientů může být depigmentovaná skvrna obklopena hyperpigmentovanou zónou. Přítomnost všech těchto barev (depigmentovaná, achromatická, normální a hyperpigmentovaná) umožnila, aby byl tento typ vitiliga nazván kvadrichromní vitiligo (čtyřbarevné).
U tečkovitého vitiliga jsou na pozadí hyperpigmentované nebo normálně pigmentované kůže viditelné malé, bodkovité depigmentované skvrny.
Zánětlivé vitiligo je vzácné. Je charakterizováno zarudnutím (erytémem), obvykle na okrajích vitiliginózní skvrny. Je třeba poznamenat, že jeho přítomnost je známkou progrese vitiliga.
Pod vlivem různých dráždivých látek nebo slunečního záření se skvrny vitiliga (při lokalizaci na otevřených plochách kůže - hrudník, zadní strana krku, zadní strana rukou a nohou) infiltrují, ztlušťují, mění se kožní vzor, což vede k lichenifikaci léze, zejména jejích okrajů. Tato varianta onemocnění se nazývá vitiligo se zvýšenými okraji.
Je třeba si uvědomit, že ložiska depigmentace se mohou objevit i v místě dlouhodobých zánětlivých kožních onemocnění (lupénka, ekzém, lupus erythematodes, lymfom, neurodermatitida atd.). Taková ložiska se obvykle nazývají postinflamatorní vitiligo a lze je poměrně snadno odlišit od primárního vitiliga.
Depigmentované skvrny mohou být umístěny symetricky nebo asymetricky. Vitiligo se vyznačuje výskytem nových nebo zvětšením stávajících depigmentovaných skvrn v oblasti vystavení mechanickým, chemickým nebo fyzikálním faktorům. Tento jev je v dermatologii známý jako izomorfní reakce neboli Koebnerův fenomén. U vitiliga se po kožních změnách nejčastěji objevuje změna barvy vlasů, nazývaná leukotrichia („leuko“ - z řeckého bílého, bezbarvého, „trichia“ - vlasy). Obvykle se vlasy nacházející se ve skvrnách po vitiligu na hlavě, obočí a řasách zbarvují, pokud jsou depigmentované skvrny lokalizovány na hlavě a obličeji. Poškození nehtových plotének u vitiliga (leukonychia) není specifickým příznakem a jeho frekvence výskytu je stejná jako u běžné populace. Vitiliginózní skvrny na začátku onemocnění u většiny pacientů mají kulatý nebo oválný tvar. S postupem lézí, zvětšováním jejich velikosti nebo slučováním se tvar léze mění a nabývá podoby obrazců, girland nebo geografické mapy. Počet skvrn u vitiliga se pohybuje od jedné po více.
Etapy
V klinickém průběhu vitiliga se rozlišují následující stádia: progresivní, stacionární a repigmentační stádium.
Nejčastěji se pozoruje jediná lokalizovaná skvrna, která se nemusí dlouho zvětšovat, tj. je ve stabilním stavu (stacionárním stádiu). O aktivitě nebo progresi vitiliga se obvykle hovoří, když se do tří měsíců před vyšetřením objeví nová nebo stará ložiska depigmentace. Při přirozeném průběhu vitiliga se však po několika měsících objevují nové depigmentované skvrny v blízkosti primárního ložiska nebo na jiných oblastech kůže, tj. vitiligo začíná pomalu postupovat. U některých pacientů dochází k exacerbaci kožního patologického procesu během několika dnů nebo týdnů po nástupu onemocnění, nebo se postupně objevuje několik depigmentací na různých oblastech kůže (hlava, trup, paže nebo noha). Jedná se o rychle postupující stádium, tzv. vitiligo fulminans (bleskové vitiligo).
Všechny výše uvedené klinické příznaky (leukotrichie, Koebnerův fenomén, rodinné případy, léze vlasů a sliznic, délka trvání onemocnění atd.) ve většině případů předurčují progresi vitiliga nebo se často vyskytují u pacientů s aktivním kožním patologickým procesem.
Formuláře
Rozlišují se následující klinické formy vitiliga:
- lokalizovaná forma s následujícími odrůdami:
- ohniskové - v jedné oblasti se nachází jedno nebo více míst;
- segmentální - jedna nebo více skvrn se nachází podél průběhu nervů nebo plexů;
- sliznice - postiženy jsou pouze sliznice.
- zobecněný tvar s následujícími variantami:
- akrofasciální - poškození distálních částí rukou, nohou a obličeje;
- vulgární - množství náhodně rozptýlených skvrn;
- smíšená - kombinace akrofasciální a vulgární nebo segmentální a akrofasciální a (nebo) vulgární formy.
- univerzální forma - úplná nebo téměř úplná depigmentace celé kůže.
Kromě toho existují dva typy vitiliga. U typu B (segmentálního) se depigmentované skvrny nacházejí podél nervů nebo nervových pletení, jako u herpes zoster, a jsou spojeny s dysfunkcí sympatického nervového systému. Typ A (nesegmentální) zahrnuje všechny formy vitiliga, u kterých není pozorována dysfunkce sympatického nervového systému. Vitiligo tohoto typu je často spojeno s autoimunitními onemocněními.
Repigmentace ve vitiliginózní lézi může být vyvolána slunečním zářením nebo lékařskou léčbou (indukovaná repigmentace), nebo se může objevit spontánně, bez jakéhokoli zásahu (spontánní repigmentace). Úplné vymizení lézí v důsledku spontánní repigmentace je však velmi vzácné.
Rozlišují se následující typy repigmentace:
- periferní typ, u kterého se podél okraje depigmentované léze objevují malé pigmentové skvrny;
- perifolikulární typ, u kterého se kolem vlasových folikulů na depigmentovaném pozadí objevují malé pigmentové tečky velikosti špendlíkové hlavičky, které se poté odstředivě zvětšují a pokud proces probíhá příznivě, splývají a zakrývají lézi;
- pevný typ, u kterého se na celém povrchu depigmentované skvrny nejprve objeví sotva znatelný světle hnědý pevný stín, poté se barva celé skvrny stává intenzivní;
- marginální typ, u kterého se pigment začíná nerovnoměrně plazit ze zdravé kůže do středu depigmentované skvrny;
- smíšený typ, u kterého lze v jedné lézi nebo v sousední lézi pozorovat kombinaci několika výše popsaných typů repigmentace. Nejčastější kombinací je perifolikulární marginální typ repigmentace.
Co je třeba zkoumat?
Jak zkoušet?
Diferenciální diagnostika
V praxi je často nutné odlišit vitiligo od sekundárních depigmentačních skvrn, které vznikají po vymizení primárních elementů (papuly, plaky, tuberkulózy, pustuly atd.) u onemocnění, jako jsou:
Depigmentované skvrny však mohou být primárními prvky i u jiných onemocnění ( nepigmentovaný névus, syfilis, albinismus, lepra atd.) a syndromů (Vogt-Koyanogi-Harada, Alszandrini atd.).
Kdo kontaktovat?
Léčba vitiligo
Existují dvě zásadně protichůdné metody léčby vitiliga, zaměřené na vytvoření jednotné pigmentace kůže. Podstatou první metody je bělení malých normálně pigmentovaných oblastí kůže, které se nacházejí na pozadí souvislé depigmentace. Druhá metoda je běžnější a je zaměřena na zesílení pigmentace nebo použití různých kosmetických přípravků k maskování vady barvy kůže. Tuto metodu léčby lze provádět chirurgicky i nechirurgicky.
Při léčbě vitiliga mnoho dermatologů používá nechirurgickou metodu, která zahrnuje fototerapii (PUVA terapie, krátkovlnná ultrafialová terapie B-zářením), laserovou terapii (nízkointenzivní helium-neon, Eximer-lazer-308 im), kortikosteroidy (systémové, lokální), terapii fenylalaninem, khellinem, tyrosinem, melageninem, lokálními imunomodulátory, kalcipatriolem, pseudokatalázou, bylinnými přípravky.
V posledních letech, s rozvojem mikrochirurgie, se stále častěji používají mikrotransplantace kultivovaných melanocytů ze zdravé kůže do postižené léze vitiliga.
Slibným směrem je použití kombinace několika nechirurgických, ale i chirurgických a nechirurgických metod léčby vitiliga.
V PUVA terapii se jako fotosenzibilizátory často používají 8-methoxypsoralen (8-MOP), 5-methoxypsoralen (5-MOP) nebo trimethylpyropen (TMP).
V posledních letech se objevily zprávy o vysoké účinnosti fototerapie s vlnovou délkou 290-320 nm. Taková (širokopásmová UVB fototerapie) UVB terapie se však ukázala být méně účinná než PUVA terapie, což je důvodem neoblíbenosti této léčebné metody.
Lokální FTX se používá v případech, kdy má pacient omezenou formu vitiliga nebo léze zabírají méně než 20 % povrchu těla. V zahraničí se jako fotosenzibilizátor používá 1% roztok oxaralenu a v Uzbekistánu (a v zemích SNS) - ammifurin, psoralen, psoberan ve formě 0,1% roztoku.
Existuje mnoho zpráv o účinnosti lokálních kortikosteroidů, imunomodulátorů (elidel, protopic), kalcipatriolu (daivopsx) při léčbě onemocnění.
Bělení (nebo depigmentace) normálně pigmentované kůže u vitiliga se používá v případech, kdy depigmentované léze pacienta zabírají významné plochy těla a je prakticky nemožné způsobit jejich repigmentaci. V takových případech se pro zbarvení pokožky pacienta v jednom odstínu bělí nebo depigmentují malé ostrůvky (nebo oblasti) normální kůže pomocí 20% masti s monobenzoyletherhydrochinonem (MBEH). Nejprve se použije 5% mast MBEH a poté se dávka postupně zvyšuje, dokud není dosaženo úplné depigmentace. Před a po použití MBEH se pacientům doporučuje, aby nevystavovali pokožku slunečnímu záření.


 [
[