Lékařský expert článku
Nové publikace
Syndrom polycystických vaječníků.
Naposledy posuzováno: 04.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
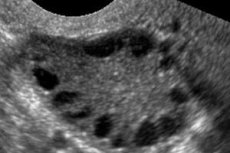
Syndrom polycystických vaječníků je multifaktoriální heterogenní patologie charakterizovaná poruchami menstruačního cyklu, chronickou anovulací, hyperandrogenismem, cystickými změnami ve vaječnících a neplodností. Syndrom polycystických vaječníků je charakterizován středně těžkou obezitou, nepravidelnou menstruací nebo amenoreou a příznaky nadbytku androgenů (hirsutismus, akné). Vaječníky obvykle obsahují mnoho cyst. Diagnóza je založena na těhotenských testech, hladinách hormonů a vyšetření k vyloučení virilizujícího nádoru. Léčba je symptomatická.
Příčiny syndrom polycystických vaječníků
Syndrom polycystických vaječníků je časté endokrinní onemocnění reprodukčního systému, které se vyskytuje u 5–10 % pacientek; je charakterizováno anovulací a nadbytkem androgenů neznámé etiologie. Vaječníky mohou mít normální velikost nebo jsou zvětšené, s hladkým, ztluštělým pouzdrem. Vaječníky zpravidla obsahují mnoho malých folikulárních cyst o velikosti 26 mm; někdy se vyskytují i velké cysty obsahující atretické buňky. Hladiny estrogenů se zvyšují, což vede ke zvýšenému riziku hyperplazie endometria a v konečném důsledku i rakoviny endometria. Hladiny androgenů jsou často zvýšené, což zvyšuje riziko metabolického syndromu a hirsutismu.
 [ 13 ]
[ 13 ]
Patogeneze
Ženy se syndromem polycystických ovarií (PCOS) mají abnormality v metabolismu androgenů a estrogenů a zhoršenou syntézu androgenů. Toto onemocnění je doprovázeno vysokými sérovými koncentracemi androgenních hormonů, jako je testosteron, androstendion, dehydroepiandrosteron-sulfát a (DHEA-S). Někdy však lze stanovit normální hladiny androgenů.
Syndrom polycystických vaječníků (PCOS) je také spojován s inzulínovou rezistencí, hyperinzulinémií a obezitou. Hyperinzulinémie může také vést k potlačení syntézy SHBG, což může následně zesílit androgenní projevy.
Kromě toho je inzulínová rezistence u PCOS spojena s adiponektinem, hormonem vylučovaným adipocyty, který reguluje metabolismus lipidů a hladinu glukózy v krvi.
Zvýšené hladiny androgenů jsou doprovázeny zvýšením stimulačního účinku luteinizačního hormonu (LH) vylučovaného přední hypofýzou, což vede k růstu thekálních buněk vaječníků. Tyto buňky následně zvyšují syntézu androgenů (testosteron, androstendion). Vzhledem ke snížené hladině folikulostimulačního hormonu (FSH) v poměru k LH nemohou granulární buňky vaječníků aromatizovat androgeny na estrogeny, což vede ke snížení hladiny estrogenu a následné anovulaci.
Některé důkazy naznačují, že pacienti mají funkční poruchu cytochromu P450c17, 17-hydroxylázy, která inhibuje biosyntézu androgenů.
Syndrom polycystických ovarií je geneticky heterogenní syndrom. Studie rodinných příslušníků s PCOS prokazují autozomálně dominantní dědičnost. Nedávno byla potvrzena genetická souvislost mezi PCOS a obezitou. Varianta genu FTO (rs9939609, která predisponuje k obecné obezitě) je významně spojena s náchylností k rozvoji PCOS. Byly identifikovány polymorfismy lokusu 2p16 (2p16.3, 2p21 a 9q33.3) spojené se syndromem polycystických ovarií, stejně jako gen kódující receptor luteinizačního hormonu (LH) a lidského choriového gonadotropinu (hCG).
Symptomy syndrom polycystických vaječníků
Příznaky syndromu polycystických ovarií začínají během puberty a s časem slábnou. Pravidelná menstruace po určitou dobu po menarche vylučuje diagnózu syndromu polycystických ovarií. Vyšetření obvykle odhalí hojný cervikální hlen (což odráží vysokou hladinu estrogenu). Diagnózu syndromu polycystických ovarií lze předpokládat, pokud má žena alespoň dva typické příznaky (střední obezita, hirsutismus, nepravidelná menstruace nebo amenorea).
Nejčastější kombinací klinických příznaků je:
- poruchy menstruačního cyklu (oligomenorea, dysfunkční děložní krvácení, sekundární amenorea);
- anovulace;
- neplodnost;
- hirsutismus;
- porucha metabolismu tuků (obezita a metabolický syndrom);
- cukrovka;
- syndrom obstrukční spánkové apnoe.
Co tě trápí?
Diagnostika syndrom polycystických vaječníků
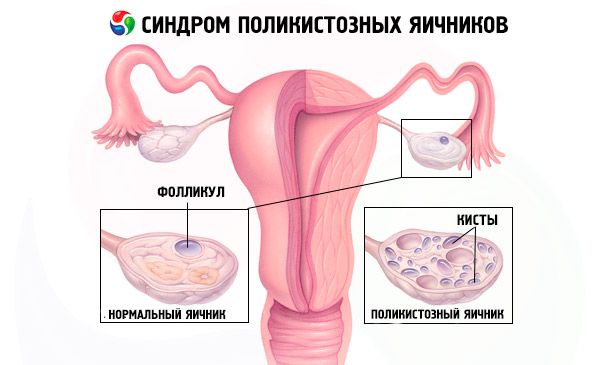
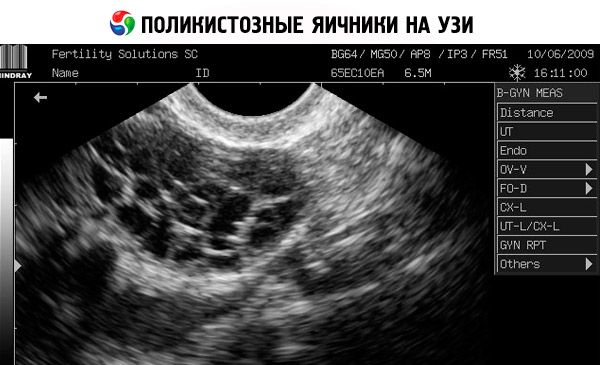
Diagnóza je stanovena vyloučením těhotenství (těhotenský test) a vyšetřením estradiolu, FSH, TSH a prolaktinu v krevním séru. Diagnóza se potvrzuje ultrazvukem, který odhalí více než 10 folikulů ve vaječníku; folikuly se obvykle nacházejí na periferii a připomínají perlový šňůr. Pokud jsou zaznamenány folikuly ve vaječnících a hirsutismus, je třeba stanovit hladiny testosteronu a DHEAS. Patologické hladiny se hodnotí stejně jako u amenorey.
 [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ]
[ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ]
Anamnéza a fyzikální vyšetření
Pečlivým sběrem anamnézy se identifikují dědičné faktory pro rozvoj syndromu polycystických vaječníků. Během vyšetření se pro diagnostiku nadváhy a obezity vypočítá index tělesné hmotnosti a poměr pasu k bokům (normálně ≤ 0,8).
Syndrom polycystických vaječníků je charakterizován polymorfismem klinických a laboratorních příznaků.
Speciální diagnostické metody pro syndrom polycystických vaječníků
Hormonální vyšetření je povinné 3.–5. den menstruační reakce: stanoví se hladiny LH, FSH, prolaktinu, testosteronu, nadledvinových androgenů – DHEAS, 17-hydroxyprogesteronu v krvi. Syndrom polycystických ovarií je charakterizován vysokým indexem LH/FSH -> 2,5–3 (v důsledku zvýšení hladiny LH) a hyperandrogenismem.
Za účelem objasnění zdroje hyperandrogenismu se provádí ACTH test pro diferenciální diagnostiku s hyperandrogenismem způsobeným mutací genu kódujícího enzym 21-hydroxylázu v nadledvinách (diagnostika latentních a skrytých forem adrenogenitálního syndromu). Technika: v 9 hodin ráno se odebere krev z loketní žíly, poté se intramuskulárně podá 1 mg léku synacthen-depot a po 9 hodinách se krev znovu odebere. V obou porcích krve se stanoví koncentrace kortizolu a 17-hydroxyprogesteronu, poté se pomocí speciálního vzorce vypočítá koeficient, jehož hodnoty by neměly překročit 0,069. V těchto případech je test negativní a žena (nebo muž) není nositelem mutace genu 21-hydroxylázy.
Difeninový test se provádí k detekci centrálních forem syndromu polycystických ovarií a možnosti léčby neurotransmiterovými léky. Technika testu: v krvi se stanoví počáteční koncentrace LH a testosteronu, poté se difenin užívá 1 tableta 3krát denně po dobu 3 dnů, načež se znovu stanoví koncentrace těchto stejných hormonů v krvi. Test se považuje za pozitivní, pokud hladina LH a testosteronu klesne.
- Ultrazvuk genitálií odhaluje zvětšené vaječníky (10 cm3 nebo více), mnohočetné folikuly o průměru až 9 mm, ztluštění stromatu vaječníků a ztluštění pouzdra.
- Pokud existuje podezření na inzulínovou rezistenci, provádí se glukózový toleranční test ke stanovení hladiny inzulínu a glukózy před a po cvičení.
- Pokud existuje podezření na adrenální genezi syndromu polycystických ovarií, doporučuje se genetické poradenství a genotypizace HLA.
- Hysterosalpingografie.
- Laparoskopie.
- Vyhodnocení plodnosti spermií manžela/manželky.
V listopadu 2015 vydaly Americká asociace klinických endokrinologů (AACE), Americká endokrinologická akademie (ACE) a Společnost pro nadbytek androgenů a PCOS (AES) nové pokyny pro diagnostiku PCOS. Tyto pokyny zní:
- Diagnostická kritéria pro PCOS musí zahrnovat jedno z následujících tří kritérií: chronická anovulace, klinický hyperandrogenismus a polycystické onemocnění vaječníků.
- Kromě klinických nálezů by měly být pro diagnostiku PCOS stanoveny i hladiny 17-hydroxyprogesteronu a anti-Müllerova hormonu v séru.
- Hladiny volného testosteronu jsou při detekci nadbytku androgenů citlivější než hladiny celkového testosteronu.
Co je třeba zkoumat?
Kdo kontaktovat?
Léčba syndrom polycystických vaječníků
Ženy s anovulačním menstruačním cyklem (anamnéza chybějící nebo nepravidelné menstruace a žádné známky produkce progesteronu), bez hirsutismu a bez touhy otěhotnět, dostávají intermitentní progestin (např. medroxyprogesteron 5 až 10 mg perorálně jednou denně po dobu 10 až 14 dní v měsíci po dobu 12 měsíců) nebo perorální antikoncepci ke snížení rizika hyperplazie a rakoviny endometria a ke snížení hladin cirkulujících androgenů.
U žen se syndromem polycystických ovarií s anovulačními cykly, s hirsutismem, které neplánují těhotenství, je léčba zaměřena na snížení hirsutismu a regulaci hladin testosteronu a DHEAS v séru. Ženy, které chtějí otěhotnět, podstupují léčbu neplodnosti.
Léčba neplodnosti u syndromu polycystických vaječníků se provádí ve dvou fázích:
- Fáze 1 - přípravná;
- Fáze 2 – stimulace ovulace.
Terapie v přípravné fázi závisí na klinické a patogenetické formě syndromu polycystických ovarií.
- V případech syndromu polycystických vaječníků a obezity se doporučuje předepisovat léky, které pomáhají snižovat inzulínovou rezistenci: lékem volby je metformin, užívaný perorálně v dávce 500 mg 3krát denně po dobu 3–6 měsíců.
- U ovariální formy syndromu polycystických ovarií a vysokých hladin LH se používají léky, které pomáhají snižovat citlivost hypotalamo-hypofyzárního systému na úplné potlačení funkce vaječníků (hladina estradiolu v séru
- buserelinový sprej, 150 mcg do každé nosní dírky 3krát denně od 21. nebo 2. dne menstruačního cyklu, kúra 1–3 měsíce, nebo
- buserelin depot intramuskulárně 3,75 mg jednou za 28 dní od 21. nebo 2. dne menstruačního cyklu, kúra 1–3 měsíce, nebo
- leuprorelin subkutánně 3,75 mg jednou za 28 dní od 21. nebo 2. dne menstruačního cyklu, kúra 1–3 měsíce, nebo
- triptorelin subkutánně 3,75 mg jednou za 28 dní nebo 0,1 mg jednou denně od 21. nebo 2. dne menstruačního cyklu, kúra 1–3 měsíce.
V zásadě nezáleží na tom, od kterého dne (21. nebo 2.) menstruačního cyklu jsou agonisté GnRH předepisováni, nicméně předepisování od 21. dne je vhodnější, protože v tomto případě se netvoří ovariální cysty. Při předepisování od 2. dne cyklu se aktivační fáze předcházející fázi suprese v mechanismu účinku agonisty GnRH shoduje s folikulární fází cyklu a může způsobit tvorbu ovariálních cyst.
Alternativní léky:
- ethinylestradiol/dienogest perorálně 30 mcg/2 mg jednou denně od 5. do 25. dne menstruačního cyklu, kúra 3–6 měsíců nebo
- ethinylestradiol/cyproteron-acetát perorálně 35 mcg/2 mg jednou denně od 5. do 25. dne menstruačního cyklu, kúra 3–6 měsíců.
- U adrenální formy syndromu polycystických ovarií je indikováno podávání glukokortikoidů:
- dexamethason perorálně 0,25–1 mg jednou denně, kúra 3–6 měsíců, nebo
- methylprednisolon perorálně 2–8 mg jednou denně, kúra 3–6 měsíců, nebo
- Prednisolon perorálně 2,5–10 mg jednou denně, kúra 3–6 měsíců.
- Pro centrální formu syndromu polycystických ovarií se používají antikonvulziva:
- difenin 1 tableta perorálně 1-2krát denně;
- karbamazepin perorálně 100 mg 2krát denně, kúra 3-6 měsíců.
Ve 2. fázi se provádí stimulace ovulace.
Výběr léků a jejich schémata podávání se určují s ohledem na klinické a laboratorní údaje. Během indukce ovulace se provádí pečlivé ultrazvukové a hormonální sledování stimulovaného cyklu.
Není přijatelné vyvolávat ovulaci jakýmikoli léky bez ultrazvukového monitorování. Není vhodné zahájit indukci ovulace v případě cystických útvarů ve vaječnících o průměru > 15 mm a tloušťce endometria > 5 mm.
Indukce ovulace klomifenem je indikována u mladých žen s krátkou anamnézou onemocnění a dostatečnými hladinami estrogenů (sérový estradiol 15 IU/l).
Klomifen se předepisuje perorálně v dávce 100 mg jednou denně od 5. do 9. dne menstruačního cyklu ve stejnou denní dobu.
Kontrolní ultrazvuk se provádí 10. den cyklu, hodnotí se průměr dominantního folikulu a tloušťka endometria. Vyšetření se provádějí obden, v periovulačním období - denně. Nezáleží na dni cyklu, ale na velikosti vedoucího folikulu: pokud je jeho průměr větší než 16 mm, je nutné provádět ultrazvuk denně, dokud nedosáhne velikosti 20 mm.
Alternativní léčebné režimy (s výrazným antiestrogenním účinkem):
Schéma 1:
- klomifen perorálně 100 mg 1krát denně od 5. do 9. dne menstruačního cyklu ve stejnou denní dobu +
- ethinylestradiol (EE) perorálně 50 mcg 2krát denně od 10. do 15. dne menstruačního cyklu nebo
- estradiol perorálně 2 mg 2krát denně od 10. do 15. dne menstruačního cyklu.
Schéma 2:
- klomifen perorálně 100 mg 1krát denně od 3. do 7. dne menstruačního cyklu ve stejnou denní dobu +
- menotropiny intramuskulárně 75–150 IU jednou denně ve stejnou dobu od 7.–8. dne menstruačního cyklu nebo
- follitropin alfa intramuskulárně 75–150 IU jednou denně ve stejnou dobu, počínaje 7.–8. dnem menstruačního cyklu.
Indukce ovulace klomifen citrátem není indikována v následujících situacích:
- při hypoestrogenismu (hladina estradiolu v séru
- po předběžné přípravě agonisty GnRH (v důsledku snížené citlivosti hypotalamo-hypofyzárně-vaječníkového systému se rozvíjí hypoestrogenismus);
- u žen v pokročilém reprodukčním věku s dlouhodobou anamnézou onemocnění a vysokými hladinami LH v séru (> 15 IU/l). Není vhodné zvyšovat dávku klomifenu na 150 mg/den během opakovaných stimulačních cyklů, protože se zvyšuje negativní periferní antiestrogenní účinek.
Nedoporučuje se provádět více než 3 po sobě jdoucí kúry stimulace klomifenem; pokud je léčba neúčinná, měly by se použít gonadotropiny.
Stimulace ovulace gonadotropiny je indikována při absenci adekvátní folikulogeneze po stimulaci klomifenem, při výrazném periferním antiestrogenním účinku, nedostatečné estrogenní saturaci. Lze ji provést jak u mladých pacientek, tak i v pozdním reprodukčním věku.
Léky volby:
- menotropiny intramuskulárně 150–225 IU jednou denně od 3.–5. dne menstruačního cyklu ve stejnou dobu, kúra 7–15 dní nebo
- urofolitropin intramuskulárně 150–225 IU jednou denně od 3. do 5. dne menstruačního cyklu ve stejnou dobu, kúra 7–15 dní.
Alternativní léky (pro osoby s vysokým rizikem vzniku syndromu ovariální hyperstimulace):
- Follitropin alfa intramuskulárně 100–150 IU jednou denně od 3.–5. dne menstruačního cyklu ve stejnou dobu, kúra 7–15 dní. Indukce ovulace gonadotropiny za použití analogů GnRH je indikována u pacientů s syndromem polycystických ovarií s vysokými hladinami LH v krevním séru (> 15 IU/l).
Léky volby:
- buserelin ve formě spreje 150 mcg do každé nosní dírky 3krát denně od 21. dne menstruačního cyklu nebo
- buserelin depot intramuskulárně 3,75 mg jednou 21. den menstruačního cyklu;
- leuprorelin subkutánně 3,75 mg jednou 21. den menstruačního cyklu;
- triptorelin subkutánně 3,75 mg jednou 21. den menstruačního cyklu nebo 0,1 mg jednou denně od 21. dne menstruačního cyklu +
- menotropiny intramuskulárně 225–300 IU jednou denně od 2.–3. dne následujícího menstruačního cyklu ve stejnou dobu.
Alternativní léky (pro osoby s vysokým rizikem vzniku syndromu ovariální hyperstimulace):
- menotropiny intramuskulárně 150–225 IU jednou denně od 2.–3. dne menstruačního cyklu ve stejnou dobu nebo
- follitropin alfa intramuskulárně 150–225 IU jednou denně od 2. do 3. dne menstruačního cyklu ve stejnou dobu +
- ganirelix subkutánně 0,25 mg jednou denně, počínaje 5.–7. dnem užívání gonadotropinů (když dominantní folikul dosáhne velikosti 13–14 mm);
- cetrorelix subkutánně 0,25 mg jednou denně, počínaje 5.–7. dnem užívání gonadotropinů (když dominantní folikul dosáhne velikosti 13–14 mm).
Indukce ovulace u pacientek v pozdním reprodukčním věku (se slabou ovariální odpovědí na gonadotropní léky).
Léky volby:
- menotropiny intramuskulárně 225 IU jednou denně od 3. do 5. dne menstruačního cyklu ve stejnou dobu +
- triptorelin subkutánně 0,1 mg jednou denně od 2. dne menstruačního cyklu.
Alternativní léky:
- triptorelin subkutánně 0,1 mg jednou denně od 2. dne menstruačního cyklu +
- follitropin alfa intramuskulárně 200–225 IU jednou denně od 3. do 5. dne menstruačního cyklu ve stejnou dobu.
Ve všech režimech s použitím gonadotropinů se adekvátnost dávky gonadotropinů posuzuje podle dynamiky růstu folikulů (obvykle 2 mm/den). Při pomalém růstu folikulů se dávka zvyšuje o 75 IU, při příliš rychlém růstu se o 75 IU snižuje.
Ve všech schématech, pokud je přítomen zralý folikul o velikosti 18–20 mm a tloušťka endometria je alespoň 8 mm, se terapie ukončí a lidský choriový gonadotropin se podává intramuskulárně v jednorázové dávce 10 000 IU.
Po potvrzení ovulace je podporována luteální fáze cyklu.
Léky volby:
- dydrogesteron perorálně 10 mg 1-3krát denně, kúra 10-12 dní nebo
- progesteron perorálně 100 mg 2-3krát denně, nebo vaginálně 100 mg 2-3krát denně, nebo intramuskulárně 250 mg 1krát denně, kúra 10-12 dní. Alternativní lék (při absenci příznaků ovariální hyperstimulace):
- lidský choriový gonadotropin intramuskulárně 1500–2500 IU jednou denně 3,5. a 7. den luteální fáze.
Další léky používané při léčbě PCOS:
- Antiandrogeny (např. spironolakton, leuprolid, finasterid).
- Hypoglykemické léky (např. metformin, inzulin).
- Selektivní modulátory estrogenových receptorů (např. klomifen-citrát).
- Léky na akné (např. benzoylperoxid, tretinoinový krém (0,02–0,1 %)/gel (0,01–0,1 %)/roztok (0,05 %), adapalenový krém (0,1 %)/gel (0,1 %, 0,3 %)/roztok (0,1 %), erythromycin 2 %, klindamycin 1 %, sulfetamid sodný 10 %).
Nežádoucí účinky léčby
Při užívání klomifenu se u většiny pacientek rozvíjí periferní antiestrogenní účinek, který spočívá v opožděném růstu endometria za růstem folikulů a ve snížení množství cervikálního hlenu. Při užívání gonadotropinů, zejména lidského menopauzálního gonadotropinu (menotropinů), se může vyvinout syndrom ovariální hyperstimulace (OHSS); při užívání rekombinantního FSH (folitropin alfa) je riziko syndromu ovariální hyperstimulace nižší. Při užívání režimů, které zahrnují agonisty GnRH (triptorelin, buserelin, leuprorelin), se zvyšuje riziko syndromu ovariální hyperstimulace a užívání agonistů GnRH může způsobit příznaky estrogenního deficitu - návaly horka, suchost kůže a sliznic.
Předpověď
Účinnost léčby neplodnosti u syndromu polycystických ovarií závisí na klinických a hormonálních charakteristikách průběhu onemocnění, věku ženy, adekvátnosti přípravné terapie a správném výběru režimu indukce ovulace.
U 30 % mladých žen s krátkou anamnézou onemocnění lze dosáhnout otěhotnění po přípravné léčbě bez indukce ovulace.
Účinnost stimulace ovulace klomifenem nepřesahuje 30 % na ženu; 40 % pacientek se syndromem polycystických ovarií je na klomifen rezistentních.
Užívání menotropinů a urofolitropinu umožňuje dosáhnout těhotenství u 45–50 % žen, ale tyto léky zvyšují riziko vzniku syndromu ovariální hyperstimulace.
Nejúčinnější jsou schémata s použitím agonistů GnRH, která umožňují vyhnout se „parazitickým“ vrcholům LH: až 60 % těhotenství na ženu. Při užívání těchto léků je však zaznamenáno nejvyšší riziko komplikací – těžké formy syndromu ovariální hyperstimulace, vícečetná těhotenství. Použití antagonistů GnRH není méně účinné, ale není spojeno s vysokým rizikem syndromu ovariální hyperstimulace.
 [ 34 ]
[ 34 ]

