Lékařský expert článku
Nové publikace
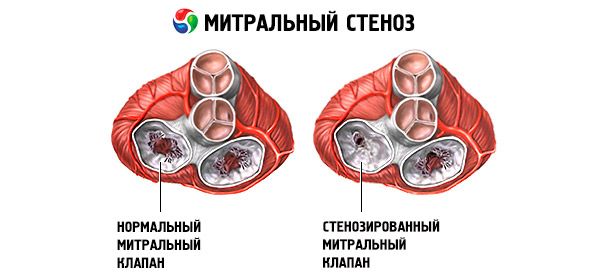
Mitrální stenóza
Naposledy posuzováno: 04.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
Mitrální stenóza je zúžení mitrálního otvoru, které brání průtoku krve z levé síně do levé komory. Nejčastější příčinou je revmatická horečka. Příznaky jsou stejné jako u srdečního selhání. Objektivně se stanoví úvodní tón a diastolický šelest. Diagnóza se stanoví fyzikálním vyšetřením a echokardiografií. Prognóza je příznivá. Léčba mitrální stenózy zahrnuje diuretika, beta-blokátory nebo blokátory kalciových kanálů snižující srdeční frekvenci a antikoagulancia. Chirurgická léčba závažnějších případů mitrální stenózy spočívá v balonkové valvulotomii, komisurotomii nebo náhradě chlopně.
Epidemiologie
Mitrální stenóza je téměř vždy důsledkem akutní revmatické horečky. Výskyt se značně liší: v rozvinutých zemích se vyskytuje u 1–2 případů na 100 000 obyvatel, zatímco v rozvojových zemích (například v Indii) se revmatické vady mitrální chlopně vyskytují u 100–150 případů na 100 000 obyvatel.
Příčiny mitrální stenóza
Mitrální stenóza je téměř vždy důsledkem akutní revmatické horečky (RF). Izolovaná, „čistá“ mitrální stenóza se vyskytuje u 40 % všech pacientů s revmatickou chorobou srdce; v ostatních případech je kombinována s insuficiencí a poškozením jiných chlopní. Mezi vzácné příčiny mitrální stenózy patří revmatická onemocnění (revmatoidní artritida, systémový lupus erythematodes) a kalcifikace mitrálního prstence.
Patogeneze
Při revmatické mitrální stenóze dochází ke zhutnění, fibróze a kalcifikaci cípů chlopně, ke srůstům podél komisur s častým postižením chord. Normálně je plocha mitrálního otvoru 4-6 cm² a tlak v levé síni nepřesahuje 5 mm Hg. Když se levý atrioventrikulární otvor zúží na 2,5 cm² , vzniká překážka normálního průtoku krve z levé síně do levé komory a tlakový gradient chlopně se začíná zvyšovat. V důsledku toho se tlak v levé síni zvýší na 20-25 mm Hg. Výsledný tlakový gradient mezi levou síní a levou komorou podporuje pohyb krve zúženým otvorem.
S postupující stenózou se zvyšuje transmitrální tlakový gradient, což pomáhá udržovat diastolický průtok krve chlopní. Podle Gorlinova vzorce je plocha mitrální chlopně (5MC) určena hodnotami transmitrálního gradientu (MG) a mitrálního průtoku krve (MBF):
BMK - MK/37.7 • ∆DM
Hlavním hemodynamickým důsledkem vad mitrální chlopně je přetížení plicního oběhu (PK). Při mírném zvýšení tlaku v levé síni (ne více než 25-30 mm Hg) je průtok krve v PK omezen. Tlak v plicních žilách se zvyšuje a přenáší se kapilárami do plicní tepny, což vede k rozvoji žilní (nebo pasivní) plicní hypertenze. Se zvýšením tlaku v levé síni o více než 25-30 mm Hg se zvyšuje riziko prasknutí plicních kapilár a rozvoje alveolárního plicního edému. Aby se těmto komplikacím zabránilo, dochází k ochrannému reflexnímu spasmu plicních arteriol. V důsledku toho se průtok krve do buněčných kapilár z pravé komory snižuje, ale tlak v plicní tepně prudce stoupá (vyvíjí se arteriální nebo aktivní plicní hypertenze).
V raných stádiích onemocnění se tlak v plicní tepně zvyšuje pouze při fyzickém nebo emocionálním stresu, kdy by se měl zvýšit průtok krve v mezikřídlé žilní dutině (ICC). Pozdní stádia onemocnění se vyznačují vysokými hodnotami tlaku v plicní tepně i v klidu a ještě větším zvýšením při stresu. Dlouhodobá existence plicní hypertenze je doprovázena rozvojem proliferativních a sklerotických procesů ve stěně arteriol ICC, které postupně obliterují. Přestože lze výskyt arteriální plicní hypertenze považovat za kompenzační mechanismus, v důsledku poklesu kapilárního průtoku krve prudce klesá i difuzní kapacita plic, zejména při stresu, tj. aktivuje se mechanismus progrese plicní hypertenze v důsledku hypoxémie. Alveolární hypoxie způsobuje plicní vazokonstrikci přímými i nepřímými mechanismy. Přímý účinek hypoxie je spojen s depolarizací buněk hladkého svalstva cév (zprostředkovanou změnou funkce draslíkových kanálů v buněčných membránách) a jejich kontrakcí. Nepřímý mechanismus zahrnuje působení endogenních mediátorů (jako jsou leukotrieny, histamin, serotonin, angiotenzin II a katecholaminy) na cévní stěnu. Chronická hypoxémie vede k endoteliální dysfunkci, která je doprovázena snížením produkce endogenních relaxačních faktorů, včetně prostacyklinu, prostaglandinu E2 a oxidu dusnatého. Dlouhodobá endoteliální dysfunkce vede k obliteraci plicních cév a poškození endotelu, což následně vede ke zvýšené srážlivosti krve, proliferaci buněk hladkého svalstva s tendencí k tvorbě trombů in situ a ke zvýšenému riziku trombotických komplikací s rozvojem následné chronické posttrombotické plicní hypertenze.
Příčiny plicní hypertenze u vad mitrální chlopně, včetně mitrální stenózy, jsou:
- pasivní přenos tlaku z levé síně do plicního žilního systému;
- křeč plicních arteriol v reakci na zvýšený tlak v plicních žilách;
- otok stěn malých plicních cév;
- obliterace plicních cév s poškozením endotelu.
Mechanismus progrese mitrální stenózy zůstává dodnes nejasný. Řada autorů považuje za hlavní faktor aktuální valvulitidu (často subklinickou), zatímco jiní připisují hlavní roli traumatizaci struktur chlopní turbulentním průtokem krve s trombotickými masami usazenými na chlopních, což je základem zúžení mitrálního otvoru.
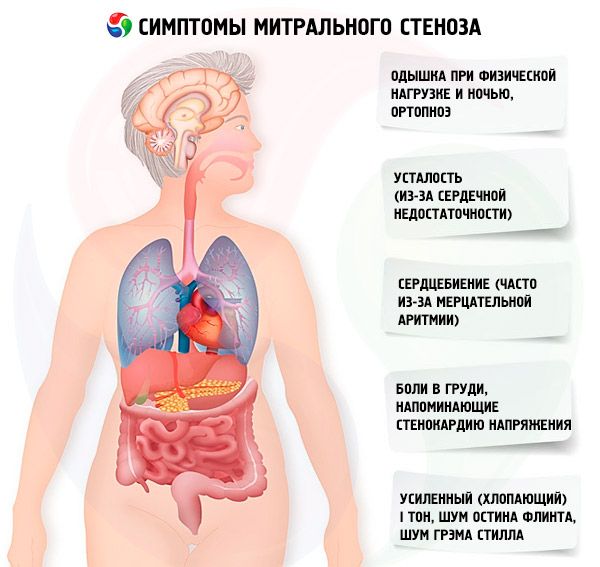
Symptomy mitrální stenóza
Příznaky mitrální stenózy špatně korelují se závažností onemocnění, protože ve většině případů patologie postupuje pomalu a pacienti snižují svou aktivitu, aniž by si toho všimli. Mnoho pacientů nemá žádné klinické projevy až do těhotenství nebo rozvoje fibrilace síní. Počáteční příznaky jsou obvykle příznaky srdečního selhání (dušnost při námaze, ortopnoe, paroxysmální noční dušnost, únava). Obvykle se objevují 15–40 let po epizodě revmatické horečky, ale v rozvojových zemích se příznaky mohou objevit i u dětí. Paroxysmální nebo perzistující fibrilace síní zhoršuje stávající diastolickou dysfunkci a způsobuje plicní edém a akutní dušnost, pokud je komorová frekvence špatně kontrolována.
Fibrilace síní se může také projevit palpitacemi; u 15 % pacientů, kteří neužívají antikoagulancia, to způsobuje systémovou embolii s ischemií končetin nebo cévní mozkovou příhodou.
Mezi méně časté příznaky patří hemoptýza v důsledku ruptury malých plicních cév a plicní edém (zejména během těhotenství, kdy se zvyšuje objem krve); dysfonie v důsledku komprese levého rekurentního laryngeálního nervu zvětšenou levou síní nebo plicní tepnou (Ortnerův syndrom); příznaky plicní arteriální hypertenze a selhání pravé komory.
První příznaky mitrální stenózy
Při ploše mitrálního otvoru >1,5 cm2 mohou příznaky chybět, ale zvýšení transmitrálního průtoku krve nebo zkrácení diastolické plnící doby vede k prudkému zvýšení tlaku v levé síni a vzniku příznaků. Spouštěcí faktory dekompenzace: fyzická námaha, emoční stres, fibrilace síní, těhotenství.
Prvním příznakem mitrální stenózy (přibližně v 20 % případů) může být embolická příhoda, nejčastěji cévní mozková příhoda s rozvojem přetrvávajícího neurologického deficitu u 30–40 % pacientů. Třetina tromboembolií se vyvine do 1 měsíce po vzniku fibrilace síní, dvě třetiny – během prvního roku. Zdrojem embolie bývají obvykle tromby umístěné v levé síni, zejména v jejím oušku. Kromě cévních mozkových příhod jsou možné embolie do sleziny, ledvin a periferních tepen.
V sinusovém rytmu je riziko embolie určeno:
- stáří;
- trombóza levé síně;
- oblast mitrálního otvoru;
- souběžná aortální insuficience.
V případě permanentní fibrilace síní se riziko embolie výrazně zvyšuje, zejména pokud má pacient v anamnéze podobné komplikace. Spontánní kontrastní zesílení levé síně během transesofageální echokardiografie je také považováno za rizikový faktor systémové embolie.
Se zvýšením tlaku v mezikřídlé tkáni (zejména ve stádiu pasivní plicní hypertenze) se objevují stížnosti na dušnost při fyzické námaze. S postupující stenózou se dušnost objevuje i při menší zátěži. Je třeba si uvědomit, že stížnosti na dušnost mohou chybět i při nepochybné plicní hypertenzi, protože pacient může vést sedavý způsob života nebo podvědomě omezovat denní fyzickou aktivitu. Paroxysmální noční dušnost se vyskytuje v důsledku stagnace krve v mezikřídlé tkáni, když pacient leží, jako projev intersticiálního plicního edému a prudkého zvýšení krevního tlaku v cévách mezikřídlé tkáně. V důsledku zvýšení tlaku v plicních kapilárách a exsudace plazmy a erytrocytů do lumen alveol se může vyvinout hemoptýza.
Pacienti si často stěžují na zvýšenou únavu, palpitace a nepravidelný srdeční tep. Může se objevit přechodný chrapot hlasu (Ortnerův syndrom). Tento syndrom vzniká v důsledku komprese rekurentního nervu zvětšenou levou síní.
Pacienti s mitrální stenózou často pociťují bolesti na hrudi připomínající anginu pectoris. Nejpravděpodobnějšími příčinami jsou plicní hypertenze a hypertrofie pravé komory.
Při těžké dekompenzaci lze pozorovat facies mitralis (modravě-růžové zarudnutí tváří, které je spojeno se sníženou ejekční frakcí, systémovou vazokonstrikcí a pravostranným srdečním selháním), pulzaci v epigastriu a známky srdečního selhání pravé komory.
 [ 21 ]
[ 21 ]
Inspekce a auskultace
Při inspekci a palpaci lze detekovat zřetelné srdeční ozvy I (S1) a II (S2). S1 se nejlépe palpuje na hrotu hrudní kosti a S2 na levém horním okraji hrudní kosti. Plicní složka S3 (P) je zodpovědná za impuls a je výsledkem plicní arteriální hypertenze. Viditelná pulzace pravé komory, palpovaná na levém okraji hrudní kosti, může doprovázet distenzi jugulární žíly, pokud existuje plicní arteriální hypertenze a rozvine se diastolická dysfunkce pravé komory.
Apikální impuls u mitrální stenózy je nejčastěji normální nebo snížený, což odráží normální funkci levé komory a pokles jejího objemu. Hmatný 1. tón v prekordiální oblasti indikuje zachovanou pohyblivost předního cípu mitrální chlopně. V poloze na plavé straně lze palpovat diastolický třes. S rozvojem plicní hypertenze je zaznamenán srdeční impuls podél pravého okraje hrudní kosti.
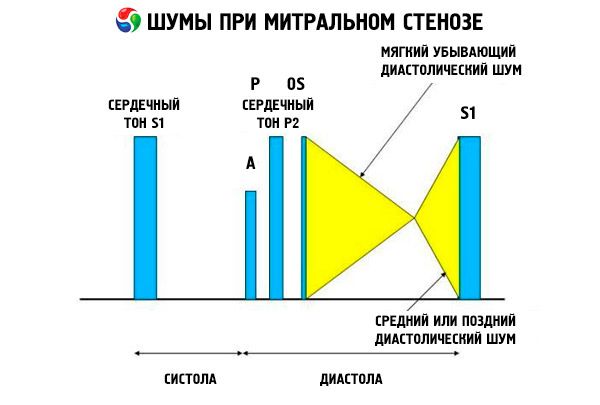
Auskultační obraz mitrální stenózy je poměrně charakteristický a zahrnuje následující příznaky:
- zesílený (tleskající) 1. tón, jehož intenzita se s postupující stenózou snižuje;
- otevírací tón mitrální chlopně následující po druhém tónu, který mizí s kalcifikací chlopně;
- diastolický šelest s maximem na vrcholu (mezodiastolický, presystolický, pandiastolický), který je nutné poslouchat v poloze na levém boku.
Auskultace odhaluje hlasitý S 1 způsobený prudkým uzavřením cípů stenotické mitrální chlopně, podobně jako se „nafukuje“ plachta; tento jev je nejlépe slyšet na vrcholu chlopně. Často je také slyšet rozštěpený S se zvětšeným P v důsledku plicní arteriální hypertenze. Nejvýraznější je časné diastolické cvaknutí cípů otevírajících se do levé komory (LK), které je nejhlasitější na levém dolním okraji hrudní kosti. Je doprovázeno nízkým, crescendo-duřícím diastolickým šelestem, který je nejlépe slyšet trychtýřovitým stetoskopem na vrcholu srdce (nebo nad hmatným apikálním impulsem) na konci výdechu, když pacient leží na levém boku. Otevírací zvuk může být tichý nebo chybějící, pokud je mitrální chlopeň sklerotická, fibrotická nebo ztluštělá. Cvaknutí se posouvá blíže k P (což prodlužuje trvání šelestu) s rostoucí závažností mitrální stenózy a zvyšujícím se tlakem v levé síni. Diastolický šelest se zesiluje při Valsalvově manévru (když krev proudí do levé síně), po cvičení a při dřepech a třesení rukou. Může být méně výrazný, pokud zvětšená pravá komora posouvá levou komoru dozadu a pokud jiné poruchy (plicní arteriální hypertenze, onemocnění pravostranné chlopně, fibrilace síní s rychlou komorovou frekvencí) snižují průtok krve mitrální chlopní. Presystolické zvýšení je způsobeno zúžením otvoru mitrální chlopně během kontrakce levé komory, k čemuž dochází i při fibrilaci síní, ale pouze na konci krátké diastoly, kdy je tlak v levé síni stále vysoký.
S šelestem mitrální stenózy mohou být spojeny následující diastolické šelesty:
- Grahamův Stilův šelest (měkký, klesající diastolický šelest, nejlépe slyšitelný na levém sternálním okraji a způsobený regurgitací plicní chlopně v důsledku těžké plicní hypertenze);
- Austinův-Flintov šelest (středně až pozdě diastolický šelest slyšitelný na srdečním hrotu a způsobený vlivem aortální regurgitace na cípy mitrální chlopně), když revmatická karditida postihuje mitrální a aortální chlopeň.
Mezi poruchy, které způsobují diastolické šelesty napodobující šelest mitrální stenózy, patří mitrální regurgitace (v důsledku velkého průtoku mitrálním otvorem), aortální regurgitace (způsobující Austin-Flintov šelest) a atriální myxom (který způsobuje šelest, jehož hlasitost a poloha se obvykle mění s každým srdečním tepem).
Mitrální stenóza může způsobovat příznaky plicního srdečního onemocnění. Klasický příznak facies mitralis (švestkově zbarvená kůže v oblasti malární kosti) se objevuje pouze při nízké srdeční funkci a těžké plicní hypertenzi. Mezi příčiny facies mitralis patří rozšířené kožní cévy a chronická hypoxémie.
Prvními příznaky mitrální stenózy jsou někdy projevy embolické cévní mozkové příhody nebo endokarditidy. K endokarditidě dochází vzácně u mitrální stenózy, která není doprovázena mitrální regurgitací.
 [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
Klinické projevy plicní hypertenze u mitrální stenózy
První příznaky plicní hypertenze jsou nespecifické, což značně ztěžuje její včasnou diagnostiku.
Dušnost je způsobena jak přítomností plicní hypertenze, tak neschopností srdce zvýšit srdeční výdej během fyzické zátěže. Dušnost má obvykle inspirační charakter, je na začátku onemocnění nestálá a vyskytuje se pouze při mírné fyzické námaze, poté, jak se zvyšuje tlak v plicní tepně, se objevuje při minimální fyzické námaze a může být přítomna i v klidu. Při vysoké plicní hypertenzi se může objevit suchý kašel. Je třeba mít na paměti, že pacienti mohou podvědomě omezovat fyzickou aktivitu, přizpůsobovat se určitému životnímu stylu, takže stížnosti na dušnost někdy chybí i při nepochybné plicní hypertenzi.
Slabost, zvýšená únava – příčinami těchto obtíží může být fixní srdeční výdej (množství krve vytlačené do aorty se nezvyšuje v reakci na fyzickou námahu), zvýšený plicní cévní odpor, stejně jako snížená perfuze periferních orgánů a kosterních svalů v důsledku zhoršené periferní cirkulace.
Závratě a mdloby jsou způsobeny hypoxickou encefalopatií a obvykle jsou vyvolány fyzickou námahou.
Přetrvávající bolest za hrudní kostí a nalevo od ní je způsobena nadměrným protažením plicní tepny a také nedostatečným prokrvením hypertrofovaného myokardu (relativní koronární insuficience).
Bušení srdce a nepravidelný srdeční tep. Tyto příznaky jsou spojeny s častým výskytem fibrilace síní.
Hemoptýza vzniká v důsledku ruptury plicně-bronchiálních anastomóz pod vlivem vysoké žilní plicní hypertenze a může být také důsledkem zvýšeného tlaku v plicních kapilárách a úniku plazmy a erytrocytů do lumen alveol. Hemoptýza může být také příznakem plicní embolie a plicního infarktu.
Pro charakterizaci závažnosti plicní hypertenze se používá funkční klasifikace navržená WHO pro pacienty s oběhovým selháním:
- třída I - pacienti s plicní hypertenzí, ale bez omezení fyzické aktivity. Normální fyzická aktivita nezpůsobuje dušnost, slabost, bolest na hrudi, závratě;
- třída II - pacienti s plicní hypertenzí, což vede k určitému snížení fyzické aktivity. V klidu se cítí dobře, ale běžná fyzická aktivita je doprovázena výskytem dušnosti, slabosti, bolesti na hrudi, závratí;
- třída III - pacienti s plicní hypertenzí, což vede k výraznému omezení fyzické aktivity. V klidu se cítí dobře, ale mírná fyzická aktivita způsobuje dušnost, slabost, bolest na hrudi, závratě;
- třída IV - pacienti s plicní hypertenzí, kteří nemohou vykonávat žádnou fyzickou aktivitu bez uvedených příznaků. Dušnost nebo slabost jsou někdy přítomny i v klidu, diskomfort se zvyšuje při minimální fyzické aktivitě.
Kde to bolí?
Formuláře
Mitrální stenóza se klasifikuje podle závažnosti (aktualizace doporučení ACC/AHA/ASE 2003 pro klinické použití echokardiografie).
Klasifikace mitrální stenózy podle stupně
Stupeň stenózy |
Plocha mitrálního otvoru, cm2 |
Transmitrální gradient, mmHg |
Systolický tlak v plicní tepně, mm Hg |
Snadný |
>1,5 |
||
Mírný |
1,0–1,5 |
5–10 |
30–50 |
Těžký |
>10 |
>50 |
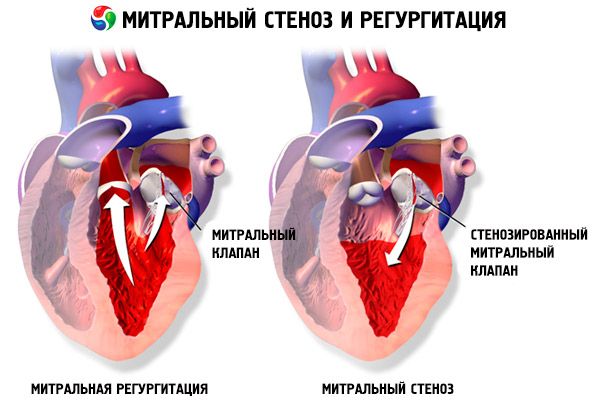
Při mitrální stenóze se cípy mitrální chlopně ztlušťují a stávají se nehybnými a mitrální otvor se zužuje v důsledku srůstu komisur. Nejčastější příčinou je revmatická horečka, ačkoli většina pacientů si na toto onemocnění nepamatuje. Mezi vzácnější příčiny patří vrozená mitrální stenóza, infekční endokarditida, systémový lupus erythematodes, atriální myxom, revmatoidní artritida a maligní karcinoidní syndrom s pravolevým zkratem síně. Mitrální regurgitace (MR) může koexistovat s mitrální stenózou, pokud se chlopeň úplně neuzavře. Mnoho pacientů s mitrální stenózou v důsledku revmatické horečky má také aortální regurgitaci.
Normální plocha otvoru mitrální chlopně je 4–6 cm² . Plocha 1–2 cm² indikuje středně těžkou až těžkou mitrální stenózu a často způsobuje klinické příznaky během zátěže. Plocha představuje kritickou stenózu a může způsobit příznaky i v klidu. Velikost a tlak v levé síni se postupně zvyšují, aby kompenzovaly mitrální stenózu. Zvyšuje se také tlak v plicních žilách a kapilárách, což může způsobit sekundární plicní hypertenzi, vedoucí k selhání pravé komory a trikuspidální a plicní regurgitaci. Rychlost progrese patologie se liší.
Patologie chlopní s dilatací levé síně predisponuje k rozvoji fibrilace síní (FS) a tromboembolie.
Diagnostika mitrální stenóza
Předběžná diagnóza se stanoví klinicky a potvrdí se echokardiografií. Dvourozměrná echokardiografie poskytuje informace o stupni kalcifikace chlopní, velikosti levé síně a stenóze. Dopplerovská echokardiografie poskytuje informace o transvalvulárním gradientu a tlaku v plicní tepně. Transezofageální echokardiografii lze použít k detekci nebo vyloučení malých trombů v levé síni, zejména v oušku levé síně, které jsou často nedetekovatelné transtorakálním vyšetřením.
Rentgen hrudníku typicky ukazuje zúžení levého srdečního okraje v důsledku rozšířeného ouška levé síně. Může být viditelný hlavní kmen plicní tepny; průměr sestupné pravé plicní tepny přesahuje 16 mm, pokud je plicní hypertenze těžká. Plicní žíly horních laloků mohou být rozšířené, protože žíly dolních laloků jsou stlačeny, což způsobuje kongesci horních laloků. Podél pravé srdeční osnovy může být vidět dvojitý stín zvětšené levé síně. Horizontální linie v dolních zadních plicních polích (Kerleyho linie) naznačují intersticiální edém spojený s vysokým tlakem v levé síni.
Srdeční katetrizace je předepsána pouze pro předoperační detekci ischemické choroby srdeční: je možné posoudit zvětšení levé síně, tlak v plicních tepnách a oblast chlopně.
EKG pacienta je charakterizováno výskytem P-mitrální komory (široká, se zářezem PQ), odchylkou elektrické osy srdce doprava, zejména s rozvojem plicní hypertenze, a také hypertrofií pravé (s izolovanou mitrální stenózou) a levé (s kombinací s mitrální insuficiencí) komory.
Závažnost stenózy se posuzuje pomocí Dopplerovského ultrazvuku. Průměrný transmitrální tlakový gradient a plochu mitrální chlopně lze poměrně přesně určit pomocí technologie kontinuální vlny. Velký význam má posouzení stupně plicní hypertenze, stejně jako souběžné mitrální a aortální regurgitace.
Další informace lze získat pomocí zátěžového testu (stresové echokardiografie) se záznamem transmitrálního a trikuspidálního průtoku krve. Pokud je plocha mitrální chlopně < 1,5 cm2 a tlakový gradient je > 50 mmHg (po zátěži), měla by být zvážena balonková mitrální valvuloplastika.
Kromě toho je spontánní echokontrast během transezofageální echokardiografie nezávislým prediktorem embolických komplikací u pacientů s mitrální stenózou.
Transezofageální echokardiografie umožňuje objasnit přítomnost nebo nepřítomnost trombu v levé síni, objasnit stupeň mitrální regurgitace při plánované balonkové mitrální valvuloplastice. Transezofageální vyšetření navíc umožňuje přesně posoudit stav chlopňového aparátu a závažnost změn v subvalvulárních strukturách, jakož i posoudit pravděpodobnost restenózy.
Katetrizace srdce a velkých cév se provádí, pokud je plánován chirurgický zákrok a neinvazivní testovací data neposkytují definitivní výsledek. Přímé měření tlaku v levé síni a levé komoře vyžaduje transseptální katetrizaci, která je spojena s neodůvodněným rizikem. Nepřímou metodou pro měření tlaku v levé síni je tlak v plicní tepně v zaklínění.
Co je třeba zkoumat?
Diferenciální diagnostika
Při pečlivém vyšetření je diagnóza onemocnění mitrální chlopně obvykle nepochybná.
Mitrální stenóza se také odlišuje od myxomu levé síně, dalších chlopenních vad (mitrální insuficience, trikuspidální stenóza), defektu síňového septa, stenózy plicních žil a vrozené mitrální stenózy.
 [ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ], [ 56 ], [ 57 ]
[ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ], [ 56 ], [ 57 ]
Příklady formulace diagnózy
- Revmatická choroba srdce. Kombinovaná choroba mitrální chlopně s převládající stenózou levého atrioventrikulárního otvoru III. stupně. Fibrilace síní, permanentní forma, tachysystolie. Středně těžká plicní hypertenze. NK PB stadium, III. FC.
- Revmatická choroba srdce. Kombinovaná vada mitrální chlopně. Náhrada mitrální chlopně (Medinzh - 23) od DD/MM/GG. NK stadium IIA, II FC.
Kdo kontaktovat?
Léčba mitrální stenóza
Hlavními cíli léčby pacientů s mitrální stenózou je zlepšení prognózy a prodloužení života a zmírnění symptomů onemocnění.
Asymptomatickým pacientům se doporučuje omezit intenzivní fyzickou aktivitu. V případech dekompenzace a chronického srdečního selhání se doporučuje omezení sodíku v potravě.
Léčba mitrální stenózy léky
K kontrole symptomů mitrální stenózy lze použít lékovou terapii, například při přípravě na operaci. Diuretika snižují tlak v levé síni a zmírňují symptomy spojené s mitrální stenózou. Diuretika by však měla být používána s opatrností, protože mohou snižovat srdeční výdej. Beta-blokátory a blokátory kalciových kanálů (verapamil a diltiazem) snižují srdeční frekvenci v klidu i při cvičení, čímž zlepšují plnění levé komory prodloužením diastoly. Tyto léky mohou zmírnit symptomy spojené s fyzickou aktivitou a jsou indikovány zejména u sinusové tachykardie a fibrilace síní.
Fibrilace síní je častou komplikací mitrální stenózy, zejména u starších lidí. Riziko tromboembolie v přítomnosti fibrilace síní se významně zvyšuje (10leté přežití je 25 % pacientů ve srovnání se 46 % u pacientů se sinusovým rytmem).
Jsou indikována nepřímá antikoagulancia (warfarin, počáteční dávka 2,5–5,0 mg, pod kontrolou INR);
- všichni pacienti s mitrální stenózou komplikovanou fibrilací síní (paroxysmální, perzistující nebo permanentní forma);
- pacienti s anamnézou embolických příhod, a to i se zachovaným sinusovým rytmem;
- pacienti s trombem v levé síni;
- pacienti s těžkou mitrální stenózou a pacienti, jejichž velikost levé síně je >55 mm.
Léčba se provádí pod kontrolou INR, jehož cílové hladiny jsou od 2 do 3. Pokud se u pacienta i přes antikoagulační léčbu vyvinou embolické komplikace, doporučuje se přidat kyselinu acetylsalicylovou v dávce 75-100 mg/den (alternativami jsou dipyridamol nebo klopidogrel). Je třeba poznamenat, že randomizované kontrolované studie užívání antikoagulancií u pacientů s mitrální stenózou nebyly provedeny; doporučení jsou založena na extrapolaci dat získaných v kohortách pacientů s fibrilací síní.
Vzhledem k tomu, že rozvoj fibrilace síní u pacienta s mitrální stenózou je doprovázen dekompenzací, má prvořadý význam léčba zaměřená na zpomalení ventrikulárního rytmu. Jak již bylo zmíněno, léky volby mohou být beta-blokátory, verapamil nebo diltiazem. Lze použít i digoxin, ale jeho úzký terapeutický interval a horší schopnost zabránit zrychlení srdeční frekvence během zátěže omezují jeho použití ve srovnání s beta-blokátory. Elektrická kardioverze má také omezené využití u perzistující fibrilace síní, protože bez chirurgické léčby fibrilace síní je pravděpodobnost relapsu velmi vysoká.
Chirurgická léčba mitrální stenózy
Hlavní metodou léčby mitrální stenózy je chirurgická, protože dnes neexistuje žádná farmakologická léčba, která by mohla zpomalit progresi stenózy.
Pacienti se závažnějšími příznaky nebo známkami plicní arteriální hypertenze potřebují valvulotomii, komisurotomii nebo náhradu chlopně.
Procedurou volby je perkutánní balonková mitrální valvuloplastika. Toto je hlavní metoda chirurgické léčby mitrální stenózy. Kromě toho se používá otevřená komisurotomie a náhrada mitrální chlopně.
Perkutánní balonková valvulotomie je preferovanou technikou pro mladší pacienty, starší pacienty, kteří netolerují invazivnější zákroky, a pacienty bez významné chlopňové kalcifikace, subvalvulární deformity, trombů v levé síni nebo významné mitrální regurgitace. Při tomto zákroku se pod echokardiografickou kontrolou zavede balon přes síňové septum z pravé do levé síně a nafoukne se, aby se oddělily srostlé cípy mitrální chlopně. Výsledky jsou srovnatelné s výsledky invazivnějších zákroků. Komplikace jsou vzácné a zahrnují mitrální regurgitaci, embolii, perforaci levé komory a defekt síňového septa, který pravděpodobně přetrvává, pokud je tlakový rozdíl v síních velký.
Perkutánní balonková mitrální valvuloplastika je indikována u následujících skupin pacientů s plochou mitrálního otvoru menší než 1,5 cm2:
- dekompenzovaní pacienti s příznivými charakteristikami pro perkutánní mitrální valvuloplastiku (třída I, úroveň důkazů B);
- dekompenzovaní pacienti s kontraindikacemi k chirurgické léčbě nebo vysokým chirurgickým rizikem (třída I, úroveň důkazů! IC);
- v případě plánované primární chirurgické korekce vady u pacientů s nevhodnou morfologií chlopně, ale s uspokojivými klinickými charakteristikami (třída IIa, úroveň důkazů C);
- „asymptomatickí“ pacienti s vhodnými morfologickými a klinickými charakteristikami, vysokým rizikem tromboembolických komplikací nebo vysokým rizikem dekompenzace hemodynamických parametrů;
- s anamnézou embolických komplikací (třída IIa, úroveň důkazů C);
- s fenoménem spontánního echokontrastu v levé síni (třída IIa, úroveň důkazů C);
- s permanentní nebo paroxysmální fibrilací síní (třída IIa, úroveň důkazů C);
- se systolickým tlakem v plicní tepně vyšším než 50 mmHg (třída IIa, úroveň důkazů C);
- pokud jsou nutné rozsáhlé nekardiální operace (třída IIa, úroveň důkazů C);
- v případě plánovaného těhotenství (třída IIa, úroveň důkazů C).
Vhodnými charakteristikami pro perkutánní mitrální valvuloplastiku je absence následujících znaků:
- klinické: vysoký věk, anamnéza komisurotomie, srdeční selhání funkční třídy IV, fibrilace síní, těžká plicní hypertenze;
- Morfologicky: kalcifikace mitrální chlopně jakéhokoli stupně, hodnocená fluorograficky, velmi malá plocha mitrální chlopně, těžká trikuspidální regurgitace.
Pacienti s těžkým subvalvulárním onemocněním, kalcifikací chlopní nebo trombózy v levé síni mohou být kandidáty na komisurotomii, při které se srostlé cípy mitrální chlopně oddělí pomocí dilatátoru zavedeného levou síní a levou komorou (uzavřená komisurotomie) nebo manuálně (otevřená komisurotomie). Oba postupy vyžadují torakotomii. Volba závisí na chirurgické situaci a stupni fibrózy a kalcifikace.
Plastika mitrální chlopně (otevřená komisurotomie) nebo náhrada se provádí z následujících indikací třídy I.
V případě srdečního selhání III-IV FC a středně těžké nebo těžké mitrální stenózy v případech, kdy:
- mitrální balonkovou valvuloplastiku nelze provést;
- Balonková valvuloplastika mitrální ventuly je kontraindikována z důvodu trombu v levé síni i přes použití antikoagulancií nebo z důvodu souběžné středně těžké nebo těžké mitrální regurgitace;
- Morfologie chlopně není vhodná pro mitrální balonkovou valvuloplastiku.
Při středně těžké až těžké mitrální stenóze a souběžné středně těžké až těžké mitrální regurgitaci (pokud oprava chlopně není možná, je indikována náhrada chlopně).
Náhrada chlopně je poslední možností. Předepisuje se pacientům s plochou mitrální chlopně , středně těžkými až těžkými příznaky a patologií chlopně (např. fibrózou), která brání použití jiných metod.
Náhrada mitrální chlopně je vhodná (indikace třídy IIa) u těžké mitrální stenózy a těžké plicní hypertenze (systolický tlak v plicní tepně nad 60 mm Hg), s příznaky srdečního selhání třídy I-II, pokud není doporučena mitrální balonková valvuloplastika nebo náhrada mitrální chlopně. Pacienti s mitrální stenózou, kteří nemají příznaky dekompenzace, by měli být vyšetřeni každoročně. Vyšetření zahrnuje sběr stížností, anamnézu, vyšetření, rentgen hrudníku a EKG. Pokud se stav pacienta v předchozím období změnil nebo výsledky předchozího vyšetření naznačují těžkou mitrální stenózu, je indikována echokardiografie. Ve všech ostatních případech není roční echokardiografie nutná. Pokud si pacient stěžuje na palpitace, doporučuje se 24hodinové (Holterovské) monitorování EKG k detekci paroxysmů fibrilace síní.
Během těhotenství mohou pacientky s mírnou až středně těžkou stenózou dostávat pouze farmakologickou léčbu. Užívání diuretik a beta-blokátorů je bezpečné. Pokud je nutná antikoagulační léčba, pacientkám se předepisují injekce heparinu, protože warfarin je kontraindikován.
Prevence
Nejdůležitější otázkou taktiky další léčby pacientů s mitrální stenózou je prevence relapsů revmatické horečky pomocí penicilinových léků s prodlouženým uvolňováním předepsaných na celý život, stejně jako všem pacientům po chirurgické korekci vady (včetně prevence infekční endokarditidy). Benzathin-benzylpenicilin se předepisuje v dávce 2,4 milionu jednotek pro dospělé a 1,2 milionu jednotek pro děti intramuskulárně jednou měsíčně.
Všichni pacienti s mitrální stenózou jsou indikováni k sekundární prevenci relapsů revmatické horečky. Kromě toho jsou všichni pacienti indikováni k prevenci infekční endokarditidy.
Asymptomatickí pacienti potřebují pouze profylaxi proti recidivující revmatické horečce [např. intramuskulární injekce benzylpenicilinu (sterilní sodná sůl penicilinu G) 1,2 milionu jednotek každé 3 nebo 4 týdny] do věku 25–30 let a profylaxi endokarditidy před rizikovými zákroky.
Předpověď
Přirozený průběh mitrální stenózy se liší, ale doba mezi nástupem příznaků a těžkým postižením je přibližně 7 až 9 let. Výsledek léčby závisí na věku pacienta, jeho funkčním stavu, plicní arteriální hypertenzi a stupni fibrilace síní. Výsledky valvulotomie a komisurotomie jsou ekvivalentní, obě metody obnovují funkci chlopně u 95 % pacientů. Funkce se však u většiny pacientů časem zhoršuje a mnoho z nich vyžaduje opakovaný zákrok. Mezi rizikové faktory úmrtí patří fibrilace síní a plicní hypertenze. Příčinou úmrtí je obvykle srdeční selhání nebo plicní či cerebrovaskulární embolie.
Mitrální stenóza obvykle postupuje pomalu a má dlouhé období kompenzace. Více než 80 % pacientů přežívá 10 let bez příznaků nebo se středně silnými známkami chronického srdečního selhání (I-II FC dle NUHA). Desetiletá míra přežití dekompenzovaných a neoperovaných pacientů je výrazně horší a nepřesahuje 15 %. S rozvojem těžké plicní hypertenze průměrná doba přežití nepřesahuje 3 roky.
 [ 74 ]
[ 74 ]

