Lékařský expert článku
Nové publikace
Neuropatie středového nervu ruky.
Naposledy posuzováno: 04.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
Jedním z nejčastěji diagnostikovaných onemocnění periferních nervů je neuropatie středového nervu, jednoho ze tří hlavních motoricko-senzorických nervů rukou, který zajišťuje pohyb a vnímání od ramene až po konečky prstů.
Bez ohledu na patogenetické faktory ji mnozí nadále nazývají neuritidou a ICD-10 ji na základě anatomických a topografických rysů onemocnění klasifikuje jako mononeuropatie horních končetin s kódem G56.0-G56.1.
Epidemiologie
Přesné statistiky této patologie nejsou známy. Většina epidemiologických studií se zaměřuje na syndrom karpálního tunelu, což je nejčastější syndrom periferní komprese n. medianus s četností onemocnění 3,4 % všech neuropatií: 5,8 % u žen a 0,6 % u mužů.
Evropští neurologové poznamenávají, že tento syndrom je diagnostikován u 14–26 % pacientů s diabetem; přibližně 2 % případů je zaznamenáno během těhotenství, u téměř 10 % profesionálních řidičů, u čtvrtiny malířů, u 65 % lidí, kteří neustále pracují s vibračními nástroji, a u 72 % pracovníků zabývajících se ručním zpracováním ryb nebo drůbeže.
Syndrom pronator teres se však vyskytuje u téměř dvou třetin dojiček.
Příčiny neuropatie středového nervu
Ve většině případů jsou příčinami neuropatie středového nervu komprese některé části nervového kmene, což je v neurologii definováno jako kompresní neuropatie středového nervu, neurokomprese nebo tunelový syndrom. Komprese může být důsledkem úrazů: zlomenin v oblasti hlavice humeru nebo klíční kosti, vykloubení a silných úderů do ramenního, předloktí, loketního nebo zápěstního kloubu. Pokud jsou kompresi vystaveny cévy a kapiláry endoneuria sousedícího s nervem, pak se diagnostikuje kompresně-ischemická neuropatie středového nervu.
V neurologii se rozlišují i další typy neuropatie mediálního nervu, zejména degenerativně-dystrofické, spojené s artrózou, deformující osteoartrózou nebo osteitidou ramenních, loketních nebo zápěstních kloubů.
Při chronických infekčních zánětech kloubů horních končetin - artritidě, osteoartróze zápěstí, revmatoidní nebo dnavé artritidě, kloubním revmatismu - se může objevit i neuropatie středového nervu. Zde bychom jako spouštěč patologie měli zařadit i zánětlivé procesy lokalizované v synoviálním vaku kloubů, ve šlachách a vazech (se stenózující tendovaginitidou nebo tenosynovitidou).
Kromě toho může být poškození středového nervu způsobeno novotvary kostí ramene a předloktí (osteomy, kostní exostózy nebo osteochondromy); nádory nervového kmene a/nebo jeho větví (ve formě neurinomu, schwannomu nebo neurofibromu), jakož i anatomickými anomáliemi.
Pokud má tedy člověk v dolní třetině humeru (přibližně 5-7 cm nad středním epikondylem) vzácný anatomický útvar - trnový suprakondylární výběžek (apofýza), pak spolu s Strutherovým vazem a humerem může tvořit další otvor. Může být tak úzký, že jím může být stlačen středový nerv a brachiální tepna, což vede ke kompresně-ischemické neuropatii středového nervu, která se v tomto případě nazývá syndrom suprakondylární apofýzy nebo syndrom suprakondylární výběžku.
Rizikové faktory
Odborníci považují za absolutní rizikové faktory pro rozvoj neuropatie tohoto nervu: neustálé napětí zápěstních nebo loketních kloubů, prodloužené činnosti s ohnutým nebo nataženým zápěstím, které jsou typické pro některá povolání. Dále se uvádí význam dědičnosti a anamnézy diabetu mellitus, těžké hypotyreózy - myxedému, amyloidózy, myelomu, vaskulitidy a nedostatku vitamínů skupiny B.
Podle výsledků některých zahraničních studií patří mezi faktory spojené s tímto typem periferní mononeuropatie těhotenství, zvýšený index tělesné hmotnosti (obezita) a u mužů křečové žíly v rameni a předloktí.
Riziko vzniku neuritidy středového nervu existuje při protinádorové chemoterapii, dlouhodobém užívání sulfonamidů, inzulinu, dimethylbiguanidu (antidiabetika), léků s glykolylmočovinou a deriváty kyseliny barbiturové, hormonu štítné žlázy tyroxinu atd.
Patogeneze
Dlouhá větev brachiálního plexu, která vychází z brachiálního ganglia (plexus brachials) v podpaží, tvoří střední nerv (nervus medianus), který probíhá rovnoběžně s pažní kostí směrem dolů: přes loketní kloub podél loketní a radiální kosti předloktí, přes karpální kanál zápěstního kloubu do ruky a prstů.
Neuropatie se vyvíjí v případech komprese středního kmene supraklavikulární části brachiálního plexu, jeho vnějšího svazku (v oblasti, kde horní nervová noha vystupuje z brachiálního ganglia) nebo v místě, kde vnitřní nervová noha odstupuje od vnitřního sekundárního svazku. Její patogeneze spočívá v blokování vedení nervových impulsů a narušení inervace svalů, což vede k omezenému pohybu (paréze) radiálního flexoru zápěstí (musculus flexor carpi radialis) a kruhového pronatoru (musculus pronator teres) v oblasti předloktí - svalu, který zajišťuje otáčení a rotační pohyby. Čím silnější a delší je tlak na středový nerv, tím výraznější je nervová dysfunkce.
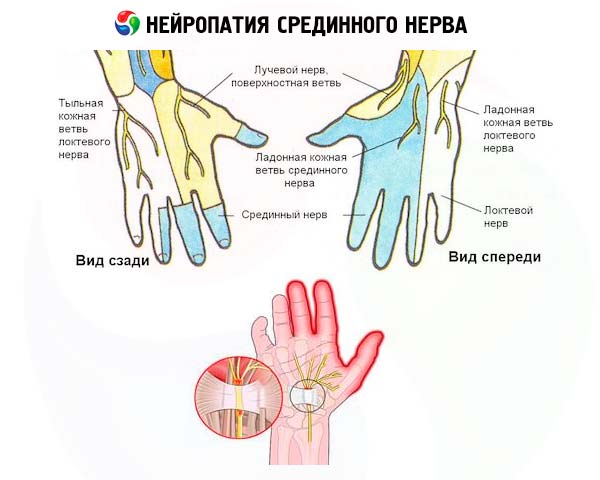
Studium patofyziologie chronických kompresních neuropatií prokázalo nejen segmentální, ale často rozsáhlou demyelinizaci axonů n. medianus v kompresní zóně, výrazný edém okolních tkání, zvýšení hustoty fibroblastů v tkáních ochranných obalů nervu (perineurium, epineurium), vaskulární hypertrofii v endoneuriu a zvýšení objemu endoneuriální tekutiny, což zvyšuje kompresi.
Byla také zjištěna zvýšená exprese prostaglandinu E2 (PgE2) relaxantu hladkého svalstva; vaskulárního endoteliálního růstového faktoru (VEGF) v synoviálních tkáních; matrixové metaloproteinázy II (MMP II) v malých tepnách; a transformujícího růstového faktoru (TGF-β) ve fibroblastech synoviálních membrán kloubních dutin a vazů.
Symptomy neuropatie středového nervu
Hlavní diagnostické definice kompresních mononeuropatií jsou: syndrom suprakondylární apofýzy, syndrom pronator teres a syndrom karpálního tunelu neboli syndrom karpálního tunelu.
V prvním případě – u syndromu suprakondylární apofýzy (který již byl diskutován výše) – se komprese středového nervu projevuje příznaky motorické a senzorické povahy: bolest v dolní třetině ramene (na vnitřní straně), necitlivost a brnění (parestézie), snížená citlivost (hypestézie) a oslabení svalů ruky a prstů (paréza). Frekvence tohoto syndromu je 0,7–2,5 % (podle jiných údajů – 0,5–1 %).
Ve druhém případě se příznaky neuropatie středového nervu objevují po jeho kompresi při průchodu strukturami svalů předloktí (pronator teres a flexor digitorum). Mezi první příznaky syndromu pronator teres patří bolest v předloktí (vyzařující do ramene) a ruce; poté se objevuje hypestézie a parestézie dlaně a hřbetu koncových falang prvního, druhého, třetího a poloviny čtvrtého prstu; omezená rotace a rotační pohyby (pronace) svalů předloktí a ruky, flexe ruky a prstů. V pokročilých případech dochází k částečné atrofaci thenarového svalu (zvedacího palce) inervovaného středovým nervem.
U syndromu karpálního tunelu je kmen středového nervu stlačen v úzkém kostěně-fibrózním tunelu zápěstí (karpálním kanálu), kterým nerv prochází do ruky spolu s několika šlachami. Tato patologie je charakterizována stejnou parestézií (která neustupuje ani v noci); bolestí (i nesnesitelnou - kauzalgickou) v předloktí, ruce, prvních třech prstech a částečně ukazováčku; sníženou svalovou motorikou ruky a prstů.
Měkké tkáně v oblasti skřípnutého nervu v první fázi otékají a kůže zčervená a na dotek se stává horkou. Poté kůže rukou a prstů zbledne nebo získá namodralý odstín, vyschne a začíná se odlupovat rohovitá vrstva epitelu. Postupně dochází ke ztrátě hmatové citlivosti s rozvojem astereognózy.
V tomto případě jsou příznaky, které se projevují neuropatií pravého středového nervu, shodné s příznaky, které se vyskytují, když je komprese lokalizována na levé ruce, tj. jedná se o neuropatii levého středového nervu. Více informací viz - Příznaky poškození středového nervu a jeho větví
Komplikace a důsledky
Nejnepříjemnějšími důsledky a komplikacemi neuropatických syndromů mediálního nervu horních končetin jsou atrofie a paralýza periferních svalů v důsledku narušení jejich inervace.
V tomto případě se motorická omezení týkají rotačních pohybů ruky a její flexe (včetně malíčku, prsteníčku a prostředníčku) a zatínání v pěst. Také v důsledku atrofie svalů palce a malíčku se mění konfigurace ruky, což brání jemné motorice.
Atrofické procesy mají obzvláště negativní vliv na stav svalů, pokud komprese nebo zánět nervus medianus vedl k rozsáhlé demyelinaci jeho axonů - s nemožností obnovení vedení nervových impulzů. Poté začíná fibrózní degenerace svalových vláken, která se po 10-12 měsících stává nevratnou.
Diagnostika neuropatie středového nervu
Diagnóza neuropatie středového nervu začíná odebráním anamnézy pacienta, vyšetřením končetiny a posouzením stupně poškození nervů na základě přítomnosti šlachových reflexů, které se kontrolují pomocí speciálních mechanických testů (flexe-extenze kloubů ruky a prstů).
K určení příčiny onemocnění mohou být nutné krevní testy: obecné a biochemické, hladiny glukózy, hormony štítné žlázy, obsah CRP, autoprotilátky (IgM, IgG, IgA) atd.
Instrumentální diagnostika pomocí elektromyografie (EMG) a elektroneurografie (ENG) umožňuje vyhodnotit elektrickou aktivitu svalů ramene, předloktí a ruky a stupeň vodivosti nervových impulzů středovým nervem a jeho větvemi. Používá se také rentgenografie a myelografie s kontrastní látkou, ultrazvuk cév, ultrazvuk, CT nebo MRI kostí, kloubů a svalů horních končetin.
Diferenciální diagnostika
Diferenciální diagnostika si klade za cíl odlišit mononeuropatii středového nervu od neuropatie ulnárního nebo radiálního nervu, léze (plexitidy) brachiálního plexu, radikulárních dysfunkcí při radikulopatii, syndromu scalenů, zánětu vazu (tenosynovitidy) palce, stenozující tendovaginitidy flexorových svalů prstů, polyneuritidy u systémového lupus erythematosus, Raynaudova syndromu, senzitivní Jacksonovské epilepsie a dalších patologií, jejichž klinický obraz má podobné příznaky.
Kdo kontaktovat?
Léčba neuropatie středového nervu
Komplexní léčba neuropatie středového nervu by měla začít minimalizací komprese a úlevou od bolesti, pro což je paže uvedena do fyziologické polohy a fixována dlahou nebo ortézou. Silná bolest se zmírňuje perineurální nebo paraneurální blokádou novokainem. Během imobilizace končetiny je pacientovi poskytnuta pracovní neschopnost pro neuropatii středového nervu.
Je třeba mít na paměti, že léčba vzniklé neuropatie neruší léčbu onemocnění, která ji způsobila.
K úlevě od bolesti lze předepsat léky ve formě tablet: Gabapentin (jiné obchodní názvy – Gabagama, Gabalept, Gabantin, Lamitril, Neurontin); Maxigan nebo Dexalgin (Dexallin) atd.
K úlevě od zánětu a otoku se používají paraneurální injekce kortikosteroidů (hydrokortizonu).
Ipidakrin (Amiridin, Neuromidin) se používá ke stimulaci vedení nervových impulzů. Užívá se perorálně v dávce 10-20 mg dvakrát denně (po dobu jednoho měsíce); podává se parenterálně (subkutánně nebo intramuskulárně - 1 ml 0,5-1,5% roztoku jednou denně). Lék je kontraindikován u epilepsie, srdeční arytmie, bronchiálního astmatu, exacerbace žaludečních vředů, těhotenství a kojení; nepoužívá se u dětí. Mezi nežádoucí účinky patří bolest hlavy, alergické kožní reakce, hyperhidróza, nevolnost, zvýšená srdeční frekvence, výskyt bronchiálních křečí a křečí.
Pentoxifylin (Vazonit, Trental) zlepšuje krevní oběh v malých cévách a prokrvení tkání. Standardní dávkování je 2-4 tablety až třikrát denně. Mezi možné nežádoucí účinky patří závratě, bolesti hlavy, nevolnost, průjem, zvýšená srdeční frekvence, snížený krevní tlak. Kontraindikace zahrnují krvácení a krvácení do sítnice, selhání jater a/nebo ledvin, gastrointestinální vředy, těhotenství.
Pro zvýšení obsahu vysoce energetických sloučenin (makroegy) ve svalových tkáních se používají přípravky kyseliny alfa-lipoové - Alpha-lipon (Espa-lipon): nejprve intravenózní kapání - 0,6-0,9 g denně, po dvou až třech týdnech se užívají tablety - 0,2 g třikrát denně. Mezi nežádoucí účinky může patřit výskyt kopřivky, závratě, zvýšené pocení, bolest v břišní dutině a střevní dysfunkce.
Pro neuropatii spojenou s diabetem se předepisuje karbamazepin (Carbalex, Finlepsin). A všichni pacienti musí užívat vitamíny C, B1, B6, B12.
Fyzioterapeutická léčba neuropatií je velmi účinná, proto jsou nutně předepsány sezení fyzioterapeutických procedur s použitím ultrafonoforézy (s novokainem a GCS) a elektroforézy (s Dibazolem nebo Proserinem); UHF, pulzní střídavý proud (darsonvalizace) a nízkofrekvenční magnetické pole (magnetoterapie); konvenční terapeutická masáž a bodová terapie (reflexoterapie); elektrická stimulace svalů s poruchou inervace; balneo- a peloidoterapie.
Po úlevě od syndromu akutní bolesti, přibližně týden po imobilizaci paže, je všem pacientům předepsána cvičební terapie pro neuropatii středového nervu – k posílení svalů ramene, předloktí, ruky a prstů a ke zvýšení rozsahu jejich flexe a pronace.
Lidové prostředky
Mezi prostředky doporučenými pro lidovou léčbu této patologie se nabízejí obklady zmírňující bolest s modrým jílem, terpentýnem, směsí kafrového lihu se solí a lihovou tinkturou měsíčku lékařského. Účinnost takové léčby, stejně jako bylinné léčby (požití odvarů z omanů nebo kořenů lopuchu), nebyla posouzena. Je však jistě známo, že je užitečné užívat pupalkový olej, protože obsahuje hodně mastné kyseliny alfa-lipoové.
Chirurgická léčba
Pokud jsou všechny pokusy o vyléčení kompresně-ischemické neuropatie středového nervu konzervativními metodami neúspěšné a motoricko-senzorické poruchy neustoupí po jednom až jednom a půl měsíci, provádí se chirurgická léčba.
Navíc, pokud se neuropatie objeví po úrazu v důsledku průniku nervus medianus, operace k obnovení jeho integrity, tj. šití nebo plastická chirurgie, se provádí dříve - aby se zabránilo přetrvávajícímu omezení rozsahu pohybu ruky (kontraktury).
U syndromu karpálního tunelu se provádí chirurgická dekomprese středového nervu (přeříznutí karpálního vazu) nebo jeho uvolnění (neurolýza) s odstraněním kompresní fibrotické tkáně. Zákrok lze provést otevřeným přístupem nebo endoskopicky.
Kontraindikacemi k operaci syndromu karpálního tunelu jsou pokročilý věk, trvání příznaků delší než 10 měsíců, konstantní parestézie a stenozující tendovaginitida flexorového svalu.
Syndrom suprakondylárního výběžku je však léčen pouze chirurgicky: za účelem dekomprese se provádí operace k odstranění tohoto kostního výrůstku.
Prevence
Neexistuje žádná speciálně vyvinutá metoda pro prevenci neuropatií.
Periferní nervová onemocnění, včetně neuropatie středového nervu, jsou v mnoha případech nevyhnutelná. Co je možné? Snažte se neporanit si končetiny, včas léčte záněty kloubů, užívejte vitamíny skupiny B a vyhýbejte se přibírání na váze…
A pokud vaše práce zahrnuje dlouhodobé namáhání loketních nebo zápěstních kloubů, je třeba si dělat krátké přestávky a provádět jednoduchá, ale účinná cvičení pro klouby rukou: jsou podrobně popsána (s ilustracemi) v materiálu - Syndrom karpálního tunelu


 [
[