Lékařský expert článku
Nové publikace
Aplazie kostní dřeně
Naposledy posuzováno: 04.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
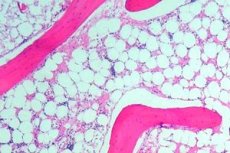
Aplázie kostní dřeně (nebo hematopoetická aplázie) je syndrom nedostatečnosti kostní dřeně, který zahrnuje skupinu poruch, při kterých je hematopoetická funkce vykonávaná kostní dření prudce potlačena. Důsledkem této poruchy je rozvoj pancytopenie (pozoruje se nedostatek všech krevních buněk: leukocytů, erytrocytů a krevních destiček). Hluboká pancytopenie je život ohrožující stav.
Příčiny aplazie kostní dřeně
Mezi příčiny aplázie kostní dřeně patří:
- Chemoterapie a radioterapie.
- Autoimunitní poruchy.
- Pracovní podmínky škodlivé pro životní prostředí.
- Různé virové infekce.
- Kontakt s herbicidy a insekticidy.
- Některé léky, například ty, které se používají k léčbě revmatoidní artritidy nebo antibiotika.
- Noční hemoglobinurie.
- Hemolytická anémie.
- Nemoci pojivové tkáně.
- Těhotenství - kostní dřeň je poškozena v důsledku zvrácené reakce imunitního systému.
Rizikové faktory
Mezi rizikové faktory aplázie kostní dřeně patří níže popsané faktory.
- chemické sloučeniny: cytostatika - pomáhají zastavit dělení buněk, obvykle se používají k léčbě nádorů. Určitá dávka těchto léků může poškodit kostní dřeň, čímž naruší tvorbu krvinek; imunosupresiva - potlačují imunitní systém těla, používají se při nadměrné aktivaci imunitního systému, která poškozuje vlastní zdravé tkáně. Pokud je přestanete užívat, krvetvorba se často obnoví;
- látky, které ovlivňují organismus, pokud má pacient individuální přecitlivělost na ně. Jsou to antibiotika (antibakteriální léky), benzín, rtuť, různá barviva, chloramfenikol a přípravky zlata. Tyto látky mohou způsobit jak reverzibilní, tak i nevratné poškození funkce kostní dřeně. Do těla se mohou dostat kůží, vdechováním aerosolů, orálně - vodou a potravou;
- ozáření iontovými částicemi (záření) – například pokud jsou porušovány bezpečnostní předpisy v jaderných elektrárnách nebo v lékařských zařízeních, kde se nádory léčí radioterapií;
- virové infekce – jako je chřipka, virus hepatitidy atd.
Patogeneze
Patogeneze aplázie kostní dřeně dosud nebyla plně prozkoumána. V současné době se zvažuje několik různých mechanismů jejího vzniku:
- Kostní dřeň je ovlivněna pluripotentní kmenovou buňkou;
- Hematopoetický proces je potlačen vlivem humorálních nebo buněčných imunitních mechanismů;
- Součásti mikroprostředí začnou fungovat nesprávně;
- Vývoj nedostatku faktorů, které podporují hematopoetický proces.
- Mutace v genech, které způsobují dědičné syndromy selhání kostní dřeně.
U tohoto onemocnění se obsah složek (vitamin B12, železo a protoporfyrin), které se přímo podílejí na hematopoéze, nesnižuje, ale zároveň je hematopoetická tkáň nemůže využít.
Symptomy aplazie kostní dřeně
Aplázie kostní dřeně se projevuje v závislosti na tom, který buněčný prvek krve byl postižen:
- Pokud dojde ke snížení hladiny červených krvinek, objeví se dušnost, celková slabost a další příznaky anémie;
- Pokud se sníží hladina bílých krvinek, objeví se horečka a zvýší se náchylnost těla k infekcím;
- Pokud je hladina krevních destiček snížena, existuje tendence k rozvoji hemoragického syndromu, petechií a krvácení.
Při parciální aplázii červených krvinek kostní dřeně se pozoruje prudký pokles produkce červených krvinek, hluboká retikulocytopenie a izolovaná normochromní anémie.
Existují vrozené a získané formy tohoto onemocnění. Druhá se projevuje formou získané primární erythroblastoftizy, stejně jako syndromem, který se vyskytuje u jiných onemocnění (může se jednat o rakovinu plic, hepatitidu, leukémii, infekční mononukleózu nebo pneumonii, stejně jako srpkovitou anémii, příušnice nebo ulcerózní kolitidu atd.).
Komplikace a důsledky
Mezi komplikace aplázie kostní dřeně patří:
- Anemické kóma, při kterém dochází ke ztrátě vědomí, rozvoji komatózního stavu. Nedochází k žádné reakci na žádné vnější podněty, protože kyslík nevstupuje do mozku v požadovaném množství - k tomu dochází v důsledku toho, že hladina červených krvinek v krvi rychle a významně klesá;
- Začínají různá krvácení (hemoragické komplikace). Nejhorší možností je v tomto případě hemoragická mrtvice (některá část mozku je nasáklá krví a v důsledku toho odumírá);
- Infekce – mikroorganismy (různé houby, bakterie nebo viry) způsobují infekční onemocnění;
- Zhoršený funkční stav některých vnitřních orgánů (jako jsou ledviny nebo srdce), zejména při souběžné chronické patologii.
Diagnostika aplazie kostní dřeně
Při diagnostice aplázie kostní dřeně se studuje anamnéza a stížnosti pacienta: jak dávno se objevily příznaky onemocnění a s čím si pacient jejich vzhled spojuje.
Dále se objasní životní anamnéza pacienta:
- Přítomnost souběžných chronických onemocnění u pacienta.
- Přítomnost dědičných onemocnění.
- Má pacient nějaké špatné návyky?
- Je objasněno, zda byly v poslední době dlouhodobě užívány nějaké léky.
- Přítomnost nádorů u pacienta.
- Došlo ke kontaktu s různými toxickými prvky?
- Byl pacient vystaven záření nebo jiným radiačním faktorům?
Poté se provede fyzikální vyšetření. Stanoví se barva kůže (při aplázii kostní dřeně se pozoruje bledost), stanoví se tepová frekvence (nejčastěji je zrychlená) a ukazatele krevního tlaku (je nízký). Sliznice a kůže se vyšetří na přítomnost krvácení a hnisavých váčků atd.
Testy
Během diagnostiky onemocnění se provádějí i některé laboratorní testy.
Provádí se krevní test - pokud má pacient aplázii kostní dřeně, zjistí se snížení hladiny hemoglobinu a také počet červených krvinek. Barevný index krve zůstává normální. Počet krevních destiček s leukocyty se snižuje a navíc se narušuje správný poměr leukocytů, protože se snižuje obsah granulocytů.
Také se provádí test moči, který určuje přítomnost červených krvinek v moči – to je známka hemoragického syndromu, tedy přítomnosti leukocytů a mikroorganismů, což je příznak vývoje infekčních komplikací v těle.
Provádí se také biochemický krevní test. Stanovuje hladiny glukózy, cholesterolu, kyseliny močové (k identifikaci souběžného poškození orgánů), kreatininu a elektrolytů (sodíku, draslíku a vápníku).
 [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ]
[ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ]
Instrumentální diagnostika
Během instrumentální diagnostiky se provádějí následující postupy.
Pro vyšetření kostní dřeně se provádí punkce (propíchnutí, při kterém se extrahuje vnitřní obsah) kosti, obvykle hrudní kosti nebo kyčelní kosti. Pomocí mikroskopického vyšetření se zjistí nahrazení krvetvorné tkáně jizvou nebo tukem.
Trepanační biopsie, která vyšetřuje kostní dřeň a její vztah s okolními tkáněmi. Během tohoto zákroku se používá speciální zařízení zvané trepanační lalok – s jeho pomocí se odebere sloupec kostní dřeně z kosti kyčelní spolu s periostem a kostí.
Elektrokardiografie, která umožňuje identifikovat problémy s výživou srdečního svalu a srdečním rytmem.
Jaké testy jsou potřeba?
Diferenciální diagnostika
Diferenciální diagnostika se provádí s následujícími onemocněními:
- Noční paroxysmální hemoglobinurie;
- Hypoplastická anémie (a také přechodná erytroblastopenie u dětí);
- Hypersplenismus;
- Myelodysplastický syndrom;
- Akutní a vlasatobuněčná leukémie;
- SKV;
- DIC syndrom;
- Anémie, která se vyvíjí v důsledku hypopituitarismu, hypotyreózy nebo onemocnění jater.
Kdo kontaktovat?
Léčba aplazie kostní dřeně
Je téměř nemožné eliminovat onemocnění pomocí etiotropní léčby (ovlivněním její příčiny). Odstranění provokujícího faktoru může pomoci (například vysazení léků, opuštění radiační zóny atd.), ale v tomto případě se rychlost úmrtí kostní dřeně pouze snižuje, ale stabilní hematopoézu touto metodou nelze obnovit.
Imunosupresivní léčba se používá, pokud transplantace není možná (není k dispozici vhodný dárce pro pacienta). V tomto případě se používají léky ze skupiny cyklosporinu A nebo antilymfocytárních globulinů. Někdy se používají společně.
Použití GM-CSF (léky stimulující tvorbu bílých krvinek). Tato léčba se používá, pokud počet bílých krvinek klesne pod 2x109 g/l. V tomto případě lze také použít kortikosteroidy.
Používají se anabolické steroidy, které stimulují tvorbu bílkovin.
Při léčbě aplázie kostní dřeně se používají následující metody:
- Transfuze krevních elementů.
Transfuze se provádějí s promytými červenými krvinkami (dárcovskými červenými krvinkami zbavenými bílkovin) – tato metoda snižuje závažnost a počet negativních reakcí na transfuzní postup. Takové transfuze se provádějí pouze v případě ohrožení života pacienta. Jedná se o následující stavy:
- pacient upadne do anemického kómatu;
- těžká anémie (v tomto případě hladina hemoglobinu klesne pod 70 g/l).
Transfuze dárcovských krevních destiček se provádí, pokud se u pacienta objeví krvácení a jasně vyjádřený pokles počtu krevních destiček.
Hemostatická terapie se provádí v závislosti na oblasti, kde krvácení začalo.
Pokud se vyskytnou infekční komplikace, používají se následující léčebné metody:
- Antibakteriální léčba. Provádí se po odebrání výtěrů z nosohltanu a také moči a krevních kultur, aby se zjistilo, který mikroorganismus infekci způsobil, a aby se stanovila jeho citlivost na antibiotika;
- Systémová antimykotická léčba je povinná;
- lokální antiseptické ošetření oblastí, které se mohou stát vstupními body infekce (to jsou místa, kudy do těla vstupují bakterie, plísně nebo viry). Takové postupy obvykle zahrnují vyplachování úst střídavým použitím různých léků.
Léky
V případě aplázie kostní dřeně je léčba léky povinná. Nejčastěji se používají léky patřící do 3 lékových skupin: cytostatika (6-merkaptopuril, cyklofosfamid, methotrexát, cyklosporin A a také imuran), imunosupresiva (dexamethason a také methylprednisolon) a antibiotika (makrolidy, cefalosporiny, chlorochinolony a také azalidy). Někdy lze použít léky upravující poruchy střevní mikroflóry a problémy s krevním tlakem, enzymatické léky atd.
Methylprednisolon se podává perorálně. V případě transplantace orgánů – v dávce nepřesahující 0,007 g/den.
Nežádoucí účinky léku: v těle se může zadržovat voda a sodík, zvyšuje se krevní tlak, může dojít ke ztrátě draslíku, osteoporóza, svalová slabost, gastritida vyvolaná léky; může se snížit odolnost vůči různým infekcím; potlačení činnosti nadledvin, některé duševní poruchy, problémy s menstruačním cyklem.
Lék je kontraindikován u těžké hypertenze; oběhového selhání 3. stupně, stejně jako v těhotenství a akutní endokarditidě, stejně jako u nefritidy, různých psychóz, osteoporózy, vředů dvanáctníku nebo žaludku; po nedávné operaci; v aktivním stádiu tuberkulózy, syfilisu; u starších osob a také u dětí mladších 12 let.
Methylprednisolon se předepisuje s opatrností u diabetes mellitus, pouze pokud existují absolutní indikace nebo k léčbě pacientů s inzulínovou rezistencí s vysokými titry protilátek proti inzulínu. U tuberkulózy nebo infekčních onemocnění lze lék užívat pouze v kombinaci s antibiotiky nebo léky, které léčí tuberkulózu.
Imuran - první den je povoleno užívat dávku maximálně 5 mg na 1 kg lidské hmotnosti denně (musí se užívat ve 2-3 dávkách), ale dávkování obecně závisí na imunosupresivním režimu. Velikost udržovací dávky je 1-4 mg/kg hmotnosti denně. Stanovuje se v závislosti na toleranci těla pacienta a jeho klinickém stavu. Studie naznačují, že léčba Imuranem by měla být prováděna dlouhodobě, a to i při použití malých dávek.
Předávkování může způsobit vředy v krku, krvácení a tvorbu modřin a infekce. Tyto příznaky jsou častější při chronickém předávkování.
Nežádoucí účinky - po transplantaci kostní dřeně se u pacientů léčených azathioprinem v kombinaci s jinými imunosupresivy často vyskytují bakteriální, plísňové nebo virové infekce. Mezi další nežádoucí účinky patří arytmie, příznaky meningismu, bolesti hlavy, léze rtů a úst, parestézie atd.
Cyklosporin A se podává intravenózně - denní dávka se rozdělí na 2 dávky a podává se 2-6 hodin předem. Pro úvodní denní dávku postačuje 3-5 mg/kg. Intravenózní podání je optimální u léčby pacientů po transplantaci kostní dřeně. Před transplantací (4-12 hodin jednorázově před operací) se pacientovi podá perorálně dávka 10-15 mg/kg a poté se stejná denní dávka užívá po dobu dalších 1-2 týdnů. Později se dávka sníží na obvyklou udržovací dávku (přibližně 2-6 mg/kg).
Mezi příznaky předávkování patří ospalost, silné zvracení, tachykardie, bolesti hlavy a rozvoj těžkého selhání ledvin.
Při užívání cyklosporinu je nutné dodržovat následující opatření. Terapie musí být podávána v nemocnici lékaři s rozsáhlými zkušenostmi s léčbou pacientů imunosupresivy. Je třeba mít na paměti, že v důsledku užívání cyklosporinu se zvyšuje predispozice k rozvoji maligních lymfoproliferativních nádorů. Proto je nutné před zahájením užívání rozhodnout, zda pozitivní účinek léčby ospravedlňuje všechna související rizika. Během těhotenství je lék povolen pouze z přísných indikací. Vzhledem k riziku anafylaktoidních reakcí v důsledku intravenózního podání je třeba profylakticky užívat antihistaminika a pacient by měl být co nejdříve převeden na perorální cestu podávání léku.
Vitamíny
Pokud má pacient krvácení, měl by se kromě hemoterapie užívat 10% roztok chloridu vápenatého (perorálně) a také vitamín K (15-20 mg denně). Dále se předepisuje kyselina askorbová ve velkém množství (0,5-1 g/den) a vitamín P (v dávce 0,15-0,3 g/den). Doporučuje se užívat kyselinu listovou ve velkých dávkách (maximálně 200 mg/den), stejně jako vitamín B6, nejlépe ve formě injekcí (50 mg pyridoxinu denně).
Fyzioterapeutická léčba
K aktivaci kostní dřeně se používá fyzioterapie - diatermie tubulárních kostí v oblasti holeně nebo hrudní kosti. Procedura by se měla provádět každý den po dobu 20 minut. Je třeba poznamenat, že tato možnost je možná pouze tehdy, pokud nedochází k výraznému krvácení.
Chirurgická léčba
Transplantace kostní dřeně se provádí v případech těžké aplázie. Účinnost takové operace se zvyšuje, pokud je pacient mladý a podstoupil malý počet transfuzí dárcovských krevních elementů (ne více než 10).
Tato léčba zahrnuje odběr kostní dřeně od dárce a její následnou transplantaci příjemci. Před zavedením suspenze kmenových buněk se tato ošetří cytostatiky.
Po transplantaci pacient podstoupí dlouhou imunosupresivní léčbu, která je nezbytná k prevenci možného odmítnutí transplantátu tělem a také k prevenci dalších negativních imunitních reakcí.
Prevence
Primární preventivní opatření týkající se aplázie kostní dřeně jsou následující: je nutné zabránit vlivu vnějších negativních faktorů na tělo. K tomu je nutné dodržovat bezpečnostní opatření při práci s barvivy nebo předměty, které mohou být zdroji ionizujícího záření, a také kontrolovat proces užívání léků.
Sekundární prevence, která je nezbytná k zabránění možnému zhoršení stavu osoby s již rozvinutým onemocněním nebo k zabránění relapsu, se skládá z následujících opatření:
- Ambulantní sledování. Sledování by mělo pokračovat, i když pacient vykazuje známky zotavení;
- Dlouhodobá podpůrná farmakoterapie.
Předpověď
Aplázie kostní dřeně má obvykle nepříznivou prognózu - pokud není provedena včasná léčba, pacient v 90 % případů zemře.
Díky transplantaci kostní dřeně od dárce se 9 z 10 pacientů může dožít více než 5 let. Proto je tato metoda považována za nejúčinnější způsob léčby.
Někdy není transplantace možná, ale i moderní farmakoterapie může přinést výsledky. Díky ní se může dožít více než 5 let asi polovina pacientů. Ve většině případů ale přežívají pacienti, kteří onemocněli ve věku nejvýše 40 let.
Seznam autoritativních knih a studií týkajících se studia aplázie kostní dřeně
- Kniha: „Aplastická anémie: Patofyziologie a léčba“ Autor: Hubert Schrezenmeier a Andrea Bacigalupo Rok: 2009
- Kniha: „Aplastická anémie a další syndromy selhání kostní dřeně“ Autor: Neal S. Young a Colin G. Steward Rok: 2018
- Studie: „Diagnostika a léčba získané aplastické anémie u dětí“ Autoři: Monica Bessler a Blanche P. Alter Rok: 2016
- Studie: „Aplastická anémie: patogeneze, diagnostika a léčba“ Autor: Jaroslaw P. Maciejewski a Neal S. Young Rok: 2018
- Kniha: „Aplastická anémie“ Autor: John W. Adamson Rok: 2009

