Lékařský expert článku
Nové publikace
Syndrom ovariální hyperstimulace
Naposledy posuzováno: 05.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
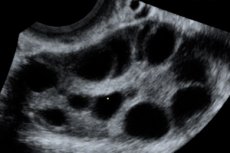
Ovariální hyperstimulační syndrom (OHSS) je iatrogenní komplikace založená na hyperergické nekontrolované reakci vaječníků na podávání gonadotropinů v cyklech stimulace ovulace a programech asistované reprodukce.
Syndrom se může projevit po indukci ovulace klomifenem nebo na začátku těhotenství v rámci spontánního cyklu.
 [ 1 ]
[ 1 ]
Epidemiologie
Výskyt syndromu ovariální hyperstimulace se pohybuje od 0,5 do 14 % u různých schémat stimulace ovulace a nemá tendenci klesat. Onemocnění má různý stupeň závažnosti a může být fatální v důsledku rozvoje tromboembolických komplikací neboli ARDS. Očekávaná úmrtnost je 1 z 450–500 tisíc žen. Těžké formy syndromu, vyžadující hospitalizaci na jednotce intenzivní péče, se vyskytují u 0,2–10 %. Podle Ruského národního registru metod asistované reprodukce byl výskyt těžkého OHSS v roce 2004 5,6 %.
Příčiny syndromu ovariální hyperstimulace
Rizikové faktory pro rozvoj syndromu ovariální hyperstimulace:
- věk mladší 35 let,
- astenická postava,
- přítomnost polycystických nebo multifolikulárních vaječníků,
- zrání více než deseti folikulů v protokolu stimulace ovulace,
- užívání agonistů hormonu uvolňujícího gonadotropin a vysokých dávek gonadotropinů,
- nástup těhotenství,
- podpora luteální fáze přípravky hCG,
- alergická onemocnění.
Jak se vyvíjí syndrom ovariální hyperstimulace?
Ovariální hyperstimulační syndrom se vyskytuje na pozadí abnormálně vysoké koncentrace pohlavních hormonů v krevní plazmě, což negativně ovlivňuje funkce různých tělesných systémů, především vaječníků, a je charakterizován zvětšením vaječníků, někdy až na 20-25 cm v průměru, s tvorbou folikulárních a luteálních cyst v nich na pozadí výrazného stromálního edému. Spouštěčem syndromu je podání ovulační dávky choriového gonadotropinu. Vznik syndromu je založen na fenoménu „zvýšené vaskulární permeability“, což vede k masivnímu uvolňování tekutiny bohaté na bílkoviny do třetího prostoru, intersticia, a jejímu ukládání s rozvojem hypovolemie, hemokoncentrace, oligurie, hypoproteinemie, elektrolytové nerovnováhy, zvýšené aktivity jaterních enzymů, tvorby ascitu, hydrothoraxu, hydroperikardu s hypovolemickým šokem nebo bez něj. „Faktor X“, který způsobuje transsudaci tekutiny, však zůstává neznámý. V závažných případech se vyskytuje anasarka, akutní selhání ledvin, tromboembolické komplikace a ARDS.
V současné době je ovariální hyperstimulační syndrom posuzován z hlediska SIRS, na jehož pozadí dochází k masivnímu poškození endotelu. U pacientek s OHSS byly v peritoneálním transudátu nalezeny vysoké koncentrace interleukinů (IL-1, IL-2, IL-6, IL-8), tumor nekrotizujících faktorů (TNF-a, TNF-(3)), které zvyšují syntézu prostaglandinů vaječníky, neovaskularizaci vaječníků a vaskulární permeabilitu. Pod vlivem prozánětlivých cytokinů dochází k systémové aktivaci koagulačních procesů. Rozsah leukocytózy koreluje se závažností SIRS. Orgánově-systémové poškození u OHSS je podobné poškození, ke kterému dochází při sepsi. Role mikrobiálního faktoru u OHSS a jeho příspěvek k rozvoji SIRS je v současné době předmětem diskusí. Předpokládá se, že mikroorganismy kolonizující střeva a urogenitální trakt mohou proniknout za hranice svého prostředí a mít na organismus podobný účinek jako při sepsi.
Příznaky syndromu ovariální hyperstimulace
Závažnost syndromu přímo souvisí se závažností hemodynamických poruch, které způsobují klinický obraz. Nástup syndromu může být postupný se zvyšujícími se příznaky nebo náhlý (akutní), kdy dochází k prudkému přerozdělení tekutin v těle během několika hodin s jejich akumulací v serózních dutinách. Když se syndrom projeví, objevují se stížnosti na slabost, závratě, bolest hlavy, mihotání „mušek“ před očima, dušnost v klidu a při fyzické námaze, suchý kašel, který se zhoršuje v poloze vleže, sucho v ústech, nevolnost, zvracení, průjem, nadýmání, pocit distenze, napětí, bolesti břicha, často bez jasné lokalizace, vzácné močení, horečka, otoky zevních genitálií a dolních končetin.
U pacientek s ovariálním hyperstimulačním syndromem se může vyvinout respirační selhání v důsledku omezené pohyblivosti plic v důsledku ascitu, zvětšení vaječníků nebo pleurálního výpotku. Průběh těžkého OHSS ve stádiu manifestace může být komplikován akutním hydrothoraxem, ARDS, plicní embolií, atelektázou a intraalveolárním krvácením. Pleurální výpotek je diagnostikován přibližně u 70 % žen se středně těžkým až těžkým OHSS a výpotek může být jednostranný nebo oboustranný a vyskytuje se na pozadí ascitu. U OHSS byla popsána dislokace a komprese mediastinálních orgánů v důsledku masivního pravostranného pleurálního výpotku s rozvojem šoku, stejně jako fatální konec u ženy s OHSS a hydrothoraxem v důsledku atelektázy, masivního krvácení do alveolárního lumen.
Hemodynamické poruchy. U středně těžkého a těžkého OHSS se vyskytuje arteriální hypotenze a tachykardie.
Ascites. Břicho je nafouklé, často napjaté, bolestivé ve všech oblastech, ale častěji v hypogastriu v projekci vaječníků.
Porucha funkce ledvin a jater. Pozorována je retence moči, oligurie, anurie, hepatomegalie.
Průběh OHSS je u 80 % pacientek s těžkou formou syndromu doprovázen horečkou. U 20 % žen se horečka vyskytuje na pozadí infekce močových cest, u 3,8 % v důsledku pneumonie a u 3,3 % v důsledku infekce horních cest dýchacích. Tromboflebitida v důsledku zavedení intravenózního katétru způsobuje horečku u 2 %, zánět podkožního tuku v místě vpichu břišní stěny během laparocentézy u 1 % pacientek. Infekce operační rány se vyskytuje u 1 % a postinjekční abscesy (intramuskulární podání progesteronu) u 0,5 %. Horečka neinfekčního původu u každé druhé pacientky s OHSS je pravděpodobně spojena s endogenními pyrogenními mechanismy. Byly popsány ojedinělé případy sepse u těžkého OHSS.
Na pozadí vývoje syndromu dochází k exacerbaci latentních chronických somatických onemocnění.
Co tě trápí?
Klasifikace
Neexistuje jednotná klasifikace syndromu ovariální hyperstimulace. Na základě klinických a laboratorních příznaků se rozlišují čtyři stupně závažnosti syndromu:
- Mírný OHSS. Břišní diskomfort, vaječníky do 8 cm v průměru s cystami nebo bez nich, laboratorní parametry jsou normální. Mírný OHSS se nazývá „kontrolovaná ovariální hyperstimulace“, protože tento stav je pozorován absolutně ve všech cyklech superovulační stimulace a v současné době není považován za patologický syndrom vyžadující léčbu.
- Středně těžký OHSS. Mírná bolest ve všech částech břicha, nevolnost, zvracení, průjem, vaječníky o průměru 8-12 cm s cystami, ultrazvukové a/nebo klinické příznaky ascitu, hematokrit nepřesahuje 45 %, leukocytóza - 10-16x10 9 /l, hyperkoagulace (D-dimer - více než 0,5 μg/ml, koncentrace fibrinogenu - více než 400 mg/dl, APTT, INR - v normálním rozmezí).
- Těžký OHSS. Hematokrit nad 45 %, leukocytóza 17-24x109 / l, hyperkoagulace (D-dimer nad 5 μg/ml, fibrinogen nad 600 mg/dl), vaječníky o průměru nad 12 cm s cystami, všechny klinické a laboratorní příznaky středně těžkého OHSS a napjatý ascites, hydrotorax, jaterní dysfunkce, oligurie [diuréza nižší než 0,5 ml/(kg h)].
- Kritický OHSS. Hematokrit nad 55 %, leukocytóza nad 25x109/l, napjatý ascites, bilaterální hydrotorax, hydroperikard, anasarka, zvětšené vaječníky až do 20-25 cm, oligurie nebo anurie, akutní selhání ledvin, tromboembolické komplikace, ARDS.
Syndrom ovariální hyperstimulace se také dělí na časný a pozdní.
Pokud se OHSS objeví v luteální fázi a nedojde k implantaci, syndrom náhle a spontánně vymizí s nástupem menstruace a zřídka dosáhne těžké formy. Pokud k implantaci dojde, nejčastěji se zhoršení stavu pacientky pozoruje během prvních 12 týdnů těhotenství. Pozdní OHSS je způsoben významným zvýšením hladiny hCG v krevní plazmě a obvykle je spojen s implantací a časným těhotenstvím.
Důsledky a komplikace
Komplikace syndromu ovariální hyperstimulace mohou vést k rozvoji tromboembolických komplikací. Příčina trombózy u OHSS zůstává neznámá, ale hlavní role v patogenezi tohoto stavu se připisuje vysokým koncentracím pohlavních hormonů, prozánětlivých cytokinů, hemokoncentraci a snížení VCP. Dlouhá doba hospitalizace, omezená motorická aktivita, snížený žilní návrat v důsledku zvětšení vaječníků, zvýšená aktivita koagulačních faktorů, inhibitorů fibrinolýzy a krevních destiček dále přispívají k vysokému riziku vzniku trombotických komplikací spojených s OHSS. Bylo prokázáno, že u 84 % pacientek s tromboembolickými komplikacemi, které vznikly po indukci ovulace a v programech asistované reprodukce, došlo k jejich rozvoji na pozadí těhotenství. V 75 % případů byla zaznamenána tvorba trombu v žilním řečišti s převažující lokalizací v cévách horních končetin, krku a hlavy (60 %). U řady pacientek byla diagnostikována spontánní arteriální trombóza lokalizovaná v mozkových cévách. Méně často byly tromby pozorovány ve stehenní, podkolenní, karotické, podklíčkové, kyčelní, ulnární, mezenterické tepně a aortě. Literatura uvádí pozorování vývoje okluze centrální retinální tepny se ztrátou zraku u OHSS. Výskyt plicní embolie u pacientů s OHSS a hlubokou žilní trombózou dolních končetin je 29 %, zatímco u žen s OHSS a hlubokou žilní trombózou horních končetin a arteriální trombózou je riziko této komplikace výrazně nižší a činí 4, respektive 8 %.
Závažné případy syndromu ovariální hyperstimulace mohou být doprovázeny komplikacemi vyžadujícími chirurgický zákrok - ruptura ovariální cysty a nitrobřišní krvácení, torze děložních přívěsků, mimoděložní těhotenství.
Diagnóza syndromu ovariální hyperstimulace
Diagnóza syndromu ovariální hyperstimulace se stanoví na základě anamnézy, komplexního klinického, laboratorního a instrumentálního vyšetření, které odhalí zvětšené vaječníky s mnohočetnými cystami, výraznou hemokoncentraci a hyperkoagulaci u pacientky, která v tomto cyklu využila asistované reprodukční technologie nebo kontrolovanou indukci ovulace k dosažení těhotenství.
Laboratorní výzkum
Klinický krevní test
Hematokrit nad 40 %, koncentrace hemoglobinu nad 140 g/l, leukocytóza do 50x10 9 /l bez posunu doleva, trombocytóza do 500-600x10 6 /l. Hemokoncentrace (hematokrit nad 55 %) naznačuje potenciální ohrožení života.
Biochemický krevní test
Nerovnováha elektrolytů, včetně hyperkalemie (více než 5,3 mmol/l) a hyponatrémie (více než 135 mmol/l), vedoucí ke snížení osmolarity plazmy. Hypoproteinémie (celkový protein více než 66 g/l), hypoalbuminémie (albumin méně než 35 g/l), vysoký C-reaktivní protein, zvýšené jaterní transaminázy až do 800 U/l, v některých případech zvýšená GGT nebo alkalická fosfatáza, u některých pacientů - zvýšená koncentrace kreatininu více než 80 μmol/l a močoviny více než 8,3 mmol/l.
 [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 20 ], [ 21 ], [ 22 ], [ 23 ]
Koagulogram
Zvýšené hladiny fibrinogenu nad 400 mg/dl, von Willebrandův faktor nad 140 %, snížené koncentrace antitrombinu III pod 80 %, D-dimer nad 0,5 mcg/ml. Normální hodnoty APTT, PTI, INR.
 [ 24 ]
[ 24 ]
Krevní imunoglobuliny
Snížená koncentrace IgG a IgA v krevní plazmě. Celkový rozbor moči. Proteinurie.
Analýza složení ascitické tekutiny
Vysoký obsah bílkovin (více než 42 g/l) a albuminu (více než 23 g/l), nízký počet bílých krvinek, relativně vysoký počet červených krvinek, vysoké koncentrace všech prozánětlivých cytokinů, C-reaktivní protein až 135 mg/l (normální 0-8,2 mg/l), globulinová frakce bílkovin.
 [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
[ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
Nádorové markery v krevní plazmě
Koncentrace CA-125, odrážející masivní proliferaci ovariální tkáně, dosahuje svých maximálních hodnot (až 5125 U/ml) ve 2. týdnu vývoje OHSS, kdy jsou oba vaječníky nejvíce zvětšené. Zvýšená hladina nádorového markeru přetrvává až 15–23 týdnů po objevení se příznaků syndromu ovariální hyperstimulace, a to i přes léčbu.
Prokalcitonin v krevním séru je stanoven u 50 % pacientů v rozmezí 0,5–2,0 ng/ml, což je považováno za středně závažnou systémovou zánětlivou reakci.
Mikrobiologický výzkum
Při vyšetření moči vylučované z pochvy a děložního čípku jsou izolovány atypické patogeny Pseudomonas, Proteus, Klebsiella, Enterobacter, E. coli v množství vyšším než 10 000 CFU/ml.
Instrumentální výzkum
Ultrazvuk pánevních orgánů
Zvětšené vaječníky o průměru od 6 do 25 cm s mnohočetnými cystami, děloha normální velikosti nebo zvětšená, přítomnost volné tekutiny v pánevní dutině a normální progredující jednočetné nebo vícečetné těhotenství.
Ultrazvuk břišních orgánů
Přítomnost volné tekutiny v břišní dutině v množství 1 až 5-6 litrů. Normální velikost a struktura jater nebo hepatomegalie. Echo známky biliární dyskineze. Při vyšetření ledvin je kalicho-pánvový komplex nezměněn.
Ultrazvuk pleurálních dutin
Přítomnost volné tekutiny EchoCG. Na pozadí hemodynamických poruch, snížení ejekční frakce, snížení enddiastolického objemu, snížení žilního návratu, v některých případech - přítomnost volné tekutiny v perikardiální dutině.
EKG
Porucha rytmu, jako je ventrikulární extrasystola, tachykardie, difúzní metabolické a elektrolytové změny v myokardu. Rentgen hrudníku. Provádí se při podezření na ARDS a tromboembolii. Charakteristickým rentgenovým nálezem u ARDS je výskyt vzoru „matného skla“ a difúzních multifokálních infiltrátů s poměrně vysokou hustotou (konsolidace) s dobře definovanými vzduchovými průduškami, tj. rozvoj rozsáhlého poškození plicního parenchymu. U plicní embolie rentgen odhalí vysokou polohu brániční kopule, diskoidní atelektázu, pleforii jednoho z plicních kořenů nebo „odříznutý“ kořen, vyčerpání plicního vzoru nad ischemickou oblastí plíce a periferní trojúhelníkový stín zánětu.
Indikace pro konzultaci s dalšími specialisty
Vzhledem k zapojení všech orgánů a systémů do patologického procesu je vyšetření terapeutem povinné. Při podezření na trombotické komplikace je nutná konzultace s cévním chirurgem. V případě výrazného hydrothoraxu je nutná konzultace s hrudním chirurgem, který rozhodne o provedení pleurální punkce.
Co je třeba zkoumat?
Jaké testy jsou potřeba?
Léčba syndromu ovariální hyperstimulace
Absence jasné koncepce patofyziologie OHSS znemožňuje provedení účinné, patogeneticky podložené léčby, která by umožnila účinně a rychle zastavit rozvoj syndromu a multiorgánových poruch doprovázejících těžké formy syndromu ovariální hyperstimulace. V současné době neexistuje specifická terapie pro syndrom ovariální hyperstimulace, takže léčebná opatření u těchto pacientek se omezují na patogenetickou terapii až do spontánní regrese syndromu, kdy koncentrace hCG v krevní plazmě klesá po dobu 7 dnů v cyklech, kde nedošlo k otěhotnění, nebo 10-20 dnů, když k otěhotnění došlo. Většina pacientek hospitalizovaných na jednotkách intenzivní péče je již přijata s diagnózou OHSS po ambulantní léčbě, která spočívá v denním hodnocení hmotnosti a diurézy, omezení nadměrné fyzické a sexuální aktivity, vydatném pití s přidáním roztoků bohatých na elektrolyty a pravidelných krevních testech. Diskuse o léčebné strategii pro tuto skupinu pacientek zahrnuje komplexní symptomatickou léčbu zaměřenou na prevenci rozvoje PRF obnovením CCP, eliminací hemokoncentrace, elektrolytové nerovnováhy, prevencí akutního selhání ledvin, ARDS a tromboembolických komplikací.
Fáze 1 - posouzení závažnosti stavu
Prvním krokem při určování taktiky léčby pacientky s ovariálním hyperstimulačním syndromem je posouzení hemodynamiky a respiračních funkcí. Je také nutné provést kompletní fyzikální vyšetření s důkladným studiem stavu končetin, oblasti hlavy a krku, aby se vyloučila hluboká žilní trombóza a zavedl periferní žilní katétr nebo katetrizace centrální žíly. Katetrizace podklíčkové žíly je nejvhodnější, protože riziko trombózy je v tomto případě nejnižší. Katetrizace močového měchýře je nutná k posouzení diurézy. Denně je nutné vyšetřovat klinické parametry krevních testů, elektrolyty v krevní plazmě, bílkoviny, aktivitu jaterních enzymů, kreatinin, hladiny močoviny a parametry koagulogramu. Provádí se ultrazvuk břicha k určení stupně zvětšení vaječníků a přítomnosti ascitu.
Fáze 2 - infuzní terapie
Léčba pacientů s OHSS by měla být zaměřena na udržení hemodynamiky a mobilizaci tekutiny obsažené v břišní dutině vytvořením negativní sodíkové a vodní bilance. Primárním cílem je nahradit objem cirkulující tekutiny, snížit hemokoncentraci a udržet dostatečnou renální filtraci. Pro infuzní terapii syndromu ovariální hyperstimulace se používají krystaloidní a koloidní roztoky.
Volba krystaloidního roztoku je dána elektrolytovou nerovnováhou. Při stanovení množství podávaných krystaloidů je nutné vzít v úvahu, že za podmínek generalizovaného poškození endotelu by měl být objem těchto roztoků 2–3krát menší než objem koloidních roztoků, protože převaha krystaloidů zhoršuje hromadění tekutiny v serózních dutinách a v některých případech vede k rozvoji anasarky.
Lékem volby pro obnovení a udržení intravaskulárního objemu u pacientů s OHSS je hydroxyethylškrob 130/0,42 denní objem - 25-30 ml/kg. Hydroxyethylškrob 200/0,5 lze také použít v základní terapii OHSS v objemu 20 ml/(kg x den). Může se však v těle hromadit a při dlouhodobém užívání může způsobit dysfunkci jater a zvýšit hladinu jaterních transamináz, někdy až na 800 U/l. U tohoto kontingentu pacientů je nevhodné používat hydroxyethylškrob 450/0,7 z důvodu vysokého rizika alergických reakcí, negativního vlivu na funkci ledvin a jater, zhoršení hemokoagulačních parametrů (prodloužení doby srážení krve, riziko hemoragických komplikací). Indikace pro použití dextranových roztoků jsou omezeny vysokou frekvencí alergických reakcí, negativním vlivem na hemostázový systém, uvolňováním von Willebrandova faktoru, indukcí prozánětlivé kaskády a absencí vlivu na reologické vlastnosti krve v použitých dávkách. Infuze dextranů za podmínek zvýšené kapilární propustnosti může vést k rozvoji tzv. dextranového syndromu, doprovázeného oparem, zhoršenou funkcí jater a ledvin a rozvojem koagulopatie. Želatinové roztoky také nejsou určeny k infuzní terapii u OHSS.
Při hypoproteinemii nižší než 25 g/l se používá 20% roztok albuminu, denní objem je 3 ml/kg. Doporučuje se používat pouze 20% roztok albuminu, protože onkotický tlak 20% roztoku je asi 100 mm Hg a onkotický tlak 5% roztoku je asi 20 mm Hg. Za podmínek vysoké permeability cévního endotelu vede infuze 5% roztoku albuminu, na rozdíl od 20% roztoku, k intenzivnější výměně s extravaskulárním poolem a prudkému zvýšení onkotického tlaku v intersticiu, což vede ke zvýšení intersticiální hyperhydratace plic.
Diuretika jsou opodstatněná v případě oligurie, periferního edému, dosažení hodnot hematokritu 36-38 %. Předčasné nebo nadměrné podávání diuretik může vyvolat zhoršení hypovolemie a hemokoncentrace, což zvyšuje riziko trombotických komplikací. Používá se hlavně furosemid - 20-40 mg jednou intramuskulárně nebo intravenózně pomalu po dobu 1-2 minut.
Principy infuzní terapie u syndromu ovariální hyperstimulace
Po podání počáteční dávky krystaloidních a koloidních roztoků se objem další infuzní terapie stanoví s ohledem na následující parametry: diuréza - méně než 1 ml/(kg h), hematokrit méně než - 40 %, střední arteriální tlak - více než 70 mm Hg, centrální žilní tlak - 8-10 mm H2O. Po dosažení stanovených parametrů se infuzní terapie ukončí. Celkový denní objem infuzních roztoků je vhodné podávat ve zlomcích během dne. Nedodržení těchto postupů vede k rozvoji hemodiluce, která vyvolává rychlou akumulaci tekutiny v serózních dutinách a zhoršování stavu pacientky. Typickou chybou při léčbě žen s OHSS je neodůvodněné prodlužování infuzní terapie po normalizaci hemodynamických parametrů a snaha o úplné zastavení rozvoje OHSS jako iatrogenního stavu.
Fáze 3 - prevence komplikací
Prevence trombózy a tromboembolie
Základem prevence trombotických komplikací u syndromu ovariální hyperstimulace je eliminace hemokoncentrace. Antitrombotická terapie je indikována, pokud se objeví laboratorní známky hyperkoagulace. K tomu se používá nízkomolekulární heparin (LMWH):
- vápenatá sůl nadroparinu (denní dávka - 100 anti-Xa IU/kg 2krát subkutánně),
- dalteparin sodný (100–150 anti-Xa IU/kg 2krát subkutánně),
- enoxaparin sodný (1 ml/kg/den) 1–2krát subkutánně).
Laboratorní monitorování - stanovení plazmatické anti-Xa aktivity 3 hodiny po podání nízkomolekulárního heparinu (LMWH), což umožňuje udržet účinnou dávku léku v bezpečném terapeutickém rozmezí a minimalizovat tak pravděpodobnost krvácení. Antitrombotika se podávají až do normalizace parametrů krevní srážlivosti. Monitorování se provádí stanovením koncentrace D-dimeru v plazmě kvantitativní metodou. Délka podávání LMWH se stanoví individuálně a v některých případech může překročit 30 dní.
Prevence infekčních komplikací
Vzhledem k pozitivnímu vlivu předepisování imunoglobulinových přípravků v prevenci sekundárních infekcí u jiných onemocnění doprovázených ztrátou proteinů lze očekávat účinnost této terapie i u pacientů s OHSS. Pro konečné potvrzení nebo vyvrácení této hypotézy z hlediska medicíny založené na důkazech je však nutné provést studie. V současné době je indikací pro empirickou antibakteriální terapii riziko sekundární infekce u pacientů v kritickém stavu nebo s nestabilní hemodynamikou. Empiricky zvolený lék se mění na základě výsledků bakteriologického vyšetření. Při předepisování empirické antibakteriální terapie je nutné se řídit informacemi o závažnosti onemocnění, rizikových faktorech infekce a charakteristikách antibiotické rezistence na dané JIP.
Nutriční podpora
Podává se perorálně všem pacientům s těžkým a kritickým OHSS. Je nutné dodržovat následující doporučení:
- energetická hodnota 25-35 kcal/(kgxden),
- glukóza - méně než 6 g/(kg x den),
- lipidy - 0,5-1 g/(kg x den),
- bílkoviny - 1,2-2 g/(kg x den),
- standardní denní sada mikroprvků a vitamínů.
Fáze 4 - chirurgické metody
Indikace pro laparocentézu u žen se syndromem ovariální hyperstimulace:
- progresivní tenzní ascites,
- oligurie méně než 0,5 ml/dkg/min),
- zvýšení koncentrace kreatininu nad 80 μmol/l nebo snížení jeho clearance,
- hemokoncentrace s hodnotou hematokritu vyšší než 40 %, která nelze korigovat léky.
Pro laparocentézu lze zvolit transabdominální nebo transvaginální přístup. Zvětšené vaječníky představují technické obtíže, a proto je použití ultrazvukové kontroly nesmírně důležité. Dlouhodobá drenáž břišní dutiny (transabdominální laparocentéza) od 14 do 30 dnů s porcovaným odstraňováním peritoneálního transudátu apyrogenním katétrem cystoFix® má řadu výhod, protože umožňuje vyhnout se jednorázové evakuaci velkého objemu peritoneálního transudátu, a tím eliminovat prudké výkyvy nitrobřišního tlaku, které způsobují hemodynamické poruchy, stabilizovat stav pacientky a vyhnout se opakovaným punkcím břišní dutiny za účelem odstranění ascitické tekutiny u této kategorie pacientů. Celkový objem evakuované ascitické tekutiny během léčby těžkého OHSS se může pohybovat od 30 do 90 litrů.
U pacientek s hydrotoraxem na pozadí syndromu ovariální hyperstimulace je opodstatněný vyčkávací přístup. Při vzniku hydrotoraxu se punkce pleurální dutiny provádí pouze v případě těžkého progresivního respiračního selhání.
Kritéria pro zahájení respirační podpory u těžkého a kritického syndromu ovariální hyperstimulace:
- nedostatek spontánního dýchání a patologické dýchací rytmy,
- pokles respiračního indexu na méně než 200 mm Hg,
- život ohrožující srdeční arytmie,
- přetrvávající tachykardie nad 120,
- těžká hypotenze,
- tachypnoe nad 40 let,
- zapojení pomocných dýchacích svalů.
V případě rozvoje ARDS a přechodu na umělou plicní ventilaci se používá následující:
- malé respirační objemy (6 ml/kg),
- inspirační tlak
- PEEP (>10 cm H2O),
- Používá se manévr alveolární náboru.
Chirurgická léčba syndromu ovariální hyperstimulace je opodstatněná pouze v případě akutní patologie torze ouška, ruptury ovariální cysty, krvácení z ovariální cysty. V případě torze ovarií je nejúčinnější laparoskopické rozvinutí vaječníku. Typickou chybou v léčebné strategii u pacientek s nekomplikovaným OHSS je urgentní operace a resekce asi 30-50 % ovariální tkáně nebo bilaterální ooforektomie.

