Lékařský expert článku
Nové publikace
T-buněčný lymfom: periferní, angioimunoblastický, nehodgkinský, anaplastický lymfom
Naposledy posuzováno: 04.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
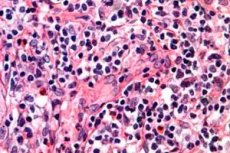
Rakovina je považována za jednu z nejnebezpečnějších lidských nemocí. A pokud si uvědomíte, že pod touto hroznou diagnózou se skrývá několik druhů smrtelných onemocnění, která zkrátila život mnoha lidem, pak se o tuto problematiku nevyhnutelně začnete zajímat, abyste se podobnému osudu vyhnuli. Vezměte si například jeden z nejnebezpečnějších typů rakoviny krve, postihující lymfatický systém a kůži, který se nazývá T-buněčný lymfom. Právě kvůli této patologii se mnoho starších lidí svého dlouho očekávaného důchodu nedožije nebo si ho užívají jen velmi krátkou dobu. I když, upřímně řečeno, do rizikové skupiny pro rozvoj této patologie by neměli být zahrnuti jen staří lidé.
Epidemiologie
Pokud jde o statistiky lymfomů, T-buněčný lymfom zaujímá významné místo mezi rakovinnými krevními patologií pozorovanými ve vyšším věku. Lze jej však jen stěží nazvat onemocněním starších lidí, protože případy onemocnění byly opakovaně zaznamenány i u dětí a dospívajících. Zároveň jsou k tomuto onemocnění náchylnější muži než ženy.
Epidermotropní povaha patologie naznačuje, že onemocnění je lokalizováno primárně v kůži, orgánových membránách a lymfatických uzlinách umístěných v jejich těsné blízkosti. Za nejčastější formu onemocnění je považován T-buněčný lymfom kůže, a zejména houbová mykóza.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
Příčiny T-buněčný lymfom
Lymfom je nádorový útvar sestávající z modifikovaných buněk lymfatického systému. V případě T-buněčného lymfomu se patologického procesu účastní T-buňky (T-lymfocyty), vyvíjející se v brzlíku z prethymocytů, které se nacházejí v červené kostní dřeni, odkud migrují do brzlíku.
T-lymfocyty jsou faktorem, který zajišťuje imunitní reakci těla na různé vnější vlivy a reguluje procesy probíhající uvnitř něj. Jakýkoli zánětlivý proces v těle tedy způsobuje redistribuci T-lymfocytů, které se hromadí v blízkosti léze podél lymfatického toku. Po ukončení zánětu lymfatické uzliny získají svou původní velikost a elasticitu. Bohužel se tak nestává vždy.
Vědci zatím nejsou připraveni dát úplnou odpověď na otázku, co způsobuje nekontrolované hromadění lymfocytů v jednom bodě bez zjevného důvodu a co způsobuje mutaci buněk lymfatického systému, které se začnou intenzivně dělit (proliferovat), což vede k nežádoucímu růstu tkání uvnitř těla. Nekontrolovaná proliferace buněk vede ke zvětšení velikosti lymfatických uzlin a orgánů, které jsou zásobovány mutovanými T-lymfocyty. To vše způsobuje nebezpečné poruchy ve funkci orgánů a žláz, což vede k úmrtí pacienta.
Většina vědců se přiklání k názoru, že T-buněčný lymfom je důsledkem nespecifikované leukémie. Leukémie je charakterizována výskytem modifikovaných buněk vytvořených z nezralých hemocytoblastů kostní dřeně, které jsou prekurzory krevních buněk. U T-buněčné leukémie jsou mutace pozorovány v lymfoblastech a prothymocytech, prekurzorech T-lymfocytů.
Takové maligní klony z červené kostní dřeně se mohou dostat i do brzlíku a odtud se ve formě mutovaných T-lymfocytů náchylných k nekontrolované proliferaci dostanou do lymfatického systému. T-buněčná leukémie typu 1 (také známá jako HTLV 1 – lidský T-lymfotropní virus 1), která patří do rodiny retrovirů, se tak stává nejpravděpodobnější příčinou rozvoje T-buněčného lymfomu.
Tato teorie však nevysvětluje malignizaci zralých T-lymfocytů, které zpočátku nebyly patogenní. Ukazuje se, že zažily negativní vliv jiných faktorů než viru HTLV 1, což vedlo k mutacím.
Jednou z teorií vzniku T-buněčného lymfomu je hypotéza o negativním vlivu některých virů (například herpes virů typu 6 a typu 4, viru hepatitidy, HIV) na kvalitu lymfocytů. Tyto viry se často vyskytují u pacientů s rakovinou krve, což znamená, že jejich vliv nelze vyloučit.
Vzhledem k tomu, že produkci T-lymfocytů řídí imunitní systém, může jakákoli odchylka v jeho práci vést ke zvýšené produkci T-lymfocytů z buněk kostní dřeně, které nedozrávají, a k větší pravděpodobnosti chromozomálních mutací v nich. Nedostatečná reakce imunitního systému na dráždivé látky se může projevit také akumulací rychle se dělících lymfocytárních klonů v epiteliálních vrstvách kůže, což vede k tvorbě mikroabscesů, které jsou pozorovány u T-buněčného lymfomu kůže.
Současně s proliferací lymfocytů dochází ke snížení aktivity buněk, které poskytují protinádorovou ochranu.
Lymfocyty a některé další buňky v těle jsou schopny produkovat speciální informační molekuly zvané cytokiny. Tyto molekuly, v závislosti na svém typu, zajišťují interakci mezi buňkami, určují jejich životnost, stimulují nebo inhibují buněčný růst, dělení, aktivitu a smrt (apoptózu). Zajišťují také koordinovanou práci imunitních, nervových a endokrinních žláz. Mezi cytokiny patří molekuly, které inhibují zánětlivé a nádorové procesy, a ty, které regulují imunitní odpověď. Snížení aktivity těchto molekul může otevřít cestu ke vzniku nádorů.
Rizikové faktory
Mezi rizikové faktory pro rozvoj T-buněčného lymfomu patří:
- Zánětlivé procesy v těle, které vyvolávají odpovídající reakci imunitního systému a vedou k hromadění lymfocytů v postižené oblasti.
- Přítomnost virové infekce v těle (herpes viry typu 1, 4 a 8, viry hepatitidy B a C, lymfocytární virus, HIV infekce a dokonce i Haliciobacter pylori).
- Nedostatečné fungování imunitního systému v důsledku dříve existujících mutací a strukturálních změn. Mluvíme o autoimunitních patologiích, zavedení imunosupresiv do těla, která potlačují fungování imunitního systému.
- Dlouhodobý kontakt s karcinogenními látkami.
- Dědičná predispozice a vrozené imunodeficience.
- Dlouhodobé vystavení ionizujícímu a ultrafialovému záření a některým chemikáliím, které způsobují mutace lymfocytů.
- Chronický průběh různých typů dermatóz (lupénka, atopická dermatitida atd.), vedoucí k prodloužené přítomnosti lymfocytů v postižené oblasti, což vyvolává snížení imunity a proliferaci maligních klonů v lokální oblasti. To může vést ke vzniku maligního procesu na kůži.
- Pokročilý věk.
Nejčastěji není rozvoj onemocnění způsoben jedním důvodem, ale kombinovaným účinkem několika faktorů. To může být důvod, proč se specifické projevy onemocnění pozorují především v dospělosti, poté, co je tělo dlouhodobě negativně ovlivňováno mnoha faktory.
 [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
Symptomy T-buněčný lymfom
Pokud hovoříme o příznacích onemocnění, je důležité si uvědomit, že rozmanitost typů T-buněčného lymfomu zanechá v každém konkrétním případě svůj vliv na klinický obraz onemocnění. Existují však i některé společné příznaky, které jsou charakteristické pro mnoho onkologických patologií.
První, i když nespecifické, příznaky vývoje onemocnění jsou považovány za:
- bezdůvodná ztráta chuti k jídlu, narušení trávicího procesu,
- úbytek hmotnosti, a to i přes skutečnost, že množství a kalorický obsah jídla neprošly významnými změnami,
- chronická slabost, snížený výkon,
- apatie vůči tomu, co se děje kolem,
- zvýšená reakce na stresové faktory,
- zvýšené pocení (hyperhidróza), zejména v noci,
- konstantní mírně zvýšená teplota (subfebrilní teploty se pohybují v rozmezí 37-37,5 stupňů),
- chronická zácpa, pokud je nádor lokalizován v pánevní oblasti,
Mezi specifické příznaky T-buněčného lymfomu patří:
- přetrvávající zvětšení a ztvrdnutí lymfatických uzlin,
- zvětšení vnitřních orgánů (nejčastěji jater a sleziny),
- zarudnutí a pálení kůže, výskyt rychle rostoucích lézí ve formě vředů, plaků, papulí,
- narušení struktury (destrukce) kostní tkáně.
Formuláře
Onemocnění může mít různý průběh, a proto se rozlišují následující formy patologie:
- Akutní forma.
Je charakterizován rychlým rozvojem onemocnění. Od objevení se prvních příznaků do úplného odhalení všech symptomů neuplyne více než 2 týdny. Takový průběh onemocnění je pozorován u více než poloviny všech pacientů s diagnózou T-buněčného lymfomu.
Zvětšení lymfatických uzlin u této formy patologie obvykle chybí. Smrt nastává do šesti měsíců od začátku onemocnění v důsledku komplikací, jako je zápal plic, infekce v postižených oblastech kůže, destrukce kostí s otravou těla produkty rozkladu, snížená imunita, leptomeningitida s duševními poruchami atd.
- Lymfomatózní forma.
Klinický obraz je podobný výše uvedenému. Jedním z příznaků patologie jsou však zvětšené lymfatické uzliny. Tento průběh onemocnění je pozorován u pětiny pacientů.
- Chronická forma.
Klinický obraz se plně rozvíjí déle a je méně výrazný. Nervový, trávicí a kosterní systém nejsou postiženy, pokud se onemocnění nestane akutním. Pacienti s patologií žijí přibližně 2 roky.
- Doutnající forma.
Nejvzácnější forma onemocnění, charakteristická pro 5 pacientů ze 100. Je zaznamenán malý počet mutovaných T-lymfocytů, proliferace probíhá pomaleji než u jiných forem lymfomu. Nicméně příznaky poškození kůže a plic jsou patrné. Očekávaná délka života pacientů je přibližně 5 let.
Budeme podrobněji hovořit o projevech T-buněčného lymfomu, zkoumat různé typy patologií a charakteristiky jejich průběhu.
Vzhledem k tomu, že se T-buněčné lymfomy mohou lišit nejen v lokalizaci patologického procesu, ale také ve vnějších projevech a mechanismu vzniku, je obvyklé je klasifikovat do následujících typů:
Příčinou vzniku těchto novotvarů jsou mutace zralých T-lymfocytů pod vlivem nepříznivých faktorů (viry, záření, popáleniny), v důsledku čehož získávají schopnost aktivně se množit a tvořit shluky mutovaných klonů v epidermální vrstvě.
Klinický obraz: výskyt různých kožních vyrážek (plaky, puchýře, skvrny, papuly atd.).
Patologie se obvykle vyskytuje ve 3 fázích. Na začátku onemocnění si pacienti všimnou výskytu skvrn podobných ekzému, které začínají svědit a olupovat se, poté se na jejich místě objevují plakovité útvary, které postupně rostou a vystupují nad povrch těla. Poté se mutantní klony cirkulující lymfatickým systémem připojují k „nesprávným“ lymfocytům v kůži, rakovina metastázuje, což vede k úmrtí pacienta během 2-5 let.
- Periferní T-buněčný lymfom.
Tento koncept zahrnuje všechny nádorové elementy tvořené T- nebo NK-lymfocyty (protizánětlivé elementy a přirozené zabíječe, které poskytují protinádorový účinek). Do procesu jsou zapojeny pouze zralé buňky náchylné k nadměrné proliferaci. Takové lymfomy se mohou tvořit v lymfatických uzlinách a na vnitřních orgánech v blízkosti postižených lymfatických uzlin. Ovlivňují kvalitu krve, stav kůže a kostní dřeně a vedou k destrukci kostní tkáně.
Klinický obraz: zvětšené lymfatické uzliny na krku, v tříslech a podpaží. Tento typ patologie je charakterizován nespecifickými příznaky výše popsaného onemocnění a některými nepříjemnými projevy spojenými se zvětšenými orgány (obvykle játry a slezinou). Pacienti zaznamenávají výskyt dýchacích potíží, opakující se bezdůvodný kašel, tíhu v žaludku.
Lékaři zřídka diagnostikují „periferní lymfom“, pokud nemohou patologii klasifikovat jako specifický typ. Periferní lymfom se vyznačuje akutním (agresivním) průběhem s tvorbou metastáz do jiných orgánů.
- Angioimunoblastický T-buněčný lymfom.
Jeho charakteristickým rysem je tvorba těsnění v lymfatických uzlinách s infiltrátem ve formě imunoblastů a plazmatických buněk. V tomto případě je struktura lymfatické uzliny vymazána, ale kolem ní se tvoří velké množství patologických cév, které vyvolávají vznik nových patologií.
Onemocnění má akutní průběh. Okamžitě se objevuje zvětšení různých skupin lymfatických uzlin, jater a sleziny, vyrážka na těle a další příznaky rakoviny. V krvi lze nalézt plazmatické buňky.
- T-buněčný lymfoblastický lymfom, který svým průběhem připomíná akutní T-lymfoblastickou leukémii.
Na vývoji nádorového procesu se podílejí T-lymfocyty nepravidelné struktury. Nemají čas dozrát, proto mají nedokonalé jádro, a proto se začínají rychle dělit a vytvářejí stejné nepravidelné struktury.
Jedná se o poměrně vzácnou patologii, která má poměrně dobrou prognózu, pokud je onemocnění zachyceno dříve, než postihne systém kostní dřeně.
T-buněčné lymfomy různých typů obvykle procházejí ve svém vývoji 4 fázemi:
- V první fázi patologie je pozorováno zvětšení pouze jedné lymfatické uzliny nebo lymfatických uzlin jedné skupiny.
- Druhá fáze je charakterizována zvětšením lymfatických uzlin různých skupin umístěných na jedné straně bránice.
- Třetí stádium onemocnění je indikováno, když jsou lymfatické uzliny zvětšeny na obou stranách bránice, což naznačuje šíření maligního procesu.
- Čtvrtou fází je šíření metastáz. Rakovina postihuje nejen lymfatický systém a kůži, ale šíří se i do vnitřních orgánů (ledviny, plíce, játra, gastrointestinální trakt, kostní dřeň atd.).
Čím dříve je tedy lymfom zjištěn, tím větší je šance, že se člověk s nemocí vyrovná. Ve 4. fázi jsou tyto šance prakticky sníženy na nulu.
Mediastinální T-buněčný lymfom
Počet případů rakoviny bohužel má tendenci rostoucí. Onkologické kliniky se každým rokem plní stále větším počtem pacientů, mezi nimiž lví podíl tvoří ti, u kterých je diagnostikován mediastinální T-buněčný lymfom.
Pro ty, kteří se v lékařské terminologii a lidské anatomii příliš nevyznají, vysvětlíme, že mediastinum není jeden z orgánů, je to oblast mezi hrudní kostí a páteří, kde se nacházejí všechny orgány hrudníku (jícen, průdušky, plíce, srdce, brzlík, pohrudnice, mnoho nervů a cév).
Pokud nekontrolované dělení T-lymfocytů vede k rozvoji nádoru v jednom z orgánů hrudníku, nazývá se to mediastinální lymfom. Jeho nebezpečí spočívá v tom, že se proces může rychle rozšířit do dalších orgánů. Koneckonců, rakovinné buňky se snadno pohybují podél lymfatického systému a omývají různé orgány (včetně těch postižených onemocněním) alespoň v rámci jedné skupiny lymfatických uzlin a dále.
Příznaky mediastinálního lymfomu jsou obecně typické pro všechny onkologické patologie (slabost, nevolnost, úbytek hmotnosti, dušnost atd.). Specifickým příznakem indikujícím lokalizaci patologického procesu je zvětšení lymfatických uzlin na hrudníku a v jeho okolí (krk, podpaží, třísla, břicho). Důležité je, že při tlaku na oteklé lymfatické uzliny pacient necítí bolest, což naznačuje nikoli zánětlivý proces, ale maligní proces v nich.
Mediastinální T-lymfom ve svém průběhu prochází ne 4, ale 5 fázemi:
- Výskyt několika podezřelých skvrn na kůži
- Počet kožních lézí se zvyšuje, ale lymfatické uzliny zůstávají nezměněny
- V oblasti skvrn se objevuje otok,
- Skvrny se začínají zanícovat a červenat,
- Proces se šíří dovnitř do orgánů mediastinální oblasti.
Mediastinální T-buněčný lymfom je nejčastěji diagnostikován u lidí středního a staršího věku a u těch druhých je závažnější a rychle metastázuje po celém těle.
 [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
Rozmanitost kožních T-buněčných lymfomů
Zvláštností tohoto typu lymfomu je, že nekontrolovaná buněčná proliferace nevzniká v lymfatických uzlinách a orgánech, ale v kůži, odkud se proces šíří do těla. Mezi kožními T-buněčnými lymfomy mohou existovat jak rychle rostoucí (agresivní) podtypy, tak i odrůdy s pomalým průběhem.
Lékaři klasifikují následující jako agresivní lymfomy, které rychle metastázují do jiných orgánů a žláz:
- Sezaryho syndrom, což je patologie, při které se zvyšuje hladina eosinofilů v krvi. V tomto případě jsou nutně přítomny 3 příznaky: erytrodermie (zarudnutí kůže s lamelárním olupováním, rozsáhlé červené vyrážky), lymfadenopatie (zvětšené lymfatické uzliny) a přítomnost specifických buněk se složenými jádry v krvi, které jsou detekovány během laboratorních testů a biopsie.
- Dospělý T-buněčný leukemický lymfom je kožní nádor způsobený retrovirem HTLV-1. Příznaky: léze kůže a lymfatických uzlin, zvětšení jater a sleziny (hepatosplenomegalie), úplná, nekompenzovaná resorpce kostní tkáně v důsledku metastáz (osteolýza).
- Nosní typ extranodálního T-buněčného lymfomu (polymorfní retikulóza). Vyvíjí se z NK-podobných T-leukocytů nepravidelného tvaru. Postihuje kůži, horní cesty dýchací (průdušky, průdušnici, plíce) a gastrointestinální trakt, struktury střední části lebky v oblasti obličeje (patro, nos, některé části centrálního nervového systému). Kožní léze ve formě pečetí (plaků) hnědomodrého zbarvení jsou pozorovány již ve 3. stádiu onemocnění.
- Periferní nespecifikovaný T-buněčný lymfom kůže. Charakterizován výskytem lézí v epidermálních vrstvách a zvětšením lymfatických uzlin, následně se proces může rozšířit hluboko do těla.
- Primární kožní agresivní epidermotropní CD8+ T-buněčný lymfom. Na kůži se tvoří polymorfní elementy (noduly, plaky, skvrny), často s ulceracemi uprostřed. Infiltrát se může nacházet také v plicích, u mužů varlatech, sliznicích a centrálním nervovém systému.
- Kožní γ/δ T-buněčný lymfom, u kterého se nekrotické uzliny a nádory objevují převážně na končetinách, někdy i na sliznicích. Kostní dřeň, lymfatické uzliny a slezina jsou postiženy jen zřídka.
Toto je neúplný seznam rychle rostoucích lymfomů, jejichž délka života pacientů není delší než 2 roky. Rychlý vývoj je typičtější pro periferní lymfomy. S největší pravděpodobností je to způsobeno tím, že pohyb lymfy je směrován z periferie do centra, což znamená, že „nemocné“ leukocyty jsou rychle dodávány do různých vnitřních orgánů, kde se mohou usadit a rychle se množit.
Pomalý postup procesu je pozorován u takových patologií, jako jsou:
- Mycosis fungoides, kterou si mnoho pacientů ani nespojuje s rakovinným nádorem kvůli její podobnosti s některými dermatologickými patologiemi. Příznaky: výskyt plaků různých tvarů a velikostí na kůži (někdy pokrytých šupinami a svědivých, které připomínají lupénku), které se postupně zvětšují a mění se v nádor. Dále se objevuje otok kůže, zvětšené lymfatické uzliny (lymfadenopatie), ztluštění kůže na dlaních a chodidlech (hyperkeratóza), vypadávání vlasů, zhoršení stavu nehtů, otok a vyvrácení očních víček, zvětšená játra a slezina.
- Primární anaplastický T-buněčný lymfom, což je jeden z podtypů patologie s obecným názvem „velkobuněčný lymfom“. Je charakterizován výskytem fialovočervených uzlíků různých velikostí (1-10 cm) na kůži. Může se jednat o jednotlivé vyrážky, ale poměrně častý je i výskyt velkého počtu uzlíků.
- Panikulitida-like T-buněčný lymfom subkutánní. Nádorový proces začíná v podkožní tkáni. Příznaky: zvýšené eosinofily v krvi, svědění a vyrážky na kůži, stálá horečka, zvětšená játra a slezina, zvětšené lymfatické uzliny, žloutenka, syndrom edému, úbytek hmotnosti.
- Primární kožní CD4+ pleomorfní T-buněčný lymfom. Infiltrát se skládá z malých a velkých buněk. Plakové a nodulární léze lze pozorovat na obličeji, krku a horní části trupu.
Tyto a některé další podtypy kožního T-buněčného lymfomu vám umožňují žít s tímto onemocněním 5 let nebo déle.
Komplikace a důsledky
Pokud jde o patologii T-buněčných nádorů, které jsou klasifikovány jako maligní non-Hodgkinovy lymfomy, není tolik děsivá samotná patologie, ale spíše její komplikace. V raných stádiích postihuje T-buněčný lymfom pouze kůži a lymfatický systém, což se projevuje drobným nepohodlím. Zvětšení velikosti nádoru a metastázy do jiných orgánů však postupně narušují fungování celého těla, což vede k úmrtí pacientů.
Značně zvětšená lymfatická uzlina může stlačovat horní dutou žílu, která zásobuje krví srdce, jícen a trávicí trakt, dýchací, močové a žlučové cesty, a omezovat tak pohyb tekutin, vzduchu a potravy jimi. Stlačení míchy vede k bolesti a zhoršené citlivosti končetin, což ovlivňuje jejich činnost.
Rakovinné buňky se mohou šířit lymfatickým systémem do kostí, mozku, míchy, kostí, jater a dalších orgánů, které jsou omývány lymfou procházející jednou ze skupin lymfatických uzlin. Nádor zvětšuje velikost orgánu, zmenšuje jeho vnitřní objem nebo ničí jeho strukturu, což nutně ovlivňuje jeho funkčnost.
Rozpad velkého množství nádorových buněk vede k intoxikaci těla se zvýšením teploty, slabostí a narušením funkce kloubů v důsledku hromadění kyseliny močové v nich (vzniká v důsledku rozkladu buněčného jádra).
Jakékoli onkologické onemocnění se vyskytuje na pozadí celkového snížení imunity, což umožňuje různým typům infekcí (bakterie, viry, houby) volně pronikat do těla. Lymfom tak může být komplikován infekčními onemocněními.
Důsledky T-buněčných lymfomů závisí na stupni malignity procesu, rychlosti jeho šíření, přesnosti diagnózy a včasnosti léčby.
 [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ]
[ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ]
Diagnostika T-buněčný lymfom
Navzdory podobnosti mezi mnoha typy T-buněčného lymfomu se mohou rysy jejich progrese a přístupy k jejich léčbě lišit. To znamená, že lékař musí k diagnóze onemocnění přistupovat obzvláště pečlivě, aby přesně určil jeho typ, stádium vývoje a vyvinul strategii pro boj s touto hroznou nemocí.
Diagnóza T-buněčného lymfomu, jako obvykle, začíná vyšetřením onkologem. Je velmi důležité informovat lékaře o všech příznacích a době jejich výskytu. To je nezbytné pro přesné určení stadia onemocnění a jeho prognózy. Za zmínku stojí i případy onkologických onemocnění v rodině.
Během vyšetření lékař palpuje zvětšené lymfatické uzliny a určuje stupeň jejich bolesti. U rakovinných patologií jsou lymfatické uzliny bezbolestné.
Pacient je poté odeslán na vyšetření. Nejprve je odeslán na krevní test (obecný a biochemický) a test moči, které umožňují odhalit zánětlivé procesy v těle, změny koncentrace různých krevních složek (například zvýšení eosinofilů), přítomnost cizích nebo modifikovaných složek a toxických látek.
Dále se provádí imunologický krevní test. Pokud taková analýza ukáže příliš málo IgG, existuje vysoká pravděpodobnost maligního nádorového procesu v lymfatickém systému. Krevní test na protilátky může prokázat přítomnost virů v těle, které mohou vyvolat rozvoj lymfomu.
Volitelně můžete v soukromých klinikách podstoupit komplexní molekulárně genetické vyšetření, které zahrnuje krevní a močové testy, PCR analýzu, testování hormonů, infekcí, virů atd., nebo ještě lépe screening rakoviny těla.
Dále se v případě kožních patologií odebere škrábání z postižené oblasti a v případě zvětšených lymfatických uzlin nebo podezření na poškození vnitřních orgánů se provede punkční biopsie. Získaný materiál se odešle k cytologické analýze.
Instrumentální diagnostika T-buněčného lymfomu zahrnuje:
- Rentgen,
- Počítačová a magnetická rezonance, která umožňuje vidět stav těla zevnitř z různých úhlů.
- Ultrazvuk břišní dutiny při podezření na mediastinální lymfom.
- Scintigrafie pro detekci metastáz a lézí kostní tkáně.
- Počítačová axiální tomografie.
V závislosti na typu T-buněčného lymfomu a jeho stádiu onkolog volí nejvhodnější diagnostické metody pro dané onemocnění.
Diferenciální diagnostika
Diferenciální diagnostika je důležitým bodem pro stanovení přesné diagnózy, zejména u kožních lymfomů, které se v mnoha ohledech podobají dermatologickým patologiím (například ekzému, psoriáze, dermatitidě), a patologiím doprovázeným lymfadenopatií. Poslední bod je velmi důležitý, protože zvětšení lymfatických uzlin může být maligní (u lymfomů) i benigní (při zánětlivých procesech v těle).
Kdo kontaktovat?
Léčba T-buněčný lymfom
Onkologické patologie nikdy nebyly považovány za snadno léčitelné, ale T-buněčný lymfom, navzdory veškeré nebezpečnosti situace, není důvodem k rezignaci. Schéma a ve větší míře i výsledek léčby vždy závisí na včasnosti protinádorových opatření a typu T-buněčné patologie.
Hlavní metody boje proti maligním lymfatickým novotvarům jsou:
- Systémová terapie chemickými léky, které zastavují růst nádoru (chemoterapie).
- Vystavení nádoru ionizujícímu záření (elektronová terapie, která je jedinou metodou fyzioterapeutické léčby maligních lymfomů).
- Užívání kortikosteroidů (protizánětlivá terapie),
- Užívání léků, které aktivují protinádorové procesy v těle (bioterapie). Léky se vyrábějí přímo z buněčných struktur pacienta.
- Transplantace kostní dřeně. V tomto případě se nejprve podává intenzivní chemoterapie (myeloablativní terapie), jejímž cílem je úplné zničení rakovinných buněk a potlačení imunitního systému, aby se zabránilo odmítnutí transplantátu, a poté se pacientovi podají zdravé kmenové buňky od dárce nebo jeho vlastní, odebrané před zahájením chemoterapie.
- Užívání léků, které stimulují imunitní systém, a vitamínů pro posílení imunity.
- Chirurgická léčba. Chirurgické odstranění nádoru se provádí pouze v případě izolovaných lézí, zejména pokud je nádorový proces diagnostikován v gastrointestinálním traktu. Aby se zabránilo recidivě nádoru po jeho odstranění, je indikována chemoterapie s několika protinádorovými léky současně (polychemoterapie).
Chirurgická léčba T-buněčného lymfomu není vždy opodstatněná. Zaprvé, ve většině případů se nachází několik lézí a migrace patologických buněk lymfatickým systémem přispívá k poměrně rychlému šíření onemocnění do jiných orgánů (metastázy), což někdy vyžaduje ne jednu, ale několik operací. A pokud vezmeme v úvahu, že rakovina výrazně oslabuje organismus, pak ne každý pacient vydrží ani jeden, natož několik chirurgických zákroků.
Přístup k léčbě se samozřejmě může lišit v závislosti na lokalizaci a prevalenci procesu. Pro léčbu mírné formy mycosis fungoides (erythematózní) jsou tedy indikovány kortikosteroidy a interferonové přípravky. Chemoterapie se nepředepisuje, ozařování se neprovádí.
U jiných forem kožních lymfomů z T-buněk lze předepsat jak systémovou, tak lokální léčbu. Lokální léčbu kožních rakovinných T-patologií lze provádět lékem ve formě gelu „Valchlor“ vyráběným v USA. Tento lék bohužel u nás stále není k dispozici.
Léčivou látkou léku je mechlorethamin. Léky s touto účinnou látkou (například „Embikhin“) se používají k systémové terapii T-buněčných forem rakoviny kůže. V rámci polychemoterapie lze také použít protinádorové látky jako „Vinblastin“, „Fludarabin“, „Dakarbazin“, „Chlorbutin“, „Adriamycin“, „Vinkristin“, „Cyklofosfamid“ a další.
V případě kožních patologií se také používají protinádorová antibiotika (například Rubomycin), kortikosteroidy (například Prednisolon, Triamcinolon) a fototerapie (obvykle PUVA terapie).
V bioterapii T-buněčných lymfomů lze použít jak preparáty pacientů s buňkami, tak monoklonální protilátky ve formě přípravků Rituxan, MabThera, Campath, Avastin a Bexar.
Léčba následků vysokodávkové myeloablativní terapie se provádí pomocí léků "Filstim", "Zarcio", "Neupomax" atd.
Léky lze podávat perorálně nebo intravenózně. Většina léků je určena k infuznímu podávání. Léčba by měla probíhat pod přísným dohledem onkologa.
Radioterapie T-buněčného lymfomu se obvykle provádí v délce 21–40 dnů. Ozařování je lokální, bez poškození jiných částí těla. Dobu a dávku záření určuje radiolog v závislosti na lokalizaci a stádiu nádorového procesu.
V počátečních stádiích patologie může být radioterapie předepsána jako nezávislá metoda léčby, poté se používá v kombinaci s chemoterapií.
U doutnajících forem T-lymfomu lékaři nespěchají s předepisováním konzervativní léčby a zaujímají vyčkávací přístup. Pacient je pravidelně sledován onkologem a v případě exacerbace mu bude předepsána účinná terapie v souladu s typem patologie.
Léky na T-buněčný lymfom
Za zmínku stojí, že léčba rakoviny jakékoli etiologie je vážný problém, kterým by se měli zabývat specialisté. Jaké druhy léků budou účinné pro konkrétní patologii a jaký léčebný režim použít, rozhoduje specializovaný lékař. Lékaři kategoricky nedoporučují předepisovat si léčbu sami.
V dnešní době existuje poměrně dost léků na léčbu nádorových onemocnění. Pokud mluvíme o jejich účinnosti, stojí za zmínku: včasné zahájení terapie ve většině případů dává pozitivní výsledky. Je zřejmé, že pokročilá stádia rakoviny jsou mimo síly ani chemoterapie. Navíc každý organismus je individuální a to, co přináší požadovanou úlevu jednomu, ne vždy pomáhá zachránit život jinému pacientovi.
Podívejme se jen na několik léků, které lékaři používají k léčbě T-buněčných lymfomů různého původu.
"Embikhin" je alkylační cytostatikum, jehož účinek je zaměřen na destrukci buněčné struktury klonů T-lymfocytů s genovými mutacemi.
Lék se podává intravenózně podle jednoho ze dvou schémat:
- Šoková metoda je určena pro 4denní chemoterapii. Pacientovi se lék podává jednou denně v dávce stanovené jako 0,1 mg na kilogram hmotnosti. Někdy se lék předepisuje jednorázově v plné dávce.
- Frakční metoda. Lék se podává 3krát týdně. Obvyklá dávka je 5-6 mg. Kúra zahrnuje 8 až 20 dávek.
Může být podán do pleurální a břišní dutiny.
Lék není předepsán pro komplikované případy onemocnění, těžkou anémii a některá onemocnění krve (leukopenie a trombocytopenie). Otázka možnosti užívání léku vyvstane také v případě těžkého poškození ledvin a jater, stejně jako kardiovaskulárních patologií.
Mezi časté nežádoucí účinky patří změny v krevních parametrech, příznaky anémie, gastrointestinální poruchy a někdy slabost a bolesti hlavy. Pokud se lék během injekce dostane pod kůži, může v místě injekce způsobit vznik infiltrátu a nekrózu tkáně. Závažnost hlavních nežádoucích účinků během intenzivní terapie je mnohem silnější než při frakčním podávání léku.
"Vinblastin" je protinádorové léčivo založené na alkaloidu barvínek. Má protinádorový účinek díky tomu, že blokuje dělení buněk.
Lék lze podávat pouze intravenózně, přičemž je třeba se vyhnout podkožnímu vniknutí. Dávka se volí v souladu se zvoleným chemoterapeutickým režimem. Standardní dávka je od 5,5 do 7,4 mg na 1 metr čtvereční tělesného povrchu (dětská dávka od 3,75 do 5 mg na 1 m²). Lék se předepisuje jednou týdně, někdy jednou za 2 týdny.
Existuje další schéma podávání, při kterém se léčba zahajuje minimální pediatrickou dávkou a postupně se zvyšuje na 18,5 mg na 1 m² těla. U dětí bude počáteční dávka 2,5 a maximální 12,5 mg na 1 m².
Průběh léčby lékem závisí na počtu bílých krvinek v krvi.
Lék se nepoužívá v případech závažného potlačení funkce kostní dřeně, infekčních patologií, během těhotenství a kojení. Lék nelze použít v případě přecitlivělosti na jeho složky.
Časté nežádoucí účinky: leukopenie a granulocytopenie. Poruchy jiných orgánů a systémů jsou pozorovány mnohem méně často.
"Rubomycin" je lék, který patří do kategorie protinádorových antibakteriálních látek, tj. současně bojuje s rakovinnými i bakteriálními buňkami.
Léčivo se také podává intravenózně, aby se zabránilo vzniku infiltrátu a nekrózy kožní tkáně. Léčivo se předepisuje na 5denní kúru, během níž pacient dostává lék v dávce 0,8 mg na 1 kg hmotnosti. Kúra se opakuje po 7-10 dnech. Nyní se lék předepisuje na dobu 3 až 5 dnů v dávce 0,5-1 mg na 1 kg hmotnosti denně. Dětská dávka je od 1 do 1,5 mg na 1 kg hmotnosti denně.
Existuje mnoho režimů léčby rakoviny, které používají lék v kombinaci s jinými protinádorovými látkami, u kterých se může lišit dávkování a frekvence podávání.
Kontraindikace užívání léku jsou závažné patologie srdce, cév, jater a ledvin, potlačení funkce kostní dřeně, období těhotenství a kojení. U akutních infekčních patologií existuje riziko vzniku různých komplikací. Je zakázáno pít alkohol.
Nejčastějšími nežádoucími účinky jsou granulocytopenie a trombocytopenie (snížení koncentrace granulocytů a krevních destiček v krvi).
„Campas“ je lék na bázi monoklonálních protilátek, které se vážou na lymfocyty a rozpouštějí je, zatímco kmenové buňky kostní dřeně zůstávají nedotčeny, což znamená, že produkce T-lymfocytů netrpí. Zralé a maligní lymfocyty odumírají.
Lék se do těla podává infuzí a proces intravenózní infuze je dlouhý a trvá nejméně 2 hodiny. Aby se předešlo alergickým reakcím a bolesti, před podáním se užívají analgetika a antihistaminika.
Lék se podává po dobu 3 dnů podle schématu se zvyšujícím se dávkováním: 3, 10 a 30 mg, přičemž se neustále sleduje reakce těla na lék. Poté se lék podává obden po dobu 1-3 měsíců. Dávkování zůstává maximální - 30 mg denně.
Pokud je lék špatně snášen a objeví se nežádoucí účinky, dávka se postupně zvyšuje až po návratu reakce na lék k normálu.
Lék je zakázán pro použití u pacientů v akutním stádiu infekční patologie systémové povahy, včetně případů HIV infekce, nádorů nelymfocytární povahy, během těhotenství a kojení, v případě přecitlivělosti na složky. Lék se přeruší, pokud se objeví toxické reakce nebo další progrese onemocnění.
O vlivu léku na tělo dítěte nejsou dostatečné informace.
Nejčastějšími nežádoucími účinky léku jsou: zimnice, horečka, únava, snížený krevní tlak, bolesti hlavy. Mnoho lidí pociťuje gastrointestinální reakce ve formě nevolnosti, někdy se zvracením, a průjmu, změny ve složení krve (snížené hladiny granulocytů a krevních destiček, anémie), hyperhidróza, alergické reakce. Může se také rozvinout sepse, herpes simplex a pneumonie. Pacienti poměrně často uvádějí pocit dušnosti (dyspnoe).
"Neupomax" je lék, který stimuluje produkci leukocytů, jehož účinnou látkou je filgrastim.
Podávání vysokých dávek chemoterapeutických léků před transplantací kostní dřeně často vede ke snížení produkce bílých krvinek, což je nutné před zákrokem upravit. Stejný jev lze pozorovat i po konvenční chemoterapii. Proto se pacientům s neutropenií (nedostatečnou tvorbou neutrofilních bílých krvinek) předepisují léky na bázi filgrastimu.
Léčba se předepisuje jeden den po chemoterapii v dávce 5 mcg denně. Léčba se podává subkutánně. Průběh léčby není delší než 14 dní. Terapie pokračuje, dokud není dosaženo optimálního počtu neutrofilů v krvi.
Při myeloablativní terapii se lék předepisuje v dávce 10 mcg po dobu 4 týdnů. Podává se intravenózně kapačkou.
Lék se nepoužívá při těžké vrozené neutropenii (Kastmannův syndrom) a přecitlivělosti na složky léku. Opatrnosti je třeba u srpkovité anémie.
Mezi nežádoucí účinky léku patří: dyspeptické příznaky, myalgie a artralgie, zvětšená játra a slezina, infiltrát v plicích, bronchiální křeče a dušnost. Někdy se také pozoruje snížení hustoty kostí, prudké zvýšení krevního tlaku, zvýšená srdeční frekvence, otok obličeje, krvácení z nosu, slabost. V některých případech se pozorují změny ve složení krve: snížení hladiny krevních destiček a zvýšení leukocytů (trombocytopenie a leukocytóza). V moči se mohou nacházet bílkoviny a krev (proteino- a hematurie).
 [ 54 ], [ 55 ], [ 56 ], [ 57 ], [ 58 ]
[ 54 ], [ 55 ], [ 56 ], [ 57 ], [ 58 ]
Alternativní léčba rakoviny
Zdá se, že existují účinné metody boje proti rakovině (stejné ozařování a chemoterapie) a existuje dostatek léků schopných zabíjet maligní buňky, ale ne každý si takovou léčbu může dovolit. Navíc metody tradiční medicíny zanechávají mnoho nových problémů, které je opět nutné léčit.
Například důsledky chemoterapie se mohou projevit v podobě alopecie (aktivní vypadávání vlasů), přibývání na váze v důsledku zvýšené chuti k jídlu, poruch srdečního rytmu a rozvoje srdečního selhání. V některých případech se k existující diagnóze přidává nová (obvykle jiný typ rakoviny krve). U mužů může chemoterapie ohrozit neschopnost mít děti (neplodnost).
Komplikace po radioterapii také nejsou neobvyklé. Může se jednat o sníženou funkci štítné žlázy (obvykle se rozvíjí hypotyreóza), rozvoj radiační pneumonitidy, charakterizované jizvami v plicní tkáni, zánět střev nebo močového měchýře (kolitida a cystitida), nedostatečnou produkci slin a radiační popáleniny.
Ukazuje se, že jednu věc léčíme, druhou mrzačíme. Současný stav a vysoké náklady na léčbu T-buněčného lymfomu a dalších onkologických patologií nutí lidi hledat stále nové a nové metody léčby této hrozné nemoci.
Na internetu je mnoho příspěvků o léčbě rakoviny alternativními metodami. Někteří lidé odmítají lidovou léčbu s odvoláním na to, že nezachránila životy jejich přátel, zatímco jiní ji aktivně používají a dosahují dobrých výsledků. Nebudeme se stavit na žádnou stranu, ale poskytneme pouze několik informací o lécích používaných mimo onkologickou nemocnici.
Mnoho zastánců alternativní léčby rakoviny (včetně mnoha lékařů!) se shoduje na tom, že příčinou vzniku zhoubných nádorů je kyselé prostředí těla, kterému chybí kyslík pro normální fungování buněk. Pokud zvýšíte hladinu pH vnitřního prostředí, zlepší se buněčné dýchání a zastaví se buněčná proliferace. Ukazuje se, že produkty, které snižují kyselost těla a zlepšují zásobování buněk kyslíkem, mohou zastavit rozvoj zhoubných procesů.
Zvláštní roli v tomto ohledu hraje produkt, který je přítomen prakticky v každé kuchyni – jedlá soda. Jako alkálie je schopna snižovat kyselost jakéhokoli prostředí, včetně vnitřního prostředí těla. Soda se doporučuje užívat jak perorálně (alkalizuje gastrointestinální trakt, v určitém množství se dostává do krve), tak i ve formě injekcí, což umožňuje, aby se alkálie dostala krví do všech koutů těla. Doporučuje se však sodu předem uhasit vroucí vodou.
Podle metody italského lékaře (!) Tulia Simonciniho by se soda měla užívat dvakrát denně půl hodiny před jídlem (dávku postupně zvyšovat z 1/5 na 2 čajové lžičky), zředit horkou vodou a zapít sklenicí tekutiny (voda, mléko). Je nutné, aby roztok sody přišel do přímého kontaktu s rakovinnými buňkami, proto se k léčbě různých typů rakoviny používají také pleťové vody, inhalace, injekce a sprchy.
Jedním z příznivců této metody léčby rakoviny je náš krajan profesor Ivan Pavlovič Neumyvakin, který vyvinul systém léčby různých typů rakoviny pomocí sody a peroxidu vodíku. V tomto případě se nepoužívá čistý peroxid, ale jeho roztok (na 50 ml vody se odebírá 1 až 10 kapek 3% peroxidu vodíku). Lék se užívá třikrát denně hodinu před jídlem, přičemž se počet kapek peroxidu každý den zvyšuje o 1 kapku (první den - 1 kapka, druhý - dvě atd.). Po 10 dnech léčby se dělá 5denní přestávka.
Mimochodem, aby se snížila kyselost vnitřního prostředí a zablokovala cesta rakoviny, vědci, kteří jsou zastánci alkalizace těla, doporučují věnovat zvláštní pozornost stravě, protože naše strava obsahuje produkty, které mohou pH buď zvýšit, nebo snížit. Mezi alkalizující produkty patří zelenina, ovoce (kromě velmi sladkých), sušené meruňky, mandle, mléko a mléčné výrobky, bobule, zelenina. Maso, klobásy a uzené maso, ryby a mořské plody, vejce, pečivo, hroznová šťáva, džem, zavařeniny naopak zvyšují kyselost těla. Mimochodem, citron bez cukru je považován za alkalizující produkt, i přes svou kyselost, ale pokud ho jíte s cukrem, jeho účinek bude opačný.
Zajímavá je taková metoda boje proti rakovině, jako je pití šťávy z červené řepy, která také zlepšuje buněčné dýchání a je schopna zastavit růst a vývoj rakovinných buněk. A pokud vezmeme v úvahu i bohaté vitamínové a minerální složení této jasně červené kořenové zeleniny, pak můžeme s jistotou říci, že léčba s její pomocí pomůže posílit imunitní, nervový a další systémy těla. A to dá tělu možnost samostatně bojovat s různými nemocemi, včetně rakoviny.
Užívání šťávy z červené řepy se dobře kombinuje s tradičními léčbami a dokonce snižuje jejich negativní účinky. Existují však také informace o léčbě rakoviny pouze šťávou z červené řepy, což je mnohem levnější než léčba v onkologické nemocnici.
K léčbě používejte čerstvě vymačkanou šťávu, uchovávanou v lednici alespoň 2 hodiny, vyrobenou z pestrobarevných stolních odrůd. Pro dosažení dostatečného protinádorového účinku je třeba během dne vypít 600 ml šťávy. Šťávu pijte mírně ohřátou půl hodiny před jídlem. Můžete ji smíchat s mrkvovou šťávou.
Šťávu z červené řepy pijte denně po malých doušcích, 100 ml na dávku. Léčba je dlouhá (1 rok nebo déle). Pro stabilizaci stavu pijte 1 sklenici šťávy denně.
Je také užitečné jíst vařenou řepu, protože při krátkodobém tepelném ošetření prakticky neztrácí své prospěšné vlastnosti.
Mimochodem, lidoví léčitelé si ne nadarmo vybrali červenou řepu. Její protinádorové vlastnosti uznává i oficiální medicína. Jeden z protinádorových léků byl dokonce vyvinut na bázi červené řepy.
Mnoho rostlin má také protinádorové vlastnosti a ačkoli se bylinná léčba T-buněčného lymfomu a dalších typů rakoviny nerozšířila, existují pozitivní recenze na tuto léčbu.
I v oficiální medicíně jsou rostliny obsahující karyoklastické jedy schopné zabíjet patogenní buňky uznávány jako protinádorové látky. Mezi takové jedy patří alkaloidy, laktony a srdeční glykosidy obsažené v mnoha rostlinách:
- obsahující alkaloidy: Colchicum lucidum a Colchicum magnificum (hlízy), vlaštovičník, dřišťál, routa, pelyněk, tuhovec žlutý a některé další,
- obsahující lakton: Podophila peltata a himálajská podophila, eucommie, helenium, vernonia mandloň, gaillardia.
- Obsahující srdeční glykosidy: bělohlavý kůň, arónie dvoudomá a černá, šílená okurka, kolokvint, léčivý avran atd.
Je důležité si uvědomit, že výše uvedené rostliny obsahují toxické látky, což znamená, že jejich dávkování je přísně omezené.
Plody japonského pagodovce, semena ředkvičky, jetel, bezinka a tužebník jsou také známé svými protizánětlivými a protinádorovými účinky. A jako imunomodulátory pro T-buněčný lymfom můžete použít extrakty z ženšenu, echinacey a eleutherococcus. Pozadu nezůstávají ani takové oblíbené rostliny, jako je kopřiva, měsíček lékařský, jitrocel, pampeliška a sled.
Pokud jde o homeopatii, ta sice nezaručuje úplné vyléčení agresivních maligních nádorů, ale některé z jejích léků jsou vhodné jako doplňkové a preventivní. Pokud se tedy po tradiční léčbě maligního lymfomu objeví exacerbace, může homeopatický lékař předepsat dlouhodobé užívání homeopatických přípravků Barium carbonicum (5 granulí pod jazyk 2krát denně) a Conium (7 granulí před spaním).
Carcinosinum a Phytolacca se osvědčily jako účinné protinádorové léky a Echinacea compositum, Mucosa compositum, Edas-308, Galium-Hel a další homeopatické léky se používají jako imunostimulanty.
Prevence
Problematika prevence rozvoje onkologických patologií s vysokou úmrtností, mezi které patří i T-buněčný lymfom, je poměrně složitá. Upřímně řečeno, vědci stále neznají jasnou odpověď na otázku: jak předcházet vzniku rakoviny.
Pokud vezmeme v úvahu faktory, které zvyšují pravděpodobnost vzniku onkologických patologií, můžeme pochopit, že ne všechny z nich lze z našich životů vyloučit. Lidé s dědičnou predispozicí a imunodeficiencí budou muset vynaložit velké úsilí, aby se vyhnuli osudu příbuzných s onkologickými onemocněními.
Je důležité si uvědomit, že riziko vzniku rakoviny je nižší u lidí, kteří včas léčí zánětlivé patologie (včetně dermatologických), čímž předcházejí jejich chronicitě, nepracují s karcinogeny, žijí v ekologicky čisté oblasti a nejsou vystaveni záření. To znamená, že je třeba o čem přemýšlet, protože v sázce je váš život.
Léčba stavů, které se mohou vyvinout v rakovinu (prekancerózní stavy), hraje také obrovskou roli v prevenci rakoviny. Fytoterapeuti dokonce vyvinuli bylinnou směs, která zabraňuje nekontrolovanému dělení buněk. Obsahuje: listy kopřivy dvoudomé a jitrocele po 5 g, květy tužky a březové jehnědy po 10 g, lékořici (kořeny) v množství 3 g.
Důkladně promíchejte rozdrcené suroviny, vezměte 10 g směsi a zalijte 1 šálkem vroucí vody, poté nechte louhovat ve vodní lázni asi 20 minut. Po přecezení se ukáže, že sklenice není plná. Je třeba ji doplnit vroucí vodou.
Výsledný nálev by se měl pít denně 3krát denně. 1 sklenice léku stačí na 1 den. Měl by se pít půl hodiny před jídlem po dobu 1 nebo 2 měsíců.
Ať už je to jakkoli, je lepší podniknout veškerá opatření k prevenci rakoviny, než pak zuřivě bojovat o život po slyšení hrozné diagnózy.
Předpověď
Prognóza T-buněčného lymfomu není příliš slibná, zejména u jeho agresivních typů, s nimiž někdy prostě není čas bojovat. Čím dříve je onemocnění odhaleno, tím větší je šance na jeho porážku. Pokud je onemocnění zachyceno v první fázi jeho vývoje, šance na přežití dalších 5 nebo více let je 85-90 %, v závislosti na typu patologie a věku pacienta.
Prognóza je nejhorší u angioimunoblastických a T-lymfoblastických lymfomů, pokud se proces rozšířil do kostní dřeně a dalších orgánů. U angioimunoblastického T-buněčného lymfomu pacienti obvykle umírají po 2–3 letech a jen o něco více než 30 % se dožívá vyššího věku. Zlepšení stavu u komplikovaného lymfoblastického lymfomu lze pozorovat pouze u pětiny pacientů. Pokud se však s léčbou onemocnění začne v rané fázi, je prognóza ve většině případů poměrně příznivá.
Pokud jde o mycosis fungoides, vše závisí na formě a stádiu patologie. Klasická forma se vyznačuje nejlepší prognózou. Včasná léčba při absenci komplikací může pacientům prodloužit život o dalších 10 nebo více let. U komplikovaných patologií se délka života zkracuje na 2-5 let. U Vidal-Brockovy formy však většina pacientů zemře do jednoho roku.
T-buněčný lymfom, stejně jako jiné rakovinné patologie, se živí naším strachem. Proto prognóza života do značné míry závisí na postoji pacienta. V lékařské praxi se vyskytly případy „zázračného“ uzdravení, kdy se lidé, kteří byli na pokraji hrobu a kterým lékaři již nemohli pomoci, uzdravili jen proto, že věřili v možnost porazit smrtelnou nemoc. Ať už se okolnosti vyvíjejí jakkoli, nikdy byste se neměli vzdávat, protože život je pro člověka největší hodnotou a stojí za to za něj bojovat.
 [ 65 ]
[ 65 ]

