Lékařský expert článku
Nové publikace
Lupénka u dětí
Naposledy posuzováno: 04.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
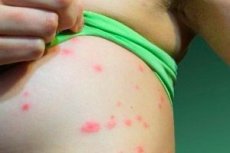
Chronické papulo-skvamózní zánětlivé onemocnění kůže, jako je lupénka, se rozvíjí v jakémkoli věku a lupénka může začít i u dětí.
Předpokládá se, že tato geneticky podmíněná dermatologická patologie má autoimunitní nebo imunitně zprostředkovanou povahu. To znamená, že se nejedná o infekci, ale o druh dermatózy, a nakazit se lupénkou je nemožné. Podle MKN-10 je lupénka klasifikována jako třída XII (onemocnění kůže a podkožní tkáně) a má kód L40.0-L40.9.
Epidemiologie
Lupénka u dětí je mnohem méně častá než u dospělých. V různých mezinárodních studiích se odhady prevalence této kožní patologie u dětí pohybují od 0 do 2,1 % nebo v rozmezí 1 % (u dospělých - od 0,9 do 8,5 %).
Podle Národní nadace pro psoriázu (NPF) se psoriáza objeví před dosažením věku 10 let přibližně u 10–15 % pacientů. Onemocnění obvykle začíná mezi 15. a 40. rokem věku (stejně u obou pohlaví).
Pokud jde o geografickou epidemiologii, počet pacientů se zvyšuje s tím, jak se člověk pohybuje od rovníku na sever.
Kromě toho, jak poznamenali odborníci z Asociace dětské psoriázy (USA), celosvětově má téměř 48 % dětí s psoriázou nadváhu, což může naznačovat určitou roli obecných metabolických poruch v etiologických faktorech tohoto onemocnění.
Jiná studie ukázala, že vulgární plaková psoriáza tvoří více než 62 % případů, guttátová psoriáza - 26 %, pustulární psoriáza - 10 %, erytrodermická psoriáza - ne více než 5 %. Současně se vyrážky na pokožce hlavy vyskytují u 57–65 % pacientů a poškození nehtových plotének - u každé třetiny.
Příčiny lupénky u dítěte
Vědci dosud neidentifikovali přesné příčiny lupénky u dětí a dospělých, ale etiologie tohoto onemocnění je spojena s kombinací imunitních, genetických, psychogenních a environmentálních faktorů.
Existují určité dědičné rizikové faktory pro rozvoj lupénky u dítěte. Podle Mezinárodní federace asociací pro lupénku (IFPA) má asi 2–4 % světové populace nějakou formu lupénky, ale toto onemocnění je u kojenců a malých dětí diagnostikováno jen zřídka. Podle některých odhadů se u třetiny dospělých pacientů patologie začala projevovat přibližně ve věku 16–20 let. A dermatologové tvrdí, že pokud má jeden z rodičů lupénku, existuje 10–15% šance, že se toto onemocnění rozvine i u dítěte. A pokud je lupénka u obou rodičů, toto riziko se zvyšuje na 50–70 %. Je třeba poznamenat, že pokud se lupénka rozvine u dětí se zdravými rodiči, pak existuje 20% šance, že se lupénka může rozvinout i u bratra nebo sestry (funguje zde princip střídání generací s rodinným sklonem k nemocem).
U dospělých i dětí mohou být spouštěči tohoto chronického onemocnění faktory, jako je psychický stres, deprese, fyzická přetíženost, užívání některých léků a náhlé změny klimatických podmínek (zejména chladné a suché počasí).
Lupénka se často může projevit po streptokokové infekci (faryngitida, tonzilitida, otitida) a tento typ je u dětí známý jako guttátní psoriáza.
Zvláštností lupénky u dětí je navíc to, že se na poraněné oblasti kůže (v místě řezných ran, škrábanců, odřenin, podráždění atd.) objevují psoriatické skvrny (plaky). V dermatologii se tento jev nazývá izomorfní provokující reakce nebo Koebnerův fenomén.
Patogeneze
Patogeneze lupénky spočívá v urychlené proliferaci keratinocytů - tvorbě nových buněk v bazální a suprabazální vrstvě epidermis. Pro regeneraci kůže je nezbytná neustálá přirozená obnova keratinocytů a jejich migrace do stratum corneum, ale když se rychlost tohoto procesu zvýší 6-8krát, dochází k "nadprodukci" nových kožních buněk, a ty se pak hromadí ve stratum corneum, což se projevuje charakteristickými ztluštělými skvrnami na kůži a jejich zvýšenou deskvamací (olupováním).
Jen málo lidí nyní pochybuje o tom, že se jedná o autoimunitní reakci způsobenou zánětlivou kaskádou v dermis, do které jsou zapojeny dendritické buňky, mononukleární fagocyty, intraepidermální makrofágy a T-lymfocyty. Imunitní buňky, které vnímaly kožní buňky jako antigen, se přesouvají z dermis do epidermis a vylučují zánětlivé cytokiny – interleukiny a tumor nekrotizující faktor alfa. V reakci na to začíná abnormální proliferace keratinocytů a další syntéza keratinu – aby se nahradily poškozené buňky a izolovaly je od okolních tkání.
V patogenezi psoriázy specialisté také sledují zřetelné narušení struktury tkáně a syntézy keratohyalinu, proteinu granulární vrstvy epidermis, který zajišťuje normální proces keratinizace.
Také spojuje příčiny lupénky u dětí a dospělých s genetickými aberacemi téměř 20 lokusů (PSORS) na různých chromozomech zodpovědných za diferenciaci leukocytových T buněk, interleukinů a jejich receptorů.
Symptomy lupénky u dítěte
Hlavní příznaky psoriázy u dětí se neliší od příznaků této patologie u dospělých a závisí na jejím typu.
Typy nebo klinické varianty psoriázy, které lze diagnostikovat v dětství: guttátová, plaková, inverzní (reverzní), pustulózní, psoriatická erytrodermie (nebo erytrodermická psoriáza), psoriatická artritida.
Podle dermatologů je skvrnitá neboli kapkovitá psoriáza u dětí častější než jiné typy. A její první příznaky se objevují na kůži končetin, hlavy a těla náhle - ve formě malých červených uzlíků, které se začínají olupovat a mohou způsobovat svědění.
Druhým nejčastějším onemocněním v dětství nebo dospívání je plaková (běžná) psoriáza. V těchto případech se počáteční stádium psoriázy u dětí projevuje tvorbou suchých, mírně vystupujících načervenalých skvrn (plaků) na loktech a kolenou, rychle pokrytých vrstvou bělavě stříbrných šupin. Viz - Příznaky psoriázy
Plaky se zvětšují, šupinatá vrstva (složená z odumřelých kožních buněk) se stává silnější; po celém těle a na pokožce hlavy se objevují nové skvrny, často symetricky umístěné. Mohou svědit, šupinatá „kůrka“ na nich může praskat a způsobovat mírnou bolest; kůže pod nimi se pokryje vyčnívajícími mikroskopickými kapénkami krve. Nehtové ploténky se zmatní a drolí se a může dojít k jejich částečnému odloučení (onycholýza).
Některé klasifikace rozlišují mezi seboroickou formou onemocnění a psoriázou nehtů, ačkoli psoriáza na hlavě u dítěte, stejně jako psoriáza nehtů u dětí, jsou pouze lokálními příznaky plakové varianty onemocnění.
Existuje inverzní psoriáza, při které se plaky neobjevují na extenzorové části loketních a kolenních kloubů, ale na hladkých plochách a v kožních záhybech. Tento typ se projevuje jako psoriáza u dětí mladších jednoho roku, lze jej také definovat jako plenkovou psoriázu. Tato forma se velmi často zaměňuje s běžnou nebo exfoliativní dermatitidou, pemfigem novorozenců nebo opruzeninami, protože psoriáza je extrémně vzácné onemocnění u kojenců, zejména pokud se nevyskytuje v rodinné anamnéze. Vyrážka v oblasti plenek má vzhled červených lesklých skvrn, jasně ohraničených od zdravé kůže.
Mezi klinické formy, které se v dětství objevují extrémně vzácně, patří:
- erytrodermická psoriáza (psoriatická erytrodermie) - silné zarudnutí podobné popáleninám, které pokrývá většinu nebo celé tělo; generalizovaná hyperémie může být doprovázena intenzivním svěděním, hmatovou bolestivostí kůže a horečkou;
- pustulární psoriáza - vyrážky ve formě puchýřů s hnisavým exsudátem, exsudativní vyrážka, která se rychle zvětšuje a slévá do pevných skvrn (v tomto případě se puchýře často objevují na chodidlech a dlaních). U této formy mohou příznaky psoriázy u dětí zahrnovat subfebrilní teplotu, ztrátu chuti k jídlu, svalovou slabost;
- artropatická psoriáza nebo psoriatická artritida - otok kloubů, jejich ztuhlost, bolest (obvykle na pozadí plakových vyrážek, ale možné i před objevením kožních příznaků).
Etapy
Rozlišují se následující fáze imunitně-zánětlivého procesu u psoriázy: progresivní, stacionární a regresivní. Všechny se postupně střídají.
Akutní progresivní stadium je charakterizováno výskytem nových vyrážek a ty, které již existují, se zvětšují a stávají se šupinatým. Plaky mají navíc jasné hranice ve formě červeného okraje a uprostřed nich se nachází epicentrum deskvamace.
Zastavení tvorby nových plaků a zvětšení velikosti starých jsou příznaky, kterými se určuje stacionární stádium. Plaky navíc mírně namodrají a celý jejich povrch se již intenzivně olupuje.
V regresivní fázi se plak zploští, šupiny postupně mizí, skvrny blednou a na jejich místě zůstávají bělavé stopy leukodermického typu.
Komplikace a důsledky
Důsledky a komplikace lupénky souvisí se skutečností, že toto onemocnění je chronické, s obdobími exacerbace a remise. Rodiče by si proto měli být vědomi rizika, že u dětí existuje riziko vzniku těžkých forem, zejména psoriatické artritidy.
Odborníci navíc varují před poměrně vysokou pravděpodobností vzniku dalších metabolických onemocnění autoimunitní povahy, zejména glutenové enteropatie nebo celiakie (intolerance lepku) a granulomatózní enteritidy (Crohnova choroba).
Lupénka může také vést k rozvoji metabolického syndromu, který zahrnuje zvýšený krevní tlak, hladinu inzulínu (diabetes mellitus II. typu) a cholesterol.
Komplikace psoriatické artritidy, která postihuje jakýkoli kloub a okolní pojivovou tkáň, mohou způsobit otok prstů na rukou a nohou, známý jako daktylitida. Může dojít k zánětu kyčelních, kolenních, páteřních (spondylitida) a sakroiliakálních kloubů (sakroiliitida).
Lupénka u dětí i dospělých často negativně ovlivňuje kvalitu života, způsobuje nízké sebevědomí, časté deprese a touhu vyhýbat se společnosti jiných lidí.
Diagnostika lupénky u dítěte
Dermatologové tvrdí, že diagnostika lupénky u dětí není obtížná: stačí provést fyzické vyšetření kůže, pokožky hlavy a nehtů dítěte. Klinické příznaky jsou základem pro stanovení tohoto onemocnění.
Lékař by se měl také zeptat rodičů, čím dítě onemocnělo; sami jsou blízcí příbuzní.
Instrumentální diagnostika se provádí pomocí dermatoskopu, který zvětšuje fragmenty vyrážky a zaznamenává je na obrazovku monitoru a ve formě naskenovaného obrazu.
 [ 19 ]
[ 19 ]
Co je třeba zkoumat?
Jak zkoušet?
Diferenciální diagnostika
V případě potřeby lze odebrat vzorek kůže (biopsii) k vyšetření pod mikroskopem. To umožňuje dermatologovi objasnit situaci, protože pouze diferenciální diagnostika umožňuje odlišit psoriázu od jiných dermatologických patologií s částečně podobnými příznaky: ichtyóza, xeróza kůže, červený plochý, růžový nebo kožní lichomůrka, seboroická dermatitida nebo keratóza, kontaktní nebo atopická dermatitida atd.
Posouzení závažnosti lupénky může pomoci s rozhodnutím o nejvhodnější léčbě. Závažnost lupénky se určuje určením plochy povrchu těla postižené vyrážkou: mírná - méně než 3 % povrchu těla; středně těžká - od 3 do 10 %; těžká - více než 10 %.
Léčba lupénky u dítěte
Lupénku je nemožné vyléčit, tedy se jí úplně zbavit. Stejně jako u dospělých je léčba lupénky u dětí zaměřena na zmírnění projevů onemocnění. Většina dětí má mírný stupeň, u kterého postačuje lokální terapie.
Hydratace pokožky hraje roli v normalizaci hyperproliferace a má také protizánětlivý účinek nasycením epidermálních buněk lipidy. Proto se malým dětem doporučuje ošetřovat postižené oblasti kůže minerálními oleji nebo vazelínou.
Lékaři předepisují léky k vnějšímu použití, včetně kortikosteroidů - masti Hydrokortizon, Betasalic (Betamethason, Betaderm A, Diprosalic), Flucinar (Sinaflan), Lorinden atd., které se používají pouze během exacerbací a pomáhají snižovat svědění, zánět a velikost vyrážek.
Například mast Betasalic (betamethason + kyselina salicylová) by se měla aplikovat maximálně dvakrát denně a lehce vtírat do postižené oblasti. Délku užívání mastí s kortikosteroidy určuje ošetřující lékař, protože mezi vedlejší účinky léků v této skupině patří pálení, alergické podráždění, suchost a atrofie kůže. Pleťové mléko Betasalic se používá k mazání pokožky hlavy.
Pouze pro ložiskovou psoriázu a pouze pro děti starší 12 let lze předepisovat masti jako Calcitriol, Daivobet, Forcal, Xamiol, které obsahují syntetický analog aktivního metabolitu vitaminu D. Výrobci masti Psorkutan (se stejnou účinnou látkou) však uvedli, že ji lze předepsat pacientům mladším 18 let v případě neúčinnosti jiných prostředků a krátkodobě; a pro mast Daivonex s kalcitriolem byla věková hranice snížena na 6 let. Nežádoucí účinky kalcitriolu: dermatitida, ekzém, angioedém, hyperkalcemie, exacerbace psoriázy atd.
Externí přípravky obsahující dithranol získaný z bitumenu (Cygnoderm, Ditrastik, Anthralin) jsou kontraindikovány pro použití v dětské dermatologii, protože tato látka má karcinogenní vlastnosti.
V stacionárních a regresivních stádiích ložiskové psoriázy se doporučuje používat vstřebatelné masti: 5% dehtovou, 3% sirno-dehtovou, naftalenovou, 2% salicylovou. Více informací - Nehormonální masti na psoriázu
Vitamíny A, C, B1, B6, B9, B12, B15, PP, užívané v kúrách 28-30 dnů s přestávkami, jsou určeny ke zlepšení stavu pokožky.
Lze také využít fyzioterapeutickou léčbu: UV terapii (opalování po dobu 30 minut denně); úzkopásmovou PUVA terapii (pro děti starší 10 let); ve fázi remise – koupele v moři, bahenní terapie (od 3 do 14 let, obden, po dobu 10 minut).
Lidové prostředky
Při vyrážkách na pokožce hlavy lidová léčba zahrnuje mytí hlavy odvarem z třezalky tečkované (dvě polévkové lžíce byliny na litr vody). A pokud se lupénka objeví u dětí mladších jednoho roku, mělo by se dítě koupat v odvaru z trojdílné repy (3 díly), heřmánku (1 díl) a přesličky (1 díl).
Doporučuje se mazat plaky následujícím prostředkem: suché lipové větve, oloupejte kůru (pro přípravu 100-150 g), kůru spalte z kovové nádoby a postižená místa namažte výslednou polotekutou pryskyřičnou látkou (ráno a večer).
Po skončení této kúry si dejte 6-7 dní pauzu a připravte si domácí mast podle následujícího receptu. 150 g čerstvých brusinek propasírujte přes síto, vymačkejte a výslednou šťávu vařte 10 minut. Do zhoustlé šťávy dejte lžíci domácího sádla nebo rozpuštěného másla, kápněte 5 kapek rybího oleje, míchejte do hladka, nalijte do sklenice s víčkem (lék uchovávejte v chladničce), mažte jí vyrážky v počáteční fázi lupénky u dětí.
Směs vazelíny a alkoholového extraktu z větve (1:1) je dobrou mastí pro akutní stádium běžné lupénky. Více informací v článku - Léčba lupénky doma
Bylinná léčba ve formě odvarů k perorálnímu podání dětem se nedoporučuje, proto je lepší dělat koupele. Složení: šalvěj lékařská (1 díl), listy jitrocele (2 díly), maceška divoká (1 díl), kopřiva dvoudomá (1 díl). Odvar se připraví z 1,5 litru vody, přecedí se a přidá se do koupele. Tento odvar lze také použít k opláchnutí hlavy po umytí, pokud má dítě lupénku na hlavě. A doporučuje se přidat 10 kapek tea tree oleje nebo jalovcového esenciálního oleje do šamponu na mytí hlavy.
 [ 23 ]
[ 23 ]
Prevence
Je zřejmé, že prevence lupénky u dětí je vzhledem k etiologii onemocnění sotva možná. Je však možné regulovat výživu dítěte s takovou diagnózou, protože byla vyvinuta dieta pro lupénku.

