Lékařský expert článku
Nové publikace
Postflebitický syndrom dolních končetin
Naposledy posuzováno: 04.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
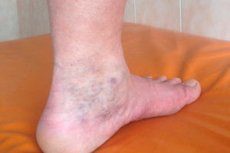
Syndrom je komplex symptomů, které se vyskytují za určitých podmínek na pozadí stávajících zdravotních patologií. Na pozadí křečových žil a flebotrombózy se tak může vyvinout komplex symptomů nazývaný „posttromboflebitický syndrom“ (PTFS). Charakteristickým rysem PTFS je, že závažné symptomy, které jsou pro něj charakteristické, se vyvíjejí nějakou dobu po epizodě akutní trombózy a je ještě obtížnější s nimi bojovat než se základním onemocněním.
Příčiny posttrombotický syndrom
Při úvahách o příčinách různých patologií se obvykle setkáváme se situací, kdy existuje několik faktorů najednou, které mohou způsobit specifické onemocnění. V případě posttromboflebitického syndromu je příčinou velmi nepříjemných symptomů jedna - trombus v cévách dolních končetin a jím způsobené hemodynamické poruchy.
Již víme, že jakákoli překážka průtoku krve snižuje jeho intenzitu, v důsledku čehož trpí orgány, jejichž zásobení krví zajišťovala nemocná céva. Pokud jde o dolní končetiny, za jednu z nejčastějších příčin poruch krevního oběhu v nich se považují dvě onemocnění:
- flebotrombóza, při které začíná tvorba trombu v hlubokých hlavních žilách probíhajících mezi svalovou tkání,
- tromboflebitida, která je ve většině případů komplikací křečových žil, kdy se krevní sraženiny tvoří v povrchových žilách umístěných v blízkosti podkožního tuku.
Posttromboflebitický syndrom je komplex symptomů charakteristických pro hlubokou žilní trombózu (flebotrombózu), která je podle statistik diagnostikována u 10–20 % světové populace. A přibližně 2–5 % lidí, několik let po akutním záchvatu cévní trombózy, zaznamenává výrazné příznaky PTFS, které se objevují na pozadí rozvoje chronické žilní insuficience.
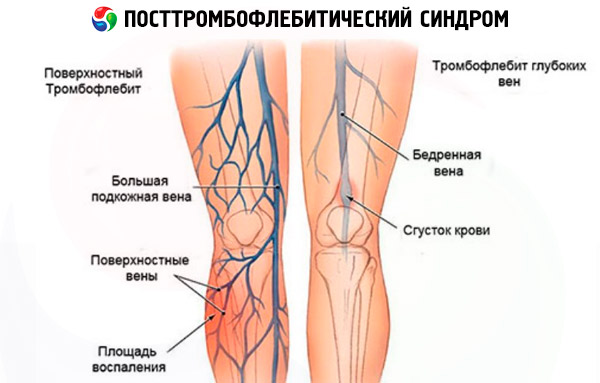
Přestože je posttromboflebitická fibrilace (PTSF) diagnostikována převážně u pacientů s flebotrombózou, za rizikové faktory pro rozvoj posttromboflebitického syndromu lze považovat jakékoli žilní onemocnění, které představuje riziko tvorby trombu a ucpání žil (křečové žíly, tromboflebitida). V tomto případě je flebotrombóza komplikací výše uvedených onemocnění. Samotná PTSF je naopak charakterizována sekundární žilní dilatací a zhoršenou trofikou měkkých tkání, která v jejím důsledku vzniká.
Patogeneze
Příčinou symptomů posttromboflebitického syndromu (PTSF) je tedy krevní sraženina (trombus), která se tvoří v lumen cévy, může migrovat podél ní, zvětšovat se a nakonec způsobit akutní poruchu krevního oběhu v dolních končetinách. Patogeneze posttromboflebitického syndromu je založena na chování trombu uvnitř žíly.
Výsledná krevní sraženina má 2 cesty seberealizace:
- lýza nebo rozpuštění trombu (čím dříve a rychleji k tomu dojde, tím méně negativních následků to způsobí),
- změna struktury nerozpuštěného trombu s tvorbou husté pojivové tkáně, která při růstu blokuje lumen cévy a narušuje krevní oběh v ní (cévní okluze).
Výsledek bude záviset na tom, který proces převládá: lýza nebo nahrazení trombu pojivovou tkání.
Ve většině případů dochází k lýze trombu pod vlivem enzymů a léků v krátkém čase a lumen hlubokých žil se obnoví. To nevylučuje opakovanou tvorbu trombu, ale příznaky PTFS se také nepozorují.
Stává se, že trombus není zcela absorbován, ale pouze částečně, což se stává překážkou průtoku krve, ale ne tak závažnou, aby způsobilo nevratné poruchy trofiky tkání. I když v průběhu času nelze vyloučit, že se stále objeví, protože pokud neodstraníte zánět v cévních tkáních, je obtížné vyhnout se zničení struktur zodpovědných za pohyb krve žilami.
Pokud se trombus z nějakého důvodu dlouho nerozpustí, čímž blokuje průtok krve a způsobuje hemodynamické poruchy, trpí jak samotná céva, tak i orgány, které vyživovala. Lýza trombu obvykle začíná několik měsíců po jeho vzniku. Dochází k ní na pozadí zánětlivého procesu v žilních stěnách a čím déle zánět trvá, tím vyšší je riziko tvorby fibrotické tkáně.
V tomto případě dochází k nadměrnému prorůstání pojivové tkáně, destrukci blízkých chlopní hlavních žil, které jsou rozmístěny podél cév a fungují na principu pumpy, směřující krev k srdci, a k vážnému, nevratnému narušení krevního oběhu v nich.
Faktem je, že zánětlivý proces zanechává stopy na stavu stěn a chlopní žil dolních končetin. Chlopně se postupně, během několika měsíců nebo let, ničí souběžně se změnami trombu. Zničení chlopní vede ke zvýšení krevního tlaku v cévách, ty přetékají a sklerotické žilní stěny oslabené zánětlivým procesem nemohou takový tlak vydržet a natahují se. V hlubokých žilních cévách dochází ke stagnaci krve.
Normálně je průtok krve v dolních končetinách směrován zdola nahoru a krev vstupuje do hlubokých cév z povrchových, a ne naopak. Při poškození chlopňového aparátu hlubokých žil a přeplnění těchto cév se do procesu zapojují i perforující žíly, které lze považovat za přechody mezi povrchovými a hlubokými žilními cévami. Perforující žíly již nemohou zadržet krevní tlak v hlubokých žilách a umožňují jí proudit opačným směrem.
Selhání hlavních žil a neschopnost efektivně pumpovat krev vede k tomu, že krev se rozlije do malých cév, které nejsou určeny pro tak silný tlak, a také se přetahují. Tento jev se nazývá křečové žíly, které jsou v tomto případě sekundární k PTFS.
Do patologického procesu jsou zapojeny všechny žíly dolních končetin, což způsobuje závažné hemodynamické poruchy, a spolu s nimi i životně důležité procesy okolních tkání. Koneckonců, s průtokem krve dostávají živiny a kyslík, ale pokud krev stagnuje, není obohacena o užitečné látky a kyslík. Nejprve začínají trpět měkké tkáně, ve kterých je narušen metabolismus.
Těžká žilní insuficience způsobuje otoky nohou a tvorbu dlouhodobých nehojících se trofických vředů na kůži dolních končetin. Otok nohou je způsoben zvýšeným tlakem v cévách, v důsledku čehož tekutá část krve částečně odtéká do okolních tkání. To vede ke snížení objemu krve zbývající v cévách a samotný otok brání uvolňování a pronikání živin z krve do hlubokých vrstev měkkých tkání. To vede k tvorbě vředů na kůži a v závažných případech i k gangrenózním změnám v hlubších strukturách.
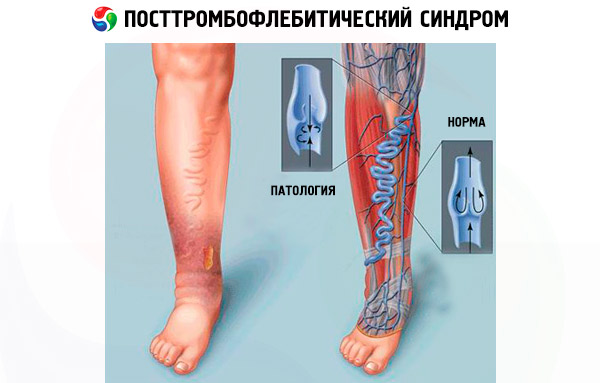
Krevní tlak v cévách dolních končetin dosahuje svého maxima, když člověk stojí. Není divu, že i při krátké době stání pociťují pacienti s PTFS silné otoky nohou a pocit bolestivé tíhy v nich.
Vzhledem k tomu, že viníkem toho, co se děje, je trombus, bylo by užitečné zmínit faktory, které mohou vést k jeho vzniku. Mezi běžné příčiny krevních sraženin v cévách můžeme zdůraznit:
- onemocnění, která vedou ke zvýšené viskozitě krve, včetně závažných patologií srdce a plic,
- chirurgické operace, při kterých dochází k poškození cév,
- dlouhodobá imobilizace, způsobující stagnaci krve a zánětlivé procesy v cévách,
- poškození vnitřních stěn cév patogeny nebo chemickými látkami, včetně léků,
- různá poranění končetin.
Nadváha, cukrovka, rakovina pánve, hormonální léky (kortikosteroidy, antikoncepce), těhotenství a porod mají negativní vliv na stav žil dolních končetin. Tyto faktory samy o sobě nezpůsobují posttromboflebitický syndrom, ale mohou způsobit žilní onemocnění a trombózu, které se někdy stávají komplikací posttromboflebitické encefalopatie.
Symptomy posttrombotický syndrom
Někteří autoři nazývají PTFS onemocněním, protože symptomy charakteristické pro tento syndrom jsou projevem žilní insuficience, která vede k vážným zdravotním problémům. Ne nadarmo se posttromboflebitický syndrom nazývá obtížně léčitelnou patologií, protože se vyznačuje chronickým průběhem s progresí symptomů.
První příznaky PTFS lze považovat za následující projevy, kterým stojí za to věnovat pozornost, aniž bychom čekali na výskyt charakterističtějších symptomů:
- výskyt průsvitné sítě kapilár, pavoučích žilek nebo malých ztluštění ve formě tuberkul, které se tvoří podél žil, na kůži nohou (podle různých zdrojů jsou sekundární křečové žíly povrchových žil pozorovány u 25-60 % pacientů s posttromboflebitickým syndromem),
- silný, dlouhodobý, přetrvávající otok tkání dolních končetin, nesouvisející s onemocněním ledvin (tento příznak je typický pro všechny pacienty, i když jeho závažnost se může lišit),
- pocit unavených nohou a tíhy v nich i při lehkém zatížení (například člověk musel stát ve frontě 10-15 minut),
- epizody křečí v nohou, které nesouvisejí s pobytem ve studené vodě (nejčastěji se vyskytují v noci a narušují spánek pacientů),
- zhoršená citlivost tkání dolních končetin,
- výskyt pocitu vratkých nohou v důsledku dlouhého stání nebo chůze.
O něco později se objevuje bolest a pocit nafouknutí nohou, se kterým se lze vypořádat pouze zvednutím končetiny nad horizont, čímž se zajistí odtok krve. Pacienti se snaží lehnout si nebo alespoň sednout a dát bolavé končetině vodorovnou polohu, čímž se sníží krevní tlak v cévách. V tomto případě pociťují znatelnou úlevu.
Je třeba poznamenat, že výskyt prvních příznaků PTFS neznamená nástup onemocnění. Žilní insuficience je progresivní patologie, která začíná okamžikem lýzy trombu, ale její první příznaky lze pozorovat až po několika měsících, nejčastěji po 5-6 letech. V prvním roce po akutní atace cévní trombózy se tedy příznaky PTFS objeví pouze u 10-12 % pacientů. Toto číslo se s blížícím se šestiletým limitem neustále zvyšuje.
Hlavním příznakem posttromboflebitického syndromu je výrazný otok holeně. Proč trpí holeň? Průtok krve v žilách jde zdola nahoru a bez ohledu na to, kde trombus blokuje cévu, bude v oblasti pod trombom pozorováno přetížení. Jedná se o holeň, oblast lýtkového svalu a kotníku.
V důsledku zvýšeného krevního tlaku se ve svalech hromadí tekutina, která prostě nemá kam odtékat, dokud se neobnoví lumen postižené cévy. Situaci komplikuje výsledné narušení toku lymfy, charakteristické pro žilní insuficienci. Vzhledem k nutnosti odstraňovat velké objemy tekutiny dochází ke kompenzačnímu rozšíření lymfatických cév, což negativně ovlivňuje jejich tonus, zhoršuje funkci chlopní a způsobuje selhání lymfatického systému.
Edémový syndrom u PTFS je rozšířený a přetrvávající. Po několika měsících se místo edematózních měkkých tkání holeně a kotníku vytvoří hustá, neelastická fibrózní tkáň, která stlačuje nervová vlákna a cévy, čímž komplikuje situaci a způsobuje poruchy citlivosti nohou a bolest.
Nejčastější lokalizací otoku je dolní končetina: holeň a kotník, ale v některých případech, pokud je trombus vysoko (jsou postiženy kyčelní nebo stehenní žíly), lze otok pozorovat i v dolní části stehna a kolene. Postupem času se závažnost otoku může poněkud zmenšit, ale úplně nezmizí.
Edém u posttromboflebitického syndromu má nápadnou podobnost se stejným příznakem u křečových žil nohou. Závažnost edému je silnější večer, což způsobuje určité potíže s obouváním a zapínáním zipů na botách. Pravá noha obvykle trpí méně než levá.
Kvůli otoku měkkých tkání během dne můžete večer vidět pruhy a promáčkliny na kůži způsobené stlačením elastického pásu ponožek a těsných bot.
Ráno je otok postižené nohy menší, ale ani po nočním odpočinku pocit únavy nohou a tíhy v nich neustupuje. Pacienta může trápit mírná nebo intenzivní tápavá bolest v končetině, která se pohybem poněkud zmírňuje. Existuje touha nohu v chodidle protáhnout, ale mohou se objevit křeče. Křeče se mohou objevit i při přetížení postižené končetiny, kdy pacient musí dlouho stát nebo chodit.
Bolest spojená s PTFS není akutní, což ji však nedělá méně nesnesitelnou. Je to tupá bolest, doprovázená pocitem nadýmání v důsledku přetečení cév a otoku měkkých tkání. Úlevu lze pocítit pouze zvednutím nohy nad horizont, ale to je pouze dočasné řešení problému s bolestí.
Přítomnost bolesti však, na rozdíl od edematózního syndromu, není pro PTFS povinná. Někteří pacienti pociťují bolest pouze při tlaku na tkáně bolavé nohy v oblasti lýtkových svalů nebo vnitřního okraje chodidla.
S další progresí žilní insuficience se na vnitřní straně kotníků a holenních kostí začínají objevovat dlouhodobě se nehojící rány – trofické vředy. Tento příznak se pozoruje u každého stého pacienta s posttromboflebitickým syndromem. Takové rány se však neobjevují náhle. Existují určité příznaky, které předcházejí vředovému procesu:
- Výskyt hyperpigmentačních oblastí v dolní části holeně a kotníku, obepínající nohu v jakémsi prstenci. Kůže může získat jasně růžový nebo načervenalý odstín, což se vysvětluje pronikáním červených krvinek z postižených žil do podkožní vrstvy.
- Následně kůže v této oblasti změní barvu a ztmavne s hnědým odstínem.
- Mění se také hmatové vlastnosti měkkých tkání. Kůže a svaly se stávají hustšími, na těle se mohou objevit oblasti dermatitidy a mokvající ekzémové léze a může se objevit svědění kůže.
- Pokud se podíváte hlouběji, můžete vidět přítomnost zánětlivých ložisek v povrchových i hlubokých tkáních dolních končetin.
- V důsledku chronických poruch krevního oběhu měkké tkáně atrofují a mění barvu na bělavou.
- V poslední fázi PTFS se v místě lokalizace degenerativních změn svalové tkáně a podkožní tkáně tvoří specifické rány, ze kterých se neustále uvolňuje exsudát.
Stojí za zmínku, že posttromboflebitický syndrom může u různých lidí probíhat odlišně. U některých pacientů se příznaky objevují rychle a v plném rozsahu, zatímco jiní si onemocnění ani nemusí uvědomovat.
Formuláře
Posttromboflebitický syndrom se může vyskytovat v různých formách. Nejčastější jsou edematózní a edematózně-varikózní varianty patologie. V prvním případě je hlavním příznakem silný otok končetin, ve druhém případě se objevují projevy křečových žil, charakterizovaných otokem tkání, který se zhoršuje večer, výskytem cévních sítí na těle a těsnění podél hlubokých žil.
Podle světoznámé klasifikace, kterou v polovině šedesátých let minulého století vyvinuli vědci G. H. Pratt a MI Kuzin, existují 4 typy posttromboflebitického syndromu, patologie, která je vzdáleným důsledkem akutní žilní trombózy:
- Edém-bolest. Jeho hlavními projevy jsou otoky nohou, pocit těžkosti, nadýmání a bolest v nohou, zejména pokud člověk musí dlouho stát nebo chodit, křeče v dolních končetinách.
- Křečové žíly. Edémový syndrom je v tomto případě méně výrazný, ale příznaky sekundárních křečových žil jsou patrné.
- Smíšený. Je charakterizován kombinací symptomů předchozích forem onemocnění.
- Ulcerózní. Nejméně častý typ PTFS, který se vyznačuje výskytem trofických vředů na nohou.
Jak jsme již uvedli, PTSD je progresivní onemocnění, které ve svém vývoji prochází 3 hlavními fázemi:
- 1. fáze – syndrom těžkých nohou, kdy převládají příznaky jako otok postižené končetiny na konci dne, bolest v ní, pocit nadýmání a únava při sebemenší námaze.
- 2. fáze – degenerativní změny v tkáních způsobené trofickými poruchami: syndrom rozsáhlého konstantního edému, zhutnění tkáně, změna barvy kůže, výskyt ekzémových a zánětlivých ložisek.
- Fáze 3 – tvorba trofických vředů.
Existuje další klasifikace z roku 1972, jejímž autorem je sovětský chirurg V. S. Savelyev. Podle ní se posttromboflebitický syndrom dělí na následující typy a formy:
- Podle lokalizace postižené oblasti:
- femoropopliteální nebo dolní forma (otok je lokalizován především v oblasti holeně a kotníku),
- iliofemorální nebo střední forma (edém může postihnout distální část stehna, oblast kolena, holení)
- horní forma (postižena je dolní dutá žíla, může otékat celá končetina).
- Podle velikosti postižené oblasti:
- běžná forma,
- lokalizovaná forma.
- Podle formy (příznaků):
- edematózní,
- edematózní křečové žilky.
VS Savelyev identifikuje následující fáze posttrombofobního syndromu:
- fáze kompenzace,
- fáze dekompenzace bez výskytu trofických poruch,
- stadium dekompenzace s narušením tkáňového trofismu a výskytem vředů.
Podle klasifikace vyvinuté ruskými vědci L. I. Klionerem a V. I. Rusinem v roce 1980 se posttromboflebitický syndrom dělí na:
- podle lokalizace postižené žíly:
- dolní dutá žíla (její kmen a segmenty),
- kyčelní žíla,
- iliofemorální cévy,
- femorální segmenty žilních cév.
- podle stavu průchodnosti cév:
- obliterace nebo úplná obstrukce žil,
- rekanalizace (částečné nebo úplné obnovení průchodnosti žilních cév).
- podle stupně poruchy průtoku krve:
- kompenzovaná forma
- subkompenzovaná forma
- dekompenzovaná forma PTFS.
Vzhledem k tomu, že PTFS je klinickým projevem chronické žilní insuficience, lékaři často používají mezinárodní klasifikaci CVI podle systému CEAP, vyvinutého v roce 1994. Podle něj lze uvažovat o následujících stupních žilní insuficience:
- je charakterizována úplnou absencí příznaků onemocnění zjištěných při fyzikálním vyšetření nebo palpaci,
- výskyt pavoučích žilek (telangiektázie) a průsvitných cév o průměru až 3 mm ve formě tmavých pruhů nebo síťoviny,
- křečové žíly (výskyt tmavých, spíše měkkých uzlin a vypouklých žil),
- edém (únik vody a elektrolytů z postižených cév do okolních tkání),
- výskyt kožních příznaků odpovídajících žilním patologiím:
- změna barvy kůže na hnědou a černou způsobená únikem a ničením červených krvinek, uvolňováním hemoglobinu, což způsobuje tmavé zbarvení kůže,
- zhutnění měkkých tkání způsobené nedostatkem kyslíku a aktivací leukocytů (lipodermatoskleróza),
- výskyt zánětlivých ložisek s ekzémovými vyrážkami a erozivním procesem, vyvolaným zpomalením průtoku krve a aktivací zánětlivých mediátorů.
- výskyt trofického vředu na pozadí stávajících kožních příznaků, které se následně hojí,
- závažné poruchy tkáňového trofismu, které vyvolaly vznik dlouhodobých nehojících se trofických vředů.
V rámci tohoto systému existuje také stupnice, podle které může pacient obdržet invaliditu:
- 0 – žádné příznaky onemocnění,
- 1 – stávající příznaky umožňují pacientovi zůstat schopen pracovat bez zvláštních podpůrných opatření,
- 2 – projevy onemocnění nebrání osobě v práci na plný úvazek s dostupností podpůrných opatření,
- 3 – podpůrná opatření a probíhající terapie neumožňují pacientovi plně pracovat, je uznán za neschopného.
Komplikace a důsledky
Posttromboflebitický syndrom je progresivní chronická patologie, která je ve většině případů považována za komplikaci stávajících žilních onemocnění zánětlivě-degenerativní povahy. Je třeba říci, že PTFS není tak nebezpečnou komplikací jako oddělení a migrace trombu při akutní trombóze žil dolních končetin. Syndrom má poměrně závažný průběh a nepříjemný klinický obraz, ale sám o sobě nezpůsobuje smrt pacienta, i když mu výrazně komplikuje život.
Úplně se zbavit PTFS není možné. Účinná terapie a úprava životního stylu pouze omezí progresi trofických poruch. Dlouhodobý otok způsobuje poruchy lymfatického toku a vznik lymfedému, což je silný otok tkání nohou způsobený stagnací v lymfatickém systému. V tomto případě se končetina výrazně zvětšuje, zhutňuje a její pohyblivost je narušena, což může nakonec vést k invaliditě.
Vznik lymfedému je také spojen s trofickými poruchami v měkkých tkáních. Atrofie měkkých tkání vede ke snížení jejich tonusu, porušení citlivosti končetiny, a tedy k omezení motorické aktivity, což způsobuje částečnou nebo úplnou ztrátu pracovní kapacity.
Postupem času se na těle mohou objevit vředy, které mokvají a nechtějí se hojit, protože schopnost regenerace tkání je nyní znatelně snížena. A jakákoli otevřená rána může být považována za rizikový faktor pro rozvoj infekčního procesu. Zavedení infekce, prachu, nečistot do rány je plné otravy krve nebo rozvoje hnisavého nekrotického procesu (gangrény). Člověk může jednoduše přijít o končetinu, pokud na tom závisí jeho život.
V každém případě progrese PTSF, bez ohledu na formu syndromu, nakonec vede k invaliditě. Jak brzy k tomu dojde, závisí na opatřeních přijatých ke zpomalení rozvoje onemocnění. Je velmi důležité si uvědomit, že žilní insuficience není jen kosmetická vada v podobě otoku končetiny a oteklých žil na ní. Jedná se o závažný problém, který ovlivňuje kvalitu života pacienta a jeho profesní schopnosti, což je důležité pro osoby v produktivním věku. A i když je proces nevratný, vždy existuje možnost jej zastavit a oddálit nástup invalidity.
Diagnostika posttrombotický syndrom
Posttromboflebitický syndrom je komplex symptomů, který odpovídá různým fázím vývoje žilní insuficience, jež se může vyvinout z různých důvodů. Pro flebologa je velmi důležité tyto důvody zjistit a pomocí předepsané léčby se pokusit zmírnit závažnost symptomů, které mají tak negativní dopad na životy pacientů.
Klinický obraz onemocnění, tj. příznaky odhalené při fyzikálním vyšetření, palpaci a výslechu pacienta, pomáhají stanovit předběžnou diagnózu. V mnoha případech si však pacienti na nic nestěžují a nemohou si vzpomenout na epizodu akutní trombózy cév dolních končetin. Pokud mluvíme o ucpání velkých cév, může se objevit silná bolest, tíha a pocit nadýmání v noze, otok tkáně, zvýšená tělesná teplota, zimnice. Trombóza malých žil se však nemusí nijak projevit, takže si člověk na takovou událost, která má tak nepříjemné následky, ani nemusí vzpomenout.
Testy předepsané v tomto případě (obecný krevní test a koagulogram) mohou zaznamenat pouze skutečnost zánětu a zvýšené srážlivosti krve, což je predisponující faktor pro tvorbu krevních sraženin. Na základě toho může lékař předpokládat jednu z patologií: tromboflebitidu, křečové žíly, cévní trombózu nebo jejich komplikaci - posttromboflebitické onemocnění.
Pokud pacient dříve vyhledal pomoc s cévními onemocněními, je pro lékaře snazší předpokládat rozvoj PTFS. Při první návštěvě však není tak snadné pochopit příčiny nepříjemných symptomů, které jsou podobné u výše popsaných patologií. A zde přichází na pomoc instrumentální diagnostika, která pomáhá posoudit průchodnost cév, odhalit ložiska křečových žil a vyvodit závěry o přítomnosti skrytého trofického poškození tkáně.
Dříve se žilní patologie diagnostikovaly pomocí testů. Mohl by se jednat o Delbe-Perthesův „pochodový test“, při kterém byla pacientovi noha svázána škrtidlem v oblasti stehna a požádána, aby pochodoval 3–5 minut. Kolaps a otok podkožních cév se používaly k posouzení průchodnosti hlubokých žil. Tento test však dával mnoho chybných výsledků, takže jeho relevance byla zpochybněna.
Prattův test č. 1 se také používá k posouzení stavu hlubokých cév. K jeho provedení se pacientovi změří obvod holeně v jejím středu. Poté se noha v poloze vleže pevně obváže elastickým obvazem, aby se vytvořila komprese podkožních cév. Poté, co se pacient postaví a aktivně se hýbe po dobu 10 minut, je požádán, aby hovořil o svých pocitech a vizuálně posoudil objem holeně. Rychlá únava a bolest v oblasti lýtkových svalů, stejně jako zvětšení obvodu holeně, které se měří metrem, budou naznačovat patologii hlubokých žil.
Funkčnost a stav chlopní perforujících žil lze posoudit provedením Prattova testu č. 2 s použitím gumového obvazu a škrtidla, Sheinisova testu se třemi škrtidly a modifikované verze tohoto testu vyvinuté Talmanem. Troyanovův a Gakkenbrukhův test se používají k posouzení stavu povrchových žil.
Tyto studie poskytují lékaři dostatek informací, i když není možné provést instrumentální vyšetření. Je pravda, že dnes je většina zdravotnických zařízení vybavena potřebným vybavením, a to nejen ultrazvukovým zařízením (UZ). Je třeba říci, že informační obsah a přesnost výsledků instrumentálních výzkumných metod jsou mnohem vyšší než u uvedených diagnostických testů.
V dnešní době se přesná diagnostika žilních onemocnění provádí pomocí ultrazvukového duplexního skenování (USDS). Tato metoda dokáže diagnostikovat jak přítomnost trombu v hlubokých žilách, tak i zúžení lumen cév v důsledku hromadění trombotických mas v těchto žilách nebo proliferace pojivové tkáně během lýzy trombu. Informace zobrazené na monitoru počítače umožňují lékaři posoudit závažnost patologie, tj. do jaké míry trombotické masy blokují průtok krve.
Neméně relevantní u posttromboflebitického syndromu je metoda diagnostiky onemocnění žil dolních cév, jako je dopplerografie (UZGD). Tato studie umožňuje posoudit rovnoměrnost průtoku krve, identifikovat příčinu jeho porušení, posoudit životaschopnost žilních chlopní a kompenzační schopnosti cévního řečiště. Za normálních okolností by lékař měl vidět hladké stěny žil bez cizích vměstků uvnitř cév a chlopně by měly rytmicky kmitat v souladu s dýcháním.
Barevné dopplerovské mapování se stalo obzvláště populárním u PTFS, s jehož pomocí jsou detekovány oblasti s chybějícím průtokem krve v důsledku blokády žil trombotickými masami. V místě lokalizace trombu lze detekovat více obtokových drah průtoku krve (kolaterál). Takový průtok krve pod okluzní zónou nereaguje na dýchací pohyby. Nad blokovanou žílou zařízení nepřijímá odražený signál.
Funkční dynamická flebografie (jedna z metod pro posouzení stavu cév) s kontrastem se při PTFS provádí mnohem méně často. S její pomocí je možné detekovat nepravidelnosti v konturách žilních cév, zpětný tok krve z hlubokých žil do povrchových přes rozšířené perforující žíly a přítomnost kolaterál. Při provádění určitých cviků pacientem je možné zaznamenat zpomalení odvádění kontrastu z žilních cév a absenci kontrastu v oblasti žilní okluze.
Diagnostické metody, jako je počítačová a magnetická rezonance venografie, také umožňují určit cévní okluzi. Neposkytují však informace o dynamickém stavu žilního systému.
Další diagnostickou metodou pro žilní patologie je flebomanometrie, která umožňuje měřit intravenózní tlak. A pomocí radionuklidové flebografie se určuje povaha a směr průtoku krve nejen v dolních končetinách, ale také v celém žilním systému.
Diferenciální diagnostika
Diferenciální diagnostika v případě posttromboflebitického syndromu umožňuje odlišit PTFS od onemocnění s podobným symptomovým komplexem. Je velmi důležité pochopit, s čím se lékař potýká: s křečovými žilami způsobenými dědičností nebo životním stylem pacienta, nebo se sekundárními křečovými žilami, typickými pro posttrombotické onemocnění. PTFS se vyvíjí jako důsledek žilní trombózy, což může být naznačeno v anamnéze. Nebo se o tom projeví takové momenty, jako je „rozptýlený“ charakter křečových žil, typický pro většinu pacientů, vysoká závažnost trofických poruch, nepohodlí v nohou při nošení elastických punčoch, punčocháčů, vysokých ponožek, přikládání elastického obvazu - v případech, kdy dochází ke kompresi povrchových žil.
Akutní žilní trombóza, která má podobné příznaky jako posttromboflebitní trichomonie (PTFS), se vyznačuje intenzivní svíravou bolestí v nohou, která pacienta uvádí do stuporu. Akutní období onemocnění navíc trvá maximálně 2 týdny, po kterých příznaky ustoupí, aniž by vedly k trofickým změnám. A po několika měsících a letech může člověk znovu pociťovat nepříjemné pocity v nohou, což může naznačovat rozvoj posttromboflebitického syndromu.
Zvětšený objem dolních končetin lze pozorovat i u vrozených antriofenózních píštělí. V tomto případě se však mohou nohy také zvětšovat na délku, na nich se objevují četné projevy křečových žil, nadměrný růst ochlupení a beztvaré tmavé skvrny roztroušené v různých řádech.
Pacienti se srdečním a renálním selháním si mohou také stěžovat na výrazný otok nohou. V tomto případě se však jedná pouze o otok a nedochází k bolestivým pocitům ani trofickým změnám. Navíc u PTFS nejčastěji trpí jedna noha, kde se trombus vytvořil, zatímco u srdečního nebo renálního selhání je otok pozorován na obou končetinách najednou.
Dalšími několika vaskulárními patologií, které mají stejné příznaky jako PTFS, jsou obliterující endarteritida a ateroskleróza cév dolních končetin. V tomto případě však hovoříme o poškození nikoli žilních cév, ale velkých a malých periferních arteriálních cév, což lze zaznamenat během instrumentální diagnostiky.
Léčba posttrombotický syndrom
Více o léčbě si přečtěte v těchto článcích:
Tradiční medicína a léčba posttromboflebitického syndromu pomocí léků a chirurgického zákroku.
Prevence
Jak vidíme, léčba posttromboflebitického syndromu (PTFS) je nevděčný úkol. Pravděpodobně mnoho pacientů cévních chirurgů bude souhlasit s tvrzením, že by bylo snazší onemocnění předcházet, než se nyní zabývat jeho následky. Prevence posttromboflebitického syndromu však spočívá v prevenci epizod akutní žilní trombózy, což je ve skutečnosti spíše požadavek zdravého životního stylu.
Hlavní pravidla pro prevenci cévní trombózy a jejích komplikací jsou následující:
- Zdržování se zlozvyků, ať už jde o pití alkoholu, kouření nebo poruchy příjmu potravy. Alkoholismus a kouření mají toxický účinek na tělo, což nemůže jinak než ovlivnit kvalitu krve a stav cév. A přejídání způsobuje nadváhu a zvýšenou zátěž dolních končetin a všech jejich struktur (cévy, kosti, chrupavky, svaly atd.).
- Preferujte vyváženou stravu. Strava člověka by měla obsahovat velké množství produktů s vysokým obsahem vitamínů, minerálů, aminokyselin, bioflavonoidů - všech látek, které se podílejí na stavbě živých buněk a jejich životně důležitých procesech. Počet pokrmů bohatých na tuky a sacharidy by však měl být omezen, zejména pokud člověk již trpí nadváhou nebo má cukrovku.
- Na jaře a v zimě, kdy naše tělo nepřijímá dostatek živin z potravy, musíme mu pomoci udržet si jeho funkce užíváním vitamínových a minerálních komplexů z lékárny.
- Je důležité dbát na pitný režim. Nedostatečný příjem tekutin často způsobuje zvýšenou viskozitu krve. Lékaři doporučují pít alespoň 2 litry vody denně, včetně tekutin obsažených v nápojích, předkrmech a džusech.
V případě problémů s gastrointestinálním traktem, doprovázených průjmem a zvracením, je nutné provést dehydratační terapii, která zabrání zahušťování krve a tvorbě krevních sraženin.
- Hypodynamie je nejlepším přítelem jakýchkoli stagnujících jevů, včetně žilní nedostatečnosti. Sedavý životní styl a sedavé zaměstnání vedou ke zpomalení buněčného metabolismu. Proto dochází k nadváze, metabolickým poruchám, oslabení cév atd.
Kromě každodenní sady fyzických cvičení byste měli do svého života zařadit procházky na čerstvém vzduchu, jízdu na kole, plavání a jógu.
Při práci u počítače nebo jiné sedavé práci je nezbytné dělat si přestávky, během kterých se doporučuje poklepávat patami o podlahu, chodit po špičkách, převalovat se z paty na špičku, zvedat kolena atd.
- Pokud máte poruchy srážlivosti krve, je důležité užívat antikoagulancia dle pokynů lékaře a léčit počínající žilní onemocnění, aniž byste čekali, až se začnou projevovat nejrůznějšími komplikacemi.
Nemá smysl považovat posttromboflebitický syndrom za nezávislé onemocnění, protože se nevyskytuje samostatně, ale je důsledkem akutní cévní trombózy. Trombóza však není nic jiného než důsledek nezdravého životního stylu člověka. Patologie, jejíž výskyt se ve většině případů dalo předejít. V našich životech však nejčastěji věnujeme pozornost svému zdraví až tehdy, když se objeví příznaky onemocnění a prevence se stává irelevantní a ustupuje léčebným postupům.
Předpověď
Navzdory mnoha existujícím metodám konzervativní a chirurgické léčby posttromboflebitického syndromu, použití různých netradičních metod terapie této patologie, zůstává prognóza onemocnění stále nepříznivá. I účinné chirurgické metody léčby dávají dobré výsledky pouze tehdy, pokud je pacient mladý a onemocnění není pokročilé. Při destrukci žilního chlopňového aparátu je malá naděje na pozitivní výsledek, protože chlopňové protézy jsou stále ve fázi vývoje.
PTFS je progresivní žilní onemocnění a jediné, čeho lze dnes dosáhnout, je dlouhodobá remise, která je možná, pokud se podaří zpomalit proces destrukce žilních cév a jejich chlopní. V tomto případě je stabilní remise dosažitelná pouze tehdy, pokud pacient důsledně a pravidelně dodržuje všechny pokyny a doporučení lékaře.
I když nepříjemné příznaky posttromboflebitického syndromu odezněly a pacient pocítil znatelnou úlevu, je stále příliš brzy na ukončení léčby. Koneckonců, riziko opakované cévní trombózy stále přetrvává a aby se zabránilo relapsu onemocnění, pacienti budou muset po určitou dobu užívat antikoagulancia, která pomáhají ředit krev a zabraňují agregaci krevních destiček.
Délka antikoagulační terapie se může lišit v závislosti na stádiu onemocnění a příčinách, které ho způsobují. Jak dlouho bude muset pacient užívat výše uvedené léky a jak často bude nutné léčebný cyklus opakovat, určuje ošetřující lékař, u kterého bude pacient registrován po celý život. Léčebný cyklus obvykle trvá nejméně šest měsíců a v případě opakované trombózy se antikoagulancia předepisují trvale po celý život. Pokud se nic neudělá, onemocnění bude postupovat a brzy se člověk jednoduše stane invalidním.
Nejhorší prognózu mají pacienti s trofickými vředy, protože dlouhodobě se nehojící rány přitahují bakteriální infekci, což způsobuje hnisavé procesy a nekrózu tkání. V některých případech se vyvine gangréna a noha musí být amputována. A i když k tomu nedojde, chronický zánětlivý proces v těle si sám upravuje zdraví a pohodu člověka a způsobuje narušení imunitního systému a rozvoj alergií.


 [
[