Lékařský expert článku
Nové publikace
Léčba posttrombotického syndromu
Naposledy posuzováno: 08.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.

Přestože taková patologie, jako je PTFS, charakterizovaná nevratnou destrukcí chlopňového aparátu žilních cév dolních končetin, nemůže být vyléčena léky, lékaři se nevzdávají. Koneckonců, s pomocí účinných léků, komprese a fyzioterapie, cvičební terapie a korekce životního stylu je možné zpomalit progresi onemocnění, udržet pracovní kapacitu a usnadnit život pacientům, kteří kvůli onemocnění prakticky nemohou stát.
Léčba léky
K léčbě posttromboflebitického syndromu lékaři předepisují několik typů léků, které mohou posílit žilní stěny a chránit je před negativními účinky škodlivých faktorů, obnovit mikrocirkulaci krve, eliminovat zánětlivý proces uvnitř cév a snížit bolest, zabránit tvorbě krevních sraženin (trombů). Pomocí lékové terapie je možné obnovit lymfatickou drenáž a zabránit pronikání aktivovaných lymfocytů z krve do měkkých tkání.
Pacientům je předepsána léčebná kúra s použitím parenterálních (podávaných injekčně nebo kapačkou), perorálních (k perorálnímu podání) a lokálních látek. Obvyklá délka léčby je nejméně 2 měsíce.
Vzhledem k tomu, že za příčinu posttromboflebitického syndromu je považován vytvořený trombus a změny, které s ním následně nastávají, do popředí se dostávají léky, které pomáhají procesu tvorby trombu předcházet: antiagregační látky a antikoagulancia. První snižují možnost adheze trombocytů a druhé zlepšují průtok krve snížením viskozity krve, což je zároveň prevencí tvorby trombu.
Mezi antiagregační látky patří: kyselina acetylsalicylová, tiklopidin, klopidogrel, pentoxifylin, aspigrel atd.
Mezi antikoagulancia používaná k prevenci hluboké žilní trombózy lze rozlišit: warfarin, heparin, fenindion, dalteparin, sulodexid, nadroparin atd.
Ale samotná prevence trombů nepomůže. Pomáhá obnovit průtok krve během rekanalizace cév, ale nemá žádný vliv na stav žilních stěn a chlopní.
Existuje řada léků, které mohou zlepšit stav žilních stěn a chlopní, zvýšit cévní tonus, a tím normalizovat mikrocirkulaci krve a lymfatickou drenáž. Takové léky se nazývají flebotonika. Seznam takových účinných léků na PTFS zahrnuje: Detralex, Rutoside, Vazoket, Endotelon, Antistax, Troxevasin, Phlebodia.
U sekundárních křečových žil je také indikováno použití lokálních flebotonik ve formě mastí, krémů a tinktur. Jsou to stejné "Troxevasin", "Venoruton", "Troxerutin", "Venoton".
Stav pacientů s PTFS mohou zmírnit i externí látky, jako je heparinová mast, Lyoton, Venobene, Venoruton, Rutoside, Indovazin, které mají flebotonický, protizánětlivý a antitrombotický účinek. Jedná se o lokální látky s různými účinky a některé z výše uvedených léků jsou kombinované léky, které mají současně několik příznivých účinků.
„Venobene“ tedy obsahuje heparin a dexpanthenol, které léčivu poskytují antitrombotický, protizánětlivý a regenerační účinek, tj. zlepšují mikrocirkulaci krve v povrchových cévách a metabolické procesy v měkkých tkáních v místě aplikace. „Indovazin“ obsahuje protizánětlivou a protiedémovou složku indomethacin, která také pomáhá zmírnit bolest, a také angioprotektor a venotonikum troxerutin, který mimo jiné zlepšuje trofismus měkkých tkání v postižené oblasti.
U posttromboflebitického syndromu je v cévách pozorován chronický zánětlivý proces. K jeho léčbě jsou pacientům předepsány perorální NSAID, které pomáhají snižovat závažnost zánětu a bolesti jím způsobené. Mohou to být následující léky: diklofenak, ibuprofen, nimesulid, ketoprofen, riopyrin atd.
Pro boj s otoky nohou a žilní kongescí se předepisují oblíbená diuretika, jako je Furosemid, Mannitol a Lasix. Mnoho lékařů se však domnívá, že taková léčba je v tomto případě neúčinná a dokonce nebezpečná, protože nucené odstraňování tekutin z těla způsobuje, že krev je viskóznější, což je u cévních patologií velmi nežádoucí. Kromě toho je povaha otoků u žilní insuficience poněkud odlišná od těch onemocnění, kde jsou diuretika aktivně zahrnuta do léčebného režimu (ledvinová, srdeční a jaterní insuficience).
Domácí flebologové, na rozdíl od evropských, kteří se obvykle omezují na předepisování flebotonik a lokálních léků, dodržují třístupňový léčebný režim s použitím všech výše uvedených skupin léků.
V 1. fázi, trvající 1-1,5 týdne, je pacientům předepsána injekční terapie léky z kategorie antiagregačních látek a nesteroidních protizánětlivých léků. Dále jsou předepsány antioxidanty, jejichž součástí jsou vitamíny (například B6, E atd.). A v případě trofických vředů se provádí bakteriální kultivace a předepisuje se antibiotická terapie.
Ve 2. fázi, trvající 2-4 týdny, pokračuje příjem antiagregačních látek a antioxidantů (můžete přejít na perorální formy), ale k nim se přidávají flebotonika a léky, které zlepšují regenerační procesy v tkáních (reparanty), například injekce Solcoserylu nebo Actoveginu.
Ve 3. fázi léčby, která trvá nejméně 6 týdnů, se pokračuje s flebotonickými přípravky. Aktivně se také používají externí látky, které normalizují průtok krve a metabolické procesy v povrchových tkáních. Pokud se objeví trofické poruchy, projevující se formou dermatitidy a ekzémových vyrážek, mohou být pacientům dodatečně předepsána antihistaminika.
Fyzioterapeutická léčba křečových žil a posttraumatického tepenného syndromu (PTFS)
Fyzioterapie pro posttromboflebitický syndrom může být předepsána v různých obdobích léčby. V tomto případě různé metody fyzického vlivu sledují své vlastní cíle:
- intratkáňová medikamentózní elektroforéza s venotoniky je zaměřena na zlepšení stavu žilních stěn, zvýšení jejich tonusu, odolnosti vůči zvýšenému krevnímu tlaku,
- vakuová terapie, předepisovaná pro sekundární křečové žíly a trofické vředy, zlepšuje mikrocirkulaci a tok lymfy v oblastech postižených onemocněním, snižuje otoky, pomáhá čistit rány od hnisu a exsudátu, zabraňuje šíření infekce a posiluje regenerační procesy,
- elektroforéza s proteolytickými enzymy je předepsána pro trofické vředy a podporuje hojení těchto kožních lézí,
- lymfatická drenážní masáž stimuluje odtok lymfy, léčí lymfostázu a křečové žíly, snižuje otoky nohou způsobené hromaděním tekutiny v mezibuněčném prostoru,
- Nízkofrekvenční magnetoterapie zlepšuje lymfatickou drenáž, pomáhá snižovat otoky a bolest, stimuluje průtok krve, zatímco vysokofrekvenční terapie zlepšuje funkci autonomního nervového systému.
- elektroforéza s léky, které zabraňují fibróze (vzniku pojivové tkáně v místě resorpce trombu) žilní stěny (například s trypsinem),
- ultrazvuková terapie pomáhá snížit dávkování antibiotik při léčbě trofických vředů a způsobit hojení ran během jednoho týdne,
- Laserová terapie křečových žil a posttraumatického tepenného chrupu má protizánětlivé, protiedémové a analgetické účinky,
- bahenní terapie se používá k úlevě od otoků, bolesti a tíhy v nohou,
- darsonvalizace se používá ke stimulaci lymfatické drenáže, zlepšení metabolických procesů v tkáních a urychlení regeneračních procesů,
- elektroforéza s antikoagulancii pomáhá snižovat viskozitu krve a zlepšovat průtok krve v žilním systému,
- Infrasauny pomáhají posilovat stěny cév, zmírňují bolest a tíhu v nohou, stimulují průtok krve v cévách dolních končetin,
- pulzní magnetoterapie, amplipulse, diadynamická terapie pomáhají zvýšit tonus žilní stěny, posílit cévy a zlepšit průtok krve v nich,
- Kyslíková terapie, kyslíkové a ozonové koupele zmírňují následky nedostatku kyslíku v tkáních, ke kterému dochází v důsledku poruch krevního oběhu.
V případě sekundárních křečových žil způsobených posttromboflebitickým syndromem mohou lékaři předepsat vícenásobné koupele nohou: terpentýnové, solné, radonové, sirovodíkové, bahenní atd. Volbu fyzioterapeutické metody určuje lékař podle závažnosti a stupně žilního onemocnění jako doplněk k lékové terapii.
Kompresní terapie. Této metodě léčby žilních onemocnění u posttraumatického tepenného syndromu (PTFS) a trofických vředů je věnována zvláštní pozornost, protože dlouholeté zkušenosti s jejím používáním ukazují pozoruhodné výsledky. Více než 90 % pacientů, kteří tuto léčebnou metodu dlouhodobě užívali, zaznamenalo znatelné snížení nepříjemných symptomů. Opakovaná diagnostika prokázala významné zlepšení stavu žilních cév nohou. Velká většina pacientů s trofickými vředy zaznamenala jejich rychlé a účinné hojení, čehož je obtížné dosáhnout jinými metodami.
Kompresní terapie je zahrnuta v obecném schématu a používá se po celou dobu léčby. Pacient musí neustále nosit kompresní punčochy a punčocháče, a pokud nejsou k dispozici, musí postiženou končetinu obvázat elastickým obvazem. Mimochodem, elastický obvaz je považován za účinnější na začátku léčby, protože umožňuje upravit hustotu obvazu a úroveň komprese. Jakmile se však stav pacienta normalizuje, je lepší přejít na speciální kompresní punčochy.
Nošení kompresních punčoch má pozitivní vliv na žíly na nohou, zabraňuje jejich roztahování pod tlakem krve a poskytuje jim určitý odpočinek během rekonvalescence, zatímco léková terapie pomáhá posilovat a tonizovat cévní stěny.
Bohužel někteří pacienti uvádějí určité nepohodlí, které zhoršuje jejich stav a kvalitu života. Těmto lidem lze doporučit použití speciálních nepružných obvazů od německé firmy Varolast, které regulují kompresi v závislosti na tom, zda je osoba v klidu nebo se aktivně pohybuje. Korekce tlaku na cévy pomáhá předcházet nepohodlí při nošení obvazu. Zahrnutí zinkové pasty do složení obvazů umožňuje jejich použití k léčbě trofických vředů, které se pod vlivem antiseptika hojí rychleji.
Pokud je posttromboflebitický syndrom závažný s tvorbou lymfedému a trofické vředy se i pod vlivem terapie dlouho nehojí, lékaři používají metodu pneumatické přerušované komprese, ke které se používá speciální zařízení se speciálními vzduchovými manžetami s nastavitelným přívodem vzduchu. To umožňuje plynule měnit tlak v závislosti na potřebách různých částí končetiny. Procedura je zaměřena na zlepšení žilního odtoku a je zvláště užitečná pro pacienty, kteří z různých důvodů nemohou užívat antikoagulancia.
Životní styl pacientů. Účinnost terapie PTFS do značné míry závisí na touze pacienta vrátit se k plnohodnotnému životu. A k tomu se budete muset vzdát některých špatných návyků, možná změnit práci nebo povolání a přehodnotit svůj jídelníček.
Jaké požadavky kladou lékaři na pacienty s posttromboflebitickým syndromem:
- Protože po stabilizaci stavu pacienta je jeho léčba prováděna ambulantně, je pacient registrován u flebologa nebo cévního chirurga a je povinen podstupovat pravidelné lékařské prohlídky a předepsané diagnostické testy, jejichž frekvence je stanovena individuálně.
- Bolavé nohy vyžadují omezení fyzické aktivity, tj. těžká fyzická práce, nošení těžkých předmětů a dlouhé stání jsou pacientům přísně zakázány, protože to vše vytváří velkou zátěž na žilní cévy dolních končetin.
- Požadavek na změnu pracovních činností je spojen i s omezením fyzické aktivity, pokud musí člověk k plnění svých profesních povinností dlouho stát na nohou, pracovat v podmínkách vysokých nebo nízkých teplot, zvýšených vibrací nebo nosit těžké předměty.
- Škodlivé návyky, jako je kouření a pití alkoholu, mají negativní dopad na stav cév, protože tabákový kouř a alkohol ve velkých dávkách jsou pro tělo považovány za jed, způsobují intoxikaci a ničení oběhového systému. Někdy se tyto oblíbené návyky mnoha lidí stávají jednou z příčin nepříjemné bolesti v nohou, což svědčí o nezdravém cévním systému. Je zřejmé, že člověk, který se zabývá obnovou svého zdraví, se bude muset vzdát škodlivých závislostí.
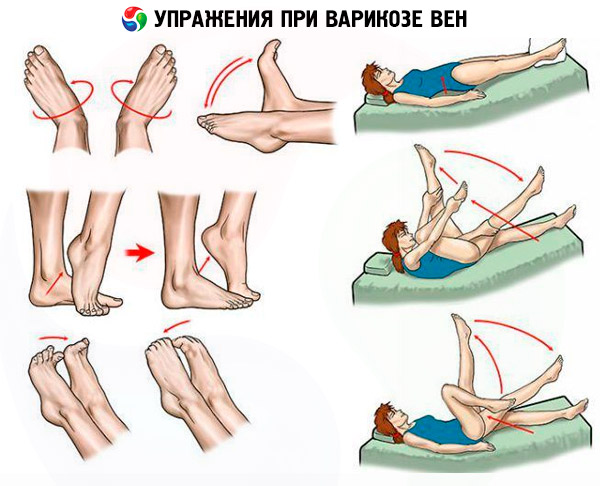
- Hypodynamie nikdy nepřispěla k obnově zdraví. Jde pouze o omezení fyzické aktivity, ale motorická aktivita by měla být nejen udržována, ale také doplněna cvičením terapeutické tělesné výchovy. Kdy a v jakém objemu budou terapeutické tělesné výchovy předepsány, určuje ošetřující lékař. A samotné lekce by měly být vedeny pod vedením zkušeného trenéra.
- Nikoho už dnes nepřekvapuje, že kvalita našeho jídla ovlivňuje stav našich cév, protože do krevního oběhu se dostávají jak užitečné, tak i škodlivé látky z jeho složení. Strava pacienta by měla být upravena tak, aby z ní byly odstraněny produkty, které přispívají ke zvýšení viskozity krve a mohou negativně ovlivňovat cévní stěny (například s vysokým obsahem škodlivého cholesterolu nebo s chemickými přísadami, které mají na organismus toxický účinek).
Posttromboflebitický syndrom je onemocnění, které nelze zcela vyléčit, ale pohoda pacienta závisí na požadavcích lékaře ohledně léčebných postupů a změn životního stylu. A čím déle je možné zpomalit progresi onemocnění, tím déle si člověk zachová schopnost pracovat a postarat se o sebe bez vnější pomoci.
Účinné léky
Léčba léky nemůže člověka uzdravit, ale může udržovat cévy v provozuschopném stavu po dlouhou dobu, posilovat je a zastavovat destruktivní procesy probíhající uvnitř žil a tepen. Pro udržení funkčnosti žilního systému lékaři předepisují léky různých typů. Podívejme se na některé z nejúčinnějších léků.
Začněme náš přehled léků flebotonickými přípravky, které zvyšují cévní tonus a zlepšují lymfatickou drenáž. Uznávaným lídrem mezi léky v této skupině je polyvalentní flebotonický přípravek "Detralex", který je dostupný ve formě tablet a je určen k perorálnímu podání. Lék má výrazný venotonický a angioprotektivní účinek. Zabraňuje žilní kongesci, zvyšuje odolnost žil vůči roztahování a snižuje propustnost malých cév. Lék opakovaně prokázal svou účinnost při léčbě chronických žilních patologií dolních končetin.
V případě žilní insuficience a lymfostázy způsobené posttromboflebitickým syndromem se Detralex předepisuje v dávce 1000 mg denně, která by měla být rozdělena do 2 dávek. První dávka se užívá v poledne, druhá večer. Tablety se užívají během jídla.
Jedinou kontraindikací užívání léku, uvedenou v oficiálních pokynech, je přecitlivělost na jeho složky. Lék lze předepsat těhotným ženám pouze se souhlasem porodníka-gynekologa. Experimenty neodhalily negativní vliv léku na plod, ale na lidech nebyly provedeny žádné studie.
Mezi časté nežádoucí účinky během užívání léku patří reakce z gastrointestinálního traktu: nevolnost, zvracení, nadýmání, průjem. Méně časté jsou závratě, bolesti hlavy, zhoršení celkového stavu, dermatologické projevy ve formě vyrážky na těle a svědění.
„Rutosid“ je angioprotektor glykosidu kvercetinu, který se jinak nazývá rutin, takže účinek léku je podobný účinkům užívání vitaminu P. Snižuje propustnost malých cév, posiluje žilní a arteriální stěny, zpomaluje agregaci červených krvinek. Při žilní insuficienci a městnavých procesech v lymfatickém systému, charakteristických pro posttromboflebitický syndrom, lék významně snižuje bolest a otok měkkých tkání, pomáhá v boji proti trofickým poruchám a ulceróznímu procesu.
Lék je dostupný ve formě tablet (forte) nebo kapslí pro vnitřní použití a gelu pro lokální léčbu.
Tablety a kapsle by se měly užívat s jídlem. Kapsle se obvykle užívají 2–3krát denně a tablety 2krát (jedna na dávku) po dobu nejméně 2 týdnů. V případě chronických žilních onemocnění a lymfostázy lze dávku 2–3krát zvýšit, takže se není třeba obávat předávkování lékem. Nejlepšího účinku lze dosáhnout, pokud se kyselina askorbová užívá současně.
Gel má chladivý účinek a při zevní aplikaci pomáhá v boji proti bolesti a otokům. Měl by se nanášet na kůži a vtírat masážními pohyby dvakrát denně. Příznaky vymizí během 2–3 týdnů. Lékaři však doporučují pokračovat v léčbě alespoň další 2 týdny, aby se výsledek upevnil.
Lék je kontraindikován v prvních třech měsících těhotenství (zejména v perorálních formách), stejně jako v případě individuální přecitlivělosti na jeho složky, která se projevuje formou alergických reakcí. Nežádoucí účinky léku jsou omezeny na reakce z gastrointestinálního traktu (tíha v žaludku, nadýmání, poruchy stolice), bolesti hlavy (někdy se vyskytují stížnosti na pocity podobné návalům horka během menopauzy), alergické reakce. Lokální léčba může být doprovázena podrážděním kůže a vyrážkami v místě aplikace.
„Phlebodia“ je angioprotektor francouzské výroby na bázi bioflavonoidů se selektivním účinkem. Nemá žádný vliv na tonus arteriálních cév. Jeho účinek je zaměřen na zvýšení tonusu malých žilních cév (venul), což pomáhá zlepšit žilní odtok a lymfatickou drenáž. Lék má také mírný protizánětlivý a antiagregační účinek.
Léčivý přípravek se vyrábí ve formě tablet pro perorální podání s dávkou 600 mg. Po proniknutí z gastrointestinálního traktu do krve se koncentruje hlavně ve stěnách velkých a malých žil. Obsah účinné látky v okolních tkáních je mnohem nižší.
Lék je předepsán pro příznaky odpovídající klinickému obrazu posttromboflebitického syndromu, jako je tíha a bolest dolních končetin, otok nohou, trofické poruchy. Tablety se užívají ráno před jídlem, 1 tableta denně. Léčba lékem trvá v průměru 2 měsíce.
Lék se nepředepisuje na přecitlivělost na složky léku. Nejčastěji se takové reakce vyskytují v souvislosti s červeným barvivem (přísada E124), které je v léku přítomno. Během těhotenství není užívání léku zakázáno, ale potřeba a bezpečnost jeho užívání by měla být projednána s lékařem. Během kojení je však užívání léku obecně nežádoucí.
Nežádoucí účinky léku jsou podobné jako u jiných venotonik: poruchy trávicího systému, bolesti hlavy, mírné alergické reakce ve formě vyrážek a svědění na těle.
„Indovazin“ je kombinovaný přípravek na bázi bioflavonoidu s angioprotektivním účinkem troxerutinu (účinná látka populárního léku „Troxevasin“) a nesteroidní protizánětlivé složky zvané „indomethacin“. Troxerutin snižuje propustnost kapilár a zvyšuje žilní tonus, má protizánětlivý a protiedémový účinek na okolní měkké tkáně a zlepšuje buněčnou výživu. Indomethacin zesiluje účinek troxevasinu, protože má výrazný protizánětlivý účinek, dobře zmírňuje bolest a otoky nohou.
Léčivo se vyrábí ve formě gelu nebo masti a je určeno k lokální aplikaci v místě léze. Léčivo snadno proniká hluboko do tkáně a rychle zmírňuje bolest a horečku v místě zánětu.
Léčivý přípravek je určen k léčbě pacientů starších 14 let. Měl by se aplikovat na kůži bolavé nohy 3–4krát denně a jemně vmasírovat. Účinné dávkování je určeno délkou proužku krému vytlačeného z tuby. V průměru by měla být 4–5 cm, ale ne více než 20 cm denně.
Tento kombinovaný lék má o něco více kontraindikací. Kromě přecitlivělosti na složky léku a NSAID se jedná o bronchiální astma, těhotenství a kojení. Externí přípravek nelze aplikovat na otevřené rány, takže jeho použití je omezeno u trofických vředů.
Ve většině případů Indovazin nezpůsobuje nežádoucí účinky. Vzácně se vyskytují stížnosti na dráždivý účinek léku, který se projevuje pocitem pálení a tepla na kůži, zarudnutím tkání, výskytem vyrážky a svědění. Při dlouhodobém užívání se kromě lokálních reakcí mohou objevit i systémové reakce: dyspeptické jevy a drobné poruchy jater, projevující se zvýšením specifických enzymů, astmatickými záchvaty, anafylaktickými reakcemi.
"Venoton" je bylinný přípravek s venotonickém, protizánětlivým a protiedémovým účinkem. Je k dispozici ve formě balzámu (tinktury), gelu a kapslí, jejichž složení se může mírně lišit, ale všechny lze použít k léčbě posttromboflebitického syndromu.
Balzám obsahuje extrakty z jírovcových kaštanů a semen ovsa, plodů sofory a jeřábu, listů lísky, vlaštovičníku a jetele lékařského. Díky tomuto složení přírodní léčivý přípravek snižuje propustnost kapilár, posiluje žilní stěny a činí je pružnějšími, obnovuje krevní náplň žil, snižuje srážlivost krve, pomáhá odstraňovat špatný cholesterol z těla a účinně bojuje proti zánětům a otokům.
Gel má podobné složení, které je doplněno esenciálními oleji (máta, citron, jalovec), které pomáhají účinně bojovat proti metličkám na nohou. Stejně jako v tinktuře je hlavní složkou extrakt z jírovce, který se používá jako dobrý venotonik a antitrombotikum.
Kapsle "Venoton" mají zcela odlišné složení:
- extrakt z česneku, který zlepšuje krevní oběh, čistí cévy a má antibakteriální účinek na celé tělo,
- extrakt z pohanky, bohatý na tak zdravou cévní látku, jako je rutin, která posiluje arteriální a žilní cévy, zabraňuje jejich skleróze, snižuje propustnost kapilár, snižuje otoky způsobené lymfatické insuficience,
- Vitamin C, který snižuje viskozitu krve a posiluje cévy, vykazuje výrazný antioxidační účinek.
Balzám je určen k systémové léčbě křečových žil a posttraumatického tepenného syndromu (PTFS), tj. užívá se perorálně, zředěním 1 čajové lžičky přípravku v 50-60 ml vody. Lék užívejte půl hodiny před jídlem 3 nebo 4krát denně, ne však více než 20 ml denně. Léčebná kúra trvá 20 dní, po kterých si můžete udělat desetidenní přestávku a léčbu opakovat.
Kapsle "Venoton" by se měly užívat během jídla, 1 kus 3krát denně. Průběh léčby je 21-28 dní, lze jej opakovat 2-3krát ročně.
Gel se používá k lokální léčbě onemocnění. Aplikuje se na kůži v tenké vrstvě 2 až 3krát denně a poté se vtírá masážními pohyby. Po aplikaci přípravku má dobrý účinek nošení kompresních punčoch nebo použití elastických obvazů, které stahují povrchové žíly postižených končetin.
Kontraindikace k užívání léku v jakékoli formě uvolňování jsou přecitlivělost na složky léku, přítomnost vnitřního krvácení nebo predispozice k němu, těžká renální dysfunkce (zejména u perorálních forem), angina pectoris, epilepsie. Lék se nepoužívá během těhotenství a kojení (ani u externích forem).
Kapsle "Venoton" jsou schváleny k použití od 12 let, tinktura a gel se při léčbě dětí vůbec nepoužívají.
Aplikace gelu vyžaduje určitou opatrnost. Nelze jej aplikovat na povrch ran, ale lze jej aplikovat na neporušenou kůži kolem trofických vředů, které se mohou objevit při posttraumatickém tetanu. Také se nedoporučuje intenzivně vtírat přípravek do kůže. Pohyby by měly být měkké a netraumatické.
Častým vedlejším účinkem různých forem léku je možnost vzniku alergických reakcí se zvýšenou citlivostí těla na různé složky komplexního bylinného přípravku. Při lokálním použití léku se vše obvykle omezuje na zarudnutí kůže, vyrážky a svědění, někdy pacienti zaznamenávají teplo a pálení v místě aplikace gelu. Při perorálním podání je možná i komplikace, jako je Quinckeho edém.
Užívání tinktury a kapslí může být také doprovázeno bolestí za hrudní kostí vlevo, zvýšenou srdeční frekvencí (tachykardií), sníženým krevním tlakem a nepříjemnými pocity v gastrointestinálním traktu (nevolnost, dyspepsie, pálení žáhy, průjem).
Překročení dávek perorálních forem léku může vyvolat příznaky předávkování, které se projevují bolestmi hlavy, gastrointestinálními poruchami (možné je i zvracení), závratěmi a mdlobami, dýchacími potížemi. Pokud se tyto příznaky objeví, je nutné okamžitě vypláchnout žaludek a užít dostatečný počet tablet „aktivního uhlí“ (1 na každých 10 kg hmotnosti oběti) nebo jakýkoli jiný sorbent.
Všechny uvedené léky používané v léčebných režimech pro posttromboflebitický syndrom lze zakoupit v lékárně bez lékařského předpisu. Všechny však vyžadují úpravu dávkování v závislosti na stávající patologii a její závažnosti, což je bez lékařského předpisu nemožné. Samoléčba v tomto případě nemusí přinést očekávaný výsledek, ale pouze uškodit a zhoršit již tak neatraktivní situaci.
Chirurgická léčba
Vzhledem k tomu, že konzervativní léčba posttromboflebitického syndromu neumožňuje úplné vymýcení onemocnění, byly paralelně vyvinuty různé chirurgické metody léčby této závažné patologie. Chirurgická léčba posttrombotického onemocnění je však možná až po obnovení průtoku krve v postižené hluboké cévě, tj. po její rekanalizaci. A v tomto úkolu se do popředí dostávají léky a fyzioterapie. Pokud se totiž průtok krve neobnoví, může mít operace, která zahrnuje potlačení bypassových (kolaterálních) cest průtoku krve, negativní vliv na pohodu pacienta.
Jakmile se obnoví průtok krve v žilním systému dolních končetin, může lékař pacientovi nabídnout jednu z chirurgických možností, které jsou účinné u PTS. Nejoblíbenější jsou chirurgické zákroky na perforujících a povrchových žilách, u kterých často postačuje lokální anestezie.
Za nejběžnější operaci při PTFS se považuje crossektomie. Její podstata spočívá v ligaci velkých a malých podkožních žil v místě jejich spojení s hlubokými žilami (v oblasti perforujících cév). V tříselné nebo popliteální jamce se provede řez, poškozená céva se podváže na dvou místech a poté se pomocí speciální sondy odstraní.
Crossektomie jako samostatná operace se provádí zřídka. Často je součástí komplexní operace, která zahrnuje crossektomii (ligaci postižených povrchových žil), stripping (jejich extrakci pomocí sondy), miniflebektomii (odstranění extrahované žíly), odstranění perforující žíly, která neplní svou funkci a umožňuje reflux krve z hlubokých žil do povrchových.
V podstatě se jedná o odstranění části povrchových žil v přítomnosti takové komplikace, jako je reflux. Existují však i jiné metody obnovení narušeného žilního průtoku krve. Například Psatakisova metoda zahrnuje korekci průtoku krve pomocí šlachy v popliteální oblasti. Z izolovaného úseku šlachy se vytvoří jakási smyčka pro postiženou žílu, která ji při chůzi stlačí a působí na principu pumpy.
Pokud je průchodnost iliakálních žil narušena, přichází na pomoc Palmova metoda bypassu cévy. Šunt se zavádí do postižené žíly v tříselné oblasti v místě, kde se spojuje s normálně fungující žílou. Konstrukce, která má často tvar spirály, udržuje lumen cévy konstantní a zabraňuje jejím stěnám v přílišném roztahování pod tlakem krve.
Tím je zajištěno těsnější usazení žilních chlopní, které propouštějí krev pouze jedním směrem a fungují na principu pumpy. Uvolněné chlopně nebo jejich zničení jsou příčinou stagnace krve v dolních končetinách, protože krev sama nebude proudit vzhůru. Bohužel takové operace nejsou příliš oblíbené kvůli vysokému riziku opakované trombózy.
Okluze ve femoropopliteální oblasti se léčí flebektomií a instalací autotransplantátu cévy (nejčastěji se jako implantát používá úsek žíly s dobrými chlopněmi odebraný z podpaží). Pokud reflux přetrvává, odstraní se část podkožních cév. V pokročilých případech posttromboflebitického syndromu s poškozením velkých žil po jejich rekanalizaci se předepisuje operace zvaná safenektomie, která zahrnuje odstranění těchto cév.
Vzhledem k tomu, že většina flebologů vidí příčinu žilní insuficience v selhání chlopňového systému, probíhá dnes aktivní vývoj umělých cévních chlopní (intra- nebo extravaskulárních). Prozatím jsou takové operace ve fázi testování a zdokonalují se, protože méně než padesátiprocentní úspěšnost není dostatečně přesvědčivým důkazem účinnosti zaváděných metod k nápravě funkce žilních chlopní.


 [
[