Lékařský expert článku
Nové publikace
Perikoronaritida
Naposledy posuzováno: 12.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
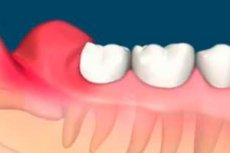
Během prořezávání zoubků se vyskytuje odontogenní zánětlivé onemocnění, perikoronitida. Týká se především třetích molárů, které prořezávají jako poslední – po 17 letech věku, a mnoho lidí se setkává s různými komplikacemi. Perikoronitida – zánět a infekce měkkých tkání kolem částečně prořezaného zubu – je často spojena s postižením třetích stálých molárů. Mezi další související onemocnění patří zubní kaz, resorpce kořene sousedního zubu a vzácně tvorba cyst a nádorů.
Epidemiologie
Prevalence perikoronitidy u lidí ve věku 20–29 let dosahuje podle statistik evropských zubních chirurgů 80 % a 67 % pacientů s tímto onemocněním má hluboké infekční léze parodontálních tkání s rozšířením do krčních lymfatických uzlin a dokonce i do vedlejších nosních dutin. [ 1 ]
Alespoň jeden zub moudrosti, který neprořezal nebo prořezal jen částečně, zjistí zubaři u 90 % 20letých pacientů. [ 2 ] Mimochodem, u téměř 2 % lidí třetí stoličky vůbec neprořezávají. Ženy (62,7 %) trpí perikoronitidou častěji než muži (37,3 %). [ 3 ], [ 4 ]
Asi 40 % všech extrahovaných zubů jsou zuby moudrosti, jejichž erupce vedla k perikoronitidě.
Příčiny perikoronaryitida
Hlavními příčinami zánětu dásní kolem korunky částečně prořezaného zubu moudrosti – perikoronitidy neboli perikoronitidy – jsou infekce, jejíž ložisko se tvoří v perikoronárním prostoru během retence zubu (opožděné erupce), jeho dystopie – kdy je zcela nebo částečně pokryt slizniční tkání dásně (tzv. kapuce – zubní operkulum), a také pokud je zubní zárodek zpočátku nesprávně umístěn uvnitř dásně a nemůže zaujmout své místo v zubní řadě.
Perikoronitida zubu moudrosti se obvykle rozvíjí u dospělých s prořezáváním třetích molárů dolní čelisti, které mohou růst v ostrém a pravém úhlu k druhému moláru a ostatním zubům, směrem k tváři nebo zadní části úst. Velmi často dochází k ucpání tkání obklopujících třetí dolní molár žvýkacími zuby horní čelisti.
Je zřejmé, že perikoronitida u dětí nemůže být spojována s prořezáváním zubů moudrosti a, jak ukazuje klinická praxe, zánět tkání obklopujících jakýkoli prořezávající se zub u dítěte je poměrně vzácný jev. Nejčastěji (asi 36 % případů) zánět doprovází prořezávání druhých dolních stálých stoliček u dětí po 10–11 letech.
Rizikové faktory
Hlavními rizikovými faktory jsou špatná ústní hygiena a obtíže s čištěním částečně prořezaných zubů. To vede k hromadění plaku, zbytků jídla a bakterií pod dásní pokrývající zub, což vytváří podmínky pro rozvoj bolestivého zánětu.
Mezi predisponující faktory patří abnormality ve vývoji zubů a také přítomnost akutních nebo chronických infekcí horních cest dýchacích, které jsou podle některých údajů přítomny u více než 40 % případů perikoronitidy. [ 5 ]
Patogeneze
Ve všech případech je patogeneze zánětu dásní kolem korunky prořezávajícího se zubu způsobena mikrobiální flórou, převážně anaerobní, která se vyvíjí v distálně umístěném perikoronálním prostoru – ideálním místě pro aktivní růst a reprodukci bakterií. [ 6 ]
Následující bakterie (včetně obligátních) jsou zpravidla přímo spojeny se zánětlivým procesem a změnou parodontálních tkání: Prevotella melaninogenica, Capnocytophaga spp., Peptostreptococcus spp., Veillonella spp., Fusobacterium mucleatum, Streptococcus mitis, Bacteroides oralis, Propionibacterium spp., Actinomycetales odontolyticus a Actinomycetales pyogenes. [ 7 ], [ 8 ]
V tomto případě morfologický obraz perikoronitidy nezávisí na typu infekce, ale na charakteristikách zánětlivého procesu, který může být buď povrchový (katarální), nebo hlubší (postihující měkké tkáně) - hnisavý, a také ulcerózní (s erozí sliznice).
Symptomy perikoronaryitida
Příznaky periokoronitidy se neobjevují všechny najednou. Prvními známkami jsou rozvoj zánětlivého edému a výskyt bolestivých pocitů v čelisti, které se poměrně rychle zesilují a mohou se šířit do oblasti ucha a submandibulární zóny.
Spektrum příznaků se může lišit od mírné bolesti až po ostrou nebo pulzující bolest, zarudnutí, otok, hnisavý výtok, omezené otevírání úst, horečku, lymfadenopatii, halitózu, faryngeální léze a systémovou toxémii.[ 9 ]
Podle studie provedené Jirapunem a Aurasou byly příznaky spojené s perikoronitidou klasifikovány jako bolest (35,3 %); otok (21,7 %); potíže s jídlem (3,6 %); hnisavý výtok (3,0 %); a další příznaky (1,3 %) (jako je trismus, bolest v krku a lymfadenitida).
Otok vede k částečnému zablokování temporomandibulárního kloubu, což způsobuje potíže s úplným otevřením úst (trismus) a bolest při žvýkání.
Zánět může být akutní, subakutní a chronický; v mnoha případech je zánětlivý proces doprovázen tvorbou hnisavého nekrotického exsudátu vylučovaného zpod sliznice pokrývající korunku zubu, a to je hnisavá perikoronitida.
Akutní perikoronitida se projevuje zarudnutím a otokem tkání obklopujících zub, dále patra a části hltanu, horečkou, akutní pulzující bolestí (zesilující se při žvýkání), dysfagií (potížemi s polykáním). Akutní hnisavá perikoronaritida je charakterizována těžkou hypertermií, krvácením ze sliznice postižené oblasti, halitózou (hnilným zápachem z úst) a výtokem hnisu z perikoronárního vaku, šířením bolesti do celé čelisti a hltanu. Může dojít ke zvětšení a zánětu krčních lymfatických uzlin.
Subakutní perikoronitida se od akutní formy liší absencí trismu a lokalizovanější bolestí.
Chronická perikoronitida způsobuje lokalizovaný edém a hyperémii tkáně; periodickou tupou (bolestivou) bolest; maceraci bukální sliznice nejblíže prořezávajícímu se zubu; halitózu a nepříjemnou chuť v ústech; bolestivost podčelistních lymfatických uzlin (při palpaci).
Komplikace a důsledky
Je důležité vědět, že perikoronitida může způsobit vážné následky a komplikace, včetně:
- zánět mandlí; [ 10 ]
- perifaryngeální absces;
- peritonzilární absces;
- gumový tavidl;
- regionální lymfadenopatie (zánět submandibulárních a krčních lymfatických uzlin);
- flegmóna retrofaryngeálního prostoru a dna ústní dutiny (Ludwigova angina);
- zánět parodontu;
- šíření zánětu do periostu dásní s rozvojem periostitidy.
Diagnostika perikoronaryitida
Pro zubaře není diagnostika periokoronitidy obtížná při vyšetření ústní dutiny: zubů a dásní.
A pro vizualizaci neprořezaných zubů a určení léčebné taktiky se provádí instrumentální diagnostika: rentgen nebo ortopantomografie pro získání ortopantomogramu - panoramatického obrazu všech zubů a parodontálních struktur.
Diferenciální diagnostika
Diferenciální diagnostika pomáhá objasnit diagnózu v případech, kdy má pacient folikulární cystu nebo exostózu čelisti, nádor dásní nebo slinné žlázy.
Kdo kontaktovat?
Léčba perikoronaryitida
Výsledky léčby pacientů s perikoronitidou závisí na formě onemocnění a způsobu léčby. [ 11 ] Léčba perikoronitidy zahrnuje čištění perikoronárního prostoru, drenáž hnisu, vysušení postižené oblasti, ošetření antiseptiky, fotodynamickou terapii methylenovou modří. [ 12 ]
K úlevě od zánětu se předepisují β-laktamová antibiotika (amoxicilin, klavamitin atd.) nebo metronidazol; NSAID, jako je Ketonal nebo ibuprofen, pomáhají s bolestí a zánětem.
Výsledky testů citlivosti na antibiotika ukazují, že amoxicilin a pristinamycin jsou nejúčinnějšími léky proti testovaným kmenům, a zejména proti kmenům klasifikovaným jako aerobní. Metronidazol samotný nebo v kombinaci se spiramycinem, amoxicilin v dávce 4 mg/litr a pristinamycin jsou nejúčinnějšími léky proti obligátně anaerobním bakteriím. Účinnost druhého jmenovaného léku potvrzuje jeho hodnotu v akutních případech a po selhání jiných antibiotik. [ 13 ], [ 14 ]
Zubaři berou v úvahu nejen stupeň zánětu a závažnost infekce, ale také polohu prořezávajícího se zubu. A po skončení akutní fáze zánětlivého procesu se provádí jeden ze zubochirurgických zákroků. Pokud je poloha zubu normální, je pro uvolnění jeho korunky a úplnou erupci nutná excize perikoronidy, tj. operkulektomie (běžná nebo laserová), při které se odstraní lalok sliznice dásně nad částečně prořezaným zubem.
Provádí se také perikoronarotomie (perikoronarektomie) – excize kapuce při perikoronitidě s antiseptickým ošetřením rány a její drenáží. V obou případech se v pooperačním období předepisují širokospektrální antibiotika.
A když je poloha zubu abnormální, uchylují se k extrakci – odstranění zubu moudrosti. [ 15 ]
Léčba perikoronitidy doma se provádí vyplachováním úst teplým roztokem kuchyňské soli, odvarem ze šalvěje, dubové kůry, máty peprné, květů heřmánku, zázvoru a také roztokem s přídavkem několika kapek 10% alkoholové tinktury propolisu. [ 16 ]
Prevence
Důkladné čištění zubů a dodržování pravidel ústní hygieny, stejně jako včasné vyhledání lékařské pomoci, jsou klíčovými faktory v prevenci zánětlivých onemocnění zubů. [ 17 ]
Předpověď
Perikoronitida je léčitelná, ale prognóza týkající se délky její léčby do značné míry závisí na závažnosti infekčního zánětu a stavu imunitního systému pacienta.
Při mírném zánětu a správné léčbě může úplné vymizení trvat několik dní nebo týdnů. V závažných případech nebo pokud se objeví komplikace perikoronitidy, může zotavení trvat déle a vyžadovat další terapii.

