Lékařský expert článku
Nové publikace
Kolenní kloub
Last reviewed: 04.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
Kolenní kloub (art. genus) je největší a strukturně nejsložitější. Je tvořen stehenní kostí, holenní kostí a čéškou. Kloubní plochy mediálního a laterálního kondylu stehenní kosti se kloubově spojují s horní kloubní plochou holenní kosti a čéšky. Uvnitř kloubu se nacházejí srpkovité nitrokloubní chrupavky - laterální a mediální menisky, které zvyšují kongruenci kloubních plošek a také plní tlumicí roli.
Laterální meniskus (meniscus lateralis) je širší než mediální meniskus (meniscus medialis). Laterální okraj menisku je srostlý s kloubním pouzdrem. Vnitřní ztenčený okraj menisku je volný. Přední a zadní konec menisku jsou uchyceny k interkondylární eminenci holenní kosti. Přední konce menisku jsou spojeny příčným vazem kolene (lig. transversum genus).
Čtěte také: |
Kloubní pouzdro kolenního kloubu je tenké. Na stehenní kosti je uchyceno přibližně 1 cm od okrajů kloubních plošek, na holenní kosti a čéšce - podél okrajů kloubních plošek. Synoviální membrána tvoří několik záhybů obsahujících tukovou tkáň. Největší párové pterygoidní záhyby (plicae alares) se nacházejí po stranách čéšky. Od čéšky k přednímu interkondylárnímu poli probíhá svisle dolů nepárový infrapatelární synoviální záhyb (plica synovialis infrapatellaris).
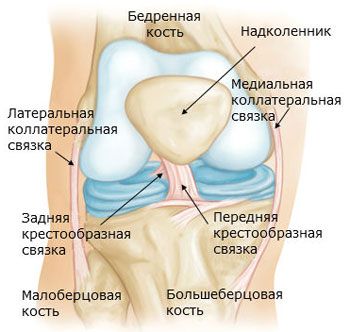
Vazy kolenního kloubu
Kolenní kloub je zpevněn vazy. Fibulární kolaterální vaz (lig. collaterale fibulare) je extrakapsulární, probíhá od laterálního epikondylu stehenní kosti k laterální ploše hlavice fibuly. Tibiální kolaterální vaz (lig. collaterale tibiale), srostlý s pouzdrem, začíná na mediálním epikondylu stehenní kosti a je uchycen k horní části mediálního okraje holenní kosti. Na zadní ploše kloubu se nachází šikmý podkolenní vaz (lig. popliteum obliquum), což je terminální svazek šlachy m. semimembranosus. Tento vaz je vetkán do zadní stěny kloubního pouzdra a je také uchycen k zadní ploše mediálního kondylu holenní kosti.
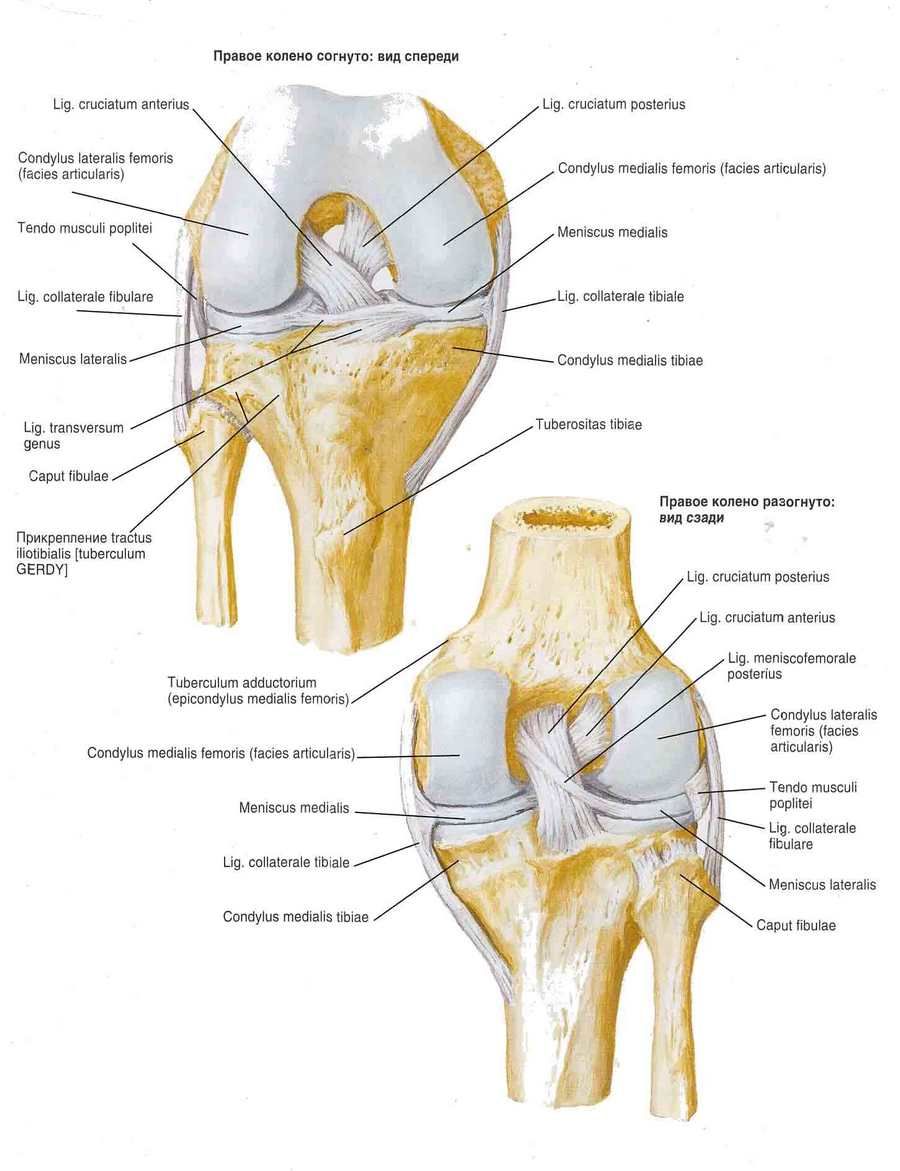
Obloukovitý podkolenní vaz (lig. popliteum arcuatum) vychází na zadní ploše hlavice fibuly, zakřivuje se mediálně a upíná se na zadní plochu holenní kosti. Vpředu je kloubní pouzdro zpevněno šlachou čtyřhlavého stehenního svalu (quadriceps femoris), která se nazývá patelární vaz (lig. patellae). Vnitřní a vnější svazky šlachy čtyřhlavého stehenního svalu (quadriceps femoris), vedoucí od pately k mediálnímu a laterálnímu epikondylu stehenní kosti a ke kondylům holenní kosti, se nazývají mediální a laterální podpůrné vazy pately (retinaculum patellae mediate et laterale).
V dutině kolenního kloubu se nacházejí zkřížené vazy pokryté synoviální membránou. Přední zkřížený vaz (lig. cruciatum anterius) začíná na mediálním povrchu laterálního femorálního kondylu a upíná se na přední interkondylární pole holenní kosti. Zadní zkřížený vaz (lig. cruciatum posterius) je napnut mezi laterálním povrchem mediálního femorálního kondylu a zadním interkondylárním polem holenní kosti.
Synoviální membrána kolenního kloubu
Kolenní kloub má několik synoviálních vaků. Jejich počet a velikost se individuálně liší. Synoviální vaky se nacházejí převážně mezi šlachami a pod nimi v blízkosti místa úponu šlach ke kostem. Suprapatelární bursa (bursa suprapatellaris) se nachází mezi šlachou čtyřhlavého stehenního svalu a stehenní kostí. Hluboká infrapatelární bursa (bursa infrapatellaris profunda) se nachází mezi patelárním vazem a holenní kostí. Subtendinózní bursa krevovského svalu (bursa subtendmea m. sartorii) se nachází v blízkosti místa úponu jeho šlachy k holenní kosti. Subkutánní prepatelární bursa (bursa subcutanea prepatellaris) se nachází ve vrstvě tkáně před patelou. Podkolenní jamka (recessus subpopliteus) se nachází za kolenním kloubem, pod šlachou podkolenního svalu.
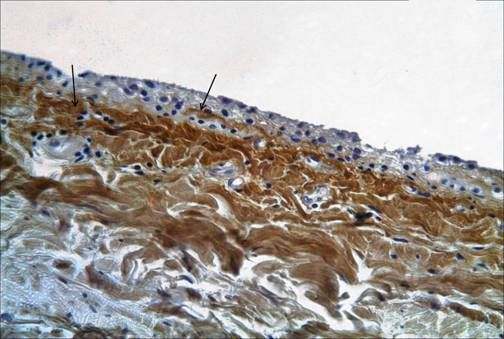
Synoviální membrána vystýlá nechrupavčitý povrch kloubu a liší se od mezoteliální výstelky ostatních tělních dutin. Nejedná se o pravou epiteliální tkáň. Podle histologických znaků se rozlišují tři typy synoviální tkáně: synoviální výstelka alveolárních ploch, vláknitá výstelka a tuková. Synoviální membrána pokrývající zkřížené vazy je poměrně dobře inervovaná a hojně zásobená krví. Kromě toho má kolenní kloub makroskopické synoviální struktury, které mají určitý význam - jedná se o záhyby neboli pliky. Rozlišují se tyto nejvýznamnější záhyby: suprapatelární, infrapatelární, mediální patelární a laterální. Suprapatelární plika je nejčastější (v 90 % případů). Samotné synoviální záhyby mají malý chirurgický význam, ale za různých patologických stavů se mohou zvětšovat, ztlušťovat a ztrácet elasticitu, což následně vede k omezenému pohybu v kloubu, zejména flexi. Někdy jsou v tloušťce synoviálních záhybů skryta intraartikulární tělíska.
Infrapatelární plica (lg. mucosum) je embryonální septum mezi mediální a laterální částí kloubu. Pokud je hypertrofická, je vizualizace různých částí kloubu během artroskopie extrémně obtížná. Nejčastěji léčenou plicou je mediální plica, která začíná na mediální straně kloubu, probíhá laterálně a vstupuje do mediální části synoviálního pouzdra, kde pokrývá infrapatelární tukový polštář. Její frekvence výskytu v kloubu se pohybuje od 18 do 55 %.
Meniskus kolenního kloubu
Meniskus kolenního kloubu se nachází v kloubní dutině a slouží k podpoře a ochraně chrupavky. Kromě tlumicích funkcí meniskus udržuje vzájemnou shodu tvarů kloubních ploch kostí a také snižuje tření v kloubech. Většina poranění kolene se vyskytuje v menisku kloubu. Při takových poraněních je omezená pohyblivost, dochází k bolesti a v závažných případech dochází k poškození chrupavky a rozvoji artrózy. Poškození menisku může být kombinováno s rupturou vazů, poraněním kostí, což vyžaduje okamžitou lékařskou pomoc.
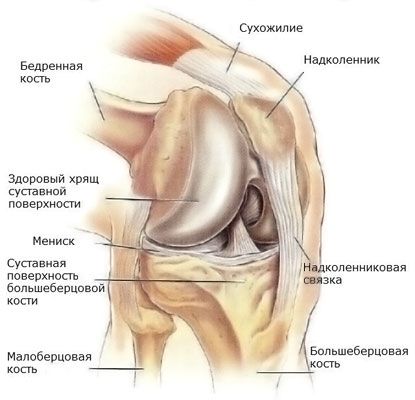
V závislosti na tom, který meniskus je poškozen, vnější nebo vnitřní, se rozlišují následující typy zranění:
- Oddělení menisku od pouzdra
- Natržení menisku (nejčastěji se vyskytuje ve vnitřním menisku, může být podélné nebo příčné)
- Komprese menisku (obvykle se vyskytuje v laterálním menisku)
Natržení menisku může být způsobeno poraněním kolena, neohrabaným, prudkým pohybem, například při skoku. Nejčastěji se taková zranění vyskytují u sportovců. Prognóza výsledku onemocnění závisí na závažnosti poranění, jeho lokalizaci a stavu tkání. U chronických patologií kolenního kloubu mohou tkáně menisku degenerovat do vláknitých výrůstků, mohou se ztenčovat a odlupovat. Chrupavčitá tkáň ztrácí své funkce, což vede k rozvoji artrózy kolenního kloubu.
Při poškození menisku se mohou objevit následující příznaky: potíže s pohybem, zejména při chůzi do schodů nebo ze schodů, hromadění tekutiny v kloubu, atrofie svalové tkáně, cvakavý zvuk v koleni, lokální zvýšení teploty v postižené oblasti, bolest při ohýbání a narovnávání kolene, otok.
V závislosti na závažnosti onemocnění je předepsána léčba, která může být buď konzervativní, nebo chirurgická. Konzervativní léčba zahrnuje použití fyzioterapeutických metod, pacientovi je doporučen klid, na postižené místo lze přiložit led a aplikovat elastické obvazy. V případě velkých ruptur nebo oddělení části menisku od pouzdra, stejně jako v případě poškození vazů, lze léčbu provést chirurgicky pomocí artroskopických metod. Doba úplné obnovy motorické schopnosti kloubu se může pohybovat od několika týdnů do dvou až tří měsíců.
Tvar kloubních ploch činí tento kloub kondylárním. Podléhá flexi a extenzi kolem frontální osy (s celkovým objemem 150°). Při flexi holeně (v důsledku uvolnění kolaterálních vazů) se může rotovat vzhledem k vertikální ose. Celkový objem rotace dosahuje 15°, pasivní rotace až 35°. Zkřížené vazy inhibují pronaci a při supinaci se uvolňují. Supinaci inhibuje hlavně napětí kolaterálních vazů. Flexe je omezena napětím zkřížených vazů a šlachy čtyřhlavého stehenního svalu.
Aktivní a pasivní stabilizátory kolenního kloubu
Mechanismy stabilizace kolenního kloubu v různých polohách stehna, holeně, ve statice i dynamice, za normálních i patologických podmínek jsou předmětem zájmu výzkumníků již mnoho let, ale v současné době není v tomto problému zdaleka vše jasné.
Pro snazší pochopení se tyto mechanismy dělí na pasivní a aktivní. Mezi první patří kongruence kloubních ploch a chrupavčitých struktur, jakož i pouzdro-vazivový aparát kolenního kloubu, který pasivně působí proti posunutí tibie. Mezi druhé patří periartikulární svaly, které proti tomu aktivně působí. Ve skutečnosti pracují současně, vzájemně se doplňují a/nebo nahrazují. V případě poranění pouzdro-vazivových struktur jsou oba mechanismy v té či oné míře narušeny, trvale nebo dočasně, v důsledku čehož trpí funkce kloubu - je zaznamenána jeho nestabilita.
Stabilizace kolenního kloubu je jedním z těch problémů, jejichž řešení je možné pouze s využitím dat získaných v různých oblastech poznání (morfologie, fyziologie a biomechanika).
Aby bylo možné určit, které články patogeneze tohoto procesu mohou být ovlivněny a obnovit narušenou funkci, je nutné zvážit mechanismy stabilizace kolenního kloubu. Dále je důležité odpovědět na otázku, jakou cestou se vydat. Měli bychom se spoléhat na obnovení nebo kompenzaci funkce? V jakých případech bychom měli zvolit konzervativní a v jakých chirurgickou léčebnou taktiku a jaká je v těchto případech role funkční terapie?
Řešení těchto zásadních otázek je možné pouze s pečlivým zkoumáním vlastností biomechaniky kolenního kloubu.
Pohyby v kolenním kloubu
Kolem frontální osy až do 135° (flexe) a až do 3° (extenze). Rotace bérce kolem podélné osy - až do 10°.
Protáhněte dolní končetiny: biceps femoris, semimembranosus, semitendinosus, popliteus a gastrocnemius.
Následující svaly rotují dolní končetinu dovnitř (s pokrčeným kolenem): sval semimembranosus a sval semitendinosus, krejčovský sval a sval lýtkový (mediální hlava).
Rotace bérce směrem ven: lýtkový sval, biceps femoris (laterální hlava).
Hlavní onemocnění kolenního kloubu
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
Deformující artróza kolenního kloubu
Jedná se o chronické onemocnění, při kterém dochází k degenerativním procesům v kostních a chrupavčitých tkáních, což vede k deformaci kloubů. Hlavní příznaky deformující artrózy: bolest se zvyšuje při pohybu, zesiluje se ve vlhkém a chladném počasí a obvykle ustupuje v klidu. Čím je člověk starší, tím vyšší je pravděpodobnost vzniku onemocnění. To se vysvětluje tím, že chrupavčitá tkáň uvnitř kloubů se časem opotřebovává a po úrazech a fyzické námaze se stále obtížněji obnovuje. Důležitou roli ve vývoji onemocnění hrají také dědičné faktory.
Deformující artróza kolenního kloubu je doprovázena křupáním při pohybu, které časem prochází, protože povrch kostí se během tření vyhlazuje. V kolenním kloubu se vyvíjí zánětlivý proces, v kostní tkáni se objevují cysty, pacientovi je obtížné se pohybovat, při chůzi začíná kulhat. Průběh onemocnění zhoršuje fyzické přetížení, dlouhodobé zatížení nohou, například u lidí, jejichž profesní činnost zahrnuje dlouhé stání - prodejci, učitelé, sportovci atd.
Deformace kloubů se obvykle začíná rozvíjet ve druhé fázi onemocnění. Ve třetí fázi se klouby roztahují a deformují do takové míry, že se kloub stává zcela nepohyblivým.
 [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 17 ], [ 18 ], [ 19 ], [ 20 ]
Artritida kolenního kloubu
Artróza kolenního kloubu se dělí na osteoartrózu, revmatoidní artritidu a posttraumatickou artritidu. Nejčastější formou artrózy kolenního kloubu je osteoartritida. Toto onemocnění postupuje postupně a vyčerpává kloubní chrupavku. Osteoartritida obvykle postihuje starší a střední věk. Osteoartritida neboli gonartritida kolenního kloubu postihuje periartikulární svaly, včetně synoviální membrány, a vazy v důsledku zánětlivého procesu v měkkých tkáních.
 [ 21 ], [ 22 ], [ 23 ], [ 24 ]
[ 21 ], [ 22 ], [ 23 ], [ 24 ]
Revmatoidní artritida kolenního kloubu
Může se vyskytnout v akutní i chronické formě. V akutním stádiu onemocnění se v dutině kolenního kloubu hromadí tekutina. Pacient pociťuje bolest, zarudnutí a otok v kolenním kloubu. Motorická aktivita kloubu je snížena, pacient se snaží udržet nohu v poloohnuté poloze. Pokud se v kloubu vytvořil hnis, onemocnění probíhá s vysokou teplotou a zimnicí. Otok kloubu je velmi výrazný. Tato forma onemocnění zpravidla postihuje dva kolenní klouby.
Posttraumatická artritida kolenního kloubu
Vzniká při poranění kolenního kloubu a může se v průběhu let vyvíjet, postupně ničit kloubní chrupavku, způsobovat bolest a omezovat funkci kloubu.
Bolest kolenního kloubu
Bolest v kolenním kloubu je doprovázena následujícími příznaky:
- Zvyšuje se při chůzi do schodů
- Omezuje motorickou aktivitu kloubu, zesiluje se při pokusu o ohnutí nebo narovnání nohy
- Doprovázeno křupavým zvukem při pohybu a výskytem otoku
- Kloubní plochy jsou deformované
- Stehenní svaly atrofizují
- Objevuje se nerovnoměrná, kolébavá chůze
Bolest v kolenním kloubu se často vyskytuje také při koxartróze nebo osteoartróze kyčelního kloubu.
Jak se vyšetřuje kolenní kloub?
Vyšetřete pacienta ležícího na zádech s nataženýma nohama. Je v oblasti kolenního kloubu otok? (Příčiny: ztluštění kosti, hromadění tekutiny v kloubní dutině, ztluštění synoviální membrány kolenního kloubu; v druhém případě je při palpaci cítit „tření“.) Všimněte si, zda se vyskytuje atrofie čtyřhlavého svalu stehenního svalu. Přítomnost tekutiny v dutině kolenního kloubu lze potvrdit následující technikou: dlaň jedné ruky se položí na patelu, respektive na oblast těsně nad ní, a palec a ukazováček druhé ruky pod patelu. Změnou stupně tlaku na patelu vyšetřující vyvolá pohyb tekutiny v dutině kolenního kloubu, který je cítit prsty. Pokud je v kloubní dutině 30–40 ml tekutiny, může být vyvolán jev „ballotingu“ pately, v takovém případě jsou cítit její nárazy do okolních kostí („klepání pately“). Tyto „klepavé“ zvuky mohou chybět, pokud je výpotek velmi malý nebo pokud je „napjatý“, ale jeho objem přesahuje 120 ml.
Stupeň flexe a extenze v kolenních kloubech se u jednotlivých osob liší. Flexe je považována za zcela dostatečnou, pokud se člověk může dotknout hýždí patou. Porovnejte extenzi kolenních kloubů na nemocných a zdravých končetinách. Stav mediálních a laterálních vazů se vyšetřuje s téměř plně extenzí kolenního kloubu. Jednou rukou vyšetřující zvedne pacientovu nohu ležící na lehátku za kotník a druhou rukou koleno mírně fixuje. Vazy kolenního kloubu jsou v okamžiku abdukce napjaté - v tomto případě se snaží o abdukci uchopením kotníku vyšetřované nohy jednou rukou a druhou rukou, umístěnou pod kolenním kloubem, tlačí kolenní kloub mediálním směrem (jedná se o test mediálních vazů). Reverzní manipulace s addukcí v kolenním kloubu je testem laterálních vazů. Pokud jsou tyto vazy natrženy, kolenní kloub se při vyšetření odpovídajících vazů „otevře“ více (nezapomeňte porovnat kolenní klouby na obou končetinách).
Zkřížené vazy se vyšetřují fixací kolenního kloubu pod úhlem 90°. Chodidlo vyšetřované nohy je položeno na lůžku a vyšetřující si na něj sedne, aby znehybnil holenní kost. Uchopte koleno zezadu prsty tak, aby palce ležely na kondylech stehenní kosti. S uvolněným čtyřhlavým svalem stehenní kosti se posuzuje předozadní přechod holenní kosti na stehenní kost (normálně je to přibližně 0,5 cm), přední zkřížený vaz omezuje posun stehenní kosti dopředu a zadní dozadu. Nadměrné posunování v jednom ze směrů (nezapomeňte porovnat s kolenem druhé nohy) může znamenat poškození odpovídajícího vazu.
McMurrayův rotační test je určen k detekci natržení pedikulárního (tj. se zachováním pedikulárního) menisku. Kolenní kloub se ohne, tibie se otočí laterálně a poté se kolenní kloub natáhne, přičemž se tibie pokračuje v rotaci. Manévr se několikrát opakuje při různých stupních flexe v kolenním kloubu a poté znovu s rotací tibie na stehenní kost. Účelem této manipulace je stlačit volný konec pedikulárního menisku uvnitř kloubu. Po narovnání kolena se stlačený volný konec menisku uvolní, což je doprovázeno pocitem zvláštního cvaknutí (někdy slyšitelného) a pacient zaznamená bolest. Tento manévr však neodhaluje natržení „rukojeti kbelíku“. Nezapomeňte: při pohybu normálního kolenního kloubu je obvykle slyšitelné cvaknutí pately.
Artroskopie kolenního kloubu
Artroskopie kolenního kloubu umožnila vyšetření vnitřních struktur kolenního kloubu, což umožňuje stanovit přesnou diagnózu a odhalit onemocnění, která způsobují bolest kolene, aniž by bylo nutné kloub otevřít. Díky této metodě je možné provádět řadu chirurgických zákroků v uzavřeném kloubu, což nepochybně zkracuje dobu rekonvalescence u lidí, kteří podstoupili artroskopickou operaci.
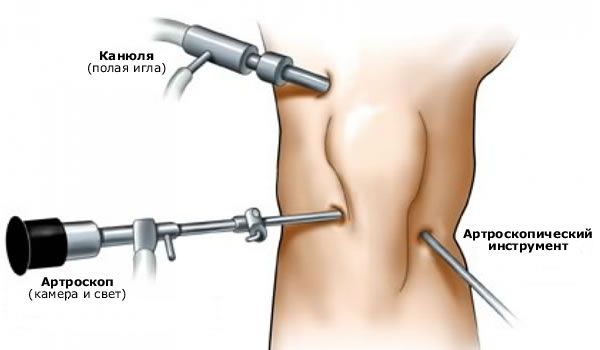
Artroskopie kolenního kloubu je univerzální vyšetřovací metoda, jejíž výsledky jsou vždy porovnávány s údaji z jiných studií.
Podle našeho názoru je artroskopie nejcennější u různých intraartikulárních patologií: poškození menisku, kloubní chrupavky, patologický stav synoviálních záhybů atd.
Artroskopie se stává obzvláště relevantní u akutního traumatu, kdy je extrémně zkreslená symptomatologie a nemožnost provedení objektivního testování v důsledku syndromu bolesti.
Z našeho pohledu je artroskopická diagnostika nejcennější metodou vyšetření akutní ruptury vazivových elementů kolenního kloubu.
Co nejčasnější detekce ruptury zkřížených vazů (v prvních dvou týdnech) umožňuje provést chirurgické sešití vazivových elementů. V tomto případě lze doufat v dobrý výsledek léčby. Pokud však od poranění uplynuly více než tři týdny, je sešití zkřížených vazů nevhodné, protože dochází ke zkrácení kolagenních vláken a vznikají nevratné avaskulární změny.
Během diagnostické artroskopie prováděné v několika dnech po úrazu je nutné důkladně omýt kloub od krve, což následně zabrání progresi gonartrózy. Navíc to zajišťuje lepší ověření souběžné intraartikulární patologie.
Dříve jsme přikládali velký význam částečným rupturám zkřížených vazů, zejména předního zkříženého vazu (ACL). Vyvinuli jsme různá diagnostická kritéria pro identifikaci této patologie, včetně artroskopických známek částečných ruptur. Později jsme však s ohledem na možnosti kompenzace procesu dospěli k závěru, že v případě poškození zkřížených vazů (zejména v případě částečné ruptury) není vhodné spoléhat se pouze na artroskopická data, protože poškození jednoho či druhého anatomického substrátu není ekvivalentní nestabilitě kolenního kloubu.
Proto v současnosti provádíme diagnostickou artroskopii bezprostředně před chirurgickou stabilizací kolenního kloubu. Jejím úkolem je identifikovat kombinovanou intraartikulární patologii a následně provést chirurgickou korekci.
 [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
[ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
MRI kolenního kloubu
Magnetická rezonance kolenního kloubu umožňuje vyšetření kostí i měkkých tkání a objektivně posoudit všechny procesy probíhající v kloubu a přilehlých tkáních. To umožňuje identifikovat různé patologie v nejranějších stádiích, například při natržení menisku nebo poranění vazů. Metoda magnetické rezonance je neškodná a má málo kontraindikací (kontraindikace zahrnují těhotenství, nadváhu, přítomnost kardiostimulátoru v těle). Magnetická rezonance má velký význam při předoperačním vyšetření kloubů i během rehabilitačního období. Magnetická rezonance kolenního kloubu se doporučuje při natržení menisku, poškození vazů, různých poraněních, infekčních patologiích, nádorech, otoku a bolesti kloubů a periartikulárních tkáních.
Přední zkřížený vaz (ACL) se na MRI kolene obvykle jeví jako tmavý pás s nízkou intenzitou signálu. Od femorálního úponu v posteromediální oblasti laterálního kondylu stehenní kosti se ACL rozprostírá anteriorně dolů a mediálně. Tibiální úpon je umístěn anterolaterálně na tuberkulech interkondylární eminence.
Přední zkřížený vaz (ACL) je dobře viditelný na sagitálních řezech s extenzí a zevní rotací tibie o 15-20°. Zevní rotace redukuje artefakty a narovnává ACL v sagitální rovině.
ACL je jasnější než PCL, což je důležité, protože to může vést k chybné diagnóze natržení ACL.
Makroskopická anatomie zkřížených vazů se také liší: pokud je PCL reprezentován paralelními vlákny, pak je ACL zkroucený. Data naznačující rupturu ACL jsou následující: nedostatečná vizualizace ACL, nedostatečná kontinuita vláken vazu nebo abnormální orientace zbývajících vláken.
Úplná ruptura ACL se diagnostikuje spíše na základě nepřímých údajů: přední translace tibie, nadměrný zadní sklon PCL, zvlněný obrys ACL s částečnou nebo úplnou rupturou.
Diagnostika ruptur PCL je mnohem snazší. Při natažení nohy má PCL mírný zadní sklon v sagitální rovině.
V blízkosti PCL lze často vidět fibrotický pruh, který spojuje zadní roh laterálního menisku s femorálním kondylem. Jedná se o meniskofemorální vaz (Wrisbergův nebo Humphreyův).
Kompletní ruptury PCL jsou dobře definovány MRI kolenního kloubu, a to buď oddělením od kostního úponu, nebo defektem uprostřed substance. V případě částečné ruptury PCL je zaznamenáno zvýšení intenzity jejího signálu a fokální ztluštění.
V případě poškození BCS se určí nízká intenzita signálu z pólu umístěného v blízkosti stehenní kosti nebo holenní kosti.
Tloušťka MCL se zvětšuje s krvácením a edémem. Ruptury MCL jsou obvykle omezeny na hlubokou lokalizaci vazu, vizualizují se fokální meniskokapsulární dělení se synoviální tekutinou, periferní ve vztahu k menisku a omezené na tenký proužek procházející hluboko do vazu.
Podobný obraz představuje poškození MCL, s jediným rozdílem, že do procesu je často zapojena popliteální šlacha a strukturální prvky arcuatového komplexu.
Rentgen kolenního kloubu
Na rentgenových snímcích kolenního kloubu jsou jasně viditelné kloubní plochy kostí, které jej tvoří. Patela je navrstvena na distální epifýzu stehenní kosti, rentgenová kloubní štěrbina je široká, ve střední části zakřivená.
Rentgenové vyšetření je nejdostupnější při vyšetřování pacientů s poškozením vazů kolene. Rentgenová data následně ovlivňují léčebný plán. Samozřejmě korelují s výsledky klinického vyšetření.
Rentgenové vyšetření se provádí ve dvou standardních projekcích. Dále se pořizují funkční rentgenové snímky. Při vyhodnocení snímků se bere v úvahu poloha pately, tibiofemorální úhel a tloušťka kloubní chrupavky. Posuzují se vztahy a tvar kostí: konvexnost laterální tibiální plošiny, konkávnost mediální, dorzální poloha fibuly ve vztahu k holenní kosti.
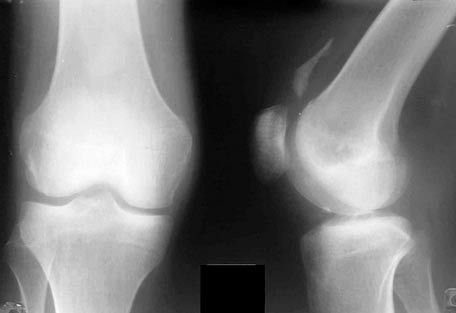
Pro správné posouzení vztahu tibie k patele by měly být laterální rentgenové snímky pořízeny při flexi 45°. Pro objektivní posouzení rotace tibie by měly být laterální a mediální kondyly tibie překryty. Mediální femorální kondyl se obvykle promítá distálněji než laterální. Posuzuje se také výška pately.
Pokud je to nutné pro určení osy končetiny, pořizují se další rentgenové snímky na dlouhých kazetách ve stojící poloze v přímé projekci, protože u gonartrózy mohou existovat významné odchylky od normy.
Pro získání dalších informací o stavu patelofemorálního kloubu se pořizují axiální snímky pately, které umožňují analýzu stavu kloubní chrupavky na jejích laterálních a mediálních ploškách.
Pro určení stupně posunutí tibie vzhledem k femuru v předozadní a mediálně-laterální směru jsme dříve prováděli funkční rentgenové snímky se zátěží; nyní tuto informaci poskytuje ultrazvuk.
Je nesmírně důležité věnovat pozornost kalcifikaci měkkých tkání, rupturám kostních úlomků a osifikaci femorálního úponu BCL. T. Fairbank (1948) popsal řadu radiografických symptomů pozorovaných pozdě po odstranění menisku: tvorba hřebenů a osteofytů podél okraje tibie, zploštění femorálních kondylů, zúžení kloubní štěrbiny, které se časem zhoršují.
Zaznamenali jsme řadu radiografických znaků charakteristických pro chronickou přední nestabilitu kolenního kloubu: zmenšení interkondylární jamky, zúžení kloubní štěrbiny, přítomnost periferních osteofytů na holenní kosti, horním a dolním pólu pately, prohloubení přední meniskální rýhy na laterálním kondylu stehenní kosti, hypertrofii a zostření tuberkulu interkondylární eminence.
Při určování závažnosti deformující artrózy se člověk řídí radiologickými příznaky popsanými N. S. Kosinskou (1961). Existuje přímá korelace mezi závažností gonartrózy a stupněm nestability kolene, stejně jako s načasováním vyhledání lékařské pomoci a počtem dříve provedených chirurgických zákroků u těch, u kterých byl kolenní kloub poraněn.

