Piloidní astrocytom
Naposledy posuzováno: 07.06.2024

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
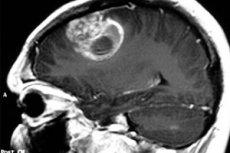
Pilocytický astrocytom lékařského pojmu se používá k označení novotvarů dříve nazývaných cystické mozkové astrocytomy, buď hypothalamicko-parietální gliomy nebo juvenilní pilocytární astrocytomy. Nádorový proces pochází z neuroglie a nejčastěji ovlivňuje pediatrické a dospívající pacienty, i když se může vyskytnout u starších osob. Nádor může být buď benigní nebo maligní. Léčba je převážně chirurgická. [1]
Epidemiologie
Jméno „Piloid“ je známo od 30. let. To bylo používáno k popisu astrocytomů s vlasovými bipolárními větvemi v jejich buněčné struktuře. V současné době je piloidní astrocytom nádorem, který měl dříve mnoho jmen, včetně „polárního spongioblastomu“, „juvenilního astrocytomu“ a dalších. Piloidní astrocytom patří do kategorie novotvarů nízké malignity: podle klasifikace nádorových procesů WHO - stupeň I.
Piloidní astrocytom je nejběžnějším mozkovým novotvarem v pediatrii. Představuje více než 30% všech gliomů, které se vyvíjejí mezi věkem novorozence do 14 let, a více než 17% všech primárních mozkových novotrů v dětství. Kromě dětí je tato nemoc často hlášena u mladých dospělých ve věku 20–24 let. U pacientů starších 50 let je patologie zaznamenána méně často.
Piloidní astrocytom se může vyvinout v jakékoli části centrálního nervového systému. Onemocnění často ovlivňuje optický nerv, hypotalamus/chiasma, mozkové hemisféry, bazální ganglia/thalamus a mozkový kmen. Převážná většina takových novorozenců jsou však buď piloidní astrocytomy nádorů mozebu nebo mozků.
Příčiny piloidní astrocytom
Základní příčiny vývoje piloidního astrocytomu jsou v současné době špatně pochopeny. Pravděpodobně se ve stadiu embryonálního vývoje tvoří některé typy nádorů. Vědci však dosud nebyli schopni sledovat mechanismus původu této patologie. Nebylo zjištěno, jak zabránit nebo blokovat vývoj nemoci.
V některých případech je to způsobeno radiační expozicí oblasti hlavy nebo krku pro terapii jiné patologie. Rizika piloidního astrocytomu jsou u pacientů s neurofibromatózou typu 2 a nádory mléčné žlázy o něco vyšší. Může existovat vliv hormonálního pozadí - jmenovitě úroveň progesteronu, estrogenů a androgenů.
Neurochirurgičtí onkologové mají nyní poněkud více informací o piloidním astrocytomu než před 20-30 lety. Ve vývoji této choroby však stále existuje mnoho nevyřešených problémů. Mezi možnými příčinami nádoru jsou jistě radiokauzální účinky, vliv onkovirů, genetická predispozice, nepříznivé účinky špatných návyků, ekologie a pracovní rizika. [2]
Rizikové faktory
V současné době nemohou odborníci jmenovat jediný zaručený rizikový faktor pro vývoj piloidního astrocytomu. Nicméně jsou k dispozici informace o podezřelých faktorech:
- Stáří. Nejvyšší počet piloidních astrocytomů je hlášen ve věku 0 až 14 let.
- Vlivy životního prostředí. Pravidelné kontakty s pesticidy, ropnými produkty, rozpouštědly, polyvinylchloridem atd. Hrají zvláště nepříznivou roli.
- Genetické patologie. Je známa asociace vývoje astrocytomu s neurofibromatózou, tuberózní sklerózou, Li-Fraumeni a Hippel-Lindauovy syndromy a syndrom Nevus bazálních buněk.
- Kraniocerebrální poranění a syndrom záchvatů, které užívají antikonvulzivy.
- Vystavení ionizujícímu záření (radon, rentgenové paprsky, gama paprsky, jiné typy vysokoenergetických paprsků).
Patogeneze
Piloidní astrocytom je typ gliového nádoru. Buněčným základem pro jeho vývoj jsou astrocyty-buňky podobné hvězdám nebo pavoukům, také nazývané neurogliální buňky. Účelem astrocytů je podporovat neurony, základní struktury mozku. Z těchto buněk závisí na dodávání nezbytných látek ze stěn krevních cév do neuronální membrány. Buněčné struktury se účastní tvorby nervového systému, udržují mezibuněčnou stálost tekutin.
Piloidní astrocytom v bílé hmotě mozku se tvoří na základě vláknitých, vláknitých buněk a v šedé hmotě - z protoplazmatických buněk. První i druhá varianta poskytuje ochranu neuronů před agresivními účinky chemických a jiných traumatických faktorů. Struktury podobné hvězdám poskytují nervové buňky výživu a dostatečný průtok krve v mozku a míše. [3]
Nádorový proces může nejčastěji ovlivnit:
- Mozkové hemisféry spojené s procesy paměti, řešením problémů, myšlením a pocitem;
- Mozeček, zodpovědný za regulaci vestibulární a koordinace;
- Mozkový kmen, umístěný pod hemisférami a přední k mozečku, zodpovědný za respirační a trávicí funkce, srdeční rytmus a krevní tlak.
Symptomy piloidní astrocytom
Přítomnost piloidního astrocytomu může být podezřelá, pokud existují problémy s koordinací motoru. Ve většině případů tento příznak naznačuje poruchy cerebelární funkce, která je často způsobena vývojem nádoru. Obecně je klinický obraz tvořen soutokem faktorů, jako je lokalizace, velikost novotvaru. Přítomnost astrocytomu u mnoha pacientů negativně ovlivňuje kvalitu řeči, někteří pacienti si stěžují na zhoršení paměti a vizuální funkce.
Piloidní astrocytom s lokalizací na levé straně mozku může způsobit ochrnutí pravé strany těla. Pacienti mají vážné a konstantní bolesti hlavy, jsou ovlivněny téměř všechny typy citlivosti. Většina pacientů naznačuje vzhled těžké slabosti, poruch srdce (zejména arytmie, tachykardie). Indikátory krevního tlaku jsou nestabilní.
Pokud je piloidní astrocytom umístěn v hypofýze, hypothalamické oblasti, je ovlivněna funkce endokrinní funkce. [4]
V závislosti na umístění piloidního astrocytomu se jeho klinický obraz také liší. Nicméně první známky patologie ve většině případů jsou přibližně stejné. [5] mluvíme o takových projevech:
- Bolest hlavy (pravidelná, migréna podobná, intenzivní, útočné);
- Závrať;
- Obecná slabost, zlomenost;
- Nevolnost, někdy zvracení, často s intenzifikací v ranních hodinách;
- Poškození řeči, vizuální a/nebo sluchové poškození;
- Náhlé nemotivované výkyvy nálady, změny chování;
- Záchvaty;
- Vestibulární poruchy;
- Kolísání krevního tlaku.
První znaky v závislosti na lokalizaci piloidního astrocytomu:
- Cerebellum: koordinace a vestibulární poruchy.
- Mozkové hemisféry: Pravá - těžká slabost v levých končetinách, levá - slabost na pravé straně těla.
- Přední mozek: Poruchy osobnosti a chování.
- Tmavá část: Poruchy jemných motorických dovedností, patologie pocitů.
- Occititální část: vzhled halucinací, zhoršení vidění.
- Časové: Poruchy řeči, poruchy paměti a koordinace.
Piloidní astrocytom u dětí
Symptomatologie piloidního astrocytomu v dětství je charakterizována jeho rozmanitostí. U některých dětí se projevy postupně prohlubují, což je charakterističtější pro malé nízké maligní nádory.
Obecně platí, že pediatrický klinický obraz závisí na věku dítěte a na umístění, velikosti a rychlosti zvětšení piloidního astrocytomu. [6] Hlavní příznaky se často stávají:
- Bolest v hlavě, s zhoršením ráno a úlevou po zvracení;
- Nevolnost a zvracení;
- Poškození zraku;
- Vestibulární problémy (což je patrné i při chůzi);
- Pocit slabosti, necitlivost v polovině jeho těla;
- Osobnost, poruchy chování;
- Záchvaty;
- Problémy řeči a sluchu;
- Konstantní a nemotivovaný pocit únavy, ospalost;
- Zhoršení akademického výkonu a schopnosti pracovat;
- Kolísání hmotnosti v jednom nebo druhém směru;
- Endokrinní poruchy;
- U kojenců - zvýšení objemu hlavy, velikost fontanelu.
Etapy
Astrocytoma je klasifikován podle jeho mikroskopických charakteristik. Kromě toho je novotvar hodnocen podle stadia malignity: výraznější strukturální změny naznačují vyšší stupeň malignity.
Astrocytomy mozku prvního a druhého stupně patří mezi méně maligní novotvary. Buňky takových nádorů se zdají být nízkogresivní a jejich růst je relativně pomalý. Prognóza takových novotvarů je příznivější.
Astrocytomy třetího a čtvrtého stupně jsou vysoce maligní, agresivní. Vyznačují se rychlým růstem a vývojem. Prognóza je obvykle nepříznivá.
Mezi nízké maligní astrocytomy patří:
- Astrocytom mladistvého piloidu;
- Pilomyxoidní astrocytom;
- -Vysvětlení xanthoastrocytomu;
- -Subependymální, difúzní (fibrilární) astrocytoma.
Mezi vysoce maligní novotvary patří:
- Anaplastický, pleomorfní anaplastický astrocytom;
- Glioblastom;
- Střední difúzní gliom.
Komplikace a důsledky
Piloidní astrocytom je novotvar nízké malignity. Jeho transformace na vyšší stupeň malignity je vzácná. U pacientů s astrocytomem piloidů se odhaduje desetiletý přežití na přibližně 10%. Prognóza prognózy pro malé děti je však ve většině případů mnohem horší než u adolescentů a starších lidí.
Patologie je pomalu se vyvíjející nádor, který roste ve stádiích. V dětství tato nemoc častěji ovlivňuje mozečku a vizuální cestu. Základní způsob, jak eliminovat patologický proces, se považuje za chirurgický zákrok. Bohužel však ne vždy může být piloidní astrocytom odstraněn chirurgicky. Důvodem je zvýšená rizika poškození v okolních životně důležitých strukturách mozku.
Následující faktory mají zvláštní vliv na pravděpodobnost rozvoje nepříznivých účinků a komplikací:
- Stupeň malignity nádorového procesu (vysoce maligní astrocytomy nereagují na léčbu dobře a mohou se opakovat);
- Lokalizace nádorového procesu (cerebelární a hemisférické astrocytomy mají větší šanci na vyléčení, na rozdíl od novorozenců umístěných uprostřed nebo mozkem);
- Věk pacienta (čím dříve je diagnostika a léčba, tím lepší je prognóza);
- Prevalence astrocytomu piloidů (metastázování do jiných částí mozku nebo míchy);
- Neurofibromatóza typu jedna.
Recidiva piloidního astrocytomu je relativně běžná. Kromě toho lze recidivu nádoru pozorovat jak během prvních tří let po chirurgickém odstranění, tak v pozdějším období. Některá novotvary však i po částečném odstranění zastaví jejich růst, což lze přirovnat k léku pacienta.
Metastázy na míchu v piloidním astrocytomu
Základ tvorby novotvarů nepatří do epiteliální tkáně, protože má komplexní strukturální organizaci. Když se proces stane maligním, metastázy mimo mozkové struktury jsou zřídka pozorovány. Uvnitř mozku se však může tvořit mnoho ložisek atypických buněk, které se šíří s krevním řečištěm z jiných orgánů a tkání. Maligní piloidní astrocytom míchy v této situaci je obtížné odlišit od benigního. Chirurgie k odstranění novotvaru může být obtížná kvůli nedostatku jasných obrysů.
Existuje riziko rozvoje polyklonálních nádorů - tzv. „Neoplazmy v novotvaru“. Léčba sestává z kombinace léků, protože první nádor může reagovat na některé léky a druhý nádor pro jiné.
Složité a metastatické astrocytomy jsou častěji diagnostikovány u dětí a mladých lidí mladších 30 let. Patologie je méně často nalezena u starších osob.
Diagnostika piloidní astrocytom
Piloidní astrocytom je detekován buď náhodně, nebo když má pacient zjevné neurologické příznaky. Pokud je podezření na nádorový proces, měl by specialista přezkoumat lékařskou anamnézu pacienta, provést důkladné vyšetření, kontrolovat vizuální a sluchovou funkci, vestibulární funkci a koordinaci pohybů, síly svalů a reflexní aktivitu. Přítomnost problému často naznačuje přibližnou lokalizaci novotvaru.
Na základě výsledků samotného vyšetření může lékař postoupit pacienta na neurologa nebo neurochirurga k konzultaci.
V rámci laboratorní diagnózy piloidního astrocytomu se testy provádějí na likéru, krvi a dalších biologických tekutinách, u nichž jsou nádorové buňky s největší pravděpodobností detekovány. Rovněž jsou zkoumány hormonální pozadí a oncomarkery.
Likér se získává páteřní punkcí: V lokální anestezii se k propíchnutí kůže, svalové tkáně a míchy používá speciální jehla. Poté je nutný objem tekutiny čerpán pomocí stříkačky.
Biologické tekutiny se také často používají k detekci specifických mikroskopických fragmentů genetického materiálu. Jedná se o biomarkery a oncomarkery. V klinické praxi se dnes široce používá diagnóza piloidního astrocytomu pomocí oncomarkerů.
Instrumentální diagnóza může být reprezentována následujícími postupy:
- Zobrazování magnetickou rezonance a počítačová tomografie jsou klasické techniky pro zkoumání mozkových struktur. Na základě získaných obrázků specialista nejen identifikuje proces nádoru, ale také specifikuje jeho lokalizaci a typ příslušnosti. Současně je na rozdíl od CT považováno magnetické rezonance, která je na rozdíl od CT.
- PET - Positronová emisní tomografie - se používá k detekci mozkových novotrů (zejména maligních agresivních nádorů). Před diagnózou je pacientovi injikována radioaktivní složka, která přetrvává v nádorových buňkách.
- Tkáňová biopsie zahrnuje užívání a zkoumání získaného vzorku. Postup může být proveden samostatně nebo jako součást chirurgického zákroku k odstranění piloidního astrocytomu. Samostatná biopsie je častěji praktikována, pokud je podezřelý novotvar obtížný přístup nebo je lokalizován ve vitálních mozkových strukturách s vysokým rizikem poškození během chirurgického zákroku.
- Genetické testy pomáhají identifikovat mutace v nádorových strukturách.
Diagnóza piloidního astrocytomu musí být téměř vždy objasněna. Za tímto účelem je možné použít jiné pomocné diagnostické techniky, jako jsou studie zorného pole, evokované potenciály atd.
Diferenciální diagnostika
Neurinom, meningiom, cholesteatoma, hypofýza a mnoho dalších mozkových nádorů jsou vizualizovány docela dobře s magnetickou rezonancí. Detekce gliomů, rozlišení astrocytomů z metastáz nebo zánětlivých ložisek však může čelit určitým potížím.
Zejména kontrastní látky se akumulují téměř v polovině benigních astrocytomů a vytvářejí problémy při rozlišování nádorových a nevýrazných onemocnění.
Je důležité provést mnohostrannou diagnózu pro rozlišení piloidního astrocytomu od non-nádorových mozkových novotvarů, zánětlivých patologií (mikrobiální fokální encefalitida, absces, vaskulární léze) a pooperační jizvy nekrotické nebo granulační abnormality.
Maximální diagnostické informace jsou poskytovány kombinací zobrazování magnetické rezonance a pozitronové emisní tomografie.
Kdo kontaktovat?
Léčba piloidní astrocytom
Rozsah terapeutických měření u astrocytomu piloidů je určen jak stupněm malignity, tak lokalizací patologického zaměření. Ve velké většině případů je preferována chirurgický zákrok. Pokud zásah nelze provést, je kladen důraz na chemopreparace a radioterapii.
Piloidní astrocytom se u většiny pacientů vyvíjí postupně, takže tělo často spustí adaptační mechanismy, které „vyhladí“ příznaky. Počáteční fáze vývoje nádoru jsou lépe korigovány chemoterapií a radiační terapií. Piloidní astrocytom však chiasmal-sellarské oblasti však často bere agresivně maligní charakter a může šířit regionální metastázy kolem nádoru a podél cest cirkulace mozkomíšního moku.
Obecně se používají následující hlavní metody léčby:
- Neurochirurgická chirurgie, která sestává z částečného nebo úplného odstranění patologického zaměření;
- Radiační terapie, která zahrnuje ničení a blokování dalšího růstu nádorových buněk pomocí záření;
- Chemoterapie, která zahrnuje užívání cytostatických léčiv, která zpomalují a ničí maligní struktury;
- Radiochirurgická metoda, která kombinuje záření a chirurgický zákrok.
Léčba drog
Pacienti s piloidním astrocytomem jsou zvláště indikováni pro takzvanou cílenou terapii, což je cílená terapie, která se zaměřuje na nádorové buňky. Léky použité v této léčbě ovlivňují impulsy a procesy na molekulární úrovni, což má za následek blokování růstu, multiplikace a interakce nádorových buněk.
Nízké maligní astrocytomy mají změnu v genu BRAF, který řídí protein zodpovědný za růst a funkci buněk. Taková porucha je bodová mutace BRAF V600E nebo zdvojnásobení BRAF. Za účelem zastavení impulsů, které pomáhají růstu nádorových buněk, se používají vhodné léky.
- Vemurafenib a dabrafenib (inhibitory BRAF).
- Trametinib a selumetinib (inhibitory MEK).
- Sirolimus a everolimus (inhibitory MTOR).
Během používání vemurafenibu by měl mít pacient pravidelné krevní testy pro posouzení hladin elektrolytu a monitorovat funkci jater a ledvin. Kromě toho by pacient měl mít systematické kožní vyšetření a monitorovat změny v srdeční aktivitě. Možné vedlejší účinky: Bolest svalů a kloubů, obecná slabost a únava, nevolnost, ztráta chuti k jídlu, vypadávání vlasů, vyrážky, zarudnutí, kondylomy. Vemurafenib je užíván denně současně. Tablety nejsou rozdrceny, pijí vodu. Dávkování a trvání podávání jsou stanoveny jednotlivě.
Sirolimus je lék, který potlačuje imunitní systém (imunosupresivní). Nejběžnější vedlejší účinky jsou: zvýšený krevní tlak, poruchy ledvin, horečka, anémie, nevolnost, otok končetin, bolest břicha a kloubů. Nejnebezpečnějším nepříznivým účinkem užívání sirolimu je považován za vývoj lymfomu nebo rakoviny kůže. V průběhu léčby je důležité pít hodně tekutin a chránit pokožku před ultrafialovou expozicí. Dávka léku je individuální.
Jako symptomatická léčba mohou být použity steroidní a antikonvulzivní léky.
Chirurgická léčba
Chirurgie umožňuje odstranit maximální počet nádorových buněk, takže se považuje za hlavní metodu léčby piloidního astrocytomu. V raných stádiích vývoje novotvaru je chirurgie nejúčinnější, i když v některých případech je stále nemožné kvůli riziku poškození blízkých mozkových struktur.
Operace nevyžaduje žádnou konkrétní přípravu. Jedinou výjimkou je potřeba, aby pacient vzal fluorescenční roztok - látku, která se hromadí v novotvaru, což zlepšuje jeho vizualizaci a snižuje riziko ovlivnění blízkých cév a tkání.
Během chirurgického zákroku se nejčastěji používá obecná anestézie. Pokud je piloidní astrocytom umístěn v blízkosti nejdůležitějších funkčních center (jako je řeč, vidění), je pacient ponechán vědomý.
K léčbě piloidního astrocytomu mozku se běžně používají dva typy chirurgického zákroku:
- Endoskopická trepanace lebky - zahrnuje odstranění nádoru pomocí endoskopu, který je vložen malými otvory. Intervence je minimálně invazivní a trvá v průměru 3 hodiny.
- Otevřená intervence - zahrnuje odstranění části lebeční kosti následované mikrochirurgickou manipulací. Intervence trvá až 5-6 hodin.
Po operaci je pacient přijat na jednotku intenzivní péče. Pacient tam zůstává přibližně jeden týden. Pro posouzení kvality léčby se navíc provádí počítačová nebo magnetická rezonance zobrazovací diagnostika. Pokud je potvrzeno, že neexistují žádné komplikace, je pacient přenesen na rehabilitační oddělení nebo kliniku. Úplné rehabilitační období trvá asi tři měsíce. Rehabilitační program obvykle zahrnuje terapeutické cvičení, masáž, psychologické a logopedické konzultace atd.
Prevence
Protože přesná příčina výskytu vědců piloidního astrocytomu nemůže pojmenovat, neexistuje žádná specifická prevence patologie. Všechna preventivní opatření by měla být zaměřena na udržení zdravého životního stylu, zabránění zranění hlavy a zad a obecnému posílení těla.
Základem prevence je:
- Rozmanitá strava zdravých přírodních potravin, s převládajícím podílem zeleniny, ovoce, bylin, ořechů, semen a bobulí ve stravě;
- Úplné vyloučení alkoholických, tonických, sycených, energetických nápojů, snižování spotřeby kávy na minimum;
- Stabilizace nervového systému, vyhýbání se stresu, konfliktům, skandálům, boji proti fobii a neurózám;
- Dostatečný odpočinek, kvalitní spánek v noci k obnovení výkonu mozku;
- Zdravá fyzická aktivita, každodenní procházky na čerstvém vzduchu, vyhýbání se přetížení - fyzické i mentální;
- Úplné zastavení kouření a užívání drog;
- Minimalizace škodlivých pracovních vlivů (negativní dopad chemikálií, pesticidů, nadměrného tepla atd.).
Předpověď
Piloidní astrocytom nemá jednoznačnou prognózu, protože závisí na mnoha faktorech a okolnostech. Vlivy zahrnují:
- Věk pacienta (čím dřívější onemocnění začíná, tím nepříznivější je prognóza);
- Umístění nádorového procesu;
- Náchylnost k léčbě, včasnosti a úplnosti terapeutických opatření;
- Stupeň malignity.
Ve stupni malignity může být výsledek nemoci podmíněně příznivý, pacient může žít asi pět až deset let. Na III-IV stupňů malignity je délka života asi 1-2 roky. Pokud se méně maligní piloidní astrocytom transformuje na agresivnější nádor, pak na pozadí šíření metastáz je prognóza výrazně zhoršena.

