Neuroretinitida
Naposledy posuzováno: 07.06.2024

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
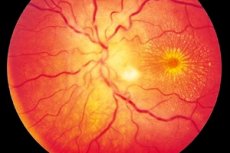
Neuroretinitida je častěji jednostranným (méně často bilaterálním) zánětlivým procesem charakterizovaným poškozením vrstvy optického nervu a vrstvy nervových vláken sítnice, zrakovým poškozením zraku, poškozením vnějšího epitelu sítnice a pigmentu sítnice. Přesný původ nemoci není znám, ačkoli je přijímáno, že intoxikace je zapojena do rozvoje zánětu. Neuroretinitida je forma optické neuritidy, charakterizovaná pomalu progresivním průběhem a vyžadující dlouhodobou terapii. [1]
Epidemiologie
Neuroretinitida je detekována s přibližnou frekvencí 1 až 5 pacientů na sto tisíc populace. Mezi všemi oftalmologickými chorobami je patologie registrována v méně než 3% případů.
V mnoha případech neuroretinitida končí obnovením vizuální funkce, ale 25% pacientů zažívá nevratné důsledky ve formě ztráty nebo zhoršení vidění. Někteří pacienti jsou deaktivováni.
Tato nemoc postihuje stejně jako muže a ženy všech věkových skupin. Průměrný věk nemocného je 25-35 let. Ve většině případů se neuroretinitida vyvíjí na pozadí jiného infekčního a zánětlivého procesu v těle. [2]
Příčiny neuroretinitida
U pacientů s imunitními abnormalitami se vyvíjí cytomegalovirová neuroretinitida - např. hIV. Zánětlivá reakce se vyvíjí v oblasti očního fundusu a dále se šíří do sítnice. Pokud onemocnění není včas detekováno, existuje v budoucnu riziko oddělení sítnice.
Neuroretinitida syfilis je důsledkem třetí fáze syfilis, když patogen proniká do vnitřní struktury oka. Patologie se někdy vyvíjí u kojenců: v tomto případě je neuroretinitida výsledkem dědičné patologie.
Toxoplazmóza může být také přenášena na dítě v děloze. Neuroretinitida je důsledkem této léze a vyskytuje se u člověka několik let po narození.
Septická neuroretinitida je komplikací hnisavých zánětlivých procesů ve vnitřních orgánech.
Virová léze se vyskytuje v důsledku závažného průběhu chřipky, herpes atd. V takové situaci se nejčastěji vyvíjí mírná forma neuroretinitidy, která prochází, když základní onemocnění ustupuje.
Někdy jsou příčinami vrozené vaskulární patologie-například hemoragická retinitida (Coates Coyl, retinitis pigmentosa ). Tato onemocnění jsou způsobena patologickými změnami genů. [3]
Další příčiny mohou zahrnovat:
- Infekce z jiných míst v těle;
- Trauma do oka;
- Prodloužená expozice ionizujícímu záření;
- Pravidelná expozice ultrafialovému světlu.
Rizikové faktory
Přesné faktory ve vývoji neuroretinitidy nebyly stanoveny. Nejčastěji však mluvíme o infekčních rinogenních zánětlivých procesech a zánět může mít odlišný původ: bakteriální, virový, plísňový, parazitický, toxický. Obecně může jakékoli akutní nebo chronické infekční onemocnění teoreticky způsobit neuroretinitidu.
Kromě toho se patologie může vyvinout jako součást autoimunitní reakce - zejména u pacientů s revmatologickými chorobami. Problém je poněkud méně často způsoben traumatickým poškozením orgánů vidění.
Další faktory:
- Věk - rizika neuroretinitidy se zvyšuje s věkem (u starších osob je častější).
- Dědičná predispozice - Některé provokující patologie jsou zděděny.
- Škodlivé návyky, špatná strava, neuropatologie.
- Vaskulární onemocnění, hypertenze, ateroskleróza.
- Specifická onemocnění (HIV, syfilis atd.).
- Diabetes mellitus, zhoubná anémie, oftalmopatie.
Patogeneze
Neuroretinitida je zánětlivý proces zahrnující optický nerv a vrstva vlákna sítnice. Optický nerv je segmentem periferního neuronu optické dráhy. Jeho začátek je definován v oblasti Eye Fundus a jeho dokončení - ve střední lebeční fosse. Je tvořen axiálními válci ganglií sítnice a je reprezentován přibližně 1 milionem nervových vláken. Nerv opouští oběžnou dráhu přes optický otvor, po kterém jsou obě nervy nasměrovány na turecké sedlo. [4]
Vývoj neuroretinitidy může být způsoben akutní i chronickou infekcí. Especially often the primary sources are otolaryngologic diseases (Maxillary sinusitis, sinusitis and tonsillitis ), dental pathologies (periodontitis or carious teeth), inflammations of the brain and brain membranes (Meningitis - serous, syphilitic or tuberkulózní, encefalitida -virová, rickettsial, bakteriální nebo protozoal), stejně jako chřipku, tuberkulóza, syfilis, rye a atd.). [5]
Onemocnění vnitřních orgánů Patologické zdroje jsou často onemocnění ledvin a krve, alergické procesy, diabetes mellitus, dna, kolagenóza, avitaminóza. Intoxikace - například alkohol-tobak, olovo, methanol - má také značný význam. Velké procento případů neuroretinitidy je nevysvětlitelného původu. [6]
Symptomy neuroretinitida
Cytomegalovirová neuroretinitida je charakterizována příznaky, jako jsou:
- Vzhled malých skvrn, mouchy před očima;
- Vzhled šumivých záblesků (což je obzvláště patrné v noci);
- Pokles zrakové ostrosti, tvorba slepých skvrn;
- Zhoršení periferní vizuální funkce.
U syfilitické neuroretinitidy jsou zaznamenány sklovité neprůhlednosti, otok sítnice a optický nerv. Je možné krvácení sítnice.
V septických komplikacích se rozvíjí skrz neprůhlednost tělesného těla, edému optického nervu a v pokročilých případech se vyvíjí výrazný hnisavý zánět.
Neuroretinitida spojená s patologickými změnami v genech je často doprovázena zhoršeným vnímáním barev, rozmazaným viditelným obrazem, ostrým zúžením zorného pole a zhoršenou prostorovou orientací.
Obecně platí, že pacienti nejčastěji hlasové stížnosti na ostré zhoršení vizuální funkce, zúžení a ztrátu vizuálních polí, zhoršené vnímání barev (zejména modro-zelené spektrum). Mnoho pacientů zažívá v oční bulvy světlé záblesky a bolest. [7]
Komplikace a důsledky
Neuroretinitida může vést k zhoršení zraku od zhoršení až po úplnou ztrátu vizuální funkce v jednom oku nebo obou očích. Vize se může dramaticky zhoršit během několika dnů. Někdy 1-2 dny stačí, aby pacient ztratil více než 50% vizuální funkce.
Obzvláště je ovlivněno vnímání barev, ale pacient si na to nemusí všimnout ani věnovat pozornost. Většina pacientů s neuroretinitidou zažívá nitrooční bolest, která se zvyšuje během pohybů oční bulvy. Kromě toho je onemocnění náchylné k recidivě.
V procesu komprese nebo poškození axonů optického nervu je axoplazmatický transport narušen. Vyvíjí se edém optického nervu, vlákno je poškozeno a schopnost vidět je narušena, což může způsobit částečnou nebo úplnou optickou atrofii, pokud je léčena nesprávně nebo pozdě. [8]
Diagnostika neuroretinitida
Diagnóza neuroretinitidy je stanovena na základě oftalmologického vyšetření. V první diagnostické fázi lékař rozhovory s pacientem, analyzuje historii nemoci, objasňuje výsledky zkoumání jiných specialistů (neurolog, endokrinolog, neurochirurg), provádí úplné oftalmologické vyšetření a hodnotí pravděpodobnost možného symptomatologie různých neuropatologií. V případě potřeby předepisuje řadu dalších zkoušek a určuje další režim léčby.
Povinné testy na diagnostiku neuroretinitidy:
- Obecné vyšetření krve (vyloučit chronický zánět a systémový autoimunitní proces);
- Analýza moči;
- Biochemický krevní test s stanovením glukózy, AST, ALT;
- Bakteriologické setí z spojovací dutiny s stanovením příčinného činidla a jeho citlivosti na antibiotickou terapii;
- Krevní testy na syfilis (RW) a HIV od ELISA;
- ELISA analýza markerů hepatitidy B a C;
- Analýza Ig A, M, G na herpes simplex, chlamydia, cytomegalovirus, viry toxoplazmózy.
Další doporučení mohou zahrnovat:
- C-reaktivní proteinový krevní test;
- Krevní test na revmatické testy.
Instrumentální diagnóza je často reprezentována základními diagnostickými postupy, jako jsou:
- Visometrie je tradiční metoda hodnocení zrakové ostrosti;
- Biomicroskopie -Technika pro detekci neprůhlednosti čočky, fokální nebo difúzní sklovité neprůhlednosti, skrytí krvácení, buňky, exsudátu, hypopyon;
- Tonometrie je metoda stanovení nitrookulárního tlaku;
- Oftalmoskopie -Zkoumání změn v zadním očním segmentu, zánětlivých ohnisek, muffů podél cév, intraretinální krvácení, tvrdé depozity, makulární edém, neuropatie, neuropatie, atrofické změny optického nervového charakteristiky cheriotinálního zánětu;
- Perimetrie -Posouzení možného zúžení zorného pole, detekce skotomů, diagnostiky dysfunkcí centrální a periferní vidění;
- Fraktometrie - detekce očních refrakčních poruch;
- Rentgen dutin a hrudníku-vyloučit patologické procesy, které by mohly způsobit rozvoj neuroretinitidy.
Biomikroskopie oční fundus, gonioskopie, vyšetření periferie očního fundusu, oftalmochromoskopie, elektroretinogramu, ultrazvukové vyšetření oční bulvy a mozkové cévy, které jsou stanoveny, pokud je stanovena, je stanovena optická koherenční retinotomografie.
Často se používá registrace evokovaných vizuálních potenciálů, což je nezbytné k posouzení stavu optického nervu a diferenciální diagnózy neuroretinitidy z funkčních a organických vizuálních poruch. [9]
Diferenciální diagnostika
Patologie |
Základ pro diferenciální diagnostiku neuroretinitidy |
Sekundární centrální chorioretinální dystrofický proces |
Existují důkazy o minulém očním zánětu. Ve zorném poli je centrální Scotoma. |
Degenerativní proces související s věkem v makule |
Ve zorném poli je centrální Scotoma, je zaznamenán pokles zrakové ostrosti. |
Retinitis pigmentosa |
Ve zorném poli jsou defekty, pokles zrakové ostrosti. Oftalmoskopie odhaluje různé patologické ložisky v oblasti sítnice. |
Chorioidní nádory |
Dochází k poklesu zrakové ostrosti a oftalmoskopie odhaluje ohnisko s nezřetelnými obrysy, odsazení. |
Chorioretinopatie, centrální serózní v přírodě |
Existuje ostré zhoršení vidění, někdy spojené s virovou nemocí. |
Epiteliopatie, akutní multifokální typ akutního placoidu |
Vize se snižuje po virové nemoci, jsou zaznamenány paracentrální nebo centrální Scotomy. Může být detekována fotopsie, metamorfopsie. |
Subretinální a subchoroidní krvácení |
Vize prudce klesá, Scotoma se objevuje ve zorném poli. Oftalmoskopie odhaluje zaměření s nezřetelnými obrysy. |
Hemoragické oddělení sítnice |
Vize prudce klesá, Scotoma se objevuje ve zorném poli. Oftalmoskopie odhaluje patologické zaměření v oblasti sítnice. |
Kdo kontaktovat?
Léčba neuroretinitida
Konzervativní terapie může zahrnovat různé léky, které závisí na příčině neuroretinitidy.
Pokud je nutná dilatace žáků, jsou předepsány cykloplegické a mydriatické léky:
- 1% Tropicamide - 2 kapky dvakrát denně, za týden;
- 1% fenylefrin 2 kapky dvakrát denně po dobu týdne.
Glukokortikosteroidy se používají k blokování zánětlivé odpovědi u neuroretinitidy, snížení kapilární permeability, inhibici produkce prostaglandinů a zpomalení procesů proliferace:
- 0,1% dexamethason 2 kapky. 4-5krát denně;
- 0,4% dexamethason jednou denně 1,2-2 mg pod spojivkou nebo 2-2,8 mg parabulbarským;
- Prednisolon 5 při 30-80 mg denně orálně (ráno) s dalším postupným snižováním dávky po dobu 10 dnů (indikované pravidelně opakující se neuroretinitidou, systémové patologie);
- Methylprednisolon 250-1000 mg denně intravenózní kapání po dobu 4-5 dnů (pokud je lokální léčba neúčinná, nebo dochází k závažnému zánětu chorioretinálního zánětu se zvyšující se hrozbou ztráty vizuální funkce nebo u bilaterální neuroretinitidy spojené s systémovými patologiemi).
U neuroretinitidy v důsledku infekčních procesů je indikována antibiotická terapie:
- 0,3% tobramycin 2 kapky. 5krát denně;
- 0,3% ciprofloxacin 2 kapky. 5krát denně po dobu jednoho týdne;
- Levofloxacin nebo moxifloxacin 2 kapky. 5krát denně po dobu jednoho týdne;
- Ciprofloxacin 250-500 mg denně orálně po dobu jednoho týdne;
- Amoxicilin 250-500 mg denně orálně po dobu dvou týdnů;
- Clindamycin 150 mg orálně 4krát denně po dobu 1-2 týdnů;
- Ceftriaxon 1 g denně jako intramuskulární injekce, průběh 1-2 týdnů;
- 30% lincomycin 600 mg dvakrát denně jako intramuskulární injekce, průběh 1 týden.
Pokud je neuroretinitida vyvolána virovým onemocněním, je předepsána antivirová terapie:
- Acyclovir 200 mg 5krát denně po dobu jednoho týdne;
- Valacyclovir 500 mg třikrát denně po dobu jednoho týdne.
Pokud je neuroretinitida způsobena plísňovým patogenem, je vhodná antimykotická terapie:
- Ketoconazol 200 mg dvakrát denně orálně, po dobu 1-2 týdnů;
- Flukonazol 150 mg dvakrát denně po dobu 10 dnů.
Když je neuroretinitida kombinována se zvýšeným nitroočnímu tlaku, jsou předepsány diuretika:
- Furosemid 40 mg denně po dobu tří po sobě jdoucích dnů;
- Furosemid 1% x 2 ml jako intramuskulární injekce denně po dobu 2-3 dnů.
Nesteroidní protizánětlivé léky jsou uvedeny k blokování zánětlivé odpovědi:
- Diklofenac sodík 25-75 mg denně intramuskulárně po dobu 5 dnů;
- Meloxikam 15 mg denně jako intramuskulární injekce po dobu 5 dnů;
- Indometacin 25 mg třikrát denně orálně po dobu 2 týdnů.
Ve komplikovaných případech neuroretinitidy, systémových a často opakujících se patologií, absence pozitivní odpovědi glukokortikosteroidů je možné předepsat antimetabolity (methotrexát, 5-fluorouracil v podtenonovém prostoru). [10]
Účinnost léčby je vyhodnocena následujícími ukazateli:
- Vylepšené vidění;
- Eliminace zánětlivé odpovědi;
- Resorpce infiltrátu;
- Snížená závažnost zkreslení objektu, fotopsie, Scotoma.
Chirurgie není indikována pro neuroretinitidu.
Prevence
Pro všechny lidi, kteří mají tendenci k rozvoji neuroretinitidy (včetně genetické predispozice k patologii, by měla být prováděna preventivní opatření):
- Mít pravidelné kontroly a konzultace s očními specialisty;
- Vyvarujte se poranění hlavy a očí;
- Nepřipravujte se pro žádné infekční onemocnění (včetně běžného nachlazení);
- Udržujte fyzicky aktivní, vyhýbejte se hypodynamice;
- Vzdát se špatných návyků;
- Jezte rozmanitou a vyváženou stravu;
- Nepřepracovejte oči, vyhýbejte se trávení dlouhé doby před obrazovkou počítače nebo gadgetů;
- Dostatek odpočinku, dostat alespoň 7-8 hodin spánku za noc;
- Mají pravidelné testy krve a moči k posouzení výkonu;
- Udělejte si časté procházky na čerstvém vzduchu;
- Vyvarujte se činností zahrnující nadměrný vizuální napětí;
- Pravidelně navštěvujte zubaře, zabraňte rozvoji zubního kazu, periodontitidy.
Kromě toho, pro prevenci neuroretinitidy se doporučuje používat sluneční brýle k ochraně sítnice před ultrafialovým světlem, pravidelně kontrolovat odborníky, aby se eliminovaly rizikové faktory.
Předpověď
Prognóza závisí hlavně na základní příčině neuroretinitidy - tj. Na průběhu základní patologie. Některé mírné zánětlivé procesy se vyřeší samy o sobě a vize se vrací za několik týdnů (měsíce). Při absenci dynamicky nestabilních a systémových onemocnění (patologie pojivové tkáně) může být vizuální funkce obnovena, ale často se problém stává opakujícím se a ovlivňuje stejné nebo jiné oko.
Pro optimalizaci prognózy je nutné včas léčit akutní a opakující se patologické procesy, eliminovat špatné návyky, pravidelně navštěvovat specializované specialisty a provádět preventivní zkoušky. [11]
Pokud neuroretinitida postupuje do chronické formy, riziko komplikací a nepříznivých účinků se dramaticky zvyšuje.

