Astrocytom míchy
Naposledy posuzováno: 07.06.2024

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
Pokud se z astrocytů - neurogliálních buněk ve tvaru hvězdy vyvíjí maligní nebo benigní nádor - se novotvaru nazývá astrocytom. Hlavní funkcí astrocytů je regulovat chemické prostředí mozku a vytvořit fyziologickou bariéru mezi oběhovým systémem a CNS. Astrocytom míchy je asi 9krát méně běžný než mozkové nádory a ovlivňuje většinou dospělé. Ve většině případů se benigní astrocytomy stávají maligní - k tomu dochází u asi 70% pacientů. [1]
Epidemiologie
Astrocytoma je nejčastější variantou gliomu, nádoru gliových buněk. Obecně se patologie může vyvinout v jakékoli oddělení mozku, jakož i v mozečku, míchy. V dětství je často ovlivněn optický nerv.
U sedmi z deseti pacientů se benigní astrocytom stává maligním.
U dětí jsou nádory mozku nebo míchy druhým nejčastějším typem malignity po leukémii. Jen ve Spojených státech je každoročně diagnostikováno více než 4 000 nových případů nádorů centrálního nervového systému. Přibližně 50% nádorů mozku u dětí jsou gliomy nebo astrocytomy. Vyvíjejí se z gliových buněk, které tvoří mozkovou tkáň příslušenství. Astrocytomy jsou benigní nebo maligní a mohou se objevit v různých částech míchy.
U dětí jsou astrocytomy mnohem častější (téměř o 20%) a mezi dospělými pacienty jsou muži asi jeden a půlkrát častější než ženy. Existuje více než tucet mozkových nádorových lézí na astrocytom míchy. [2]
Příčiny míšní astrocytomy
K dnešnímu dni nejsou přesné příčiny tvorby astrocytomu míchy. Existují teorie možné dědičné predispozice, expozice onkogenním virům, vnějších faktorů, pracovní rizika atd.
Vzhled astrocytomu může být způsoben takovými příčinami:
- Radiační expozice tělu;
- Těžká nebo prodloužená expozice ultrafialu;
- Nepříznivá situace v oblasti životního prostředí;
- Prodloužený pobyt v těsné blízkosti vysokopěťových linií;
- Expozice chemikáliím, nebezpečný odpad (včetně jaderného odpadu);
- Kouření;
- Genetické defekty;
- Častá konzumace potravin obsahujících karcinogenní a jiné nebezpečné složky;
- Nepříznivá rodinná historie.
Pravidelný a těžký stres, psycho-emocionální nerovnováha hraje určitou roli ve vývoji patologie. Mezi specifické příčiny patří onemocnění Hippel-Lindau, LI-Fraumeni syndrom, dědičná neurofibromatóza typu I, tuberózní skleróza.
Rizikové faktory
Hlavním faktorem, který může vyvolat vývoj astrocytomu, je genetická predispozice. Mezi další potenciální faktory patří:
- Nepříznivá situace v oblasti životního prostředí v oblasti bydliště;
- Pravidelný pobyt v podmínkách pracovních rizik, práce s chemikáliemi (zvláště nebezpečnými jsou považovány za formalin, nitrosamin);
- Virová infekční onemocnění - zejména herpes-6, infekce cytomegaloviru, paliomavirus (SV40);
- Častý nebo hluboký stres, depresivní stavy, psycho-emoční šoky;
- Náhlý nebo hluboký pokles imunity;
- Změny související s věkem.
Expozice záření (včetně radiační terapie) zvyšuje riziko astrocytomu.
Patogeneze
Astrocyty jsou nejznámějším typem gliových struktur. Buňky jsou ve tvaru hvězdy a jejich předpokládanou funkcí je vyčistit extracelulární prostor „zbytečných“ iontů a mediátorů, což pomáhá zbavit se chemických bariér pro vazebné mechanismy pracující na neuronálních površích. Je pravděpodobné, že astrocyty také pomáhají neurony transportem glukózy do nejaktivnějších buněk a hraním role při přenosu některých impulsů nezbytných pro normální regulaci funkce synapse. Bylo zjištěno, že po poškození mozku se astrocyty účastní jeho opravy „mopováním“ nekrotických částic neuronu, což pravděpodobně ovlivňuje nevýšení toxických složek a zabrání intoxikaci.
Až 5% astrocytomů je spojeno s vrozenými patologiemi s autozomálně dominantní dědičností (např. Neurofibromatóza). Ve velké většině případů se nádory primárního astrocytomu vyvíjejí bez jasné příčiny, tj. Sporadicky.
Difúzní růst invazivní invazí okolních tkání je typický pro nádorové procesy míchy. Na stupni malignity závisí na tom, jak rychle se astrocytom vyvine. Obzvláště maligní nádory se tedy objevují během několika měsíců a benigní a slabá malignita se může vyvíjet po celá léta, aniž by odhalila jakoukoli odlišnou symptomatologii. V některých případech může být patologie spojena s dysembryogenetickými procesy (menší vývojové anomálie). [3]
Symptomy míšní astrocytomy
Symptomatologie astrocytomu míchy je nespecifická a rozsáhlá v závislosti na velikosti nádoru a jeho lokalizace. První znaky se objevují pouze tehdy, když novotvar začne tlačit na blízké tkáně a struktury. Nejčastěji si pacienti stěžují na bolesti hlavy (častěji jako útok, až do zvracení), vzhled problémů s trávením a funkcí moči, poruchy při chůzi. Akutní průběh nemoci je velmi vzácný: ve většině případů se problém postupně zvyšuje. [4]
V počátečních fázích vývoje je astrocytom téměř vždy skrytý, bez odlišných příznaků. Patologický obraz se objevuje pouze ze stadia aktivního vývoje nádoru. Jsou zaznamenány následující značky:
- Těžká bolest hlavy, někdy do bodu zvracení (zvracení přináší úlevu);
- Zvýšená teplota těla v oblasti léze (v průměru až do 38,5 ° C);
- Změny citlivosti na bolest, parestézie;
- Vzhled bolesti v oblasti postižené části míchy;
- Slabost svalů končetin, necitlivost, ochrnutí nohou;
- Zhoršení a ztráta funkce vnitřních orgánů (častěji pánevních orgánů).
Etapy
Sekvence vývoje astrocytomu, stejně jako všechny intramedulární nádory míchy, sleduje tři fáze:
- Segmentová fáze;
- Kompletní příčná léze míchy;
- Fáze radikulární bolesti.
Segmentová fáze je spojena s výskytem disociovaných segmentových poruch povrchové citlivosti podle úrovně lokalizace novotvaru.
Kompletní příčná léze míchy začíná od okamžiku, kdy proces nádoru roste do bílé hmoty. Segmentální senzorické poruchy jsou nahrazeny vodivými a trofickými změnami, objevují se motorické a trofické změny, ovlivňuje se funkčnost pánevních orgánů.
Stadium radikulární bolesti začíná od okamžiku, kdy proces nádoru přesahuje limity páteře. Protože novotvar ovlivňuje nervové zakončení, objevuje se syndrom radikulární bolesti. [5]
Formuláře
Astrocytom se vyvíjí z astrocytické oblasti glia a je reprezentován astrocytovými buňkami. Kromě míchy může být nádor umístěn ve velkých mozkových hemisférách, mozečku a mozkovém kmeni.
Rozlišujte mezi astrocytomem s nízkou a vysokou malignitou:
- Nízká malignita - stupeň I-II;
- Zvýšená malignita - stupeň III-IV.
V závislosti na přítomnosti defektu IDH 1-2 se rozlišují mutační a nemutační astrocytomy. Při absenci mutace se říká, že „divoký typ“ nebo WT (divoký typ) je přítomen.
Seznam nádorových procesů podle stupňů malignity:
- Stupně I-II jsou reprezentovány pilocytárním astrocytomem piloidů a difúzního astrocytomu s nízkým stádiem. Takové novotvary jsou charakterizovány zpožděným vývojem, který začíná v mladém věku.
- Stupně III-IV jsou reprezentovány anaplastickým astrocytomem a glioblastomem multiforme. Tyto novotvary rychle rostou a rychle se šíří do blízkých struktur.
Klasická variace astrocytomu piloidního astrocytomu se považuje za klasickou variantu piloidního astrocytomu, pokud MRI vykazuje hypodenční režim T1 a hyperdentní novotvar, který ve většině případů dobře a úplně a zcela hromadí kontrastní činidlo. Někdy může obsahovat cystickou složku.
Piloidní astrocytom míchy je častější u dětí a mladých dospělých.
Difúzní astrocytom míchy patří k gliomům s nízkou malignitou, jakož i pleomorfního xanthoastrocytomu, oligodendrogliomu, oligoastrocytomu. Toto je morfologicky, diagnosticky a klinicky heterogenní kategorie novotvarů. Klasifikační rysy mají významný dopad na terapeutickou taktiku, určují průběh a prognózu patologie. [6]
Komplikace a důsledky
Intramedulární nádory, které zahrnují astrocytom, jsou vzácné a vyskytují se pouze u 2% všech nádorů centrálního nervového systému. Mnoho novotvarů v této kategorii je benigní, ale i v tomto případě je úplné odstranění nádoru povinné. Radioterapie v tomto případě je nevhodná, protože takové astrocytomy jsou radiosenzitivní a léčba poškozuje míchu v důsledku zvýšené expozice záření. Při používání kombinovaných technik se však takové ošetření stále provádí. Například kombinují radiační terapii s chemoterapií nebo hypertermií nebo jinými dostupnými metodami.
Astrocytom míchy nejčastěji začíná výskytem syndromu bolesti v postižené oblasti. Pak dochází ke změnám v citlivosti, oslabení svalů v končetinách. Je možné difúzní růst nádoru infiltrací do normální nervové tkáně. Při absenci léčby v odpovídající oblasti je mícha zcela ovlivněna, což znamená poruchy funkce orgánů na úrovni a pod patologickou zónou.
Po odstranění astrocytomu jsou také údaje o výskytu komplikací. Během chirurgického zákroku chirurg dekomprimuje míchu a zcela odstraní novotvar a snaží se udělat vše pro to, aby zabránil následnému vývoji neurologického selhání. Není však vždy možné provést intervenci hladce: mnoho nádorů je silně rozšířeno do okolní tkáně nebo je umístěno na místech, která jsou obtížně přístupná. To vede k pravděpodobnosti intra- a pooperačních komplikací. Pacienti tedy mohou mít zhoršení nebo vzhled nových poruch senzorimotoru, tvorbu tetraparezie nebo tetraplegie. Seznam nejčastějších komplikací astrocytomu je následující:
- Neurologické poruchy;
- Spinal Edém;
- Infekční pooperační komplikace, hnisavá meningitida, myelitida, meningoencefalitida);
- Pooperační lék;
- Hematomy páteřního kanálu;
- Tvorba cyst likérů (pseudo-myeloradikulocele);
- Vzduchové embolie, tromboembolismy;
- Septické a trofické komplikace;
- Střevní paréza;
- Ortopedické důsledky, kyfóza, skolióza, funkční nestabilita.
Podle pozorování se většina komplikací vyvinula v rané pooperační fázi - přibližně 30% případů a v ohromném počtu pacientů (více než 90% případů) byly takové komplikace kategorizovány jako mírné. Složité a závažné komplikace vedoucí k smrti pacienta byly pozorovány pouze v 1% případů.
Může se astrocytom znovu objevit nebo metastázovat po jeho odstranění? Teoreticky může dojít k opětovnému výskytu novotvaru v jakékoli části míchy, ale o tom neexistují žádné statistické údaje. Metastázy na míchu je možné u piloidního astrocytomu mozku, rakoviny plic atd. Zde je důležité si uvědomit, že samotný astrocytom míchy obvykle nedává metastázy, ale počínaje stupněm patologie II, novotvar je již schopen metastázovat. Ve stupni nemoci III-IV jsou metastázy téměř vždy přítomny: takové nádory rostou rychle a vyžadují naléhavou a aktivní léčbu. [7]
Diagnostika míšní astrocytomy
Diagnostická opatření v případě podezření na astrocytom se provádějí v neurologických nebo neurochirurgických institucích. Za prvé, je hodnocen obecný stav pacienta, intenzita bolesti, neurologický a ortopedický stav.
Laboratorní diagnóza je nespecifická. Přiřaďte obecnou moč a krevní testy, biochemie krve s stanovením glukózy, celkového proteinu, bilirubinu a albuminu, kreatinitidy a močoviny, aspartátu aminotransferázy, alanin aminotransferázy, laktát dehydrogenázy, alkalin fosfatázy. Prozkoumejte markery, jak je uvedeno, mikroelementální složení krve, rozšířený koagulogram.
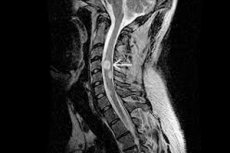
Instrumentální diagnóza první priority u astrocytomu by měla být reprezentována magnetickou rezonancí zobrazování odpovídající části páteře s injekcí kontrastního činidla nebo bez ní. Pokud je to uvedeno, může být oblast vyšetření rozšířena až na neuroaxi.
MRI se provádí s doporučenou pevností magnetického pole 1,5-3 Tesla. Na výsledném obrazu jsou astrocytomy nejčastěji excentricky lokalizovány, někdy mají exofytickou složku a nehromadí kontrastní činidlo ani nevykazují heterogenní akumulaci, nebo je přítomna jediná zóna akumulace. [8]
U pacientů vyžadujících objasnění diagnózy astrocytomu míchy je CT perfúzní studie navíc prováděna jako součást diferenciální diagnózy.
Diferenciální diagnostika
Doporučuje se diferenciální diagnóza mezi nádorovými a nevýraznými procesy. Perfúze CT se stává klíčovým postupem k identifikaci intramedulárních nádorů míchy. Tato metoda vyhodnocuje rychlost průtoku krve v páteřních tkáních, což pomáhá rozlišovat mezi mozkomíšním mozkovým mozkem a demyelinizační patologií. Studie je také indikována pro diferenciaci gliomu, ependymomu a hemangioblastomu.
Pokud MRI odhalí intenzivní hyperperfuzi v oblasti patologického zaměření, je diagnostikována intramedulární hemangioblastom. Doporučuje se provádět další MRI nebo CT-angiografie k objasnění vaskulární anatomie novotvaru.
Kromě toho by měla být zaměřena na diferenciální diagnózu na vyloučení nej podobnějších patologií míchy - zejména můžeme mluvit o diskogenní myelopatii, injekční stříkačce, myelitidě, arteriovenózní aneuryzóze, zábavném myelóze, fútním myelózě, fútním chiloózou, fúzí, fížou, fízů, fólie na terénní skrze. Hematomyelia, oběhové poruchy v mozkomíšních mocích.
Kdo kontaktovat?
Léčba míšní astrocytomy
Hlavní metodou léčby astrocytomu je jeho odstranění chirurgickým zákrokem. Chirurgie je naplánována poté, co pacient podstoupil všechna diagnostická opatření. Výběr taktiky léčby bere v úvahu typ a umístění novotvaru, jeho prevalenci a agresivitu a věk pacienta. Například radiační terapie se v dětské praxi zřídka používá kvůli vysokému riziku vedlejších účinků. [9]
Některé z nejběžnějších ošetření zahrnují následující:
- Chirurgický zásah - umožňuje odstranit co nejvíce nádorových buněk. Chirurgii lze použít jako samostatný postup pro astrocytom prvního stupně, ale pro nádory s jinými stupni malignity se kombinuje s jinými terapeutickými postupy.
- Chemoterapie - lze použít jako doplněk k chirurgickému zákroku nebo jako hlavní léčbu. U kojenců se chemoterapie používá jako dočasná náhrada za radiační terapii, dokud dítě nevyroste. Chemoterapie může zahrnovat užívání léků, jako je karboplatina, vinkristin, vinblastin, thioguanin, procarbazin a lomustin. Samotná chemoterapie však nevyléčí ani nízký maligní astrocytom míchy. Kromě toho se používá chirurgický zásah.
- Radiační terapie je standardní doplněk k chirurgickému zákroku, který má zničit zbývající nádorové struktury.
- Cílená léčba zahrnuje použití léků, které blokují vývoj a šíření maligních buněk ovlivňováním specifických molekul zapojených do růstu novotvaru. Podstatou cílení na terapii je cílený útok astrocytomových buněk, v důsledku toho, že nádor se stává zranitelným a slabým. Na rozdíl od chemoterapie je cílená terapie selektivní a působí pouze na maligní buňky bez poškození zdravých struktur.
- Inhibitory, jako je vemurafenib a dabrafenib, se používají pro novotvary se změnou genu BRAF V600.
- V případě fúze BRAF nebo duplikace nebo astrocytomy s nízkou malignitou mohou být použity inhibitory MEK, jako je selumetinib nebo trametinib.
- U astrocytomů s nízkou malignitou mohou mít sirolimus a everolimus dostatečný účinek.
- Imunoterapie zahrnuje použití vlastního imunitního systému k rozpoznávání nádorových buněk a další útoky na ně. Drogy výběru jsou tzv. Inhibitory kontrolního bodu. Blokují signály z maligních struktur, které vytvářejí obranu proti imunitnímu jednání.
Jako symptomatická léčba se používají antikonvulzivy a steroidy. V případě potřeby jsou předepsány konzultace s endokrinologem, oftalmologem, rehabilitačním specialistou a psychologem.
Pooperační léčba může zahrnovat léky, jako jsou tyto:
- Průběh chemoradiační terapie podle příslušného programu v pedálu lineárního plynu (radikální jedno ohnisková dávka 2 Gy, celková fokální dávka 60 Gy).
- Mustofaran (fotemustine) 208 mg jednou za 7 dní. Připravený roztok by měl být chráněn před světlem a bezprostředně po přípravě v neprůhledným krytu. Děti a těhotným ženám není lék předepsána. Během léčby jsou nutně monitorovány hematologické parametry.
- Temozolamid 100-250 mg podle individualizovaného schématu. Tobolky se neotevírají, nepoužívají pečlivě a vyhýbají se kontaktu léku s kůží. Vezměte si prázdný žaludek a omyjte se sklenicí vody. Pokud dojde k zvracení po jeho přijetí, lék již ten den nebude užíván. U dětí je temozolamid předepsán od 3 let.
- Bevacizumab 5-15 mg/kg jednou za 14-21 dní, dlouhodobě. Mezi možné vedlejší účinky: Gastrointestinální a plicní krvácení, arteriální tromboembolismus, arytmie, trombóza, hypertenze.
Každých 3-6 měsíců se provádí diagnostická MRI s kontrastem, po kterém je léčba upravena, jak je uvedeno.
Fyzioterapie léčba
Otázky týkající se možnosti použití fyzioterapie u pacientů s astrocytomem míchy se poměrně často objevují. Taková terapie je tradičně považována za kontraindikaci, ale to není vždy pravda. V současné době mají specialisté následující informace:
- Elektroforéza léčiva může být použita pro nádorové procesy - včetně astrocytomu míchy - v případě potřeby.
- Použití pulzních proudů - jako je elektrosývání, elektrická anestezie, diadynamická terapie, sinusová terapie a kolísající proudy - nemá žádný vliv na růst novotvaru a šíření metastáz. Navíc jsou pulzní proudy indikovány pro eliminaci otoku.
- Aplikace magnetických polí má zpomalující účinek na růst nádoru, má některé antilastické vlastnosti.
- Ultrazvuk není kontraindikován u pacientů s astrocytomem.
- Elektromagnetické paprsky rozsahu EHF zlepšují výkon hlavní léčby (chirurgie, chemoterapie a radioterapie), podporují hematopoézu a imunitní obranu, snižují bolest.
Postupy, jako je ultrafialové ozáření, laserová terapie, tepelná terapie a terapeutické lázně (radon, terpentýn, sirovodík, oxid křemičitý), masáž a manuální terapie, jsou u astrocytomu míchy zakázány.
Po chirurgickém zásahu se doporučuje předat pacienty na léčbu sanatoria a letoviska do jednoho roku v rámci rehabilitace. Možnost použití hirudoterapie u astrocytomu nebyla studována.
Bylinné ošetření
Fytoterapie nelze použít u pacientů s rakovinou místo hlavní léčby. Léčivé rostliny se však velmi úspěšně používají ke stimulaci obhajoby těla, k zmírnění syndromu bolesti. Kompetentní používání bylin pomáhá zlepšit kvalitu života pacientů trpících astrocytomem míchy.
Mnoho rostlin obsahuje specifické protinádorové látky. Kromě toho rostlinné produkty poskytují další ochranu proti rakovině udržováním normální rovnováhy kyseliny a alkalinu v těle.
Byliny se používají sušené nebo čerstvé. Používají se k přípravě extraktů, odvarů, infuzí a tinktur. Mezi nejoblíbenější rostliny, které mohou zlepšit stav pacientů s astrocytomem, patří následující:
- Nettle je známá bylina, která může zlepšit funkci jater, normalizovat hladinu cukru v krvi, eliminovat otoky, ničit bakterie a zastavit růst nádorových buněk. Odborníci doporučují vařit infuzi kopřivy a používat ji 3-4krát denně. Kontraindikace: tendence k trombóze.
- Skořice (nesmí být zaměněna s Cassia) je oblíbené koření, které obsahuje mnoho prospěšných komponent, včetně karvacrolu a kumarinu. Chcete-li získat protirakovinový účinek, ½ lžičky. Skořicového prášku by se měl spotřebovat denně.
- Kořen zázvoru je léčivé koření obsahující přírodní antioxidanty, které poskytují silnou protinádorovou aktivitu. Zázvor lze přidat do nápojů, první a druhé pokrmy, dezerty. Zázvorový čaj, který by měl být opilý 3-4krát denně, je však považován za hlavní terapeutický lék.
- Oregano nebo Oregano je známá bylina se specifickou chutí. Obsahuje aktivní fenolové kyseliny a flavonoidy, jakož i quercitin, který omezuje růst maligních buněk. Rozdrcená bylina může být vařena jako infuze a také přidat do masa, rybích jídel, salátů, kastrolů.
Lékaři varují: Neočekávejte zázraky z bylinné léčby astrocytomu míchy. Fytoterapie se používá pouze jako pomocná vazba v kombinaci s konzervativními a chirurgickými metodami.
Chirurgická léčba
Radiochirurgie je optimální metoda eliminace astrocytomů míchy. Nekontaktní chirurgie je účinná ve vztahu k nádorům různého umístění a distribuce a je dobrou náhradou za konvenční chirurgii. Použití tzv. Kyberknife je spojeno s dodáním ionizujících dávek ionizujících paprsků destruktivních pro maligní struktury do tkání. Zdravé okolní tkáně nejsou ovlivněny.
V přípravné fázi se pacient podléhá diagnostické CT a MRI, po kterém se stanoví digitální trojrozměrný model vzájemné lokalizace novotvaru a nezměněných normálních tkání. Poté specialista vypracovává schéma radiochirurgického zásahu s tvorbou dávky záření, kterou by astrocytom měl dostat, aby blokoval všechny biologické reakce v něm.
V průměru je radioterapie rozdělena na 2-3 fáze (zlomky).
Chirurgie zahrnuje odstranění co nejvíce nádoru. Nádory druhého nebo více stupně jsou léčeny chirurgickým zákrokem v kombinaci s chemoterapií a radiační terapií. Komplexní přístup by měl zabránit dalšímu šíření procesu nádoru.
V každém případě je stupeň chirurgického zásahu určen bezprostředními charakteristikami astrocytomu míchy. Taktika léčby tvoří několik specialistů najednou: neurochirurg, radiační onkolog, lékařský fyzik, onkolog-chemoterapeut.
Prevence
Vedení zdravého životního stylu pomůže udržet zdravou míchu a posílit tělo jako celek. Důležitá kritéria pro prevenci astrocytomu zahrnují:
- Plná zdravá strava s kvalitními výrobky;
- Přiměřená fyzická aktivita, pravidelné procházky na čerstvém vzduchu;
- Přiměřené období odpočinku a spánku;
- Rozvoj odolnosti proti stresu, aplikace různých technik k zmírnění stresu.
Je důležité pravidelně vidět praktického lékaře, zejména u pacientů s chronickými patologiemi a u pacientů, kteří podstoupili rakovinu a radiaci nebo systémovou chemoterapii.
Mimo jiné doporučení:
- Přidejte více rostlinných potravin (zejména zeleniny a zelení) a méně syntetická potraviny a rychlé občerstvení do vaší stravy;
- Přidejte k jídlu co nejméně tuku zvířat a je vhodné úplně eliminovat margaríny;
- Ovládejte svou tělesnou hmotnost, udržujte fyzicky aktivní;
- Přestaňte kouřit a pít silné alkoholické nápoje;
- Nepřetěžujte záda, dávejte a distribuujte zátěž správně.
Zdravý životní styl a pravidelné konzultace a kontroly s vaším praktickým lékařem jsou klíčem k udržení funkčního těla pro nadcházející roky.
Předpověď
Astrocytoma je typ procesu nádoru, který má nepříznivou prognózu. Patologie může dojít u pacientů jakéhokoli věku, včetně dětí. Léčba onemocnění je povinná, bez ohledu na stupeň malignity a anatomického šíření. Terapeutická taktika je vybrána po všech diagnostických opatřeních. Lze doporučit chirurgickou léčbu, radio a radiační terapie, chemoterapie. Často je nutné kombinovat několik terapeutických metod najednou.
Pokud je původně benigní, léčba u 70% vede k úplnému zotavení a eliminaci neurologických příznaků. Období zotavení trvá několik měsíců do dvou let. Ve složitějších případech je výsledkem nemoci postižení - ztráta schopnosti pracovat, s neschopností plně obnovit funkce těla. Počet fatálních výsledků po chirurgickém odstranění novotvaru se odhaduje na přibližně 1,5%. [10] Nedostatek léčby a malignity naznačují nepříznivou prognózu. Zanedbaný astrocytom míchy, spojený s neretualicí nebo nemožností chirurgického zákroku, je léčen použitím paliativních technik.

