Lékařský expert článku
Nové publikace
Pustulózní psoriáza
Naposledy posuzováno: 04.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
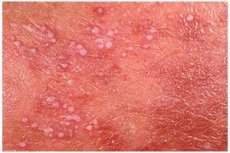
Jednou ze vzácných forem endokrinních onemocnění je pustulární psoriáza. Podívejme se na její vlastnosti, příznaky, diagnostické metody, léčbu a prevenci.
Exsudativní nebo pustulární psoriáza je podle mnoha vědců kontaktní dermatitida alergické etiologie. Podle Mezinárodní klasifikace nemocí 10. revize patří do této kategorie:
XII Nemoci kůže a podkožní tkáně (L00-L99)
Papuloskvamózní léze (L40-L45)
- Lupénka L40
- L40.0 Psoriáza vulgaris
- L40.1 Generalizovaná pustulární psoriáza
- L40.2 Akrodermatitida, přetrvávající
- L40.3 Palmární a plantární pustulóza
- L40.4 Kapkovitá psoriáza
- L40.5 Artropatická psoriáza
- L40.8 Jiná psoriáza
- L40.9 Lupénka, NS
Ve většině případů se vada vyvíjí spontánně nebo na pozadí užívání silných léků. Patologie je klasifikována jako chronická a nevyléčitelná, projevuje se kulatými vyrážkami červené nebo růžové barvy s olupováním. Může se objevit na jakékoli části těla, ale nejčastěji postihuje pokožku hlavy, lokty, kolena, dlaně a chodidla.
Toto onemocnění postihuje osoby ve věku 10 až 50 let. Souvisí se systémovými poruchami, protože postihuje nejen kůži, ale i sliznice, nehty, pohybový aparát, vlasy. Nemoc není nakažlivá a nepřenáší se kontaktem, ale může být spojena s dědičnými faktory.
 [ 1 ]
[ 1 ]
Epidemiologie
Lupénka je polyetiologické onemocnění, obrovskou roli v jejím rozvoji hraje genetická predispozice a poruchy imunitního systému. Epidemiologie ukazuje na její širokou prevalenci. Podle lékařských statistik trpí touto vadou asi 3 % lidí na celém světě.
Nejčastěji je onemocnění diagnostikováno v mladém věku, tj. před 30 lety: u žen před 16. rokem a u mužů po 22. roce. Velmi často se rozvíjí u lidí s diabetem, obezitou a hypotyreózou. Počet pacientů je vyšší u populace s vysokým aterogenním nutričním profilem. Proto je lupénka vzácná v zemích, kde se konzumuje velké množství omega-3 polynenasycených mastných kyselin (ryby, mořské plody), které mají antiaterogenní účinek.
Příčiny pustulózní psoriáza
Toto onemocnění patří k nejzávažnějším patologiím epidermis, ale přesné příčiny pustulární psoriázy nejsou známy. Existuje mnoho teorií o její etiologii a patogenezi. Je spojena s genetickými faktory a řadou dalších příčin. Podívejme se na ty hlavní:
- Onemocnění endokrinního systému
- Onemocnění trávicího traktu
- Nervové napětí
- Nízká hladina vápníku v krvi
- Žloutenka
- Psychoneurologické poruchy
- Alergické reakce různých etiologií
- Dysfunkce endokrinních žláz
- Poruchy imunitního systému
Aby se zjistila přesná příčina vady a faktory, které ji vyvolávají, pacient podstoupí řadu různých diagnostických testů. Typ léčby a její délka trvání závisí na jejich výsledcích.
Rizikové faktory
Exsudativní psoriáza je multifaktoriální onemocnění. V jejím rozvoji hraje obrovskou roli dědičná predispozice, oslabený imunitní systém a metabolické poruchy. Rozlišují se exogenní a endogenní rizikové faktory, které si prostudujeme:
- Hormonální nerovnováha
- Infekční choroby
- Těhotenství
- Použití silných topických přípravků
- Nervové napětí a stresové situace
- Kontakt s chemikáliemi
- Dlouhodobé vystavení ultrafialovému záření
- Iracionální užívání drog
Podle lékařských statistik se asi 40 % případů objevuje náhle. Nejčastěji se však porucha rozvíjí v důsledku agresivní terapie vulgární formy patologie a dalších chronických patologických procesů v těle.
Patogeneze
Mechanismus vývoje onemocnění je založen na narušení proliferace a diferenciace keratinocytů. Patogeneze naznačuje zkrácení buněčného cyklu a zvýšenou produkci keratinocytů. V důsledku toho dochází k ztluštění vrstvy epidermis a tvorbě mnoha šupin. Existuje několik teorií o vzniku pustulózní psoriázy:
- Dědičný
- Virový
- Neurogenní
- Hypotéza vrozené lysozomální instability, epidermálních kapilárních defektů, poruch keratinizace a procesů metabolismu lipidů.
V důsledku hyperproliferace se zhoršuje zánět kůže. V lézích buňky produkují interleukin-1, který je podobný faktoru aktivace epidermálních T-lymfocytů produkovanému keratinocyty. Interleukiny a interferony mohou působit jako mediátory zánětu a přispívat k chronicitě patologického procesu.
Patogeneze přímo souvisí s příčinou a faktory, které poruchu vyvolaly. Léčebná taktika na ní závisí. Průběh onemocnění je významně zhoršován emočním stresem, léky, epidermálním traumatem, streptokokovými infekcemi, zneužíváním alkoholu a špatnou výživou.
Symptomy pustulózní psoriáza
Pustulární léze epidermis jsou pozorovány u 1 % pacientů s psoriázou a jsou nejčastěji lokalizovány v dlaních a chodidlech. Příznaky pustulární psoriázy jsou cyklické a závisí na formě onemocnění, jeho typu a stádiu.
- Nejprve se objevuje hyperémie a zánět. Poté se na kůži postupně objevují symetrické pustulózové vyrážky. Pacient si stěžuje na svědění a pálení. Nepříjemné příznaky se zhoršují v noci a při používání domácích chemikálií (mýdlo, šampon).
- Pustuly obsahují sterilní tekutinu, z níž některé splývají a vytvářejí velké léze. Když puchýře prasknou, otevřená rána se infikuje. Kvůli tomu se onemocnění stává hnisavým.
- Na tomto pozadí může začít erytrodermie. U některých pacientů se na kůži a sliznicích objevují prstencovité, serpiginózní a jiné typy erytematózně-pustulózních vyrážek. Dystrofické změny mohou postihnout nehty, obličej, pokožku hlavy, klouby a dokonce i ledviny.
Nemoc se vyvíjí několik měsíců s neustálým zhoršováním příznaků. Během tohoto období pacient trpí celkovou malátností, slabostí, zimnicí a horečkou.
První známky
Svými příznaky se exsudativní forma liší od klinického obrazu jednoduchého typu vyrážky. První příznaky se projevují jako ložiskový zánět, svědění a pálení. Postupně se na povrchu epidermis tvoří papuly s tekutinou, které praskají a tvoří rozsáhlé rány. Při pokusu o jejich odstranění se objeví krvácející povrch, který se během hojení mění v šupiny.
Ve svém klasickém projevu je onemocnění charakterizováno triádou následujících příznaků:
- „Stearinová skvrna“ – při lehkém odřeni kůže se zvyšuje olupování, díky čemuž papuly vypadají jako kapka stearinu.
- „Tepelný film“ – vzniká po odstranění šupin a zanechává vlhký, tenký povrch.
- „Krvavá rosa“ – objevuje se při poškození tepelné fólie. Na kůži se objevují krvavé skvrny, způsobené traumatem plnokrevných papil dermis.
Patologický stav je charakterizován zvýšením vyrážky při mechanickém nebo chemickém podráždění. Vyrážka se objeví do dvou týdnů. Na loktech, kolenou a pokožce hlavy přetrvává po dlouhou dobu, aniž by se šířila do dalších oblastí.
Etapy
Pustulární psoriáza má několik fází vývoje, které se liší svými příznaky. Pojďme si je prostudovat:
- Počáteční - na těle se objeví vyrážka, která rychle roste. Plaky mají oválný nebo kulatý tvar a růžovou barvu, nahoře pokryté bělavými šupinami.
- Stacionární – objevuje se 7–21 dní po nástupu patologického procesu. Plaky jsou světlé barvy, prstencového tvaru, jejich povrch je pokryt stříbřitými šupinami.
- Blednutí – plaky získávají tón pleti, svědění je méně intenzivní, kolem vyrážky se tvoří prstenec zrohovatělé kůže. Toto období trvá několik měsíců až rok nebo i déle.
V závislosti na stádiu onemocnění, povaze vyrážky a její lokalizaci se sestaví léčebný plán.
Formuláře
Mnoho dermatologických onemocnění má několik stádií, forem a typů. Typy pustulární psoriázy závisí na lokalizaci vyrážky a její povaze. Onemocnění se dělí na dva velké typy: generalizované a lokalizované, pojďme si je prostudovat:
- Generalizovaný – vyskytuje se jak u zdravých lidí, tak u těch, kteří již trpí jinými formami onemocnění. Charakteristickým znakem je náhlá tvorba erytému se silným svěděním a pálením.
- Tsubmuša - nejčastěji se vyskytuje u naprosto zdravých lidí. Na těle se objevuje erytém - zanícené oblasti, které jsou na dotek horké. Postupně se mění v pustuly, které se vzájemně slévají a postihují velké plochy těla. Tento typ je recidivující.
- Akrodermatitida Hallopeau je dermatóza s pustulami nejasného původu. Vyrážka je lokalizována v akrálních oblastech, tj. na chodidlech a rukou. Onemocnění se projevuje ve formě malých vyrážek s jasnými hranicemi. Jak pustuly rostou, otevírají se a tvoří erozivní oblasti s hnisavými krustami. Onemocnění je chronické, progresivní se změnami podobnými sklerodermii a epidermální atrofií.
- Herpetiformní impetigo - ve většině případů se vyskytuje u těhotných žen, méně často u dětí a mužů. Vyvíjí se náhle, vyrážka je bolestivá, pustulová, lokalizovaná v oblasti třísel, na vnitřní straně stehen, v podpaží.
- Lokalizovaný (omezený) – postihuje až 10 % celkového povrchu těla. Přísně lokalizovaný na určitých částech těla, například na chodidlech nebo dlaních. Probíhá snadněji než generalizovaný typ.
- Lokalizovaná forma Acrodermatitis Hallopeau - vyskytuje se v oblasti ohanbí, může se vyskytovat u vulgární psoriázy.
- Barberova psoriáza je chronická, opakující se forma. Postihuje ruce a nohy. Pustuly postupně vysychají a tvoří husté hnědé krusty.
Omezený typ se léčí mnohem snadněji a k jeho odstranění postačí lokální léčba. U generalizované formy bude muset pacient podstoupit dlouhodobou komplexní terapii s různými formami léků, dietní terapií a fyzioterapií.
Pustulární psoriáza dlaní
Exsudativní vyrážky na dlaních naznačují závažné dermatologické onemocnění. Pustulární psoriáza dlaní je poměrně častá. Může se vyskytovat jak lokálně, tak v kombinaci s vyrážkami na jiných částech těla, včetně poškození kloubů. Zvláštností této formy je, že kvůli nedostatku diagnostiky je velmi často mylně považována a léčena jako plísňové onemocnění.
Onemocnění postihuje lidi různého věku, ale nejčastěji se vyskytuje u pacientů ve věku 30-50 let. Je založeno na dědičné predispozici. Provokujícími faktory jsou pravidelné mechanické nebo chemické podráždění rukou, dlouhodobý kontakt s vodou, různá infekční onemocnění (spála, sinusitida, tonzilitida), intoxikace, poškození endokrinního systému a řada dalších faktorů.
Palmární psoriáza má dva typy:
- Plak ve tvaru vějíře - červená vyrážka, umístěná ve tvaru vějíře, jasně vyčnívající mezi zdravými tkáněmi. Na papulích se postupně objevují stříbřité šupiny, které se spojují do plaků a vytvářejí vzhled trhlin.
- Zrohovatělý - charakterizován nadměrným růstem stratum corneum kůže, tj. vrstvením epidermis na dlaních. Oblasti vrstvení se nejčastěji nacházejí na bočních plochách dlaní a mohou se vzájemně slévat.
- Kruhový - projevuje se jako velké oblasti olupování ve formě prstenců a kruhů.
Do patologického procesu mohou být zapojeny i nehty. Pacienti si stěžují na silné svědění a pálení, které způsobují nespavost a neurózy. Léčba je dlouhá a obtížná. Potíže začínají již v diagnostickém procesu, protože onemocnění je nutné odlišit od patologií s podobnými příznaky.
Během terapie se používají masti s kortikosteroidy, ale tělo si na tyto léky rychle zvykne, což léčbu činí neúčinnou. Proto jsou pacientům předepsány kombinované léky, které obsahují několik aktivních složek. Po ukončení akutního období jsou pacientům předepsány léky k urychlení regenerace tkání, tj. obnovy kůže.
 [ 25 ]
[ 25 ]
Pustulární psoriáza chodidel
Dermatologické onemocnění charakterizované tvorbou pustulózních puchýřků na nohou je pustulózní psoriáza chodidel. Onemocnění je cyklické, období exacerbace jsou často střídána úplnou remisí. Nejčastěji jí trpí lidé ve věku 25 až 50 let. Patologie se rozvíjí v důsledku zánětlivých procesů v těle, různých alergických reakcí a intoxikace. Ohroženými jsou kuřáci a lidé s chronickým alkoholismem.
Zvláštnosti:
- Vyrážka postihuje klenby chodidel a postupně se šíří po celém jejich povrchu. Na kůži se objevují malé žluté puchýřky se zaníceným okrajem, naplněné exsudátem.
- Pustuly se spontánně odlupují a způsobují hnisání v důsledku přidání mikrobiální infekce. Neotevřená vyrážka vysychá a tvoří hnědé krusty, které se odlupují a tvoří praskliny.
- Kůže na postižených plochách se zbarví do růžova, poté zčervená a zmodrá. Pacient si stěžuje na silné svědění a bolest v důsledku neustálého poranění pustul.
- Pokud vada postihuje prsty na nohou, nehtová ploténka se odlupuje, ale mezizubní záhyby a kůže na ohybech prstů zůstávají zdravé.
Nadměrný růst drsné kůže na nohou vede ke vzniku mozolů, které jsou umístěny chaoticky. Mozoly se mohou slévat a vytvářet velké rány. Léze má však určité hranice, které ji oddělují od čisté kůže. Léčba je dlouhodobá a začíná odstraněním ložisek infekce, užíváním kortikosteroidů a širokospektrých antibiotik.
Generalizovaná pustulární psoriáza
Jednou z nejzávažnějších forem kožních patologií je generalizovaná pustulární psoriáza. Vyrážka postihuje téměř celé tělo, včetně nehtů, a je doprovázena svěděním, pálením a bolestí. Porucha začíná náhle, nejprve se tvoří erytém, tj. psoriatická ložiska. Zanícené oblasti jsou poměrně velké, vyčnívají nad zdravé tkáně a způsobují pálení.
- Velké množství vyrážky je lokalizováno v perineu, genitáliích a kloubech. Na pozadí dermatologických změn se celkový stav pacienta zhoršuje. Zvyšuje se teplota, objevují se bolesti svalů a kloubů, slabost a malátnost. Krevní test odhaluje leukocytózu a zvýšení hodnot ESR.
- Na zanícených místech se postupně objevují vezikuly a pustuly s hnisem a exsudátem. Vytvářejí se velmi rychle, vrství se a tvoří mokvající povrchy a pevné hnědé krusty. Taková místa se snadno zraní a s postupnou epitelizací se mění v eroze.
Akutní fáze trvá 2 týdny až 2 měsíce. Během tohoto období některé krusty vysychají, jiné se hojí, ale proces tvorby nových pustul stále pokračuje. Na kůži se objevuje živý obraz: mokvající eroze a nahnědlé krusty. Během období remise se epidermis postupně zotavuje, dřívější oblasti vyrážek mají modročervenou barvu.
Pustulární psoriáza Zumbusch
Generalizovaná neboli pustulózní psoriáza Zumbusche je závažné a nebezpečné onemocnění. Vyznačuje se rychlým nástupem: na kůži se objevují velké zanícené oblasti, na kterých se postupně objevují pustuly s hnisavým obsahem. Pacientovi stoupá teplota, objevuje se slabost, bolesti kloubů a svalů. Během hojení se na kůži tvoří hnědé krusty, které se při poranění mění v eroze a vředy, které se dlouho nehojí.
Většina vyrážek se nachází v oblasti genitálií a kožních záhybů, stejně jako na ohýbací ploše kloubů. V některých případech patologický proces postihuje sliznice, pokožku hlavy a nehty. Léčba je dlouhá a poměrně složitá. Pacient podstoupí kúru farmakoterapie, dietní terapii a fyzioterapii. Ale ani takový komplexní přístup k problému nezaručuje, že se neobjeví znovu.
Barberova pustulární psoriáza
Lokalizovanou formou vyrážek postihujících dlaně a chodidla je Barberova pustulózní psoriáza. Nejčastěji tímto typem onemocnění trpí ženy. V akutním období se na kůži objevují červené skvrny s olupováním a jasnými hranicemi. Na vyrážce se postupně tvoří pustuly, které se nacházejí v tloušťce epidermis se sterilním obsahem.
Puchýře jsou lokalizovány na boční ploše nohou a rukou, pod prsty a mohou postihnout i nehtovou ploténku. Onemocnění je dlouhodobé, má vlnovitý průběh a je obtížné ho léčit. Velmi často se během diagnostického procesu zaměňuje s ekzémem nebo plísňovou infekcí. K odstranění akutních příznaků bakterie je indikována speciální dieta, různé lokální přípravky se změkčujícím účinkem, dočasné steroidní hormony a řada dalších léků.
Komplikace a důsledky
Pustulární psoriáza je závažná a způsobuje nepohodlí a bolest. Její následky a komplikace vznikají při nedodržování doporučení lékaře a během exacerbací. Nejčastěji se pacienti potýkají s problémy, jako jsou:
- Malabsorpce je porucha trávení a vstřebávání živin v tenkém střevě. Je doprovázena následujícími příznaky: průjem, náhlý úbytek hmotnosti, anémie, hypovitaminóza a elektrolytová nerovnováha.
- Hypokalcemie je snížení hladiny ionizovaného vápníku v krevním séru. Projevuje se jako porucha elektrofyziologických procesů na buněčných membránách a vyskytuje se v akutní i chronické formě.
- Pyodermie je hnisavé onemocnění epidermis v důsledku infekce pyogenními koky.
- Onycholýza je patologické onemocnění nehtů, které se vyznačuje oddělením nehtové ploténky od tkání prstu.
- Alopecie je úplná nebo částečná ztráta vlasů na hlavě a těle a narušení růstu nových vlasů.
- Nekróza ledvinových tubulů při oligemii je porušení dělení cytoplazmatických proteinů, které způsobuje destrukci buněk. Objevuje se v důsledku působení patogenních mikroorganismů a při narušení krevního zásobení.
Pokud se patologický stav vyskytuje s horečkou a intoxikací, pak se bez vhodné terapie rychle stává akutním, což může být fatální.
Diagnostika pustulózní psoriáza
Takové dermatologické onemocnění, jako je lupénka, má akutní nástup a řadu bolestivých symptomů. Diagnóza pustulární psoriázy se skládá z mnoha různých postupů zaměřených na identifikaci příčiny, faktorů, které vyvolaly patologii, stanovení její formy a typu. Vyšetření začíná návštěvou dermatologa, vizuálním vyšetřením a odběrem anamnézy.
Při stanovení diagnózy se berou v úvahu následující aspekty:
- Klinický obraz poruchy.
- Přítomnost psoriatické triády (fenomén stearinové skvrny, terminálního filmu, bodového krvácení).
- Koebnerův fenomén v progresivní fázi.
Pokud je obraz patologického stavu nejednoznačný, je nutné zjistit, zda existují příbuzní, kteří touto vadou trpěli, tj. dědičnou predispozicí.
Testy
Ve většině případů jsou psoriatické léze identifikovány po vizuálním vyšetření. Testy jsou předepsány, pokud není možné stanovit diagnózu na základě vnějších příznaků.
Laboratorní diagnostika zahrnuje:
- Celkový krevní test – provádí se k vyloučení alergických reakcí. Nástup onemocnění může být spojen s leukocytózou a anémií. Při rozsáhlých lézích porucha ovlivňuje solnou rovnováhu krve a způsobuje dehydrataci. Během studie se klade důraz na leukocyty a rychlost sedimentace erytrocytů.
- Biochemický krevní test – nezbytný k identifikaci možných příčin vyrážky a vypracování léčebného plánu.
- Analýza moči – posouzení rovnováhy vody a solí
- Analýza stolice – detekce vajíček helmintů a infekčních střevních lézí.
- Protilátky proti HIV – viru lidské imunodeficience – mohou vyvolat lupénku.
- Test revmatoidního faktoru – analýza je zaměřena na identifikaci proteinu, který doprovází zánětlivé procesy. U lupénky by měl být negativní, pozitivní hodnoty naznačují revmatoidní artritidu.
- Analýza jaterních enzymů – GTT, AST, ALP, ALT.
Po této sadě testů mohou být předepsány další studie a na základě jejich výsledků lékař vypracuje léčebný plán.
 [ 34 ], [ 35 ], [ 36 ], [ 37 ]
[ 34 ], [ 35 ], [ 36 ], [ 37 ]
Instrumentální diagnostika
Vyšetření lupénky pomocí různých mechanických zařízení a nástrojů je instrumentální diagnostika. Během vyšetření lze provést následující postupy:
- Biopsie kůže je jednou z nejpřesnějších metod. Lékař odebere vzorek poškozené tkáně (ne více než 6 mm) a vyšetří ho pod mikroskopem.
- Rentgen je vyšetření nezbytné k detekci psoriatické artritidy. Lékař vyšetří klouby a určí stupeň poškození kostní tkáně, protože se může vyskytnout u jakékoli formy psoriázy.
Kromě dvou hlavních instrumentálních metod může lékař předepsat histologii tkáně k určení následujících změn: zvýšená vaskularizace, absence granulární vrstvy, ztenčení zárodečné vrstvy epidermis nad protáhlými, Munroovy mikroabscesy.
Diferenciální diagnostika
Vzhledem k tomu, že lupénka má podobné příznaky jako mnoho jiných kožních onemocnění, k její detekci se používá diferenciální diagnostika. Nejčastěji se onemocnění srovnává s následujícími patologiemi:
- Andrewsův pustulární bakterioid se vyvíjí na pozadí chronických bakteriálních infekcí: tonzilitidy, zubních onemocnění a lézí žlučníku.
- Lichen planus - papuly mají polygonální tvar, pupečkovitou prohlubeň uprostřed, voskový lesk a síťovitý vzor.
- Syfilis - papulární syfilidy mají polokulovitý tvar, měděně červenou barvu a vznikají v důsledku bledého treponému.
- Seboroická dermatitida nemá jasnou infiltraci, pro diferenciaci je indikována Kartamyševova metoda.
- Atopická dermatitida je tupý erytém s olupováním, silným svěděním, exkoriacemi na obličeji, krku, loktech a podkolenní jamce a horní části hrudníku.
Pokud má pacient lokalizovanou formu, tj. Barberovu pustulózní psoriázu postihující dlaně a chodidla, pak se tento stav odlišuje od dermatofytózy nohou, rukou a dyshidrotického ekzému. Generalizovaná forma se porovnává s bakteriemií a sepsí pomocí hemokultury. Test na HIV je povinný, protože náhlý nástup a akutní průběh může být způsoben virem lidské imunodeficience.
Kdo kontaktovat?
Léčba pustulózní psoriáza
Úplné uzdravení z lupénky, zejména v její pustulózní formě, je téměř nemožné. Léčebný plán sestavuje lékař individuálně pro každého pacienta. Zohledňuje se výsledky diagnostiky, stadium onemocnění, forma a další znaky patologie.
Léčba pustulární psoriázy je komplexem následujících postupů:
- Léčba léky – pacientovi jsou předepsány léky různých forem uvolňování a účinku. Léčba začíná lokálními přípravky, protože jejich hlavním cílem je vyčistit kůži od pustul, změkčit ji a zabránit olupování. Používají se také systémové látky: kortikosteroidy, retinoidy, cyklosporiny, antibiotika.
- Fyzioterapie – postižené oblasti jsou ozařovány ultrafialovým světlem v kombinaci s užíváním tablet, mastí, léčivých koupelí a dalších procedur.
- Léčba v sanatoriích a rekreačních zařízeních se provádí ve stavu remise, tj. kdy vyrážky prakticky zmizí. Pacientům jsou předepsány následující procedury: aeroterapie, balneoterapie, helioterapie.
- Dietní výživa je velmi důležitou součástí léčby. Pacientův jídelníček by měl obsahovat rostlinné produkty, nízkotučné mléčné výrobky a obiloviny. Během diety je nutné se vzdát sladkostí, uzenin, nakládané zeleniny, tučných a smažených jídel. Dieta je indikována jak ve stavu exacerbace, tak i remise.
Bez ohledu na metodu léčby je celý proces poměrně dlouhý a složitý. Úspěšné uzdravení závisí na přísném dodržování lékařských pokynů.
Léky
Pustulární psoriáza je těžká, doprovázená rozsáhlými kožními lézemi a zhoršením celkového stavu. Léky se používají ve všech stádiích onemocnění ke zmírnění jeho nepříjemných příznaků. U generalizované formy je možná hospitalizace. V každém případě bude muset pacient podstoupit dlouhodobou a náročnou komplexní terapii.
Léky k vnitřnímu užití:
- Antihistaminika se používají v akutních případech patologie, snižují intenzitu svědění a otoku. Pomáhají při zhoršení celkové pohody (poruchy spánku, bolesti hlavy, podrážděnost), protože mají sedativní účinek.
- Diazolin
Blokátor H1-histaminových receptorů. Má antialergické, antipruritické, antiexsudativní a sedativní vlastnosti. Používá se při silném svědění kůže, různých alergických reakcích, ekzému, kopřivce, senné rýmě. Předepisuje se dospělým a dětem starším 10 let. Denní dávka by neměla překročit 300 mg, délku užívání určuje lékař.
Tablety jsou kontraindikovány v případě intolerance na aktivní složky, během těhotenství a kojení, žaludečních vředů, zánětů v gastrointestinálním traktu, hypertrofie prostaty a poruch srdečního rytmu. Při dlouhodobém užívání jsou možné nežádoucí účinky a příznaky předávkování: sucho v ústech, podráždění žaludeční sliznice, závratě, parestézie, ospalost, dysurie, třes. K jejich odstranění je nutné přestat lék užívat a poradit se s lékařem.
- Suprastin
Léčivo, které ovlivňuje periferní nervový systém. Používá se při různých alergických onemocněních a reakcích. Účinně zmírňuje svědění, pálení a další nepříjemné příznaky. Dávkování závisí na závažnosti patologických reakcí. Pacientům se zpravidla předepisuje 250 mg 2–3krát denně; ve zvláště závažných případech je indikováno intramuskulární podání léku.
Hlavní kontraindikace: glaukom, těhotenství a kojení, hypertrofie prostaty. Nežádoucí účinky: ospalost, celková slabost. V případě předávkování se objevuje nevolnost, bolest v epigastriu, závratě.
- Claritin
Selektivní blokátor H1-receptorů s účinnou látkou loratadinem. Používá se při sezónních alergických onemocněních různé lokalizace (rýma, kopřivka, dermatitida, ekzém). Pro zmírnění bolestivých příznaků se doporučuje užívat 0,5-1,5 tablety denně. Hlavní kontraindikace: intolerance léčivých látek, kojení a věk pacientů mladších 2 let. Užívání během těhotenství je možné pouze v případě naléhavé potřeby.
Hlavní nežádoucí účinky: nevolnost, zvracení, sucho v ústech, zvýšená únava, bolesti hlavy a závratě, ospalost. V případě předávkování mají výše uvedené reakce výraznější účinek. K jejich odstranění je indikována výplach gastrointestinálního traktu.
Pokud je porucha doprovázena závažnými zánětlivými procesy, lékař předepisuje desenzibilizační léky pro intravenózní podání (blokující H1-histaminové receptory a potlačující mediátory alergických reakcí). Nejčastěji se jedná o chlorid vápenatý nebo thiosíran sodný.
- Hepatoprotektory a enzymy mají imunomodulační vlastnosti a používají se v případech těžkého zánětu a dysfunkce gastrointestinálního traktu.
- Slavnostní
Léčivý přípravek, který podporuje rozklad a vstřebávání potravin s vysokým obsahem tuku, sacharidů a bílkovin. Používá se při zánětlivých procesech v gastrointestinálním traktu, sekreční nedostatečnosti, nadýmání a poruchách trávení. Doporučené dávkování je 1–3 tablety 2–3krát denně po jídle. Kontraindikováno pro použití při hepatitidě a abstraktivní žloutence.
- Lycopid
Imunomodulátor s účinnou látkou - glukosaminylmuramyldipeptidem. Stimuluje aktivitu neutrofilů a makrofágů, zvyšuje cytotoxickou a baktericidní aktivitu. Používá se ke komplexní léčbě stavů imunodeficience, akutních a chronických forem hnisavě-zánětlivých lézí kůže a měkkých tkání, infekčních onemocnění různých lokalizací, chronické virové hepatitidy B, C. Léčivo je určeno k perorálnímu a sublingválnímu podání. Dávkovací režim a délka léčby se stanoví v závislosti na příznacích onemocnění, proto je pro každého pacienta individuální.
Kontraindikováno pro použití v případě intolerance na aktivní složky, malabsorpčního syndromu, během těhotenství a kojení. Není předepsáno pacientům s hypertermií a exacerbací autoimunitní tyreoiditidy. Nežádoucí účinky se projevují ve formě hyperémie a mírných alergických reakcí. Není třeba lék vysazovat.
- Antibiotika jsou nezbytná při akutním průběhu onemocnění, kdy jsou pustuly naplněny hnisavým obsahem, a také při rozsáhlých mokvajících ranách. Antibiotika se předepisují při zjištění zánětu (tonzilitida, pyelonefritida, sinusitida), což podporuje průběh onemocnění. Výběr léků závisí na lokalizaci patologických vyrážek, nejčastěji se předepisují peniciliny, makrolidy, cefalosporiny.
- Nesteroidní protizánětlivé léky (NSAID) – zmírňují zánět a snižují bolest.
- Ketorol
Léčivo s analgetickými vlastnostmi s aktivní složkou - ketorolakem. Po vstupu do těla má protizánětlivý, výrazný analgetický a antipyretický účinek. Používá se ke zmírnění silné nebo středně silné bolesti způsobené jakýmkoli důvodem. Je k dispozici ve formě injekcí (10-30 mg jednou) a tablet (4 kusy denně). Průběh léčby by neměl přesáhnout 5 dní.
Nežádoucí účinky se projevují v mnoha orgánových systémech, ale nejčastěji se u pacientů vyskytují následující reakce: nevolnost, zvracení, závratě, bolesti a slabost svalů, ospalost, nervozita, třes. Kontraindikace: těhotenství a kojení, pacienti mladší 16 let, intolerance na složky léku, bronchospasmy, erozivní a ulcerózní patologie trávicího systému, dehydratace, peptické vředy, poruchy hematopoézy.
- Nurofen
Účinné protizánětlivé, analgetické a antipyretické činidlo. Používá se při silné bolesti, revmatoidních onemocněních, infekčních a zánětlivých lézích. Je k dispozici ve formě tablet a krému. Tablety se užívají v dávce 200-800 mg 3-4krát denně, mast se aplikuje na postižené místo 2-3krát denně. Nežádoucí účinky jsou vzácné a projevují se následujícími příznaky: gastrointestinální poruchy, otoky, zvýšený krevní tlak, bronchospastické a kožní alergické reakce. Kontraindikováno pro použití při srdečním selhání, ulcerózní kolitidě, ulcerózních lézích žaludku a rozsáhlých ranách na kůži.
- Enterosorbenty jsou indikovány při dlouhodobých vadách. Mají detoxikační účinek, absorbují škodlivou mikroflóru a její odpadní produkty. Takové léky snižují riziko alergických reakcí v těle a mají pozitivní vliv na imunitní systém. Nejčastěji jsou pacientům předepsány: Hemodez, Polysorb, Enterodez.
- Imunosupresiva – rozvoj onemocnění je spojen s poškozením T-lymfocytů, tj. buněk imunitního systému. K jejich obnově se používají imunosupresiva (Cyclosporin-A, Sandimmune). Tyto léky mají zvýšenou toxicitu, takže jejich použití je možné pouze v nemocničním prostředí.
Léky s vnějším účinkem:
- Kortikosteroidy jsou hormonální léky k zevnímu použití, které jsou považovány za nejúčinnější při léčbě lupénky. Rychle zmírňují zánět, odstraňují svědění a pálení a zlepšují celkovou pohodu. Přípravky z této farmakologické skupiny musí být používány po krátkou dobu. To je dáno tím, že při dlouhodobém používání začíná atrofie kůže a objevují se strie. Lék by měl být vysazován postupně, protože je možný opačný účinek, kdy se příznaky onemocnění vrátí a jsou mnohem silnější.
- Elokom
Syntetický lokální glukokortikosteroid s léčivou látkou mometason-furoát. Má protizánětlivé, vazokonstrikční, antipruritické, antialergické a antiexsudativní účinky. Používá se k symptomatické léčbě zánětu, svědění a pálení u dermatologických a alergických onemocnění, lupénky, seboroické dermatitidy, lichen planus. Mast se aplikuje v tenké vrstvě na postižené oblasti kůže jednou denně. Délka léčby závisí na závažnosti onemocnění.
Kontraindikováno pro použití v případě intolerance na složky a se zvláštní opatrností při ošetření obličeje. Nežádoucí účinky se projevují ve formě dočasné ztráty citlivosti, svědění a pálení. Možné jsou také záchvaty nevolnosti, závratí, suché kůže, strií. Dlouhodobé užívání způsobuje předávkování - atrofii kůže, potlačení hypofyzárně-nadledvinového systému. Pro léčbu je indikována korekce rovnováhy vody a elektrolytů.
- Advantan
Lokální protizánětlivý přípravek. Používá se při dermatitidě, ekzému a lupénce různých etiologií. Přípravek se aplikuje na kůži jednou denně, léčebná kúra je u dospělých až 12 týdnů a u dětí ne déle než 4 týdny. Kontraindikováno pro použití v případě přecitlivělosti na aktivní složky, virových infekcí, tuberkulózy nebo syfilisu kůže. Nežádoucí účinky se projevují ve formě hyperémie kůže, svědění a pálení v místě aplikace.
- Lokoid
Léčivý přípravek s hydrokortizonem. Používá se při povrchových patologických procesech v epidermis bez infekce. Pomáhá při lupénce, ekzémech a dermatitidě. Mast se nanáší v tenké vrstvě na místo vyrážky, 1-3krát denně. Přípravek lze použít na exsudativní a mokvající rány. Účinně vysušuje, chladí, hydratuje a dezinfikuje.
Nežádoucí účinky jsou vzácné a závisí na délce užívání. Pacienti mohou pociťovat podráždění kůže, atrofické změny, pomalé hojení ran a změny pigmentace. Kontraindikováno v případě intolerance na složky přípravku, plísňových, virových a parazitárních onemocnění.
Pro zlepšení výsledků terapie lze použít kombinované léky. Patří mezi ně hormony s kyselinou salicylovou: Ekolom C, Belosarik nebo analog vitaminu D3 (kalcipotriol). Oblíbené jsou také masti Lorinden C a Diprosalik.
- Nehormonální protizánětlivé látky se používají k léčbě všech forem a stádií vyrážky. Nejčastěji jsou pacientům předepsány následující masti: síra, síra-dehet, dermatol, ichtyol, zinek. Mají dezinfekční, rozpouštěcí, protizánětlivé a regenerační vlastnosti.
- Dehet - použití mastí s dehtem umožňuje zcela vyčistit pokožku od vřídků během jednoho měsíce. Lokální aplikaci lze kombinovat s dehtovými koupelemi. Dehet je přírodní lék na dermatologická onemocnění. Nemá žádné kontraindikace a nezpůsobuje vedlejší účinky. Jeho jedinou nevýhodou je silný zápach a zvýšená fotosenzitivita kůže při delším používání.
- Solidol - masti na bázi této látky mají analgetické, exfoliační, hojivé, antipruritické, antibakteriální a protizánětlivé vlastnosti. Masti obsahují nejen solidol, ale také různé rostlinné oleje, rostlinné extrakty, včelí med a vosk. To umožňuje normalizovat metabolické procesy v buňkách a zlepšit mikrocirkulaci krve.
Také lze předepsat nehormonální léky: Tsitopsor, Psorium, Ivanovova mast, Magnipsor. Pro odstranění svědění a pálení, změkčení pokožky, snížení počtu plaků a pustul se předepisují přípravky na bázi močoviny (mají hydratační vlastnosti): Lokopeiz, Mustela, Topic 10. Pokročilá stádia se léčí bylinnými přípravky, které mají regenerační a změkčující vlastnosti: Plantozan B, Psorilom, Lomo psoriáza.
- Keratolytika jsou skupinou látek, které urychlují proces odlupování odumřelých buněk. Jejich aktivita je spojena s destrukcí spojení mezi epidermis a zrohovatělými buňkami. Přípravky s keratolytiky jsou účinné při dermatitidě, neurodermatitidě, ektyóze, různých mykózách a dalších dermatologických onemocněních.
Nejoblíbenějším a nejdostupnějším keratolytikem je kyselina salicylová. Lze také použít léky s kyselinou mléčnou, aromatickými retinoidy (Isotretinoin, Differin) a kyselinou glykolovou. K léčbě lupénky se nejčastěji předepisují následující léky: Baziron AC, Solcoderm, Belosalik, Vipsogal, Lorinden A. Urychlují hojení poškozené kůže změkčením šupinaté plaky. Léčba by neměla trvat déle než 20 dní, protože aktivní složky mají kumulativní účinek a mohou proniknout do systémového krevního oběhu a způsobit nežádoucí účinky.
- Šampony jsou dalším typem léků na lupénku. Používají se při vyrážkách na pokožce hlavy. Nejčastěji se používají přípravky na bázi dehtu (Psorilom, Friderm), antimykotika a antimikrobiální látky (Nizoral, Skin-Cap). Šampony zastavují olupování pokožky hlavy, zmírňují podráždění a svědění a urychlují proces hojení.
Všechny výše popsané léky na pustulární psoriázu by měly být používány pouze po konzultaci a předepsání dermatologem. Samoléčba může zhoršit průběh onemocnění, vyvolat jeho exacerbaci a řadu bolestivých symptomů.
Vitamíny
Lupénka je chronické onemocnění, které výrazně vyčerpává a oslabuje ochranné vlastnosti imunitního systému. Vitamíny jsou zaměřeny na obnovení normálního fungování těla, zmírnění příznaků onemocnění a jeho léčbu. Vitamíny se užívají jak vnitřně, tak i zevně.
- Masti a krémy obsahující vitamíny
Tyto přípravky obsahují syntetické analogy vitaminu A, D3, E a dalších. Mají středně nízkou aktivitu, takže k dosažení terapeutického účinku je nutné dlouhodobé užívání od 2-3 měsíců do roku. Nejčastěji jsou pacientům předepisovány následující léky: Daivonex, Kremgen, Tazorac, Zorak. Jejich účinek je zaměřen na potlačení aktivního dělení epidermálních buněk, hydrataci pokožky, zastavení svědění a pálení.
- Vitamíny k perorálnímu podání
Užitečné mikroelementy je nutné získávat z potravy. Například vitamín E je antioxidant, který zlepšuje stav pokožky, vitamín A se podílí na syntéze bílkovin a lipidů, čímž udržuje normální stav kůže a sliznic.
Je také možné použít speciální vitamínové komplexy: Aevit (zlepšuje metabolismus lipidů a prokrvení epidermis), Omega-3 (reguluje metabolismus vápníku a fosforu v těle, má protizánětlivý účinek), Hexavit (stimuluje regenerační procesy), Undevit (aktivuje metabolické procesy v tkáních, urychluje hojení), Complevit (komplex vitamínů a minerálů pro pokožku a nehty), kyselinu askorbovou a další.
Fyzioterapeutická léčba
Komplexní terapie lupénky umožňuje dosáhnout dobrých výsledků v krátkém čase. Fyzioterapeutická léčba je zaměřena na obnovu kůže a zmírnění bolestivých příznaků. Fyzioterapie se provádí v hospitalizované fázi a během remise, tj. nepoužívá se v akutních případech a při výskytu vyrážky.
Podívejme se na nejoblíbenější a nejúčinnější metody:
- Ultrafialové ozařování – postižená místa se ošetřují ultrafialovými vlnami. Tato metoda je dobře snášena a umožňuje stabilní remisi od několika měsíců do několika let.
- PUVA terapie – kůže je ošetřena UV zářením a fotosenzibilizátory (perorálními léky). Zlepšuje stav kůže a podporuje remisi. Kontraindikováno u diabetu, těhotenství, intolerance slunečního záření, renální nebo jaterní insuficience. Může způsobit nežádoucí účinky: alergické reakce, bolesti hlavy, nevolnost.
- Rentgenová terapie – rány se ošetřují rentgenovým zářením. Má antipruritické a protizánětlivé účinky, urychluje proces hojení pustul.
- Kryoterapie – snižuje intenzitu svědění a bolesti, zlepšuje metabolické procesy. Kůže se ošetřuje léčivou směsí o teplotě -160 °C. Pro dosažení pozitivního výsledku je zapotřebí 20–25 procedur s frekvencí 1–2krát denně, délka jedné procedury je 2–3 minuty.
- Hirudoterapie – k léčbě se používají pijavice. Zlepšují lokální krevní oběh a normalizují imunitní reakce.
- Doctor Fish – tato metoda je zaměřena na čištění kůže od psoriatických vyrážek. Za tímto účelem je pacient umístěn do vody s rybami, které během procedury požírají vrstvu plaků a eliminují lupénku.
Použití výše uvedených metod závisí na lokalizaci vyrážky, formě onemocnění a celkovém zdravotním stavu pacienta.
Lidové prostředky
Velmi často se na lupénku používají nejen metody tradiční medicíny, ale i lidová léčba. Podívejme se na několik účinných receptů pro minimalizaci bolestivých symptomů:
- Smíchejte stejné díly březového dehtu a jakéhokoli rostlinného oleje. Výsledná směs by měla být aplikována na povrchy ran 1-3krát denně.
- 50 g vlaštovičníku omyjte a rozemlejte do kašovité konzistence. Rostlinu smíchejte s husím sádlem a vařte ve vodní lázni 40–60 minut. Jakmile mast vychladne, lze ji použít k léčbě vyrážek, včetně těch na pokožce hlavy.
- Vezměte 50 g propolisu a 500 g másla. Propolis rozemlejte, máslo rozpusťte ve vodní lázni a obě složky smíchejte. Výsledná směs by měla být vařena na mírném ohni, dokud nevznikne viskózní hmota jednotné konzistence. Mast urychluje hojení vředů a erozí.
- Důkladně smíchejte 300 g mléka a 30 g lněných semínek, drcených vinných listů a kořene lopuchu. Směs vařte na mírném ohni 7–10 minut. Jakmile odvar vychladne, sceďte ho a používejte na obklady. Na rány přikládejte gázové obvazy a vatové tampony, postup se provádí 1–2krát denně.
Výše uvedené lidové recepty jsou účinné u mnoha forem psoriázy, zejména pustulózní. Před jejich použitím byste se však měli poradit s dermatologem.
Bylinná léčba
Bylinné složky jsou součástí mnoha účinných přípravků na odstranění pustul a dalších vyrážek. Bylinná léčba je považována za alternativní medicínu, proto by měla být dohodnuta s ošetřujícím lékařem.
- Smíchejte 100 g sukně s kořenem kozlíku lékařského, třezalkou tečkovanou a listy vlaštovičníku, každý po 30 g. Všechny ingredience zalijte 500 ml vroucí vody a nechte 15 minut louhovat. Po vychladnutí užívejte lék ½ šálku 2krát denně.
- 100 g vlaštovičníku zalijte 4 litry vody a vařte v hrnci s uzavřeným víkem 40-60 minut. Výsledný odvar sceďte a přidávejte během vodních procedur. Teplota vody během koupání by měla být 38 °C, doporučuje se provádět procedury každý den po dobu 15-20 minut.
- Vezměte stejné poměry kořene lékořice, vlaštovičníku a listů oregana. Zalijte ingredience 200 ml vroucí vody a louhujte ve vodní lázni 10-15 minut. Odvar sceďte, nechte vychladnout a užívejte maximálně 100 ml 2-3krát denně.
- Vezměte stejné poměry vlaštovičníku, šalvěje, sukně, kozlíku lékařského a třezalky tečkované. 50 g bylinné směsi zalijte 200 ml vroucí vody a nechte louhovat 15–20 minut. Jakmile nálev vychladne, sceďte ho a přidejte do koupele během koupání.
Výše uvedené recepty pomáhají minimalizovat bolestivé příznaky onemocnění, urychlují proces hojení a lze je použít i během období remise.
Homeopatie
K léčbě lupénky se používají metody, které se liší účinností a principem účinku. Homeopatie je alternativní medicína. Má kumulativní účinek a pomáhá posilovat imunitní systém. Podívejme se na oblíbené homeopatické léky:
- Arsenicum jodatum – používá se na velké puchýře a šupinky. Zmírňuje svědění, pálení a bolest.
- Sepia je lék indikovaný pro lupénku s opruzeninami, tvorbou oblastí se změněnou pigmentací, prasklinami a erozemi kůže.
- Arsenicum album - vhodné k léčbě dětí a starších pacientů. Účinně zvládá vyrážky na pokožce hlavy, odstraňuje svědění, pálení, suchost pokožky. Příznivě ovlivňuje celkovou pohodu a stav nervového systému.
- Síra - pustuly s hnisavým obsahem, svědění, pálení, časté recidivy onemocnění.
- Silicea - je předepsána pacientům s citlivou pokožkou, hnisavými vyrážkami a výraznou drsností.
Všechny výše popsané přípravky se používají v ředění 3, 6, 12 a 30krát. Použití homeopatie je možné pouze po konzultaci s homeopatem. Lékař vybere nejúčinnější lék, předepíše jeho dávkování a délku užívání.
Prevence
Opatření k prevenci psoriázy jsou zaměřena na snížení frekvence exacerbací a prodloužení remise. Prevence se skládá z následujících doporučení:
- Během vodních procedur lze pokožku čistit pouze měkkými houbičkami a sušit měkkým ručníkem. Nezapomeňte používat hydratační krémy, které ochrání hydrolipidickou vrstvu epidermis.
- Chraňte pokožku před mechanickým a chemickým poškozením. Abyste předešli alergickým reakcím, dejte přednost oblečení a ložnímu prádlu z přírodních tkanin.
- V obytném prostoru je nutné zajistit zvýšenou vlhkost vzduchu. Používání klimatizace je kontraindikováno, protože způsobuje vysušování pokožky.
- Provádějte sezónní prevenci nachlazení a infekčních onemocnění. Vyhýbejte se nervovému napětí, stresu a podchlazení.
- Dodržujte dietní stravu, což znamená vzdát se tučných, sladkých, slaných, uzených a moučných jídel. Vyřaďte alkohol a další špatné návyky.
Tato preventivní doporučení mají blahodárný vliv nejen na stav pokožky, ale i na celkovou pohodu.
Předpověď
Lupénka je nevyléčitelné onemocnění, které trvá po celý život. Prognóza závisí na její formě, stádiu a charakteristikách těla pacienta. Podle lékařských statistik si asi 17 % pacientů stěžuje na komplikace různé závažnosti a 2 % případů onemocnění končí smrtí.
Pustulární psoriáza nepředstavuje nebezpečí pro ostatní, to znamená, že se onemocnění nepřenáší kontaktem ani vzdušnými kapénkami. Pro pacienta je však tento patologický stav spojen s vysokým rizikem kardiovaskulárních onemocnění a různých zánětlivých procesů. Porucha má negativní vliv na psychoemoční stav, zvyšuje riziko exacerbace chronických onemocnění, vzniku cukrovky, hypertenze a dokonce i onkologie.
 [ 46 ]
[ 46 ]

