Lékařský expert článku
Nové publikace
Ostit
Naposledy posuzováno: 05.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
Osteitida (z řeckého osteon, což znamená „kost“) je onemocnění charakterizované zánětlivými procesy v kostní tkáni.
Takový zánět se v ní může vyvinout v důsledku vystavení traumatickým faktorům nebo infekci a je spojen především se zlomeninami nebo neúspěšným chirurgickým zákrokem na kosti. Tento zánět je nespecifický. Specifický zánět kosti vzniká v důsledku hematogenního šíření infekce tuberkulózy, syfilisu atd. V mnoha případech se ostitida vztahuje na kostní léze, které se vyskytují při tuberkulóze, zejména při tuberkulózní artritidě.
Průběh ostitidy je chronický nebo může mít akutní formu. V akutním stavu je kost náchylná k destrukci a v případě chronického onemocnění je zaznamenána prevalence proliferačních procesů. Při výskytu vrozené a terciární syfilidy se hovoří o syfilitické, osifikující a resorpční ostitidě.
Každý z výše uvedených typů poškození kostní tkáně vyžaduje léčbu s použitím určitých vhodných opatření. V případě specifické ostitidy se tedy lékařská opatření zaměřují především na základní onemocnění. V jiných případech může být vhodnější předepsat chirurgickou léčbu za účelem sanace zánětlivého procesu. Chirurgický zákrok je doprovázen použitím antibakteriálních, desenzibilizačních a imunostimulačních léků.
Pokud je ostitida diagnostikována včas a co nejdříve je zahájena nezbytná racionální léčba, je prognóza jejího průběhu příznivá s vysokou pravděpodobností úplného uzdravení.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
Příčiny osteitidy
Příčiny ostitidy jsou reprezentovány dvěma hlavními skupinami faktorů, které určují výskyt tohoto onemocnění.
Nejčastějším z nich je traumatické narušení integrity kosti v důsledku úderu, pohmožděniny, zlomeniny (otevřené nebo uzavřené), jakož i v důsledku chirurgického zákroku na ráně. Zlomeniny představují nebezpečí, že se v jejich důsledku v ráně může objevit hnisavá mikroflóra.
Pokud jde o mikroflóru, je třeba poznamenat, že i její specifické typy, jako je syfilitická a tuberkulózní, mohou vyvolat ostitidu. Způsobují syfilitickou, respektive tuberkulózní ostitidu. Vysvětlení spočívá v tom, že když má člověk syfilis nebo tuberkulózu, infekce se může šířit po celém těle krevním řečištěm a mimo jiné postihovat kostní tkáň.
Lékařské statistiky také zaznamenávají omezený počet případů, kdy se ostitida vyskytla na pozadí onemocnění, jako je brucelóza, kapavka, lepra, paratyfus a revmatoidní artritida.
Příčiny ostitidy se tedy redukují především na mechanické působení traumatické povahy na kost a kromě toho na různé faktory infekční patogeneze. Na základě toho se v závislosti na tom, co způsobilo zánět kosti charakteristický pro ostitidu, volí vhodná metoda léčby.
Příznaky osteitidy
Příznaky ostitidy a stupeň jejich závažnosti jsou určeny etiologií, rozsahem patologického procesu, objektivním celkovým stavem pacienta a tím, zda se v souvislosti s ostitidou objevila nějaká doprovodná onemocnění a dysfunkce organismu.
Progrese ostitidy může často probíhat bez jakýchkoli znatelných projevů, dokud v určitém okamžiku nedojde k exacerbaci.
Akutní ostitida je zpravidla doprovázena výskytem lokálních bolestivých příznaků. Následně se objevuje určitý otok, negativně se mění fungování postižené oblasti končetiny nebo páteře. Není vyloučena možnost patologických zlomenin, vzniku sekundárních deformací. Dochází k poruchám funkce nervů a míchy, což je typické pro spondylitidu, tj. tuberkulózu páteře. Pokud je periost a měkké tkáně postiženy zánětlivými procesy, vznikají píštěle a flegmóny.
Chronická ostitida může být v podstatě dalším vývojem chronické parodontitidy. V tomto případě se onemocnění projevuje jako ztluštění čelistní kosti, které je jednostranné nebo oboustranné. V tomto případě mohou být do tohoto procesu zapojeny významné oblasti čelisti. Až do té míry, že zánět pokryje celou její polovinu vpravo nebo vlevo, v závislosti na lokalizaci ostitidy.
Výskyt exacerbací je zaznamenán za určitých okolností v důsledku nepříznivých podmínek. Patří mezi ně nachlazení, stresové situace atd. Klinický obraz je v tomto případě podobný akutnímu procesu. Pokud jde o časový faktor, zdá se, že jej lze identifikovat pouze na základě anamnézy a rentgenových snímků.
Příznaky osteitidy mohou být zcela nenápadné a přítomnost onemocnění je často zjištěna až ve fázi exacerbace. Na základě toho je včasná diagnostika takového zánětu kostí velmi důležitá, protože bez vhodné léčby může mít osteitida tendenci k významnému šíření léze v lidském těle.
Kde to bolí?
BCG osteitida
Vakcína BCG byla poprvé použita v roce 1923. Subkutánní podávání léku se praktikuje od roku 1962 a dodnes zůstává jediným způsobem očkování proti tuberkulóze. BCG je ruský přepis BCG, zkratky pro Bacillum Calmette Guerin, jak je kultura nazývána podle jmen jejích tvůrců, kterými byli francouzští vědci A. Calmette a C. Guerin.
Očkování BCG vakcínou pomáhá předcházet rozvoji tuberkulózy v jejích nejzávažnějších formách, mezi které patří tuberkulózní meningitida a fulminantní tuberkulóza. Toto očkování dostane každoročně až sto milionů dětí.
Nicméně s použitím této vakcíny si nelze být naprosto jisti, že nezpůsobí nejrůznější postvakcinační komplikace. A i když se projevují ve velmi nevýznamném počtu (0,004-2,5 %), přesto se vyskytují.
Spolu s nejčastějšími negativními důsledky, které se projevují v porážce regionálních supraklavikulárních a podklíčkových, axilárních a cervikálních lymfatických uzlin, se v současné době také poznamenává, že po očkování BCG se často vyvíjí osteitida.
Obecně se uznává, že hlavními důvody jsou možné nepoctivé chování osoby provádějící manipulaci, které porušuje techniku jejího provedení. Může se jednat o příliš velkou hloubku zavedení vakcíny do kůže nebo o dávku překračující předepsanou normu. Důsledky takového jednání mohou způsobit různé negativní lokální reakce ve formě nekrotických jevů v tkáních, výskyt vředů, lymfadenitidy, keloidních a studených abscesů, stejně jako lupus v místě, kde byla vakcína podána.
BCG osteitida může být také způsobena očkováním bez zohlednění stávajících kontraindikací, kdy je toto očkování nepřijatelné vzhledem k individuálním charakteristikám imunitní reakce dítěte.
BCG ostitida, stejně jako mnoho dalších možných negativních reakcí dětského těla na očkování, může být vyloučena pouze tehdy, je-li očkování svěřeno kvalifikovanému specialistovi.
 [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ]
[ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ]
Tuberkulózní osteitida
Tuberkulózní ostitida je charakterizována specifickým typem zánětu, který se vyskytuje hlavně v lidské kostře v těch jejích částech, ve kterých se nachází velké množství červené, hematopoetické, myeloidní kostní dřeně.
K největšímu poškození dochází v tělech obratlů, v metafýzách holenní, stehenní a pažní kosti. Těla stydké, kyčelní a sedací kosti jsou také náchylná k rozvoji takového onemocnění.
Lokalizace zánětu je převážně jednoduchá, někdy se však tento typ poškození může vyskytnout v několika částech kostry.
Pokud jde o věk osoby, ve kterém je vysoká pravděpodobnost výskytu tohoto onemocnění, rizikovou skupinou je období dětství a dospívání.
Zánětlivá ložiska se nejčastěji vyskytují v těsné blízkosti kloubů, což se za určitých okolností může stát faktorem způsobujícím možnost šíření do blízkého kloubu. Při absenci vhodné léčby se to může zhoršit výskytem zánětu v synoviální membráně kloubního pouzdra. Na druhou stranu, pokud se zánětlivé ložisko při tuberkulózní ostitidě nachází daleko od kloubu, je jeho zapouzdření možné, ale to se může stát pouze tehdy, pokud má lidské tělo dobrou odolnost.
Tuberkulózní ostitida se vyznačuje dlouhým obdobím vývoje a progrese patologického procesu a v raných stádiích není doprovázena žádnými výraznými bolestnými příznaky, kvůli kterým často u pacienta nezpůsobuje žádnou úzkost. Zde však spočívá hlavní nebezpečí tohoto onemocnění. Koneckonců, právě proto mnoho lidí dlouho odkládá zahájení léčby, což nakonec vede k velmi nepříznivému výsledku.
Osteitida čelisti
Osteitida čelisti je onemocnění, při kterém dochází k zánětlivým procesům v kostní tkáni. Častým průvodním jevem je také zánět periostu, který se nazývá periostitida. Kromě toho se mohou tvořit flegmóny a píštěle a může se připojit i zánět kostní dřeně - osteomyelitida.
Výskyt ostitidy čelisti může být indikován bolestí v určité části čelisti. Poté se v tomto místě objeví otok, který způsobuje potíže s žvýkáním jídla. A následně se bolest projeví v celé čelisti.
Toto onemocnění může být způsobeno těžkým mechanickým poškozením údery, zraněními, modřinami, které mělo za následek zlomeninu čelistní kosti. Příčinou mohou být i důsledky neúspěšného chirurgického zákroku.
Osteitida se může objevit v čelisti kvůli skutečnosti, že u řady onemocnění, například tuberkulózy a syfilisu, je celé tělo infikováno hematogenními cestami.
Léčba je založena na komplexním přístupu a spočívá v chirurgickém zákroku v kombinaci s předepisováním antibakteriálních a imunostimulačních léků. Přítomnost celkového infekčního onemocnění vyžaduje jeho primární léčbu.
Osteitida čelisti je velmi nepříjemné onemocnění, které může být způsobeno jak traumatickými, tak infekčními faktory, a jeho léčba vyžaduje použití poměrně radikálních lékařských opatření.
Fibrózní osteitida
Fibrózní osteitida je jednou z možných komplikací spojených s průběhem onemocnění hyperparatyreóza, při kterém kosti podléhají měknutí a deformaci. Hyperparatyreóza je charakterizována tím, že parathormon je produkován v množství výrazně převyšujícím množství nezbytné pro normální fungování organismu. V důsledku toho je narušen metabolismus vápníku a fosforu a zesilují se osteoklastické procesy, během nichž se z kostí vylučuje fosfor a vápník. Současně, v důsledku snížení tubulární absorpce a zahájení vylučování fosforu s větší aktivitou, se zaznamenává výskyt hyperfosfaturie a hypofosfatémie.
Mezi změny ovlivňující kostní tkáň patří výskyt osteomalacie a osteoporózy.
Kosti křehnou, což způsobuje zvýšenou predispozici ke zlomeninám horních a dolních končetin a také k poranění páteře.
Podle výsledků krevních testů se během tohoto onemocnění zaznamenávají vysoké hladiny vápníku a alkalické fosfatázy. Parathormon je také přítomen ve velkém množství. Hladiny fosforu jsou sníženy. Rentgenové vyšetření odhaluje ztenčení kostí, porušení jejich integrity ve formě trhlin a zlomenin a je zaznamenána tvorba cyst.
Ve většině případů fibrotické osteitidy není její průběh spojen s výskytem žádných zjevných specifických příznaků; ty se mohou objevit pouze v případě komplikací. To by však v žádném případě nemělo vzbuzovat důvěru, že pokud fibrotická osteitida neobtěžuje a významně neovlivňuje pohodu, nepředstavuje hrozbu pro zdraví. Stejně jako jakékoli jiné onemocnění musí být léčena.
 [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
Kondenzující osteitida
Kondenzující ostitida je zánětlivý proces, který současně postihuje všechny části kosti: samotnou kost – ostitidu, periost, který se nazývá periostitida, a myelitidu – zánět, který se vyvíjí v kostní dřeni. Jejím specifickým rysem je, že má fokální sklerotizující charakter a její průběh probíhá chronicky.
Etiologie kondenzující ostitidy je spojena s výskytem atypické reakce kostní tkáně u pacientů s vysokou rezistenci nebo nízkým stupněm infekce, zejména v mladém věku.
Toto onemocnění je nejčastěji lokalizováno v oblasti dolních premolárů. Extrakce zubu nevede k vymizení sklerotických změnových zón. Přítomnost drobných okrajů osteosklerózy se někdy vyskytuje v důsledku kompenzovaného okluzálního přetížení, které není způsobeno souvislostí s dříve probíhajícími zánětlivými procesy v parodontu.
Patomorfologické změny způsobené kondenzující osteitidou lze charakterizovat jako jedno z po sobě jdoucích stádií, kterým se vyvíjí aseptický proces vedoucí k osteoporóze, tj. destrukci kostí, a osteoskleróze, při níž se zvyšuje hustota kostí.
Na základě výše uvedeného docházíme k závěru, že kondenzující ostitida je chronické onemocnění charakterizované šířením patologického postupu ve velkých oblastech se zapojením jak samotné kosti, tak kostní dřeně a periostu do sklerotizujících procesů. Vzhledem k tomu může její přítomnost vyžadovat poměrně závažnou léčbu a preventivní opatření.
 [ 28 ]
[ 28 ]
Diagnóza ostitidy
Diagnóza ostitidy se provádí hlavně na základě informací o stavu kostí získaných v důsledku rentgenového vyšetření.
Na rentgenových snímcích vypadá ostitida jako ložiska destruktivních změn v kompaktní nebo houbovité kostní hmotě, která se liší tvarem. Tato ložiska mají velikost několika milimetrů a lze je měřit v centimetrech. Okraje jsou buď čiré, nebo neurčité. Někdy je odhalena přítomnost osteosklerotické reakce v okolní kostní tkáni a uvnitř samotného ložiska je nalezen stín sekvestrace.
Tuberkulózní ostitida je charakterizována tím, že kostní tkáň vykazuje převážně slabě vyjádřenou produktivní reakci, která vypadá jako úzký sklerotický okraj obklopující ložisko destrukce. Při tuberkulózní ostitidě se tvoří houbovitý sekvestr.
Zánět kostí vznikající v metafyzární oblasti s excentricky lokalizovaným ložiskem, zejména u dětí, může být předpokladem pro vrstevnatou nebo lineární periostální reakci, která charakterizuje tuberkulózní osteitidu. V tomto případě se pro přesnou diagnózu používá tomografie.
Diagnostická opatření pro ostitidu zahrnují také radionuklidové vyšetření k přesné identifikaci lokalizace zánětu, pokud je rentgenové vyšetření neprůkazné. To pomáhá určit místo, kde by měla být provedena biopsie kostní tkáně.
Specifická ostitida se diagnostikuje pomocí imunologických a mikrobiologických metod.
Diagnóza ostitidy je nezbytná pro co největší odlišení tohoto onemocnění od dystroficky-degenerativních cystických útvarů, kortikální lakuny, omezené aseptické nekrózy, osteoidního osteomu, chondroblastomu, eozinofilního granulomu atd. Stanovení přesné a jednoznačné diagnózy je pozitivním faktorem pro efektivní léčebný proces a úspěšné zotavení.
 [ 29 ], [ 30 ], [ 31 ], [ 32 ]
[ 29 ], [ 30 ], [ 31 ], [ 32 ]
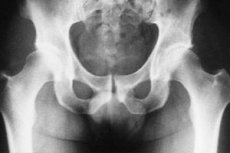
Rentgenová diagnostika tuberkulózní osteitidy kyčelního kloubu
Kyčelní kloub je jedním z nejčastějších míst v lidském těle, kde se vyskytuje tuberkulóza kostí a kloubů. Na základě toho je důležité identifikovat onemocnění v co nejranější fázi jeho vývoje, což výrazně usnadňuje proces léčby a minimalizuje následné komplikace. Diagnostická opatření se v mnoha případech provádějí pomocí rentgenového vyšetření. Zejména se provádí rentgenová diagnostika tuberkulózní ostitidy kyčelního kloubu.
Podle rentgenových dat odhalují nejranější vyšetření známky osteoporózy a je možné je detekovat pouze porovnáním snímků, které pokrývají oba kyčelní klouby. I ve stádiu předcházejícím tuberkulózní osteitidě lze zaznamenat změny v měkkých tkáních, které se projevují jako zvětšené stíny mezisvalových vrstev v konturách mezi kloubním pouzdrem a středními a malými svaly hýždí. Asymetrické uspořádání pánevních kostí může být pozorováno v důsledku toho, že osoba zaujme nesprávnou polohu v důsledku svalové atrofie nebo ztluštění kloubu na postižené straně, nebo v důsledku kontraktury bolestivé povahy.
Po jednom a půl až dvou měsících rentgenové snímky odhalují výskyt ložisek destruktivních procesů v kostní tkáni, jejichž okraje jsou nerovnoměrné a nejasné a ve kterých je zaznamenána přítomnost více houbovitých sekvestrů.
Tuberkulózní osteitida se nejčastěji vyskytuje v kostech tvořících acetabulum, v menší míře je toto onemocnění detekováno v krčku stehenní kosti a extrémně vzácně v hlavici stehenní kosti. V souvislosti s hlavicí je třeba poznamenat, že jsou lépe viditelné na rentgenových snímcích, při kterých je stehenní kost abdukována směrem ven. V acetabulu je detekce ložisek destrukce kostní tkáně usnadněna pořízením zadních rentgenových snímků.
V některých případech se u pacienta může objevit časná deformace jádra, osifikace a zvětšení hlavice stehenní kosti.
Rentgenová diagnostika tuberkulózní osteitidy kyčelního kloubu se provádí v různých stádiích onemocnění, což nám umožňuje identifikovat dynamiku patologického procesu a na základě toho provést určité úpravy léčebného plánu, jehož cílem je zlepšit prognózu a zvýšit možnost účinné léčby.
Co je třeba zkoumat?
Jak zkoušet?
Kdo kontaktovat?
Léčba ostitidy
Léčba ostitidy zahrnuje soubor lékařských opatření, která jsou v každém konkrétním případě volena na základě etiologie a důvodů, které způsobují rozvoj onemocnění. Zpravidla se provádí chirurgický zákrok k odstranění postižených tkání, které prošly nekrotickými procesy - nekroektomie. Tato metoda chirurgické léčby je indikována u tuberkulózní ostitidy. Kromě toho se provádí sekvestrektomie k odstranění kostních fragmentů nazývaných sekvestry, které se v důsledku onemocnění oddělily od kosti. Doporučuje se také segmentální a podélná resekce kostí, ošetření jejich dutin vakuem a ultrazvukem a použití influence-sací drenáže.
Terapeutická opatření pro ostitidu zahrnují antimikrobiální terapii s použitím antibiotik a sulfonamidů. Chemoterapie zahrnuje účinná antiseptika, včetně specifických, podávaná intramuskulárně a intravaskulárně, vnitřně i lokálně. Široce se používají proteolytické enzymy, jako je papain, chymotrypsin atd.
V léčbě ostitidy hraje důležitou roli pasivní a aktivní imunizace a fyzioterapeutické postupy. Postižená končetina musí být také znehybněna.
Léčba ostitidy se tedy provádí převážně v nemocničním prostředí a je předepsána na základě etiologie a povahy onemocnění, stejně jako celkového stavu pacienta. Na základě kombinace těchto faktorů lékař volí ve prospěch určitých metod a vyvíjí nejvhodnější a nejúčinnější schéma léčebných opatření.
Prevence ostitidy
Osteitida ve své specifické formě se často vyskytuje v důsledku přítomnosti řady onemocnění u člověka, jako je syfilis, tuberkulóza atd. V tomto případě je celé tělo vystaveno infekci hematogenní cestou prostřednictvím krevního oběhu. Zejména se infekce dostává do kostní tkáně, kde vyvolává zánět.
Prevence ostitidy v tomto případě tedy předpokládá primární potřebu přijetí nezbytných lékařských opatření zaměřených na léčbu tohoto hlavního infekčního onemocnění. Je velmi důležité zahájit léčbu co nejdříve po stanovení diagnózy odpovídající infekce. Včasná léčba významně přispívá k prevenci jejího širokého šíření.
Aby se zabránilo ostitidě traumatického původu, je v první řadě nutné primární ošetření otevřené zlomeniny a také přísné dodržování zásad dodržování nejpřísnějších aseptických podmínek při osteosyntéze uzavřených zlomenin.
Abychom shrnuli, co by měla být prevence ostitidy, zdůrazníme dva hlavní principy. V první řadě je to nutnost povinné léčby akutních forem onemocnění, aby se zabránilo jejich přechodu do chronické formy. A další nezbytnou podmínkou je odpovídající hygienická úprava v případě poškození integrity kostí v případě úderů, poranění, pohmožděnin a zlomenin, zejména otevřených. Aby se zabránilo pronikání patogenních mikroorganismů a infekce.

