Lékařský expert článku
Nové publikace
Dysgeneze mozku
Naposledy posuzováno: 04.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
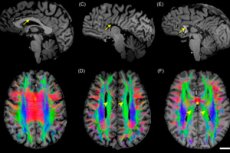
Častými neurologickými problémy u dětí jsou patologie, jejichž vznik je založen na nesprávném nitroděložním vývoji mozku. Takové poruchy se nazývají „mozková dysgeneze“; mluvíme o multifaktoriálních stavech, které často nemají výrazný klinický obraz. Ve většině případů rodiče vyhledávají pomoc lékaře se stížnostmi na potíže s učením, záchvaty, motorickou roztržitost, behaviorální odchylky u dítěte. Mozková dysgeneze je rozpoznána pouze během CT nebo nukleární magnetické rezonance. Obecně platí, že mechanismy vývoje poruchy nebyly dostatečně prozkoumány.
Epidemiologie
Vady vývoje mozku tvoří asi 20 % všech vývojových vad. Podle odborníků se výskyt vrozených vad centrálního nervového systému pohybuje od 1 do 2 případů na 1 000 novorozenců. [ 1 ], [ 2 ]
Mezi vrozenými anomáliemi vývoje mozku zaujímá jedno z prvních míst kortikální dysgeneze, která se stává hlavní příčinou vzniku dětského epileptického syndromu. Obecně jsou vrozené anomálie mozku zjištěny přibližně u 30 % všech dysgenezí diagnostikovaných v dětství.
Kortikální dysgeneze je pozorována u 25–40 % pacientů s vývojovými vadami mozku a je často doprovázena epileptickým syndromem nebo jinými typy symptomatické epilepsie.
Mezi vrozenými anomáliemi mozku je poměrně často pozorována kortikální dysgeneze, což je dáno širokým praktickým využitím neurozobrazovací diagnostiky - zejména neurosonografie, magnetické rezonance, počítačové tomografie.
Příčiny mozková dysgeneze
Za nejzřejmější příčiny mozkové dysgeneze se považují:
- zhoršený intrauterinní vývoj nervového systému (ve fázi vývoje);
- poškození nervového systému ve fázi rané embryogeneze v důsledku genových mutací, infekčních onemocnění matky během těhotenství, vystavení záření, traumatických poranění, vystavení plodu chemickým látkám a toxinům.
Mezi infekcemi, které mají škodlivý vliv na nervový systém plodu, je třeba zmínit zejména zarděnky, toxoplazmózu, virovou hepatitidu a cytomegalovirovou infekci.
Nejčastěji je abnormální nitroděložní vývoj způsoben negativním dopadem nepříznivých faktorů na tělo matky a dítěte, které mají teratogenní účinek. Mezi exogenní příčiny dysgeneze patří:
- radioaktivní záření;
- vliv chemických látek;
- zvýšená teplota;
- vystavení vysokofrekvenčním proudům;
- neuspokojivé podmínky prostředí, které vedou k vniknutí toxických produktů do těla ženy.
Kromě toho mohou mít teratogenní účinek i některé léky a hormonální látky, které nastávající matka užívá, aniž by o těhotenství věděla. Existují důkazy o tom, že mnoho léků snadno proniká placentou a dostává se do oběhového systému dítěte. Nebezpečné mohou být nejen silné látky, ale i běžné léky ve velkých dávkách a dokonce i multivitaminové komplexy. [ 3 ]
Metabolické poruchy, virové a jiné infekce, včetně těch s latentním asymptomatickým průběhem, mohou také vyvolat intrauterinní vývojové poruchy, jako je dysgeneze. Za obzvláště nebezpečné jsou považovány:
- hypertyreóza;
- metabolické poruchy;
- cukrovka (diabetes mellitus);
- syfilis;
- cytomegalovirová infekce;
- zarděnky;
- listerióza;
- toxoplazmóza.
Život těhotné ženy má extrémně negativní dopad na průběh těhotenství a zdraví budoucího dítěte. Teratogenní účinky jsou způsobeny:
- konzumace alkoholu;
- kouření;
- závislost.
Rizikové faktory
Následující faktory jsou považovány za predisponující faktory pro rozvoj mozkové dysgeneze:
- dědičná predispozice (související případy výskytu patologie, autozomálním typem dědičnosti nebo vázané na chromozom X);
- spontánní mutace;
- chromozomální přeskupení;
- intrauterinní infekce (zejména virového původu) nebo traumatická poranění;
- vliv intoxikací, léků, chemikálií během nitroděložního vývoje;
- fatální alkoholový syndrom způsobený mateřským alkoholismem během těhotenství;
- akutní nedostatek živin u plodu;
- závažné metabolické poruchy u nastávající matky.
Vědci v současné době nemohou identifikovat žádnou hlavní příčinu mozkové dysgeneze, proto je nutné zvážit existující rizikové faktory. [ 4 ]
Patogeneze
Vývoj lidského mozku začíná již v nitroděložním stádiu a aktivně pokračuje i po narození. Podle odborníků je pravá mozková hemisféra zodpovědná za figurativní a kreativní myšlení, motorickou koordinaci, rovnováhu, prostorovou vizuální a kinestetickou receptivitu. Levá mozková hemisféra určuje matematické, symbolické, logické, řečové a analytické schopnosti, zajišťuje vnímání informací sluchem, cílové zadání a schematické zadání. Jeden mozek je dílem dvou hemisfér, které jsou navzájem pevně propojeny neurofibrózním systémem (corpus callosum).
Corpus callosum se nachází mezi mozkovými hemisférami v okcipitálně-parietální oblasti. Zahrnuje 200 milionů nervových vláken a zajišťuje koordinovanou práci mozku a přenos informací mezi hemisférami. Při poruše, jako je mozková dysgeneze, trpí kognitivní funkce člověka. Při nesprávném vedení vzruchů přes corpus callosum přebírá dominantní hemisféra zvýšenou zátěž, zatímco druhá je prakticky neaktivní. Spojení mezi oběma mozkovými „polovinami“ se ztrácí. V důsledku toho trpí prostorová orientace, dochází k nerovnováze, pacient nemůže správně vnímat vlastní tělo, adekvátně emocionálně reagovat. Funkce vnímání předních končetin je narušena. [ 5 ]
Děti s mozkovou dysgenezí často nelezou a mají potíže s chůzí, čtením a psaním. Informace vnímají hlavně sluchem a zrakem. Bez léčby a lékařské rehabilitace se u těchto pacientů následně vyvine mnoho problémů souvisejících s celkovým vývojem a učením. [ 6 ]
Symptomy mozková dysgeneze
Klinické příznaky se u všech pacientů projevují odlišně, takže diagnostika se provádí v různou dobu. Například těžké formy mozkové dysgeneze jsou zjištěny v raném dětství, zatímco u dospělých může být porucha latentní a diagnostikována náhodně.
Děti s mozkovou dysgenezí v novorozeneckém období mohou mít normální a zcela zdravý vzhled a vývojové ukazatele se shodují s normálními až do věku tří měsíců. Od 3 měsíců se mohou objevit první patologické příznaky ve formě epileptických záchvatů, infantilních křečí atd.
Klinický obraz může být reprezentován následujícími příznaky:
- narušení tvorby a následného vývoje corpus callosum;
- cystická dilatace dutiny mozkových komor, anomálie mozkového pláště;
- hydrocefalus;
- atrofie zrakového a sluchového nervu;
- mikroencefalie;
- nádorové procesy (včetně cyst) v oblasti mozkových hemisfér;
- neúplná tvorba konvolucí;
- raný sexuální vývoj;
- malformace páteře (spina bifida, nesrůstání obratlového oblouku);
- Aicardiho syndrom (časná myoklonická encefalopatie);
- lipomy;
- různé typy patologií trávicího systému;
- opožděný psychomotorický vývoj;
- intelektuální a fyzická retardace;
- poruchy koordinace;
- vady jiných orgánů, včetně pohybového aparátu;
- snížený svalový tonus.
V relativně mírných případech dysgeneze s normálním mentálním a motorickým vývojem lze pozorovat známky narušené výměny informací mezi mozkovými hemisférami. [ 7 ]
První známky
Dysgeneze mozku u kojenců je nejčastěji zjištěna po třech měsících života, ačkoli je možné diagnostikovat patologii i ve fázi nitroděložního vývoje. První příznaky poruchy u kojenců jsou obvykle následující:
- výskyt křečí, infantilních křečí;
- křeče;
- oslabení křiku;
- problémy se zrakem, čichem a/nebo hmatem;
- poruchy komunikace; [ 8 ]
- příznaky svalové hypotonie (snížená reflexní aktivita, nadměrné slinění, inhibice fyzického vývoje, slabá motorická aktivita, zhoršená úchopová funkce).
U starších lidí je dysgeneze charakterizována zhoršením sluchové a zrakové paměti, zhoršenou motorickou koordinací a termoregulací (hypotermií).
Infantilní křeče jsou náhlé křečovité flexe a extenze končetin. Svalová hypotonie je charakterizována sníženým svalovým tonem (může být kombinována se ztrátou svalové síly).
Častější jsou nesyndromické typy dysgeneze, které zůstávají dlouhodobě asymptomatické a jsou detekovány téměř náhodně - například při diagnóze mentální retardace, záchvatů nebo velké velikosti hlavy. Makrocefalie je částečně způsobena přítomností obrovských cystických útvarů umístěných za třetí komorou. Méně často lze pozorovat endokrinologické poruchy.
Syndromické formy mozkové dysgeneze jsou následující:
- Aicardiho syndrom - vyskytuje se převážně u dívek a je charakterizován infantilními křečemi, specifickými choroidálními lakunami a vertebrálně-žeberními defekty. Výsledek patologie je často nepříznivý: pacientky trpí záchvaty a trpí hlubokou mentální retardací.
- Familiární syndrom s genitální patologií, který se může projevit mikrocefalií a dalšími vadami centrálního nervového systému.
- Andermannův syndrom je charakterizován poškozením periferního nervového systému v kombinaci s mozkovou dysgenezí (nebo hypotrofií).
- Syndrom periodické hyperhidrózy a hypotermie (reverzní Shapirův syndrom).
Dysgeneze corpus callosum
Dysgeneze je vrozená patologie mozku, protože se začíná vyvíjet v prenatálním stádiu pod vlivem různých faktorů. Sekundární dysgeneze corpus callosum je považována za sekundární destrukci septum pellucidum: takový defekt lze vizualizovat v koronální projekci během neurosonografie. S dysgenezí septum pellucidum je spojeno mnoho patologií, včetně stenózy akvaduktu na pozadí sekundárního hydrocefalu, ageneze corpus callosum, anomálie Chiari II, migrační defektu a septooptické dysplazie. U septooptické dysplazie se pozoruje dysgeneze septum pellucidum a hypoplazie optických kanálků, nervových vláken a chiasmatu. Většina pacientů s touto patologií trpí také poruchami hypofyzárně-hypotalamického systému. [ 9 ]
Dysgeneze corpus callosum u dítěte postihuje nervové plexy, které spojují obě mozkové hemisféry, konkrétně corpus callosum, které má zploštělý tvar a nachází se pod mozkovou kůrou. Onemocnění může mít různý stupeň závažnosti:
- Je pozorován mírný stupeň dysgeneze se zachováním intelektuálních schopností a motorické aktivity. Existují pouze poruchy přenosu impulzních signálů mezi hemisférami.
- Komplexní stupeň je doprovázen nejen obecnými známkami dysgeneze, ale i dalšími anomáliemi vývoje mozku. Vyskytují se výrazné poruchy nervových spojení, záchvaty a zjevná inhibice duševního vývoje.
Komplikace a důsledky
Důsledky vrozených mozkových anomálií lze rozdělit do tří možností:
- Téměř úplné uzdravení, bez viditelných zhoršení a návrat pacienta k normální životní aktivitě.
- Zbytkové účinky, které neohrožují život pacienta, ale do určité míry omezují jeho každodenní a společenské aktivity.
- Těžké poruchy, významné mentální postižení.
Závažnost následků dysgeneze závisí na objemu patologických změn v mozku a také na příčině, která tuto patologii vyvolala. Včasná diagnóza a adekvátní léčba mají velký význam. [ 10 ]
Obecně platí, že mnoho pacientů s mozkovou dysgenezí trpí středně těžkým nebo těžkým mentálním postižením a fyzickou retardací.
Diagnostika mozková dysgeneze
V závažných případech mozkové dysgeneze lze diagnostiku provést již během vizuálního vyšetření novorozence. Další vyšetření lze předepsat na svalovou hypotonii v novorozeneckém období, na výskyt křečí, na mentální retardaci.
Mezi běžné diagnostické metody patří:
- screening a ultrazvukové vyšetření v porodnictví během těhotenství;
- neurosonografie přes oblast fontanel v prvních 12-18 měsících života dítěte;
- elektroencefalografie s možností video monitorování;
- magnetická rezonance. [ 11 ]
K identifikaci poruch spojených s dysgenezí a somatickými patologií se provádí ultrazvukové vyšetření ledvin, srdce a břišních orgánů. Může být také vyžadováno genetické poradenství. Laboratorní testy se provádějí jako součást celkového posouzení stavu těla: provádějí se obecné testy krve a moči, méně často se vyšetřuje mozkomíšní mok.
Instrumentální diagnostika v dětství, v období otevřených fontanel, je nejčastěji reprezentována neurosonografií – dostupným, mobilním, bezpečným a informativním postupem. Neurosonografii lze použít jak pro vrozené, tak i pro infekční, neuroplastické nebo traumatické mozkové léze. [ 12 ]
Diferenciální diagnostika
Při diagnostice mozkové dysgeneze v novorozeneckém období je třeba rozlišovat s následujícími patologickými stavy:
- vady uzávěru, cefalokéla, meningokéla, myelomeningokéla;
- Chiariho malformace;
- anomálie mozečku, poruchy ventrální indukce;
- Dandy-Walkerova malformace;
- cerebelární dysplazie a hypoplazie; [ 13 ]
- hypoplazie a aplazie corpus callosum; [ 14 ]
- holoprosencefalie;
- migrační vady, heterotopie, lissencefalie, polymikrogyrie, schizencefalie;
- proliferace a neuronální diferenciace;
- stenóza akvaduktu;
- fakomatózy (Sturge-Weberův syndrom);
- cévní malformace.
Léčba mozková dysgeneze
Medicína nedokáže zcela vyléčit mozkovou dysgenezi. Lékaři předepisují léčbu k nápravě funkce centrálního nervového systému, k odstranění patologických symptomů a k normalizaci intelektuální aktivity pacientů. Terapeutický režim je vybrán individuálně pro každého pacienta s přihlédnutím k závažnosti patologie.
Pro zmírnění stavu jsou předepsány následující léky:
- Fenobarbital pomáhá snižovat frekvenci infantilních křečí. Nejčastěji se dětem předepisuje v dávce 50 mg denně a dospělým 200 mg denně.
- Benzodiazepiny zpomalují psychomotorické reakce a snižují frekvenci záchvatů. Diazepam v počáteční dávce 5-10 mg koriguje poruchy chování, má svalově relaxační účinek.
- Kortikosteroidy eliminují i komplexní epileptické záchvaty, ale vyžadují pečlivý výběr dávkování a postupné vysazování léku. Nežádoucí účinky se vyskytují hlavně na pozadí dlouhodobého užívání těchto léků a mohou se projevit výskytem elektrolytových poruch, hyperglykémie, zhoršené glukózové tolerance, osteoporózy, hypertenze atd.
- Neuroleptika se používají k prevenci duševních poruch, ale léčba těmito léky by měla být prováděna s opatrností, protože v některých případech mohou neuroleptika přispívat ke zvýšení frekvence záchvatů.
- Nootropika normalizují mozkové funkce. Obzvláště rozšířený je nootropní lék kyseliny hopantenové Pantogam: jeho použití jako součást neurometabolického korektivního léčebného režimu pomáhá zlepšit psychosomatické zdraví a optimalizovat kvalitu života dětí s mozkovou dysgenezí. Neuropeptidy optimalizují nervová spojení a jsou široce používány v neuropediatrii jako účinný a bezpečný prostředek ke zlepšení mentálních a motorických funkcí u pacientů.
Kromě léčby léky může být předepsán chirurgický zákrok.
Chirurgická léčba
V případech mozkové dysgeneze je ke stimulaci bloudivého nervu nutná asistence chirurga. K tomuto účelu se používá speciální vagusový stimulátor, který se skládá z generátoru pulzů a baterie a také z propojovacího kabelu s platinovými elektrodami. Generátor se implantuje do levé podklíčkové zóny, elektrody se fixují v oblasti krku poblíž levého bloudivého nervu (X. hlavový nerv).
Implantace se provádí v celkové anestezii a samotný zákrok trvá přibližně 60–90 minut. Během operace se provedou dva řezy v levém podpaží a oblasti krku pro správné umístění generátoru pulzů a elektrod. Funkčnost implantátu se kontroluje přímo během zákroku. Po operaci zůstává pacient ještě několik dní v nemocnici.
Co tento typ léčby dysgeneze přináší? Zastavuje se výskyt záchvatů, zlepšuje se koncentrace a nálada a zvyšuje se kvalita života. Tyto účinky jsou zvláště patrné u pacientů, kteří již užívali léky, zejména antiepileptika.
Chirurgický zákrok se používá v případech, kdy jiné terapeutické metody nepřinášejí potřebný výsledek a samotná patologie mozkové dysgeneze ohrožuje komplikacemi v životně důležitých orgánech. [ 15 ]
Prevence
Preventivní opatření by měla být používána ve fázi přípravy na těhotenství a očekávané početí. Primární typ prevence dysgeneze zahrnuje následující body:
- Optimalizace výživy ženy po celou dobu reprodukčního období, pravidelné užívání vitamínových a minerálních složek ve formě speciálních lékárenských doplňků stravy nebo rozšířením a obohacením jídelníčku.
- Eliminace konzumace nezdravých potravin a alkoholu.
- Prevence diabetu mellitus během přípravy na těhotenství a během těhotenství, prevence rozvoje obezity.
- Prevence intoxikace a škodlivých účinků (těžké kovy, pesticidy, některé léky, rentgenové záření). Užívání jakýchkoli léků ženou by mělo být co nejvíce opodstatněné.
- Prevence rozvoje infekcí, včasné očkování proti zarděnkám (pokud žena nebyla očkována nebo v dětství neměla zarděnky).
Předpověď
Pokud není mozková dysgeneze kombinována s dalšími vývojovými poruchami, lze prognózu označit za příznivou. Více než 80 % dětských pacientů nemá prakticky žádné závažné následky onemocnění nebo získá hraniční neurologické poruchy.
Je důležité si uvědomit, že hlavním nebezpečím dysgeneze je, že dítě je zbaveno možnosti upevnit si získané dovednosti a schopnosti a často se musí mnoho věcí znovu učit. Pacient se musí neustále vracet k udržovacím kúrám léčby, což je obzvláště důležité na pozadí rostoucí zátěže mozku s věkem. Potřeba pravidelné terapie zůstává minimálně do 14 let, až do konečného vytvoření interhemisférických spojení. Navíc není možné tento proces urychlit, protože důsledky takového „zrychlení“ mohou být nepředvídatelné.
Není možné poskytnout přesnější prognózu onemocnění: mozková dysgeneze se vyskytuje relativně zřídka a dosud nebyla dostatečně plně prozkoumána.

