Empyém žlučníku
Naposledy posuzováno: 18.10.2021

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
Stav, kdy se ve žlučníku hromadí velké množství hnisavého výboje bez možnosti jejich uvolnění, se nazývá empyém žlučníku. Při vývoji této patologie hraje roli bakteriální infekce a zablokování cystického kanálu. Onemocnění se projevuje silnou bolestí, vysokou horečkou a narůstajícími příznaky intoxikace.
Empyém žlučníku je nejčastěji jedním z nežádoucích důsledků akutního zánětlivého procesu - cholecystitidy. Hlavním rozdílem mezi empyémem a purulentní cholecystitidou je porušení odtoku žluči v důsledku obstrukčního zablokování kanálu. Komplikace se vyskytuje asi u 10% pacientů s akutní cholecystitidou. [1]
Epidemiologie
Je poměrně obtížné vysledovat skutečný rozsah empyému žlučníku. Podle informací získaných v průběhu několika studií je však výskyt této komplikace pozorován asi u 5–15% pacientů s cholecystitidou. Nejčastější příčinou vývoje patologie je nevyřešená akutní forma kalkulózní cholecystitidy.
Empyém žlučníku je jednou z vážných komplikací akutní cholecystitidy. Mezi další možné komplikace patří gangrenózní cholecystitida, vodnatelnost a perforace žlučníku. Perforace se vyvíjí asi v 6–12% případů akutní cholecystitidy, úmrtnost dosahuje 20–24% (zatímco u gangrenózní cholecystitidy-20%).
Empyém žlučníku je častější u lidí nad 50 let, ale onemocnění se vyskytuje v mladším věku. Starší a senilní pacienti tvoří asi 45–50% z celkového počtu případů. Muži a ženy onemocní přibližně stejně často. [2]
Příčiny empyém žlučníku
Empyém žlučníku není primární onemocnění: je vždy sekundární a vyskytuje se jako komplikace nějaké jiné, počáteční patologie. V zásadě jsou důvody pro vznik empyému:
- akutní zánětlivé procesy v žlučovém systému (cholecystitida s nebo bez tvorby kamenů), které vytvářejí překážky pro vylučování žluči, což vede ke stagnaci a zvýšenému růstu bakteriální flóry; [3]
- nádorové procesy, mačkání žlučovodu, prevence vylučování žluči.
Vývoj empyému nejčastěji vyvolávají následující typy mikroorganismů:
- Escherichia koli;
- klebsiella pneumonie;
- streptococcus fecalis;
- bakteroidy;
- kolostridové koření.
Empyém žlučníku se vyvíjí rychleji u pacientů trpících obezitou, diabetes mellitus, stavy imunodeficience a hemoglobinopatiemi a také biliárním karcinomem.
V patogenezi je také zohledněna role alergické nálady těla. Místní alergické účinky na žlučový trakt bakteriálních toxinů, léků, chemikálií zhoršují již narušenou funkci orgánů. Parazitické invaze (zejména opisthorchiasis) mohou způsobit rozvoj cholecystitidy, zvýšit virulenci bakterií, přispět k alergickým projevům, poruchám pohyblivosti a rozvoji překrvení. [4]
Rizikové faktory
Empyém žlučníku se vyskytuje v důsledku přímých příčin akutního zánětlivého procesu - cholecystitidy. Neměli bychom však ignorovat další poruchy funkcí těla, které se mohou stát katalyzátorem - spouštěčem vývoje zánětu. [5]
Mezi tyto rizikové faktory patří:
- časté nebo chronické otolaryngologické a respirační onemocnění, včetně zánět vedlejších nosních dutin, zánět průdušek, zánět vedlejších nosních dutin, zápal plic atd.;
- chronické nebo akutní zánětlivé procesy trávicího systému (enterokolitida, apendicitida, poruchy mikroflóry ve střevě atd.;
- parazitická onemocnění, helmintiázy;
- infekce reprodukčního a močového systému (pyelonefritida, salpingo-ooforitida, cystitida, prostatitida atd.;
- dyskineze žlučových cest, poruchy tónu žlučníku, cholelitiáza;
- nezdravá strava (zejména - pravidelné přejídání nebo hladovění, stejně jako zneužívání kořeněných, tučných a smažených jídel);
- autoimunitní onemocnění;
- nádory;
- arteriální hypertenze, diabetes mellitus a další patologie, které mohou nepřímo narušit přívod krve do hepatobiliárního systému;
- hormonální změny, včetně během těhotenství;
- obezita, metabolické poruchy;
- zneužívání alkoholu a tabáku;
- závažné nebo časté alergické reakce;
- převážně sedavý životní styl;
- genetická predispozice.
Podle statistik se značná část případů akutní cholecystitidy, která může vyvolat vývoj empyému žlučníku, vyskytuje na pozadí přítomnosti žlučových kamenů - kamenů. Cholelitiáza je jedním z hlavních rizikových faktorů pro nástup onemocnění.
Dalším faktorem, který odborníci zřídka vyjadřují, je prodloužená obtížná práce u ženy, která může způsobit poškození žlučového orgánu a výrazně zvýšit pravděpodobnost vzniku zánětlivého procesu již v rané fázi po porodu.
Poranění močového měchýře může nastat nejen při porodu, ale také v každodenním životě. V tomto případě se téměř jakékoli mechanické poškození břišní dutiny stává nebezpečným a zejména pro oblast pravého hypochondria.
Nekompenzovaný diabetes mellitus zvyšuje riziko zánětu a poškození žlučového systému.
Běžnými předpoklady dysfunkce žlučových cest mohou být poruchy výživy, nedodržování diety, přejídání nebo příliš malý příjem jídla, nadměrná konzumace smažených a tučných jídel, alkoholu a také psychoemotické, alergické a další negativní jevy, včetně infekčních patologií.
Během vyšetření prakticky zdravých dobrovolníků odborníci zjistili, že indikátor objemu žlučníku na prázdném žaludku přímo koreluje s hmotností člověka. Porušení motorické funkce žlučového systému však bylo zjištěno pouze u lidí s nadváhou a zvýšeným objemem močového měchýře na prázdný žaludek, což naznačuje zapojení obezity do vývoje poruch žlučového systému. Někteří vědci spojují vývoj patologie s nedostatkem vitaminu D 2 a metabolickými poruchami.
Patogeneze
Empyém žlučníku se vyskytuje na pozadí blokovaného vylučování žluči a přidání infekční složky. Příčinou zablokování může být zaklínění kamenů do cystického krku, ucpání potrubí žlučovou sraženinou, stlačení blízkým nádorovým procesem. Spouštěcím faktorem se stává akutní cholecystitida. [6]
Zánět žlučových cest se vyvíjí při vstupu infekce - krevním řečištěm, lymfatickým tokem nebo ze střevní dutiny. Pokud je narušena pohyblivost žlučovodu, pak mohou mikroorganismy vstoupit do žlučového systému ze střeva.
Přítomnost kamenů, zalomení nebo zúžení potrubí vede ke stagnaci žluči v orgánu. Asi v 90% případů dochází k akutní cholecystitidě v důsledku onemocnění žlučových kamenů. V důsledku blokování vylučování žluči se zvyšuje intravezikální tlak, stěny se natahují a je narušen místní krevní oběh. V budoucnu, se zvýšením zánětlivého procesu, jsou stěny močového měchýře nekrotické nebo prasklé, což s sebou nese vznik odpovídající komplikace.
Provokující vazby v komplexním vývoji cholecystitidy a empyému žlučníku mohou být:
- používání převážně živočišných tuků a uhlohydrátů na pozadí nedostatečného příjmu bílkovin a rostlinných vláken;
- nízkokalorická dieta s rychlým úbytkem hmotnosti, poruchami příjmu potravy (střídání půstu a přejídání);
- dědičné faktory, genetické konstituční rysy;
- diabetes mellitus, dyslipoproteinémie;
- patologie jater, pankreatu, žlučových infekcí, hemolytická anémie, střevní motilita, prodloužené období parenterální výživy;
- dlouhodobé užívání antikoncepce, diuretik, stejně jako oktreotidu a ceftriaxonu;
- chronický alkoholismus, silné kouření, dlouhodobá fyzická neaktivita;
- pravidelný stres a konflikty;
- obezita.
Symptomy empyém žlučníku
Základními klinickými příznaky vývoje empyému žlučníku jsou silná silná bolest v pravém hypochondriu, prudké zvýšení teploty, známky intoxikace. Tyto projevy se vyvíjejí častěji na pozadí více vyhlazených symptomů akutního průběhu cholecystitidy.
Je možné se domnívat, že akutní cholecystitidu komplikoval empyém následujícími charakteristickými příznaky:
- výrazné zvýšení bolesti;
- prudký nárůst teplotních indikátorů až na 39-40 ° C;
- někdy - žlutost skléry a viditelné slizniční tkáně;
- náhlý pocit silné slabosti;
- nevolnost, zvracení.
Při sondování břicha v pravém hypochondriu je často možné určit nárůst a napětí žlučníku, bez tendence snižovat příznaky. Během palpace pacient zaznamenává zvýšení bolesti.
Nejmenší první příznaky exacerbace patologie vyžadují okamžité odeslání pacienta na chirurgické oddělení - pro naléhavou diagnostiku a stanovení další taktiky léčby. [7]
Zvláště pečlivě byste měli vyhodnotit zhoršení stavu lidí trpících jakýmikoli chorobami hepatobiliárního systému. Při prvních podezřelých projevech, které naznačují zhoršení onemocnění, je nutné naléhavě vyhledat lékařskou pomoc a v žádném případě se nevyléčit. Zvláště a kategoricky kontraindikováno:
- nabídnout nemocnému jídlo a alkoholické nápoje;
- položte na břicho topnou podložku;
- vypláchnout žaludek a střeva;
- nezávisle předepisovat jakékoli léky.
Takové příznaky lze nazvat podezřelé:
- náhlá horečka, zimnice;
- ztráta zájmu o jídlo;
- zvýšená bolest v oblasti projekce jater;
- těžká slabost;
- pocení, sucho v ústech;
- vzhled nevolnosti a zvracení při pokusu o jídlo.
V závažných případech, s přidáním komplikací, existují známky těžké intoxikace až do ztráty vědomí. Dochází k prudkému poklesu krevního tlaku, napětí břišních svalů. [8]
S rozvojem takové komplikace, jako je biliární peritonitida, se u pacienta vyvine silná bolest břicha, v důsledku čehož zaujme takzvanou polohu „embrya“ a přitlačí kolena k hrudníku. Dochází ke zvýšení srdeční frekvence až o 100-120 tepů za minutu, dech se zrychluje.
Silná intoxikace se projevuje nadýmáním, prudkým blednutím kůže. Pokud pacient nedostal lékařskou pomoc, pak začíná fáze vyčerpání: vědomí se zakalí, kůže zežloutne a reakce na okolní podněty se ztratí. Podobný stav lze nazvat terminálním: pokud není léčen, nastává smrt. [9]
Hlavními příznaky empyému žlučníku jsou následující zesílené příznaky:
- ostrá přetrvávající prodloužená bolestivost v zóně projekce jater;
- příznaky podráždění pobřišnice, zvýšená bolest při hlubokém nádechu, kašel a jakákoli motorická aktivita;
- napětí a bolestivost při palpaci oblasti jater;
- prudké a silné zvýšení teplotních indikátorů;
- zvýšené pocení;
- žloutnutí skléry;
- snížení krevního tlaku;
- útlak vědomí.
Stojí za zmínku, že u pacientů s diabetes mellitus nebo stavy imunodeficience může být klinický obraz vymazán. Tito pacienti proto vyžadují obzvláště pečlivé sledování.
Pomocným symptomem je Murphyho symptom, který se kontroluje následovně:
- položte ruku levé ruky na okraj pobřežního oblouku na pravé straně tak, aby druhý a čtvrtý prst byly v bodě Kerr (v projekci žlučníku na přední břišní stěnu - průsečík pravého pobřežního oblouku a vnější okraj pravého přímého břišního svalu);
- požádejte pacienta, aby se zhluboka nadechl, zatímco v horní části vdechnutí osoba pocítí ostrou bolest v játrech (Murphyho symptom je pozitivní).
Etapy
Někteří odborníci z oboru gastroenterologie hovoří o možnosti postupného vývoje onemocnění žlučového systému. Toto jsou fáze:
- Dysfunkce →
- Dyscholia →
- Cholecystitida →
- Empyém nebo cholelitiáza → empyém.
Současně není takové staging obecně akceptováno, protože existují další patogenetické faktory, které se mohou stát neméně významnými články ve vývoji empyému žlučníku. [10]
Komplikace a důsledky
Empyém žlučníku je vážným nebezpečím pro pacienty, protože kvůli komplikacím může dokonce skončit smrtí. Silné protahování na pozadí atrofických procesů ve stěnách orgánu zahrnuje jejich perforaci. Perforace, neboli slza, je tří typů:
- průlom do břišní dutiny s dalším rozvojem biliární peritonitidy;
- subakutní průlom s rozvojem lokálního abscesu;
- vývoj cholecysto-střevní píštěle.
Klinický obraz s perforací je stejný jako při akutní cholecystitidě. Celkový stav pacientů je však hodnocen jako mnohem závažnější, nereaguje na probíhající konzervativní léčbu. Poté, co se objeví první patologické příznaky, je po několik dní zaznamenána bolest břicha a horečka. Pacienti odmítají jíst. Po rozvoji difúzní peritonitidy je diagnóza jasná. [11]
Pokud se infekční složka dostane do oběhového systému, u pacientů se vyvine generalizovaná sepse, která také nese skutečné ohrožení života.
Přesto lékaři považují vývoj gangrény - tedy nekrózy (nekrózy) tkání orgánu - za hlavní komplikaci empyému žlučníku. Některé jeho části jsou nejčastěji vystaveny nekróze - například dno. Smrt celého močového měchýře je vzácná. [12]
Nejčastěji se tyto problémy objevují v důsledku empyému žlučníku:
- nekróza tkáně močového měchýře;
- perforace (tvorba otvorů, prasknutí stěn orgánu s rozvojem biliární peritonitidy);
- sepse (vniknutí bakteriální flóry do krevního oběhu, což s sebou nese rozvoj systémové zánětlivé reakce a následné poškození všech nebo většiny orgánů).
Selhání více orgánů je fatální. [13]
Diagnostika empyém žlučníku
Skutečnost zvýšené bolesti v pravém hypochondriu na pozadí zvýšení tělesné teploty u pacientů s akutní cholecystitidou dává důvod k podezření na výskyt takové komplikace, jako je empyém žlučníku. Nezbytná je však také diagnostika k potvrzení diagnózy - v první řadě zjistit příčiny patologie, zvolit správnou taktiku léčby.
Při sběru anamnézy lékař upřesňuje, jak dávno byly objeveny určité poruchy typické pro empyém žlučníku. Dále lékař provádí palpaci: s empyémem jsou obvykle mírné bolesti v pravém hypochondriu. Rovněž je zkontrolováno Murphyho znamení, které se vyznačuje nedobrovolným zadržením dechu během vdechnutí v okamžiku přitlačení na pravé hypochondrium. U pacientů s empyémem žlučníku dává tento příznak pozitivní reakci.
Pokud je nemoc v pokročilém stádiu, lékař může cítit velmi bolestivý a roztáhlý žlučník.
Kromě toho jsou pacientovi předepsány laboratorní testy:
- Obecný klinický krevní test na empyém žlučníku odhaluje zvýšený počet leukocytů (více než 15x10 9 / l), posun vzorce leukocytů doleva (i na pozadí antibiotické terapie). Podobné změny jsou charakteristické pro gangrenózní cholecystitidu.
- Krevní biochemie ukazuje, že jaterní enzymy jsou v referenčním rozmezí. Tato skutečnost pomáhá odlišit empyém žlučníku od obstrukčních lézí distálních segmentů biliárního systému. Ale v této situaci může existovat výjimka z pravidla: někdy žlučník zvětšený na pozadí empyému tlačí na společný nebo jaterní žlučovod. To může být doprovázeno zvýšenou aktivitou alkalické fosfatázy a zvýšenými hladinami bilirubinu.
- Mikrobiologické testování může detekovat bakteriémii a posouzení citlivosti bakterií na antibiotika pomáhá správně předepsat příslušná antibakteriální léčiva.
Povinné studie jsou:
- klinické analýzy krve a moči;
- diastáza moči;
- biochemie krve se stanovením celkového bilirubinu a frakcí, celkového proteinu, glukózy, amylázy, celkového cholesterolu, ALT, AST, ALP, GGTP);
- krevní testy na HIV, RW, virové markery;
- hodnocení lipidového spektra krve se stanovením koeficientu aterogenity.
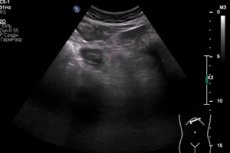
Instrumentální diagnostika v první řadě zahrnuje ultrazvukové vyšetření. Empyém žlučníku se může projevit různými variacemi echografického obrazu. Současně mezi nejčastější ultrazvukové příznaky patří intenzivní a někdy i nerovnoměrné strukturální poruchy, změněná echogenicita a tloušťka stěn orgánu - jak po obvodu, tak lokálně. Je zjištěn zvětšený žlučník, akumulace peri-vezikulární tekutiny. Žluč je heterogenní, může mít vločky, sediment a plynné bubliny. [14]
Při provádění ultrazvuku je třeba mít na paměti, že echo v empyému žlučníku se může poměrně rychle změnit. Standardní vyšetření se provádí pomocí konvexní sondy. Po zákroku lékař vyplní diagnostický protokol, ve kterém popíše všechny parametry a změny žlučníku (poloha, tvar, velikost, stav stěn, inkluze, obsah v lumenu, stav okolní tkáně).
Pokud jde o endoskopické vyšetření - zejména retrográdní cholangiopancreatografii - pokud existuje podezření na empyém, neprovádí se, aby se neztrácel čas a co nejdříve zahájila chirurgická léčba.
Kromě toho může být předepsáno rentgenové vyšetření, které spočívá v prosté radiografii pravého hypochondria, intravenózní cholecystografii. Méně často se uchýlí k zobrazování magnetickou rezonancí, což vám umožní získat přímý obraz o žlučovém systému a pankreatických vývodech.
Diferenciální diagnostika
Empyém žlučníku je třeba nejprve odlišit od kapek stejného orgánu. Dropsy se vyvíjí v důsledku úplné nebo částečné obstrukce potrubí močového měchýře, v důsledku čehož se v cystickém lumenu hromadí hlen a exsudát. K kapání dochází po zastavení odtoku žluči. Hlavními charakteristikami patologie jsou okluze cystického krku nebo kanálu kalkulem na pozadí malé virulence bakteriální flóry. Ve žlučníku se absorbují žlučové složky, mikrobi odumírají, obsah močového měchýře se zbarví a změní se na sliznici. Při fyzickém vyšetření pacientů je možné nahmatat zvětšený, roztažený, nebolestivý žlučník a jeho dno. Při virulentní infekci jsou cystické stěny zesílené, v dutině se tvoří hnis.
Ultrazvuk zůstává hlavní metodou diferenciální diagnostiky. V lumen orgánu jsou považovány husté struktury ozvěny, které se mohou pohybovat při změně polohy těla. Ultrazvuk přenáší poměrně spolehlivé informace - asi 96–98%.
Pomocná diferenciální diagnostika se provádí s perforovaným vředem, akutní apendicitidou, akutní střevní obstrukcí, pravostrannou pneumonií, urolitiázou, infarktem myokardu (cholecystokardiální syndrom), dále cholangitidou, gangrenózní nebo purulentní cholecystitidou.
K vyloučení chorob podobných klinickému obrazu je možné použít následující metody diferenciální diagnostiky:
- jaterní testy;
- měření hladin pankreatických enzymů;
- ultrasonografie břicha;
- vzorky s cholecystokininem atd.
Kdo kontaktovat?
Léčba empyém žlučníku
Hlavními složkami léčby empyému žlučníku jsou naléhavá chirurgická dekompresní opatření a cholecystektomie. Předepisování léků je pomocná metoda, včetně antibiotické terapie.
Základní pokyny k léčbě:
- prevence komplikací ve formě perforace atd.;
- bezpodmínečné odebrání orgánu.
První fází léčby je nouzová dekomprese žlučníku, která je nezbytná ke snížení stupně komprese okolních tkání. Pokud má pacient hemodynamickou nestabilitu nebo existují kontraindikace pro chirurgický zákrok (souběžné závažné patologie), pak můžete využít příležitosti k provedení jaterní drenáže žlučníku pod kontrolou radiografie, jejíž podstatou je odstranění exsudátu a hnisu z varhany. Tento postup umožní dekompresi žlučových cest, což povede k rychlému a výraznému zlepšení pohody pacienta. Takové opatření však nemůže zaručit úplné vítězství nad patologií a prevenci septických komplikací. Vzhledem k tomu, pokud neexistují žádné kontraindikace operace, je nutné provést cholecystektomii - ale pouze po stabilizaci hemodynamických parametrů.
Po operaci a odstranění žlučníku je důležitá podpůrná péče včetně antibiotické terapie. Tato fáze by měla pokračovat, dokud se hodnoty teploty nevrátí k normálu a hladina leukocytů v krvi se nestabilizuje. Antibiotika jsou předepisována na základě výsledků studie rezistence kultury naočkované ze sekrece žluči na antibiotika. [15]
Další péče o pacienty zahrnuje dodržování racionální stravy, fyzickou aktivitu, sanaci ložisek infekce. Důležitou roli hraje dispenzární pozorování, následná lázeňská terapie, psychologická rehabilitační opatření.
Léky
Léková terapie začíná bezprostředně po chirurgickém zákroku, který zahrnuje odstranění žlučníku. Taková léčba může zahrnovat následující činnosti:
- Infuzní terapie k odstranění intoxikace a obnovení nedostatku vody a elektrolytu.
- Antibakteriální terapie:
- Ciprofloxacin orálně 500-750 mg dvakrát denně po dobu deseti dnů.
- Doxycyklin orálně nebo intravenózně: první den se používá 200 mg / den, poté - 100-200 mg / den, v závislosti na závažnosti stavu, po dobu dvou týdnů.
- Erythromycin orálně, první den-400-600 mg, poté 200-400 mg každých šest hodin. Doba přijetí může být od jednoho do dvou týdnů. Tablety se užívají mezi jídly.
Aby se zabránilo nežádoucím účinkům a vedlejším účinkům na pozadí antibiotické terapie (dysbióza, mykóza), předepisuje se perorální roztok Intraconazolu v množství 400 mg / den po dobu deseti dnů.
- Orální cefalosporiny - například cefuroxim 250–500 mg dvakrát denně po jídle, po dobu dvou týdnů.
- Symptomatická léčiva se používají podle indikací:
- Cisaprid (gastroprokinetické léčivo, které zvyšuje pohyblivost horního gastrointestinálního traktu) se užívá 10 mg až 4krát denně nebo Debridat 100-200 mg až 4krát denně nebo Meteospazmil 1 kapsle třikrát denně po dobu nejméně dva týdny.
- Hofitol 2 tablety třikrát denně před jídlem nebo Allohol 2 tablety až 4krát denně po jídle po dobu nejméně jednoho měsíce.
- Polyenzymové přípravky, tři týdny před jídlem, 1-2 dávky, několik týdnů.
- Antacida, jedna dávka 1,5-2 hodiny po jídle.
- Úlevy od bolesti, antispazmodika, v závislosti na požadovaném klinickém účinku.
Mezi možné vedlejší účinky léčby patří nejčastěji nestabilita stolice, bolest břicha, svědění a zvýšená tvorba plynu. Takové příznaky vyžadují opravu jak lékařských předpisů, tak diety.
Chirurgická operace
Cholecystektomie je chirurgický zákrok, který zahrnuje odstranění žlučníku, orgánu, ve kterém se hromadí žluč, která se tvoří v játrech a podílí se na trávicím procesu.
Cholecystektomie je povinnou metodou léčby rozvoje biliárního empyému a operace musí být naléhavá, aby se zabránilo vzniku život ohrožujících komplikací. V posledních letech se intervence provádí převážně laparoskopickou metodou, pomocí laparoskopu (speciální zařízení s videokamerou) a konkrétních nástrojů. [16]
Laparoskopická cholecystektomie je zřídka doprovázena komplikacemi, i když ve vzácných případech zůstává pravděpodobnost jejich vývoje. Mezi možné komplikace patří:
- krvácení, krevní sraženiny;
- problémy s kardiovaskulárním systémem;
- infekce;
- poškození okolních orgánů (např. Tenké střevo, játra);
- pankreatitida;
- zápal plic.
Míra rizika komplikací z velké části závisí na celkovém zdravotním stavu člověka a na počátečních příčinách vzniku akutní cholecystitidy.
Příprava na operaci zahrnuje následující body:
- hodnocení hematologických parametrů a stavu životně důležitých orgánů;
- stabilizace hematologických parametrů.
Všechny přípravné činnosti musí být provedeny maximálně do dvou hodin.
Cholecystektomie se provádí pomocí celkové anestezie (intravenózní). Samotná operace se provádí pomocí minimálně invazivní laparoskopické nebo tradiční otevřené metody.
Při laparoskopické chirurgii chirurg provede 2-4 vpichy do břišní stěny. Do jednoho z vpichů je vložena speciální trubice vybavená videokamerou: lékař má možnost podívat se na monitor instalovaný na operačním sále a ovládat chirurgické nástroje zavedené prostřednictvím zbývajících vpichů z břišní dutiny. Laparoskopické odstranění žlučníku trvá přibližně 1,5–2 hodiny.
Někdy nemusí být laparoskopie možná a chirurg musí provést operaci otevřeného přístupu. Intervence probíhá následovně. V pravém segmentu břišní dutiny, blíže k pobřežnímu oblouku, lékař provede řez 3–10 cm, zvedne tkáň, aby uvolnil játra, a poté odstraní žlučník. Po kontrolní cholangiografii stehy. Trvání otevřené cholecystektomie je jedna a půl až dvě hodiny. [17]
Pacient je až do konce anestezie na operačním sále nebo na jednotce intenzivní péče. Poté je přemístěn na pravidelné oddělení, radost prochází dalším zotavením.
Po laparoskopické cholecystektomii může být pacient propuštěn domů třetí nebo čtvrtý den, v závislosti na jeho stavu. Indikace pro výtok jsou následující: pacient může jíst a pít, pohybovat se samostatně, s uspokojivým celkovým zdravotním stavem a bez komplikací.
Po otevřené cholecystektomii zůstává pacient v nemocnici o něco déle, dokud nedojde k adekvátnímu uzdravení.
Pooperační období po cholecystektomii spojené s empyémem žlučníku je nutně doprovázeno antibiotickou terapií. Antibiotika jsou předepisována, dokud se hladina leukocytů v krvi nestabilizuje: zprvu se antibakteriální látky podávají intravenózní infuzí a poté přecházejí na příjem léků dovnitř.
V prvních dnech se pacientovi doporučuje zůstat na lůžku, ale pacient by se měl pravidelně pokoušet vstát, což je nezbytné k prevenci pooperačních komplikací (jako je zápal plic, srůsty atd.). Než plyn projde, je zakázáno jíst: plyny obvykle začínají odcházet 24–48 hodin po operaci. Poté můžete trochu sníst, počínaje šťouchanými polévkami, tekutou bramborovou kaší ve vodě. Po chvíli se do stravy dostanou tekuté obiloviny, šťouchaná zelenina a maso.
Prevence
Akutní cholecystitida, jejíž komplikací je empyém žlučníku, je jednou z nejčastějších chorob gastrointestinálního traktu. Proto musí být preventivní opatření v první řadě zaměřena na prevenci vzniku zánětlivého onemocnění orgánu. Výskyt akutní cholecystitidy je tedy nejčastěji vyvolán infekcí. Infekční agenti vstupují do žlučníku několika způsoby:
- s krví;
- ze střev;
- prostřednictvím cév lymfatického systému.
S průtokem lymfy a krve se infekce dostává do močového měchýře, pokud dojde k porušení ochranné funkce jater. Pokud dojde k poruše motorické funkce žlučovodu, mohou mikrobi vstoupit ze střev. Zánětlivý proces se vyvíjí na pozadí porušení motorické funkce močového měchýře a zadržování žluči.
Přítomnost kamenů, prodloužení a zkroucení cystického kanálu nebo jeho zúžení vede k biliární stagnaci. U onemocnění žlučových kamenů je výskyt akutního zánětlivého procesu až 90%. V důsledku zablokování potrubí kamenem je vniknutí žluči do střeva nemožné, v důsledku čehož stoupá intravezikální tlak, stěny se natahují, krevní oběh je narušen, což vede k zahájení zánětlivé reakce.
Co lze udělat pro snížení rizika akutní cholecystitidy a empyému žlučníku? Lékaři dávají následující doporučení:
- jíst zlomkově, 5-6krát denně, bez přejídání a období hladovek;
- vyloučit tučná, smažená, slaná, příliš kořeněná jídla;
- zbavit se špatných návyků v podobě kouření a pití alkoholu;
- vést aktivní životní styl (sedavý způsob života přispívá k tvorbě stagnace);
- sledovat tělesnou hmotnost, předcházet rozvoji obezity.
Následující potraviny se doporučuje vyloučit ze stravy, zejména v případech, kdy existují rizikové faktory pro vznik empyému žlučníku:
- smažená, kořeněná, slaná, příliš kyselá a tučná jídla;
- horké omáčky a koření (včetně majonézy, adjiky, hořčice, křenu);
- těžká smetana a zakysaná smetana, velké množství másla;
- fazole, fazole, hrášek;
- káva, lihoviny, kakao, soda;
- čokoláda, sladkosti, pečivo;
- kyselé ovoce, hrubozrnná zelenina.
Je důležité včas léčit jakoukoli patologii zažívacího traktu, infekce reprodukčního a močového systému, onemocnění orgánů ORL. Pokud se objeví podezřelé příznaky, měli byste co nejdříve navštívit lékaře.
Předpověď
Empyém žlučníku může být smrtelný, pokud pacientovi není poskytnuta včasná lékařská péče a chirurgický zákrok. Dobrou prognózu lze říci pouze tehdy, pokud byla patologie detekována včas a pacient neměl perforaci, nekrotické a septické komplikace. S rozvojem peritonitidy a generalizované sepse se prognóza prudce zhoršuje.
Obecně platí, že výsledek patologie často závisí na věku pacienta a celkovém zdravotním stavu.
Včasná terapie s jejím raným nástupem poskytuje příznivou prognózu: léčba končí úplným uzdravením pacienta a jeho návratem k jeho obvyklé dynamické aktivitě. [18]
Pacienti patřící do starší a stařecké věkové kategorie, stejně jako pacienti se stavy imunodeficience a závažnými komorbiditami (například s dekompenzovaným diabetes mellitus) patří do zvláštní rizikové skupiny: progresivní empyém u těchto pacientů může aktivovat rozvoj septických komplikací, které jsou složité podmínky, které představují ohrožení života. Silné protahování a atrofické procesy ve stěnách orgánu mohou navíc způsobit jejich prasknutí (perforaci) s dalším vznikem biliární peritonitidy.
Existuje určité riziko ve formě pooperačních komplikací: operovaný empyém žlučníku může být komplikován infekcí rány, krvácením a rozvojem subhepatického abscesu. Včasná lékařská pomoc ve formě kompetentní chirurgické a další rehabilitační léčby umožňuje učinit prognózu onemocnění příznivou.

