Lékařský expert článku
Nové publikace
Trofické vředy u diabetes mellitus na nohou
Naposledy posuzováno: 04.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
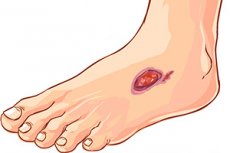
Proč je cukrovka často doprovázena tvorbou vředů na těle a proč je tak těžké se jich zbavit? Existuje skutečně mnoho otázek ohledně tvorby vředů u cukrovky, které medicína docela dobře dokáže vysvětlit.
Diabetes je komplexní onemocnění, které se projevuje nejen zvýšením hladiny cukru. Funkce mnoha orgánů je narušena, zhoršuje se inervace a trofika kůže. Tento proces je bohužel obtížně léčitelný a může se na stejném místě objevit znovu.
Epidemiologie
Vředy jsou nejčastější komplikací diabetu a představují přibližně třetinu hospitalizací u pacientů s diabetem.
Přibližně u každého druhého pacienta vedou vředy k amputaci končetiny (nebo páru končetin).
Podle statistik je ulcerózní poškození tkáně registrováno u 80 % diabetiků s 15–20letou anamnézou onemocnění. V tomto případě dva ze tří pacientů zemřou na gangrenózní komplikace.
Asi 40 % pacientů po operaci ztrácí schopnost pohybu, nebo je jejich pohyb silně omezen. V asi 60 % případů se vyskytují hnisavé nekrotické následky na druhé končetině, takže u takových pacientů musí být amputována i druhá noha.
Gangrenózní komplikace vředů u diabetu se vyskytují 40krát častěji než u lidí bez diabetu. U 85 % pacientů vedou vředy na nohou k amputaci.
Příčinou vzniku ulcerózních lézí u diabetu ve 4 případech z 5 je vnější mechanické poškození.
Příčiny diabetické vředy
U lidí trpících cukrovkou je za hlavní poruchu považován narušený mechanismus metabolismu sacharidů – jak v krevních buňkách, tak v buněčných strukturách celého těla. V některých případech se taková porucha nijak neprojevuje, dokud se neobjeví buď příznaky cukrovky, nebo jiné sekundární onemocnění (které si mnozí s cukrovkou nespojují). Takovou sekundární patologií může být mrtvice, akutní infarkt myokardu, prudké zhoršení zrakových funkcí, rozvoj selhání ledvin. Vředy se nejčastěji vyskytují u pacientů s diabetem 2. typu – s největší pravděpodobností proto, že tento typ onemocnění může probíhat dlouhodobě bez jakýchkoli příznaků, a to v době, kdy jsou metabolické procesy v tkáních již narušeny.
Lékaři poukazují na další důležitý důvod vzniku vředů u diabetu - jedná se o nepozornost pacienta a ignorování rad lékařů ohledně změny stravy a životního stylu. Bohužel mnoho pacientů nadále kouří a pije alkohol, a to i přes požadavek lékaře, aby ze svého života odstranili špatné návyky.
Významnou roli hrají i individuální rizikové faktory.
Rizikové faktory
- Mechanické poranění kůže (odřeniny, praskliny, popáleniny atd.).
- Křečové žíly, další cévní onemocnění.
- Nošení nekvalitní nebo nepohodlné obuvi.
- Zhoršený odtok lymfy v končetinách.
- Aterosklerotické změny v cévách, hypertenze.
- Proleženiny, dlouhodobé nošení obvazů, včetně sádrových.
- Dlouhodobá intoxikace, ketoacidóza, onemocnění jater a ledvin.
- Nedodržování doporučení lékaře ohledně výživy při cukrovce, přítomnost špatných návyků.
Patogeneze
Patogenetické charakteristiky vředů u diabetu jsou rozmanité. Podstata je následující: diabetes je komplexní metabolická patologie, která je doprovázena selháním citlivosti na inzulín a jeho produkce. Diabetes 1. typu se vyskytuje s poruchou produkce inzulínu. Pro diabetes 2. typu není tento příznak typický, ale citlivost na inzulín je narušena, což vede k jeho nesprávnému využití tělem.
Inzulin je esenciální proteinový hormon, který se přímo podílí na procesech absorpce a transformace glukózy. Pokud tkáně inzulín vnímají nesprávně, začíná řada poruch – zejména se zvyšuje hladina glukózy v krevním řečišti. To následně s sebou nese rozvoj neurovaskulárních změn.
Lékaři popisují zmíněné změny různými termíny. Poškození neuronů u diabetu se tedy nazývá „diabetická neuropatie“ a změny v nejmenších cévách se nazývají diabetická angiopatie. První i druhá patologie jsou důsledkem systémového selhání metabolických procesů.
V první řadě se poruchy týkají cévních stěn, které se stávají tenkými a křehkými. Kapiláry se ucpávají a velké cévy jsou postupně postihovány aterosklerózou. Vředy u diabetu se však neobjevují u všech pacientů, ale především u těch, kteří ignorují léčbu, nedodržují lékařská doporučení a nekontrolují hladinu glukózy v krvi. Faktem je, že vředy se neobjevují „z ničeho nic“: jejich vzniku musí předcházet vysoká hladina cukru a stav ketoacidózy.
Vznik vředu je ve většině případů kombinován s výskytem ekzému nebo dermatitidy. Pokud se neléčí, vředová léze se zvětšuje a může se dokonce vyvinout v gangrénu.
Symptomy diabetické vředy
Vředy jsou jednou z častých komplikací diabetu, které se vyvíjejí po určité době od začátku onemocnění. Například u dekompenzovaného diabetu se vředy mohou vytvořit do jednoho roku.
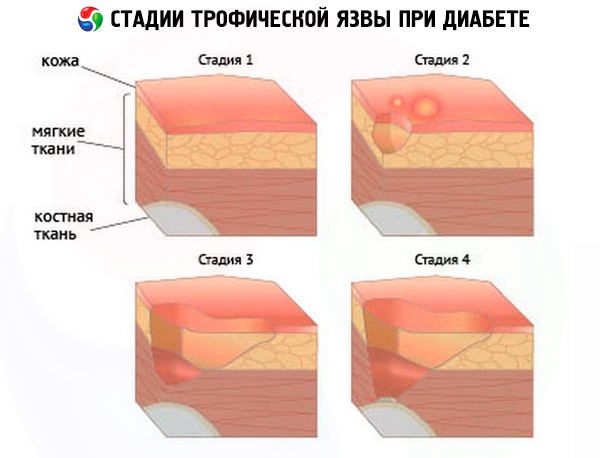
Lékaři určili podmíněnou klasifikaci výskytu vředů - jedná se o druh stadií onemocnění, které se vyznačují samostatným souborem symptomů:
- Předulcerózní stádium, kdy se vředy již začínají tvořit, ale pro pacienta jsou sotva znatelné. První příznaky počátečního stádia mohou být následující:
- snížená citlivost receptorů (zhoršuje se citlivost na bolest a teplotu);
- výskyt sotva znatelné bolesti v oblasti kotníku, stejně jako pocit mírného pálení a/nebo svědění;
- výskyt drobných křečí v oblasti kotníku;
- otok končetin (v různé míře);
- změna barvy kůže, zvýšená pigmentace, zarudnutí nebo namodrání, výskyt cévních vzorů.
- Počáteční klinické stádium – v této fázi pacient již věnuje pozornost prvním příznakům, ale ne vždy považuje za nutné konzultovat lékaře. Právě v této fázi však může léčba vést k nejpozitivnější prognóze. První příznaky druhé fáze jsou následující:
- výskyt drobných kožních defektů, erozí;
- tvorba obtížně se hojících vředů.
- Fáze zjevných klinických příznaků:
- zničení horních vrstev kůže, tvorba krust na vředech;
- vzhled krvavého výtoku, poté hnisavý;
- zvětšení velikosti ulcerózních lézí;
- výskyt dalších lézí, které se liší velikostí a hloubkou poškození.
- Progresivní fáze:
- transformace malých trofických vředů do hnisavého infikovaného ložiska;
- výskyt intoxikace (pozoruje se zvýšení teploty, horečka, bolest hlavy, slabost);
- zhoršující se bolest nohou;
- poškození hlubokých tkání (až do kosti).
- Gangrenózní stádium – doprovázené rozvojem vlhké gangrény části končetiny.
Stejně jako každé zranění je i vřed u diabetu doprovázen bolestí, ale v rané fázi může být tato bolest slabě vyjádřena, dokonce téměř nepostřehnutelná. Jak se proces zhoršuje, příznaky jsou obzvláště patrné v noci: objevuje se pocit svědění, křečí, končetiny se zdají být „naplněné“.
Jak vypadají vředy u diabetu?
Zpočátku se na kůži mohou objevit drobné ranky, škrábance, odřeniny - pokud vzniku vředu u diabetu předchází mechanické poškození. Poté rány začnou krvácet a časem se zvětšovat. Když se rány infikují, vyvine se vnější infekční a zánětlivý proces: výtok se stává hnisavým a tkáně kolem léze otékají a zčervenají.
Ulcerózní léze roste, ale pacient zpočátku necítí bolest – to je důsledek zhoršené inervace v tkáních.
Vřed u diabetu je téměř nemožné léčit konvenčními metodami, což je také typickým příznakem onemocnění.
Formuláře
Různé typy vředů u diabetu vyžadují odlišné přístupy k léčbě. Samozřejmě, jakýkoli trofický vřed u diabetu vzniká v důsledku poškození malé kapilární sítě a nervových vláken, ale každý jednotlivý typ má své vlastní rysy a charakteristiky, které lékař bere v úvahu při určování léčebného režimu. Vředy dolních končetin se tedy dělí na následující typy:
- Kapilární vřed nohy u diabetes mellitus se vyvíjí v důsledku poškození kapilární sítě. Tento typ patologie je diagnostikován nejčastěji.
- Žilní vředy na nohou u diabetu jsou způsobeny poruchou žilního systému. Žilní vředy se zpravidla vyskytují u pacientů, kteří dlouhodobě nevyhledali lékařskou pomoc a diabetes neléčili, nebo jej léčili nesprávně. V takové situaci se vřed zpočátku neobjeví na chodidle nebo prstu, ale postihuje oblast nohy, nebo se stává důsledkem růstu nekrotického procesu.
- Arteriální vředy na nohou u diabetu se tvoří při zablokování arteriálního lumenu, což se často stává při poruchách srážlivosti krve a ateroskleróze. Taková porucha způsobuje rychlou nekrózu tkáně lokalizovanou pod postiženou částí tepny.
- Hnojivý vřed u diabetu je důsledkem mikrobiální infekce malých ran a škrábanců na kůži.
Některé typy vředů se vyskytují častěji u diabetu, zatímco jiné jsou méně časté. Například nejčastěji se diagnostikují vředy na noze a dolní části nohy.
Vředy na patách u diabetu jsou také poměrně časté a v naprosté většině případů vznikají v důsledku dlouhotrvajících prasklin na patách, mozolů nebo po propíchnutí paty tvrdým a ostrým předmětem. Někdy se diabetikovi může vřed vytvořit i po obyčejné třísce.
Vřed na prstu u diabetu se objevuje při nošení nepohodlných bot, při objevení se odřenin, puchýřů atd. Takové léze se poměrně obtížně léčí a často končí operací k odstranění jednoho nebo více prstů.
Žaludeční vřed u diabetes mellitus nepatří do kategorie typických trofických lézí tohoto onemocnění. Spíše se jedná o doprovodnou patologii. Trofické vředy charakteristické pro diabetes se tvoří v oblasti s poruchou inervace - zpravidla na dolních končetinách. Přítomnost žaludečního vředu na pozadí diabetu však vyžaduje obzvláště komplexní léčbu a dodržování vhodné diety.
Vředy na rukou u diabetu, stejně jako na těle nebo hlavě, se tvoří extrémně zřídka. Pouze v ojedinělých případech se může vřed vytvořit po významném traumatickém poranění - například po popálenině, tržné ráně, otevřené zlomenině atd. Vzhledem k fyziologickým vlastnostem je cévní síť dolních končetin náchylnější k patologickým změnám než cévy paží. Proto jsou nohy postiženy jako první. Existují však výjimky a to je třeba vzít v úvahu při diagnostice vředu.
Komplikace a důsledky
Vředy samy o sobě jsou komplikací cukrovky, ale kožní poranění se mohou také zkomplikovat – zejména pokud dojde k sekundárním infekcím.
Mezi důsledky vředů u diabetu patří následující komplikace:
- erysipelas - erysipelas - je mikrobiální kožní infekce, která je doprovázena těžkou intoxikací (poškození tkáně streptokokovými kousky);
- sekundární zánětlivý proces v lymfatických uzlinách, lymfatických cévách – naznačuje šíření infekce;
- sepse (obecná intoxikace na pozadí vývoje gangrény).
Závažnost komplikací závisí na průběhu základní patologie, délce trvání a hloubce trofické poruchy a typu trofické poruchy. Mnoho pacientů musí amputovat část končetiny nebo celou končetinu – k tomu dochází, když je proces onemocnění pokročilý.
V důsledku samoléčby nebo nesprávné léčby vředů u diabetu často vznikají další problémy:
- kožní onemocnění, jako je ekzém nebo dermatitida;
- poškození cévy s následným krvácením;
- rozvoj anaerobní infekce, tetanus;
- poškození kloubů;
- Myiáza je parazitární onemocnění.
Vředy u diabetu vyžadují vážnou pozornost. Každý pacient by si měl být vědom toho, že ignorování doporučení lékaře může vést k katastrofálním následkům, invaliditě a dokonce i smrti.
Diagnostika diabetické vředy
Lékař v první řadě věnuje pozornost stížnostem pacienta. Pokud se u člověka na pozadí cukrovky pravidelně objevuje necitlivost nohou, zvýšená únava, otoky, hyperpigmentace, pak již lze ohledně diagnózy učinit určité závěry.
Povinné je také externí vyšetření pacienta. Kromě charakteristických rysů samotného vředu lze zjistit deformaci chodidla, kotníku, neuroosteoartropatii. Pomocí testů se stanoví kvalita teplotní, hmatové, proprioceptivní, bolestivé a vibrační citlivosti. Kontrolují se šlachové reflexy.
Během vyšetření se pozornost věnuje také barvě kůže, otoku a přítomnosti kloubní patologie. Zvláštní pozornost se věnuje velikosti a umístění vředu, povaze výtoku, jasnosti okrajů a stavu zdravé kůže.
Následující testy jsou povinné:
- obecná analýza a biochemie krve (ukazují na přítomnost zánětu, umožňují posoudit kvalitu funkce srážení krve);
- obecná analýza moči (ukazuje změny ve funkci ledvin);
- Test hladiny glukózy v krvi.
Instrumentální diagnostika zahrnuje radiokontrastní arteriografii, Dopplerovské vyšetření arteriálního oběhu a počítačovou kapilaroskopii.
Diagnostický program často zahrnuje reolymfovazografii, termovizi a impedanční měření.
Diferenciální diagnostika
Diferenciální diagnostika se provádí s kolagenózami, krevními onemocněními a profesionálními intoxikacemi. Následující onemocnění podléhají samostatné diferenciaci:
- obliterující aterosklerózu;
- fagedenický vřed;
- městnavé vředy (důsledek dekompenzace kardiovaskulárního systému);
- tuberkulózní vředy, syfilitické vředy, vředy po lepře, vředy způsobené ozařováním.
Vzácně se u pacientů vyskytují tzv. umělé vředy neboli umělé vředy. Pacient si je způsobuje sám, za účelem simulace – takové vředy zpravidla naznačují psychickou nestabilitu pacienta.
Kdo kontaktovat?
Léčba diabetické vředy
Lokální léčba trofických vředů u diabetu zahrnuje systematické čištění vředu, ošetření kůže v blízkosti rány, pravidelné obvazy. Možnost použití mastí je dohodnuta s ošetřujícím lékařem. Více o metodách léčby vředů u diabetu si přečtěte v tomto článku.
Prevence
Hlavní podmínkou pro prevenci vředů je dodržování doporučení ošetřujícího lékaře. Taková doporučení jsou nutně vyjadřována všem pacientům trpícím cukrovkou.
Vředy se mohou objevit u každého diabetika, pokud nevěnuje náležitou pozornost neustálé kontrole hladiny cukru v krvi. Prevence proto v první řadě spočívá v normalizaci hladiny cukru a provádění udržovací terapie diabetu.
Další stejně důležité tipy pro prevenci vředů:
- Je nutné dbát na pečlivou hygienu nohou, včas a správně si stříhat nehty a předcházet vzniku plísňových infekcí.
- Je důležité si boty co nejčastěji čistit, sušit a větrat – to je důležitá podmínka pro zdravé nohy.
- Při výběru bot a ponožek byste měli věnovat zvláštní pozornost jejich kvalitě a velikosti, abyste se vyhnuli vzniku odřenin, puchýřů a mozolů na nohou.
- Je nutné, pokud možno, vyhnout se přehřátí a nadměrnému ochlazování nohou a také je nepřetěžovat.
- Pravidelně – například každý večer, je vhodné kontrolovat chodidla, prsty na nohou, kotníky. Zvláštní pozornost je třeba věnovat přítomnosti vnějšího poškození, vpichů, třísek. U cukrovky mohou i taková drobná poranění způsobit vznik vředů.
Předpověď
Další výsledek onemocnění závisí na míře, do jaké se zhorší základní patologie - diabetes mellitus - a také na tom, jak vážně bude pacient brát doporučení lékaře. Pokud je pacientovi diagnostikován izolovaný neuropatický typ vředu, lze za předpokladu včasné a adekvátní terapie považovat prognózu za relativně příznivou.
Pokud je diabetes těžký, s narůstajícími cévními poruchami, pak v takové situaci nelze hovořit o optimistické prognóze.
Vředy u diabetu se obtížně léčí. Ale: čím dříve se problému věnujete, tím dříve je předepsána terapie - tím je pravděpodobnější, že se stav pacienta normalizuje.


 [
[