Neuroleptický syndrom
Last reviewed: 26.06.2018

Máme přísné zásady pro získávání informací a odkazujeme pouze na renomované lékařské weby, akademické výzkumné instituce a, pokud je to možné, na lékařsky recenzované studie. Upozorňujeme, že čísla v závorkách ([1], [2] atd.) jsou klikatelné odkazy na tyto studie.
Pokud se domníváte, že některý z našich obsahů je nepřesný, zastaralý nebo jinak sporný, vyberte jej a stiskněte Ctrl + Enter.
Neuroleptický syndrom (NMS) je vzácný, ale život ohrožující stav, jedinečná reakce těla na užívání neuroleptik, která se vyznačuje zvýšením tělesné teploty, svalovou ztuhlostí, změnami duševního stavu a narušením regulace autonomního nervového systému. NMS se nejčastěji rozvíjí krátce po zahájení léčby neuroleptiky nebo po zvýšení dávky užívaných léků.
Epidemiologie
Neuroleptický syndrom se vyskytuje s frekvencí 0,07–2,2 % případů u pacientů užívajících neuroleptika. Je častější u mužů než u žen v poměru 2:1. Průměrný věk pacientů je 40 let.
Pokud již byla zahájena léčba základního onemocnění, bude frekvence neuroleptického syndromu záviset na několika faktorech - zvoleném léku, fyzickém a psychickém stavu pacienta a předchozích poraněních hlavy. První příznaky se objevují na začátku léčby, 15.–21. den. Třetina případů NS je s větší pravděpodobností spojena se zvláštnostmi léčebného režimu – rychlým zvýšením dávky nebo zavedením dalších skupin léků se zesíleným účinkem. Jedním z příkladů je léčba aminazinem a haloperidolem, aby se rychleji dosáhlo antipsychotického účinku. Extrapyramidové změny se mohou také zhoršit v důsledku náhlého vysazení léků – „abstinenční syndrom“.
Neuroleptický syndrom a maligní neuroleptický syndrom se vyvíjejí nejen u pacientů se zdravou psychikou, ale také u těch, kteří mají v anamnéze schizofrenii, afektivní poruchy, schizoafektivní psychózu, stejně jako patologie mozku získané in utero nebo během porodu (toxikóza během těhotenství u matky, nedonošenost, infekce, které matka prodělala v první polovině těhotenství, zapletení a uškrcení pupeční šňůry, porodní poranění, nedonošenost). Tato fakta naznačují, že mozek pacienta již v raném věku utrpěl organické poškození a je zranitelnější.
U pacientů, kteří nemají v anamnéze časné organické poškození mozku, může intolerance na neuroleptika vyvolat narušení rovnováhy vody a elektrolytů a vyčerpání.
Příčiny neuroleptický syndrom
NS označuje skupinu neurologických poruch, které se rozvíjejí v důsledku užívání antipsychotik. NS jsou svým charakterem velmi rozmanité a mohou být akutní i chronické. Na úsvitu vývoje léčebného režimu s aminazinem byly změny v mozku považovány za normální jevy a mnoho lékařů se domnívalo, že se jedná o známku pozitivní dynamiky léčby. Postupem času však hlubší studium tohoto jevu odhalilo řadu velmi závažných a v některých případech i nevratných psychosomatických změn.
Nejkvalitnějších výsledků léčby se však dosahuje po užívání neuroleptik, i když nebereme v úvahu fakt, že třetina případů Parkinsonovy choroby je vyvolána jejich užíváním. NS má negativní dopad na osobnost člověka - stává se asociálním, ztrácí schopnost pracovat, snižuje se kvalita jeho života.
Existují tři fáze projevu poruchy - časná, vleklá a chronická. Podle povahy symptomů se rozlišují následující formy:
- neuroleptický parkinsonismus;
- akutní dystonie;
- akitóza;
- tardivní dyskineze;
- neuroleptický maligní syndrom.
Důvody vzniku neuroleptického syndromu při užívání antipsychotik dosud nebyly plně objasněny. Lékaři navrhli hypotézu, že příčinou poruchy je blokáda dopaminových receptorů, což vede k nerovnováze neurotransmiterů a ukončení komunikace mezi thalamem a subkortikálními strukturami.
Rizikové faktory
Neuroleptický syndrom se může vyvinout nejen v důsledku užívání antipsychotik, ale i z jiných důvodů. Rizikové faktory pro rozvoj neuroleptického syndromu:
Dlouhodobá léčba atypickými antipsychotiky:
- butyrofenony - haloperidol, domperidon, benperidol;
- fenothiaziny – dibenzothiazin, thiodifenylamin, paradibenzothiazin;
- thioxanteny - klopixol, truxal, fluanxol.
Nežádoucí účinky léků při antipsychotické léčbě:
- vysoké počáteční dávky neuroleptik;
- léčba neuroleptiky s vysokým obsahem složek bez jasného dávkování;
- injekce neuroleptik;
- léčba základního duševního onemocnění v případě zjevné extrapyramidové poruchy;
- příliš rychlé zvyšování dávky léků;
- podávání léků nekompatibilních s neuroleptiky.
Zaznamenávání charakteristických znaků v anamnéze:
- předepisování elektrokonvulzivní terapie (ECT) bez stanovení diagnózy a sledování celkového stavu pacienta;
- skutečnost dehydratace;
- skutečnost fyzického vyčerpání (nedostatečná nebo nedostatečná výživa);
- skutečnost psychomotorické agitace;
- katatonie;
- chronický alkoholismus;
- nerovnováha vody a elektrolytů;
- dysfunkce štítné žlázy.
Organické poškození mozkové tkáně:
- traumatické poranění mozku;
- encefalopatie způsobená traumatem;
- demence;
- přetrvávající extrapyramidová porucha.
Patogeneze
Podstatou neurologického onemocnění je slabá nervová vodivost v blízkosti bazálních jader. Patogeneze neuroleptického syndromu spočívá v potlačení dopaminergní neurotransmise, která způsobuje extrapyramidové poruchy a zvýšené svalové napětí. V důsledku toho dochází k uvolňování vápníku a postupnému ničení svalové tkáně. Současně dochází k blokádě vegetativních center v hypotalamu, což vede ke ztrátě kontroly nad produkcí tepla a je příčinou vysoké teploty. Také dopaminová blokáda vegetativních jader vede k hyperkatecholaminemii, hypersympatikotonii a hyperkortizolemii. Tyto změny jsou abnormální a představují přímé ohrožení života.
Léčba neuroleptiky však nemusí vždy způsobit závažné neurologické změny. Důležitou roli hrají i predisponující faktory - léčebný režim a délka trvání, primární a doplňkové léky, kraniocerebrální poranění a fyzický stav pacienta.
Antipsychotika jsou velmi silné léky a při dlouhodobém užívání, samoléčbě nebo při zvyšování předepsaných dávek mohou vést k závažným psychosomatickým změnám, postižení a asocializaci. Proto by měly být užívány s opatrností a pacientovi by měla být poskytnuta potřebná pomoc a podpora.
Symptomy neuroleptický syndrom
Neuroleptický syndrom je založen na souboru symptomů, které, pokud jsou zaznamenány v rané fázi, mohou pomoci v budoucnu předejít závažným duševním poruchám. Klíčové příznaky neuroleptického syndromu:
- zhoršující se svalová slabost a vysoká teplota. Může se projevit jako mírná svalová hypertonie a může dosáhnout bodu neschopnosti pohybu (příznak „olověné trubice“).
- výskyt symptomů ze skupiny extrapyramidových poruch - výskyt chorey, dysartrie, bradykineze, neschopnost polykat v důsledku křeče žvýkacích svalů, nekontrolované pohyby očí, „bloudivý pohled“, hyperexpresivní mimika, zvýšené reflexy, třes rukou, nohou, hlavy, neschopnost udržet rovnováhu, ztráta prostoru, potíže s chůzí.
- vysoká teplota, až 41-41 stupňů, vyžadující neodkladný lékařský zásah.
- somatické odchylky - výskyt tachykardie, skoky krevního tlaku, bledá kůže a hyperhidróza, slinění, enuréza.
- nerovnováha vody a elektrolytů, vyčerpání - zapadlé oči, suché sliznice, ochablá kůže, povlak na jazyku.
- duševní poruchy - úzkost, delirium, výskyt katatonie, zamlžení vědomí.
První známky
NS zpravidla nezačíná náhle, proto první příznaky neuroleptického syndromu pomohou včas rozpoznat nástup onemocnění, kdy jej lze velmi rychle a bez poškození zdraví zastavit.
Bradykineze - obtíže s pohybem se stávají znatelnými, jsou pomalé, otáčení je obtížné. Pohyby se vyskytují v neúplném objemu, stupňovitě - příznak "ozubené kolo", pacient nemůže udržet rovnováhu, pohyb je obtížný, třes se šíří do hlavy, paží, nohou, výraz obličeje je spíše maskový, řeč je pomalá nebo chybí, zvýšené slinění. Znatelnější jsou psychické změny osobnosti - deprese, absence společenstvenosti, špatná nálada, inhibice myšlení.
Tento syndrom se rozvíjí v prvním týdnu léčby a je častější u starších lidí.
Parkinsonismus je obzvláště výrazný při léčbě slabě se vázajícími neuroleptiky (haloperidol, flufenazin, triftazin). Parkinsonismus je extrémně vzácný při léčbě atypickými antipsychotiky.
Parkinsonismus vyvolaný léky je krátkodobý a po ukončení léčby odezní, ale vyskytly se sporadické případy, kdy jsou příznaky nevratné a přetrvávají po celý život.
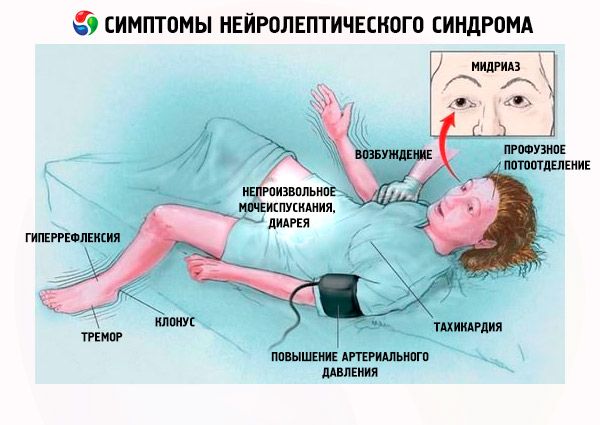
První klinické příznaky neuroleptického syndromu jsou tedy následující:
- Svalová ztuhlost.
- Hypertermie (teplota > 38 °C).
- Pocení.
- Slinění.
- Bledost kůže.
- Dysfagie.
- Dušnost.
- Tachypnoe, respirační tíseň (ve 31 % případů).
- Tachykardie.
- Zvýšený nebo labilní krevní tlak.
- Hypoxémie.
- Tremor.
- Inkontinence moči a stolice.
- Porucha chůze.
- Psychomotorická agitace.
- Delirium, letargie, stupor, kóma.
 [ 25 ]
[ 25 ]
Etapy
Přesné příčiny extrapyramidových poruch nebyly identifikovány, ale většina specialistů v oblasti psychiatrie a neurologie se drží hypotézy blokády dopaminových receptorů s následnou destrukcí spojení mezi thalamem a subkortikální zónou. Poruchy mohou být vyvolány užíváním jakýchkoli neuroleptik, ale nejvýraznější jsou po terapii typickými antipsychotiky.
Rozlišují se následující stadia neuroleptického syndromu:
- Vznik neuroleptického parkinsonismu. Pohyby se stávají přerušovanými, člověk je neaktivní, obličejové svaly jsou nehybné, objevuje se slinění a pocení, je obtížné se soustředit, snižuje se schopnost zapamatovat si a asimilovat informace, ztrácí se zájem o okolní svět.
- Akutní dystonie. Vyskytuje se buď na začátku lékové terapie, nebo po zvýšení dávky hlavního léku. Objevují se mimovolní svalové křeče, které způsobují nepohodlí a v závažných případech vedou k vykloubení kloubů.
- Časné nebo pozdní formy akatizie. Zvýšená motorika, potřeba pohybu, akcí. Osoba pociťuje úzkost, obavy, neustále se dotýká nebo tahá za oblečení. Stav je často zhoršován depresí, která komplikuje průběh počátečního onemocnění a může vést i k sebevraždě.
- Stav tardivní dyskineze. Vyvíjí se po dlouhé době od zahájení léčby, vyskytuje se převážně ve stáří. Charakterizují ho svalové křeče, poruchy chůze, problémy se socializací, poruchy řeči.
- Vznik maligního neuroleptického syndromu. MNS tvoří čtvrtinu všech případů komplikací po léčbě neuroleptiky. Nebezpečí spočívá v tom, že ani při urgentní hospitalizaci a intenzivní terapii není zaručen příznivý výsledek a změny osobnosti jsou již nevratné.
Formuláře
V závislosti na rychlosti vývoje je obvyklé rozlišovat akutní, vleklou a chronickou neuroleptickou poruchu. V akutní formě, která se rozvíjí v raných fázích léčby, nejsou pozorovány žádné závažné nevratné změny. K normalizaci stavu stačí zrušit nebo snížit dávku neuroleptik.
Při dlouhodobé léčbě antipsychotiky je pozorován vleklý průběh, ale tento stav je závažnější a v závislosti na závažnosti lézí může být nutná léčba pod dohledem nemocničního pacienta. Příznaky vymizí během několika měsíců po vysazení léku.
Chronická forma se vyskytuje na pozadí poměrně dlouhodobého užívání neuroleptik; všechny změny jsou již nevratné a nejsou korigovány v závislosti na taktice léčby drogovou závislostí.
Příznaky, které spojují typy neuroleptického syndromu:
- Letargie, malátnost, špatná orientace v prostoru, problémy s pohybem, svalové křeče a třes.
- Apatie, depresivní nálada, asociálnost.
- V případě maligní progrese – úplná nehybnost, absence kontaktu, hypertermie.
NS je velmi závažný stav, který vyžaduje nejen kompetentní a včasnou léčbu, ale také péči o pacienta, aby se zabránilo vzniku sekundární infekce, proleženin, zápalu plic a úrazu.
Maligní neuroleptický syndrom
V důsledku prodloužené neuroleptické terapie se rozvíjí taková život ohrožující komplikace, jako je maligní neuroleptický syndrom. Může se však vyvinout i po užívání jiných léků, které blokují dopaminové receptory. MNS tvoří čtvrtinu všech případů komplikací po léčbě neuroleptiky. Nebezpečí spočívá v tom, že ani při urgentní hospitalizaci a intenzivní terapii není zaručen příznivý výsledek a změny osobnosti jsou již nevratné.
Je důležité odlišit maligní neuroleptický syndrom od jiných onemocnění, aby bylo možné poskytnout pomoc v rané fázi. Klinický obraz je nejvíce podobný:
- serotoninový syndrom;
- smrtelná katatonie;
- infekční onemocnění - encefalitida, tetanus, meningitida, vzteklina, sepse;
- epileptiformní stav;
- abstinenční příznaky (alkohol, barbituráty, sedativa);
- ischemická mrtvice;
- maligní forma hypertermie;
- úpal, přehřátí;
- otrava léky (amfetamin, salicyláty, soli těžkých kovů, organofosfátové sloučeniny, anticholinergika, strychnin, lithium);
- autoimunitní poruchy;
- Nádory CNS.
Extrapyramidový neuroleptický syndrom
Léčba neuroleptiky ve velké většině případů vede k motorickým, autonomním a psychickým poruchám. Extrapyramidový neuroleptický syndrom je soubor symptomů naznačujících poškození pyramidálních struktur mozku. Do této kategorie patří případy parkinsonismu, dystonie, třesu rukou, hlavy, chorey, akatizie, myoklonických záchvatů. Motorické poruchy způsobené užíváním antipsychotik se dělí na:
- Parkinsonismus. Charakteristický je mírným průběhem, zrcadlovitými lézemi, vysokými hladinami prolaktinu, pomalostí pohybu, inhibicí, ztrátou rovnováhy, toulavým pohledem, slabostí a omezeným rozsahem pohybu.
- Akutní dystonie.
- Akutní akatizie. Charakterizována úzkostí, neustálou potřebou pohybu, opakovanými pohyby, depresí, asociálností.
- Tardivní dyskineze.
Extrapyramidový neuroleptický syndrom může být vyvolán užíváním jiných léků (antagonisté vápníkových kanálů, antidepresiva, cholinomimetika, lithiové přípravky, antikonvulziva). Extrapyramidové poruchy vyžadují specializovanou lékařskou péči v nemocničním prostředí; bez vhodné léčby existuje vysoké riziko úmrtí.
 [ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ]
[ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ]
Syndrom neuroleptického deficitu
Léčba typickými neuroleptiky vede k neuroleptickému defektu, který není po jejich vysazení vždy reverzibilní. Syndrom neuroleptického deficitu je charakterizován afektivní poruchou, potlačením kognitivních a sociálních funkcí. Příznaky jsou do značné míry podobné rozvoji schizofrenie a dělí se na primární a sekundární. Primární přímo souvisí s onemocněním, zatímco sekundární souvisí s vedlejším neuroleptickým účinkem a lze jej korigovat medikamentózně.
Syndrom neuroleptického deficitu má následující příznaky:
- Snížená vůle, malátnost, neiniciativní stav, nedostatek emocionální reakce na události. Zájem o život se snižuje, chybí motivace, obvyklé zájmy nevyvolávají žádnou reakci, člověk omezuje okruh komunikace a uzavírá se do sebe.
- Zpomalení motorické a duševní aktivity, snížená rychlost myšlení, neschopnost soustředit se na úkol, snížená paměť, pocit „prázdnoty“ v hlavě a v důsledku toho snížená inteligence.
- Odstoupení od společnosti, odcizení, depresivní stav doprovázený poruchami spánku, úzkostí, podrážděností a hněvem, akatizií. V praxi existují případy, kdy neuroleptický syndrom bez řádné léčby a péče v kombinaci s depresí vedl člověka k sebevraždě.
Akutní neuroleptický syndrom
V závislosti na délce trvání onemocnění je obvyklé rozlišovat akutní, vleklé a chronické varianty průběhu neuroleptického syndromu. Akutní neuroleptický syndrom je časná forma onemocnění, která se rozvíjí v prvních dnech léčby základního onemocnění. V této fázi vede náhlé vysazení léku k návratu k původnímu stavu.
Průběh onemocnění je doprovázen řadou symptomů, které nelze seskupit jako jedinečné, což výrazně zpomaluje diferenciální diagnostiku. Mezi běžné příznaky patří zpomalení pohybu, zamlžení vědomí, zhoršené myšlení, obtíže s pohybem („ozubené kolo“), zhoršená koordinace, třes rukou a hlavy (parkinsonismus). Pacient je nekomunikativní, neprojevuje emoce, je uzavřený, mimika je nevýrazná. Charakteristickým rysem je hyperkineze (obsedantní, cyklicky se opakující pohyby, které nelze zastavit silou vůle, pouze po podání sedativ).
Pokud budete v užívání léků pokračovat, může se to změnit v nejzávažnější formu - maligní neuroleptický syndrom. Kromě výše zmíněných neuropsychiatrických symptomů se objevují i somatické změny - vysoká teplota (41-42 stupňů), úplná nehybnost. Pokud se v této fázi nezačne intenzivní terapie, je pravděpodobnost úmrtí vysoká.
Komplikace a důsledky
Jakýkoli lék má kromě pozitivního účinku i další vliv na tělo. To platí zejména pro neuroleptika. Pokud se užívají po dlouhou dobu nebo se dávka prudce zvýší, vyvíjejí se následující následky a komplikace neuroleptického syndromu:
- Všechny pohyby jsou zrychlené, člověk se potřebuje neustále pohybovat, chodit a velmi rychle. Potlačit motorickou aktivitu člověka je možné pouze pomocí sedativ.
- Dalším charakteristickým rysem je neustálý pohyb očí - pohled je prchavý, dlouho se na nic nefixuje, je zde výrazná mimická hra, člověk často vyplazuje jazyk. Spolu s tím je zaznamenán výskyt hyperlordózy.
- Jsou postiženy obličejové svaly, což vede ke změně obvyklých rysů obličeje, tento stav může zůstat fixní.
- Spolu s fyzickými změnami je léčba neuroleptiky doprovázena depresivními stavy.
- Gastrointestinální poruchy - pomalé slinění, tíha v epigastriu, pocit "prasknutí" v oblasti jater.
Při náhlém vysazení neuroleptik se objevuje agrese, bolest celého těla, bolesti, poruchy spánku, depresivní stavy - pacient je plačtivý, neklidný. Nejnebezpečnější při náhlém vysazení léku je, že může dojít k relapsu základního onemocnění, které bylo s pomocí těchto léků potlačeno. V této situaci je třeba kontaktovat svého lékaře s problémem, aby mohl snížit optimální dávku léku. To připraví tělo na dokončení kúry a nezpůsobí to velkou škodu na psychosomatické úrovni.
Mezi další možné komplikace neuroleptického syndromu patří:
- Akutní nekróza kosterního svalstva.
- Selhání ledvin.
- Srdeční arytmie a infarkt myokardu.
- Aspirační pneumonie.
- Respirační selhání.
- Plicní embolie a hluboká žilní trombóza.
- Selhání jater.
- DIC syndrom.
- Recidiva psychiatrického onemocnění po vysazení neuroleptik.
Diferenciální diagnostika
Rozpoznat neuroleptický syndrom v rané fázi může být poměrně obtížné, a to především proto, že jeho příznaky jsou připisovány základnímu onemocnění. Nebezpečné je také přehlédnout první příznaky, protože pozdní diferenciální diagnóza neuroleptického syndromu vede k jeho malignitě, která zhoršuje psychosomatický stav pacienta a může být nevratná.
Diagnostika a diferenciace tohoto onemocnění je obtížná vzhledem k široké škále podobných stavů. Během vyšetření je nutné vyloučit:
- benigní neuroleptický extrapyramidový syndrom (probíhá bez zvýšení teploty);
- ztráta jasnosti vědomí, procesy rhabdomyolýzy);
- katatonický stav (je nutné objasnit data při sběru anamnézy);
- meningitida;
- encefalitida;
- krvácení v subkortexu mozku (potvrzeno po lumbální punkci);
- úpal (kůže je suchá a svaly jsou ve srovnání s nervovým systémem hypotonické);
- vyloučit možnost maligní hypertermie (anamnéza může zahrnovat úlevu od bolesti pomocí halogenovaného anestetika, injekce sukcinylcholinu);
- nekonvulzivní epilepsie;
- horečky infekční etiologie;
- serotoninový syndrom (anamnéza užívání antidepresiv, průjem, nevolnost, ale bez významné svalové atrofie);
- otrava (amfetaminy, kokain, alkohol, barbituráty).
Kdo kontaktovat?
Léčba neuroleptický syndrom
Lékařská taktika v případě neuroleptického syndromu u pacientů vyžaduje co nejrychlejší vysazení hlavního neuroleptika s následným postupným obnovením všech funkcí. Léčba neuroleptického syndromu se provádí následovně:
- Podávání neuroleptik nebo jiných léků, které způsobily poruchy (lithium, antidepresiva, setrony), se ukončí.
- Ukončení podávání léků, které zhoršují projevy rabdomyolýzy.
- Odstranění zbytků léků, detoxikace – výplach žaludku, výplach střev, podání enterosorbentu, podání diuretik a v případě potřeby čištění plazmy.
- Předepisuje se dantrolen - lék, který blokuje uvolňování vápníku ze svalových buněk, eliminuje svalové napětí, normalizuje teplotu a blokuje růst rabdomyolýzy.
- Provádění elektrokonvulzivní terapie.
- Zavedení antagonistů dopaminu a léků, které ho korigují - amantadin, bromokriptin. Je nutné předepsat cyklodol, mydocalm, baklofen. Pro snížení svalového tonusu.
- K uvolnění dopaminu – dexamethason, methylprednisolon.
- Obnovení rovnováhy vody a elektrolytů. Monitorování hladiny elektrolytů, cukru, preventivní opatření týkající se funkce ledvin.
- Prevence vzniku žaludečních vředů – podávání ranitidinu, omeprazolu.
- Prevence krevních sraženin.
- Normalizace tělesné teploty, antiperitoneální aplikace, lytická směs, chlad na velké tepny.
- Neustálá péče o pacienta – prevence proleženin a zápalu plic.
Deliriózní stav po užití cyklodolu a bomokriptinu představuje minimální nebezpečí a lze jej snadno blokovat sedativy, ale hypertermie, svalové křeče a nehybnost představují přímou hrozbu pro život.
Pohotovostní péče při neuroleptickém syndromu
Neuroleptický syndrom lze nazvat negativním důsledkem léčby antipsychotiky. Pohotovostní péče při neuroleptickém syndromu je zaměřena na odstranění život ohrožujících symptomů. Symptomy se projevují ve třech oblastech:
- Vegetativní. Výskyt tachykardie, snížený krevní tlak, pocení, slinění, močová inkontinence, bledá kůže, fotosenzitivita, letargie a celková slabost.
- Neurologické. Zvýšený tonus hladkých svalů, snížená flexibilita končetin jako „ozubené kolo“, křeče, třes paží, nohou, hlavy, hypermobilita. Svaly obličejové lebky a mimika jsou nehybné („maskovité“), výskyt Kulenkampffova-Taranovova syndromu (křeče polykacích svalů spojené s potřebou vyplazovat jazyk).
- Duševní. Výskyt úzkosti, vnitřní neklid, hypermobilita, dotěrnost, problémy se spánkem.
Nejnebezpečnějším stavem během léčby neuroleptiky je maligní neuroleptický syndrom. Je charakterizován kritickou hypertermií, vegetativními poruchami a rozvojem toxické dermatitidy.
Pohotovostní péče o neuroleptický syndrom zahrnuje následující:
- Úplné vysazení neuroleptik a hospitalizace na jednotce intenzivní péče.
- Podávání antipyretických léků.
- Boj proti dehydrataci a nerovnováze vody a elektrolytů.
- Amantadin intravenózně, po stabilizaci stavu - perorálně.
- Benzodiazepiny intravenózně.
- Zlepšení mikrocirkulace krve.
- V případě dýchacích potíží – umělá plicní ventilace.
- Sondování žaludku nosní dutinou – pro zjištění výživy a hydratace.
- Heparin pro zlepšení tekutosti krve.
- Preventivní opatření k prevenci sekundární infekce.
- V případě potřeby lze provést elektrokonvulzivní terapii.
 [ 60 ], [ 61 ], [ 62 ], [ 63 ]
[ 60 ], [ 61 ], [ 62 ], [ 63 ]
Léčba drogové závislosti
Extrapyramidové poruchy, stejně jako jiné psychosomatické poruchy, vyžadují urgentní lékovou korekci. Léky na neuroleptický syndrom se předepisují v závislosti na formě a stádiu, takže dávkování základních léků může lékař upravit.
V případě dyskineze se k úlevě od stavu předepisuje akineton v dávce 5 mg, pokud není k dispozici - aminazin, 25-50 mg injekčně + 2% roztok kofeinu pod kůži. Akineton nelze předepisovat s levodopou - to zhoršuje dyskinetickou poruchu, při užívání s alkoholem je potlačena činnost centrálního nervového systému. Aminazin nelze předepisovat při cirhóze, hepatitidě, myxedému, selhání ledvin, srdečních vadách, tromboembolii, revmatismu, artritidě, stejně jako při intoxikaci alkoholem, barbituráty a drogami.
V případě extrapyramidového syndromu v akutním stádiu se podávají antiparkinsonika - cyklodol od 6 do 12 mg, akineton, injekce treblexu (podávat pouze v kombinaci s fluspirilenem v jedné injekci) k úlevě od svalových křečí a normalizaci motorické aktivity. Cyklodol by měl být předepisován pod stálým dohledem lékaře, protože ve vysokých dávkách může vyvolat delirium a zvracení.
Spolu s léčbou léky se dosahuje pozitivní dynamiky prováděním plazmatické purifikace, která během 2-3 procedur zcela eliminuje extrapyramidové poruchy, oslabuje projevy akineze, svalové hypertonicity, tremoru a hyperkineze. Depresivní stavy, melancholie odeznívají a emoční stav se normalizuje.
Prevence
Užívání neuroleptik by mělo probíhat pod dohledem ošetřujícího lékaře, s přísným dodržováním dávek a doby podávání. Prevence neuroleptického syndromu spočívá ve sledování fyzického a psychického stavu pacienta a sledování jeho životních funkcí.
Pokud duševní porucha, pro kterou byla neuroleptika předepsána, vyžaduje pokračování léčby i po vzniku neuroleptického syndromu v jakékoli formě, lze opakovaný průběh obnovit až po odstranění příznaků NMS.
Opakovaná kúra neuroleptik se navíc provádí pouze pod klinickým dohledem v nemocničním prostředí. To je životně důležité, protože pomáhá předcházet relapsu neuroleptického syndromu a vyhnout se život ohrožujícím komplikacím.
Neuroleptika jsou velmi silnou skupinou léků; nekontrolované užívání a samoléčba mohou vést nejen k potlačení mozkových funkcí, ztrátě jasnosti vědomí a sociální izolaci, ale také k úmrtí.
Předpověď
Dlouhodobé užívání neuroleptik často způsobuje komplikace v budoucnu. Prognózu neuroleptického syndromu dále komplikuje skutečnost, že ve většině případů se vyvíjí sekundární forma onemocnění, která se vyznačuje těžkým průběhem a převahou neurologických poruch. To vede k malignímu průběhu onemocnění a může vést k úmrtí.
Mezi patologií vyvíjejících se na podkladě sekundárního a maligního neuroleptického syndromu byly zaznamenány případy rabdomyolýzy (vyčerpání svalových vláken a atrofie tkání) a funkčních respiračních poruch - případy plicní embolie, aspirační pneumonie, plicního edému, syndromu respirační tísně. Postižen je také trávicí systém (rozvoj selhání jater), kardiovaskulární systém (porucha rytmu, elektrické vodivosti srdce až po jeho zástavu), multifokální infekce těla (otrava krve, infekční onemocnění urogenitálního systému), poškození nervového systému - rozvoj mozkové insuficience.
Bez řádné léčby se primární fakt NS vyvine do závažnější formy průběhu, ale i při správné léčbě nejsou vyloučeny relapsy. Proto onemocnění vyžaduje přísné dodržování lékařských předpisů a dodatečnou péči o osobu.
V současné době se úmrtnost na neuroleptický syndrom odhaduje na 5–11,6 %. Úmrtnost je způsobena jednou nebo více komplikacemi (např. respirační selhání, kardiovaskulární kolaps, selhání ledvin, arytmie, tromboembolie, diseminovaná intravaskulární koagulace). Selhání ledvin je příčinou úmrtí v 50 % případů.
 [ 70 ]
[ 70 ]
