Lékařský expert článku
Nové publikace
Léčba astrocytomu mozku a míchy
Naposledy posuzováno: 04.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
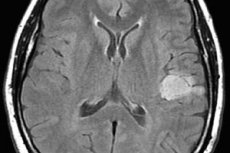
Astrocytom mozku je souhrnný název pro několik variant nádorového procesu gliové tkáně, které se liší agresivitou růstu, pravděpodobností degenerace do maligního nádoru a prognózou léčby. Je zřejmé, že nemůžeme hovořit o obecném léčebném plánu. Zároveň se liší nejen přístupy k léčbě různých typů astrocytomů, ale i terapeutické schémata pro každého jednotlivého pacienta.
Existují oficiální speciálně vyvinuté protokoly pro diagnostiku a léčbu astrocytomu jako jednoho z gliových nádorů, stejně jako doporučené léčebné režimy pro jednotlivé typy nádorů s přihlédnutím ke stupni jejich malignity. V zahraničí medicína pracuje podle běžného, osvědčeného protokolu pro léčbu benigních i maligních nádorů, který dává dobré výsledky. V naší zemi se taková jednota nedodržuje. Léčebné protokoly často sestavují ošetřující lékaři s důrazem na vlastní zkušenosti, ačkoli ve skutečnosti by je měli vypracovávat specialisté, aby pomohli praktikujícímu lékaři.
Na Ukrajině je zavádění léčebných protokolů, které seznamují lékaře s účinnými metodami diagnostiky a léčby konkrétního onemocnění (v tomto případě astrocytomu) a umožňují pacientům kontrolovat opodstatněnost lékařských postupů, stále ve fázi vývoje. Mezinárodní metody používá jen málo specialistů a ty domácí jsou často sestavovány nesprávnými lidmi a odpovídají na nesprávné otázky (do popředí kladou náklady na léčbu, což nepomáhá zachránit život pacienta, zatímco stávajícím metodám není věnována potřebná pozornost).
Je zřejmé, že ani ty nejvědečtější protokoly nabízející léčebné metody s prokázanou účinností nejsou dogma. Medicína se nezastaví a vyvíjí stále nové a nové metody, které umožňují zachránit pacienta a co nejvíce prodloužit jeho život, proto by stávající protokoly, které jsou v podstatě dokumentovanými klinickými doporučeními, měly být pravidelně upravovány, aby se optimalizovala práce lékaře.
Léčba s neprokázanou účinností, založená na znalostech a zkušenostech konkrétního lékaře, je jedním z důvodů špatné prognózy onemocnění. V onkologii je čas klíčový a lékař nemá právo na chybu, na testování různých léčebných metod na pacientovi. Léčebné protokoly pro nádory různých malignit jsou navrženy tak, aby lékaři usnadnily práci a co nejvíce ji zefektivnily. Nikdo nezakazuje používat nové metody s neprokázanou účinností se souhlasem pacienta nebo jeho příbuzných, ale musí se tak stát v rámci léčebného protokolu jako pomocné postupy.
Vzhledem k tomu, že léčba nádorových onemocnění zahrnuje různé druhy péče o pacienta, je léčebný protokol pro tyto pacienty založen na příslušných protokolech (například protokolech pro poskytování paliativní péče při syndromu bolesti a krvácení u terminálně nemocných pacientů), které se používají nejen v praxi onkologických nemocnic.
Dnešní protokoly léčby astrocytomu zahrnují použití standardních metod, jako je chirurgický zákrok, chemoterapie a radioterapie, která nemá nic společného s léčbou rádiovými vlnami a v podstatě se jedná o ovlivnění léze ionizujícím zářením (radioterapií). Podívejme se na tyto metody podrobněji.
Chirurgická léčba astrocytomů
Pokud se při léčbě většiny somatických onemocnění, kde je nutný chirurgický zákrok, chirurgický zákrok považuje za extrémní opatření, pak se v případě nádorového procesu upřednostňuje především. Faktem je, že klasická chirurgie mezi metodami léčby nádorů je pro člověka považována za nejbezpečnější, protože její důsledky nelze srovnávat s důsledky chemoterapie a ozařování. Je pravda, že není vždy možné nádor chirurgicky odstranit, takže rozhodnutí o provedení operace se činí s ohledem na takový pojem, jako je „operabilita“.
Potřeba chirurgického zákroku u astrocytomu mozku je dána samotnou skutečností přítomnosti mozkového nádoru, protože s růstem novotvaru (jakéhokoli stupně malignity) se zvyšuje hmotnostní efekt (jeho důsledky jsou komprese mozkových cév, deformace a posunutí jeho struktur). Při určování možného rozsahu chirurgického zákroku se bere v úvahu věk pacienta, celkový stav (stav pacienta podle Karnovského a Glasgowské stupnice), přítomnost souběžných onemocnění, umístění nádoru a jeho chirurgická dostupnost. Úkolem chirurga je odstranit co nejvíce složek nádoru, minimalizovat riziko funkčních komplikací a úmrtí, obnovit odtok tekutin (cirkulaci mozkomíšního moku) a objasnit morfologickou diagnózu. Operace by měla být provedena tak, aby nesnížila kvalitu života pacienta, ale pomohla mu žít víceméně plnohodnotný život.
Volba chirurgické taktiky je založena na následujících bodech:
- umístění a chirurgická dostupnost nádoru, možnost jeho úplného odstranění,
- věk, stav pacienta podle Karnovského, existující doprovodná onemocnění,
- možnost zmírnění následků hromadného efektu pomocí zvolené operace,
- interval mezi operacemi v případě recidivujícího nádoru.
Možnosti chirurgické léčby mozkových nádorů zahrnují otevřenou a stereotaktickou biopsii, úplnou nebo částečnou resekci nádoru. Odstranění astrocytomu mozku má různé cíle. Na jedné straně je to příležitost ke snížení nitrolebního tlaku a intenzity neurologických symptomů maximálním zmenšením objemu nádoru. Na druhé straně je to nejlepší možnost odběru potřebného množství biomateriálu k histologickému vyšetření, aby se přesně určil stupeň malignity nádoru. Taktika další léčby závisí na tomto faktoru.
Pokud není možné odstranit celý novotvar (úplné odstranění astrocytomu znamená odstranění nádoru v rámci viditelné zdravé tkáně, ale ne méně než 90 % nádorových buněk), používá se parciální resekce. Ta by měla pomoci zmírnit příznaky intrakraniální hypertenze a také poskytnout materiál pro úplnější studium nádoru. Podle výzkumu je očekávaná délka života pacientů po totální resekci nádoru vyšší než u pacientů se subtotální resekcí [ 1 ].
Odstranění nádoru se obvykle provádí pomocí kraniotomie, kdy se v měkkých a kostěných obalech hlavy vytvoří otvor, kterým se nádor chirurgicky odstraní za použití mikrochirurgického vybavení, ale i navigační a kontrolní optiky. Po operaci se mozkové pleny hermeticky uzavřou implantátem. Tímto způsobem se provádí i otevřená biopsie.
Při stereotaktické biopsii se materiál k vyšetření odebírá speciální jehlou. Minimálně invazivní operace se provádí pomocí stereotaktického rámu a navigačního systému (tomografu). Biomateriál se odebírá speciální jehlou bez provedení kraniotomie. [ 2 ] Tato metoda se používá v určitých případech:
- pokud je diferenciální diagnostika obtížná (není možné odlišit nádor od zánětlivých a degenerativních ložisek, metastáz jiného nádoru atd.),
- pokud není možné nádor chirurgicky odstranit (například existují kontraindikace k operaci) nebo je takové odstranění považováno za nevhodné.
Pro vysoce přesnou diagnózu by materiálem pro histologické vyšetření měla být oblast tkáně, která intenzivně akumuluje kontrastní látku.
U starších pacientů nebo pacientů se závažnými somatickými onemocněními může i použití minimálně invazivních diagnostických metod vyvolávat obavy. V tomto případě je léčebná taktika založena na klinických příznacích a datech tomografie.
Po odstranění astrocytomu mozku je jeho histologické vyšetření povinné k určení typu nádoru a stupně jeho malignity. To je nezbytné pro objasnění diagnózy a může ovlivnit taktiku léčby pacienta, protože pravděpodobnost chybné diagnózy přetrvává i po stereotaktické a někdy i otevřené biopsii, kdy je k vyšetření odebrána nevýznamná část nádorových buněk. [ 3 ] Degenerace nádoru je postupný proces, proto ne všechny jeho buňky v počátečním stádiu malignity mohou být atypické.
Konečná a spolehlivá diagnóza je stanovena na základě závěru o povaze nádoru 3 patomorfology. Pokud je u dítěte mladšího 5 let zjištěn maligní nádor, je dodatečně předepsáno genetické vyšetření (imunohistochemická metoda se používá ke studiu delece genu INI, což může vést ke změně vlastností buněk a jejich nekontrolovanému dělení).
Imunohistochemická analýza nádoru s protilátkou IDH1 se provádí také v případě glioblastomu. To umožňuje predikci léčby této agresivní formy rakoviny, která způsobuje smrt mozkových buněk do 1 roku (a pouze pokud je léčba provedena).
Histologické vyšetření nádorových tkání umožňuje stanovit nezvratnou diagnózu pouze tehdy, je-li k dispozici dostatečné množství biomateriálu. Pokud je ho málo, nejsou v něm nalezeny žádné známky malignity a index fokální proliferativní aktivity (marker Ki-67) není vyšší než 8 %, diagnóza může znít dvojace – „astrocytom WHO stupně 2 s tendencí k stupni 3“, kde WHO je mezinárodní zkratka Světové zdravotnické organizace. [ 4 ] Provádí se také imunohistochemická analýza proteinů rodiny Bcl-2, Bcl-X, Mcl-1 [ 5 ]. Byla prokázána korelace ATRX, IDH1 a p53 u glioblastomu s přežitím pacientů. [ 6 ]
Pokud mluvíme o maligním astrocytomu bez nekrotických ložisek, s nedostatečným bioptickým materiálem, lze stanovit diagnózu „maligní astrocytom WHO stupně 3-4“. Tato formulace opět potvrzuje skutečnost, že astrocytomy jsou predisponovány k progresi a degeneraci do maligního nádoru, proto je i novotvary 1.-2. stupně malignity lépe léčit, aniž bychom čekali na změnu jejich vlastností a chování.
Moderní technologie (radiochirurgie)
Malé nádory v raných stádiích onemocnění lze v případě potřeby odstranit minimálně invazivními technikami. Patří mezi ně stereotaktická radiochirurgie, která odstraňuje benigní i maligní nádory bez řezu tkání, a kraniotomie s využitím ionizujícího záření.
Neurochirurgové a neuroonkologové dnes používají dva účinné systémy: kybernetický nůž založený na fotonovém ozáření a gama nůž využívající gama záření. Ten druhý se používá pouze pro intrakraniální operace. Kybernetický nůž lze použít k odstranění nádorů různých lokalizací bez rigidní traumatické fixace (při použití gama nože je hlava pacienta fixována kovovým rámem přišroubovaným do lebky, pro kybernetický nůž postačuje termoplastická maska), bolesti a použití anestezie. [ 7 ], [ 8 ], [ 9 ], [ 10 ]
Astrocytom mozku se může nacházet jak v hlavě, tak v míše. Pomocí kybernetického nože je možné tyto nádory odstranit bez traumatického zásahu do páteře.
Při odstraňování astrocytomů mozku jsou hlavní požadavky:
- ověření nádoru, tj. posouzení morfologické povahy novotvaru, objasnění diagnózy biopsií,
- velikost nádoru nepřesahuje 3 cm v průměru,
- absence závažných srdečních a cévních onemocnění (vyžaduje se EKG),
- Karnofského status pacienta není nižší než 60 %,
- souhlas pacienta s použitím radioterapie (ta se používá v radiochirurgických systémech).
Je zřejmé, že léčit pokročilé onemocnění touto metodou je nevhodné. Nemá smysl lokálně ozařovat obrovský nádor bez jeho chirurgického odstranění, protože neexistuje jistota, že všechny patologické buňky odumírají. Účinnost radiochirurgie při léčbě difúzních nádorů s rozmazanou lokalizací je také sporná, protože ionizující záření způsobuje smrt nejen rakovinných, ale i zdravých mozkových buněk, což při velkém nádoru může člověka v každém slova smyslu znevýhodnit.
Nevýhodou radiochirurgie je nemožnost ověření nádoru po jeho odstranění, protože neexistuje biologický materiál pro histologické vyšetření.
Radioterapie pro astrocytomy
Využití radiochirurgických technologií k léčbě benigních a vysoce diferencovaných maligních astrocytomů v rané fázi jejich vývoje dává komplexní odpověď na otázku, zda se astrocytomy ozařují. Radioterapie nejen zpomaluje růst nádoru, ale také způsobuje smrt rakovinných buněk.
Radiologická terapie se obvykle používá v případech maligních novotvarů; benigní nádory lze chirurgicky odstranit. Zákeřnost gliových nádorů sestávajících z astrocytů však spočívá v jejich predispozici k relapsu. Relapsu mohou dosáhnout jak maligní, tak benigní nádory. Relapsu benigních astrocytomů mozku často doprovází degenerace obecně bezpečného nádoru v rakovinný. Lékaři proto raději hrají na jistotu a výsledek operace upevňují pomocí radioterapie. [ 11 ]
Indikace k radioterapii mohou zahrnovat jak biopsií potvrzenou diagnózu benigního nebo maligního nádoru, tak i relaps nádoru po léčbě (včetně radioterapie). Procedura může být také předepsána, pokud je ověření nádoru nemožné (bez biopsie) v případě astrocytomu lokalizovaného v mozkovém kmeni, na lebeční báze, v oblasti optického chiasmatu a v některých dalších oblastech, které jsou chirurgicky obtížně přístupné.
Vzhledem k tomu, že většina pacientů s astrocytomy mozku jsou pacienti onkologických klinik (dochází k tomu, že rozložení maligních a benigních gliových nádorů zdaleka není ve prospěch těch druhých), je léčba nádorů radiochirurgickými metodami méně častá než distanční frakční radioterapie. V případě maligních nádorů je předepsána po odstranění patologických buněk. Interval mezi operací a prvním sezením radioterapie je obvykle 14–28 dní. [ 12 ], [ 13 ]
V případě obzvláště agresivních nádorů s bleskově rychlým růstem lze radioterapii, pokud je stav pacienta uspokojivý, předepsat po 2–3 dnech. Ozařuje se léze zbývající po odstranění nádoru (lůžko) s 2 cm zdravé tkáně kolem ní. Podle standardu zahrnuje radioterapie předepisování 25–30 frakcí po dobu 1–1,5 měsíce.
Ozařovací zóna se určuje na základě výsledků MRI. Celková radiační dávka v lézi by neměla překročit 60 Gy, a pokud je ozařována mícha, měla by být ještě nižší, až do 35 Gy.
Jednou z komplikací radioterapie je vznik nekrotické léze v mozku po několika letech. Dystrofické změny v mozku vedou k narušení jeho funkcí, což je doprovázeno odpovídajícími příznaky podobnými těm, které má samotný nádor. V tomto případě je pacient vyšetřen a provedena diferenciální diagnostika (předepsána je PET s methioninem, počítačová nebo magnetická rezonanční spektroskopie) k odlišení radiační nekrózy od relapsu nádoru. [ 14 ]
Spolu s dálkovou radioterapií lze použít i kontaktní radioterapii (brachyterapii), ale v případě mozkových nádorů se používá velmi zřídka. V každém případě tok ionizujícího záření, který ovlivňuje patologickou DNA buněk a ničí ji, vede k úmrtí nádorových buněk, které jsou na takový dopad citlivější než zdravé buňky. Modernizované lineární urychlovače umožňují snížit stupeň destruktivního dopadu na zdravou tkáň, což je obzvláště důležité, pokud jde o mozek.
Radioterapie pomáhá ničit zbývající skryté nádorové buňky a zabraňuje jejich opětovnému výskytu, ale tato léčba není indikována pro každého. Pokud lékaři vidí, že riziko možných komplikací je vysoké, radioterapie se neprovádí.
Kontraindikace radioterapie zahrnují:
- lokalizace a infiltrativní růst nádoru v životně důležitých částech mozku (kmen, subkortikální nervová centra, hypotalamus).
- otok mozkové tkáně s příznaky dislokace (posunutí) mozku
- přítomnost pooperačního hematomu,
- hnisavě-zánětlivé oblasti v zóně vystavení ionizujícímu záření,
- nedostatečné chování pacienta, zvýšená psychomotorická excitabilita.
Radioterapie se nepodává terminálně nemocným pacientům se závažnými somatickými onemocněními, která mohou stav pacienta pouze zhoršit a urychlit nevyhnutelný konec. Takovým pacientům je předepsána paliativní terapie (dle příslušného protokolu), která má zmírnit bolest a zabránit silnému krvácení. Jinými slovy se lékaři snaží co nejvíce zmírnit utrpení pacienta v posledních dnech a měsících jeho života.
Chemoterapie pro astrocytom
Chemoterapie je metoda systémového působení na tělo s cílem zničit zbývající atypické buňky a zabránit jejich opětovnému růstu. Použití silných látek, které mají škodlivý vliv na játra a mění složení krve, je opodstatněné pouze v případě maligních nádorů. [ 15 ] Časná chemoterapie, paralelní chemoterapie a krátká chemoterapie po radioterapii jsou možné a dobře tolerované [ 16 ].
Pokud mluvíme o astrocytomech, pak může být chemoterapie v některých případech předepsána pro benigní nádor, pokud existuje vysoké riziko jeho degenerace do rakoviny. Například u lidí s dědičnou predispozicí (v rodině se vyskytly případy potvrzené onkologie) se benigní nádory, a to i po chirurgickém odstranění a radioterapii, mohou opakovat a přeměnit se na rakovinné nádory.
Identickou situaci lze pozorovat u duálních diagnóz, kdy není jisté, že nádor má nízký stupeň malignity, nebo kdy existují kontraindikace k radioterapii. V takových případech se volí menší ze dvou zlů, tj. chemoterapie.
Maligní astrocytom mozku je agresivní nádor náchylný k rychlému růstu, proto je nutné proti němu zasáhnout stejně agresivními metodami. Vzhledem k tomu, že astrocytomy jsou klasifikovány jako primární mozkové nádory, vybírají se léky pro léčbu tohoto typu onkologie, ale s ohledem na histologický typ nádoru.
V chemoterapii astrocytomu se používají cytostatické protinádorové léky s alkylačním účinkem. Alkylové skupiny těchto léků jsou schopny se vázat na DNA atypických buněk, ničit ji a znemožňovat proces jejich dělení (mitózy). Mezi takové léky patří: "Temodal", "Temozolomid", "Lomustin", "Vinkristin" (lék na bázi alkaloidu barvínku), "Prokarbazin", Dibromodulcitol [ 17 ] a další. Je možné předepsat:
- platinové léky (cisplatina, karboplatina), které inhibují syntézu DNA v atypických buňkách, [ 18 ]
- inhibitory topoizomerázy (etoposid, irinotekan), které brání buněčnému dělení a syntéze dědičné informace),
- monoklonální protilátky IgG1 (bevacizumab), které narušují prokrvení a výživu nádoru, čímž zabraňují jeho růstu a metastázování (mohou být použity samostatně, ale častěji v kombinaci s inhibitory topomerázy, například s lékem Irinotecan). [ 19 ]
U anaplastických nádorů jsou nejúčinnější nitroderiváty (Lomustin, Fotemustin) nebo jejich kombinace (Lomustin + léky z jiné řady: Prokarbazin, Vinkristin).
V případě relapsů anaplastických astrocytomů je lékem volby Temozolomid (Temodal). Používá se samostatně nebo v kombinaci s radioterapií; kombinovaná léčba se obvykle předepisuje u glioblastomů a rekurentních anaplastických astrocytomů. [ 20 ]
K léčbě glioblastomů se často používají dvoukomponentní režimy: Temozolomid + Vinkristin, Temozolomid + Bevacizumab, Bevacizumab + Irinotekan. Léčebná kúra je předepsána po dobu 4-6 cyklů s intervaly 2-4 týdnů. Temozolomid se předepisuje denně po dobu 5 dnů, zbývající léky by měly být podávány v určité dny léčby 1-2krát během kúry.
Předpokládá se, že tato terapie zvyšuje jednoletou míru přežití pacientů se zhoubnými nádory o 6 %. [ 21 ] Bez chemoterapie pacienti s glioblastomem zřídka přežívají déle než 1 rok.
Pro posouzení účinnosti radioterapie a chemoterapie se provádí opakovaná magnetická rezonance (MRI). Během prvních 4–8 týdnů může být pozorován atypický obraz: kontrast se zvyšuje, což může naznačovat progresi nádorového procesu. Nedělejte ukvapené závěry. Je důležitější provést opakovanou MRI 4 týdny po první a v případě potřeby i PET vyšetření.
WHO definuje kritéria, podle kterých lze posoudit účinnost terapie, ale je nutné vzít v úvahu stav centrálního nervového systému pacienta a souběžnou léčbu kortikosteroidy. Přijatelným cílem komplexní léčby je zvýšit počet přeživších pacientů a těch, kteří nevykazují žádné známky progrese onemocnění do šesti měsíců.
Při 100% vymizení nádoru se hovoří o úplné regresi, pokles nádoru o 50% nebo více je částečná regrese. Nižší ukazatele naznačují stabilizaci procesu, což je také považováno za pozitivní kritérium, které zastavuje růst nádoru. Zvýšení nádoru o více než čtvrtinu však naznačuje progresi rakoviny, což je špatný prognostický příznak. Provádí se také symptomatická léčba.
Léčba astrocytomu v zahraničí
Stav naší medicíny je takový, že se lidé často bojí smrti ani ne tak na nemoc, jako spíše na chirurgickou chybu, nedostatek potřebných léků. Život člověka s nádorem na mozku se nedá závidět. Co stojí neustálé bolesti hlavy a epileptické záchvaty? Psychika pacientů je často na hranici svých možností, takže velmi důležitá je nejen profesionální diagnostika a správný přístup k léčbě, ale i vhodný přístup k pacientovi ze strany zdravotnického personálu.
V naší zemi jsou lidé se zdravotním postižením a lidé s vážnými nemocemi stále v nejednoznačné situaci. Mnoho lidí je slovy lituje, ale ve skutečnosti se jim nedostává lásky a péče, kterou potřebují. Koneckonců, lítost není pomoc, která člověka stimuluje k tomu, aby se po nemoci znovu postavil na nohy. Zde je potřeba podpora a vštípení sebevědomí, že téměř vždy existuje naděje a že i ty nejmenší příležitosti je třeba využít k životu, protože život je nejvyšší hodnotou na Zemi.
I lidé s rakovinou ve 4. stádiu, kteří dostali krutý trest, potřebují naději a péči. I když je člověku dáno jen pár měsíců, může je prožít různými způsoby. Lékaři mohou pacientovi zmírnit utrpení a příbuzní mohou udělat vše pro to, aby jejich blízký zemřel šťastný.
Někteří lidé s podporou ostatních udělají za vyhrazené dny a týdny více než za celý život. To ale vyžaduje odpovídající přístup. Pacienti s rakovinou, více než kdokoli jiný, potřebují pomoc psychologů, kteří jim pomohou změnit jejich postoj k nemoci. Bohužel taková pomoc není v domácích zdravotnických zařízeních vždy nabízena.
Máme onkologické ambulance a specializovaná oddělení, léčíme rakovinu různých lokalizací, máme na to kvalifikované specialisty, ale vybavení našich zdravotnických center často nechává mnoho možností k lepšímu, ne všichni lékaři se pustí do operací na mozku, psychologická pomoc a přístup personálu obvykle nechává mnoho možností k lepšímu. To vše se stává důvodem k hledání možnosti léčby v zahraničí, protože recenze na zahraniční kliniky jsou převážně pozitivní, plné vděčnosti. To vzbuzuje naději i v těch, kteří jsou, jak se zdá, odsouzeni k zániku kvůli diagnóze, která navíc může být nepřesná (špatné vybavení diagnostickým zařízením zvyšuje riziko chyby).
Už jsme si zvykli na to, že zahraniční lékaři se ujímají léčby pacientů, které domácí specialisté odmítli. Mnoho pacientů s maligním anaplastickým astrocytomem tak již bylo úspěšně léčeno v izraelských klinikách. Lidé dostali možnost pokračovat v plnohodnotném životě. Zároveň je statistika relapsů v izraelských klinikách mnohem nižší než v naší zemi.
Izrael je dnes díky svému high-tech modernímu vybavení klinik a vysoce kvalifikovanému personálu lídrem v léčbě onkologických onemocnění, včetně astrocytomu mozku. Vysoké hodnocení práce izraelských specialistů není náhodné, protože úspěch operací je usnadněn moderním vybavením, které je pravidelně aktualizováno a vylepšováno, a vývojem vědecky ověřených účinných schémat/metod léčby nádorů a přístupem k pacientům, ať už jsou to občané země nebo návštěvníci.
Státní i soukromé kliniky se starají o svou prestiž a jejich práce je kontrolována státními orgány a příslušnými zákony, které nikdo nespěchá porušovat (jiná mentalita). V nemocnicích a zdravotnických centrech je život a zdraví pacienta na prvním místě a starají se o ně jak zdravotnický personál, tak i speciální mezinárodní organizace. Služby podpory a asistence pacientů pomáhají usadit se v cizí zemi, rychle a efektivně podstoupit potřebná vyšetření a nabízejí možnosti snížení nákladů na nabízené služby, pokud se objeví finanční potíže.
Pacient má vždy na výběr. Zároveň nižší cena za služby neznamená jejich špatnou kvalitu. V Izraeli se nejen soukromé, ale i státní kliniky mohou chlubit světovou slávou. Navíc si tuto slávu zasloužily mnohé úspěšné operace a mnoho zachráněných životů.
Při zvažování nejlepších izraelských klinik pro léčbu astrocytomu stojí za zmínku následující vládní instituce:
- Univerzitní nemocnice Hadassah v Jeruzalémě. Klinika má oddělení pro léčbu nádorů CNS. Neurochirurgické oddělení poskytuje pacientům kompletní škálu diagnostických služeb: vyšetření neurologem, rentgen, CT nebo MRI, elektroencefalografii, ultrazvuk (předepsáno dětem), PET-CT, angiografii, spinální punkci, biopsii v kombinaci s histologickým vyšetřením.
Operace k odstranění astrocytomů různého stupně malignity provádějí světově uznávaní neurochirurgové specializující se na léčbu pacientů s rakovinou. Léčebné taktiky a režimy jsou vybírány individuálně, což lékařům nebrání v dodržování vědecky podložených léčebných protokolů. Klinika má neuroonkologické rehabilitační oddělení.
- Lékařské centrum Sourasky (Ichilov) v Tel Avivu. Jedno z největších veřejných zdravotnických zařízení v zemi, které je připraveno přijímat zahraniční pacienty. Zároveň je účinnost léčby rakoviny prostě úžasná: 90% účinnost léčby rakoviny v kombinaci s 98% úspěšnými operacemi mozku. Nemocnice Ichilov je zařazena do TOP 10 nejoblíbenějších klinik. Nabízí komplexní vyšetření a péči několika specialisty najednou, rychlé vypracování léčebného plánu a výpočet jeho nákladů. Všichni lékaři pracující v nemocnici jsou vysoce kvalifikovaní, absolvovali stáže na renomovaných klinikách v USA a Kanadě, mají rozsáhlou zásobu nejnovějších znalostí a dostatečné praktické zkušenosti s léčbou pacientů s rakovinou. Operace se provádějí pod kontrolou neuronavigačních systémů, což minimalizuje možné komplikace.
- Lékařské centrum Itzhaka Rabina. Multidisciplinární zdravotnické zařízení s největším onkologickým centrem "Davidov" vybaveným nejmodernější technologií. V tomto centru, které je známé vysokou přesností diagnózy (100 %), se léčí pětina pacientů s rakovinou v Izraeli. Centrum je známé svou vysokou přesností diagnózy (100 %). Zpochybňuje se zde asi 34–35 % diagnóz stanovených nemocnicemi v jiných zemích. Lidé, kteří se považovali za smrtelně nemocné, dostávají druhou šanci a to nejcennější – naději.
Při léčbě pacientů s rakovinou se využívá nejnovější vývoj, cílená a imunoterapie a robotika. Během léčby pacienti žijí na odděleních hotelového typu.
- Státní lékařské centrum "Rambam". Moderní, dobře vybavené centrum, špičkoví specialisté, rozsáhlé zkušenosti s léčbou pacientů s mozkovými nádory, dobrý přístup a péče o pacienty bez ohledu na zemi jejich bydliště - to je příležitost získat kvalitní léčbu v krátkém čase. Je možné kontaktovat nemocnici bez zprostředkovatelů a do 5 dnů přiletět na léčbu. Pro pacienty se špatnou prognózou je zde možnost účasti na experimentálních metodách léčby tradičními metodami.
- Lékařské centrum Sheba. Renomovaná státní univerzitní nemocnice, která již mnoho let spolupracuje s americkým onkologickým centrem MD Anderson. Zvláštností kliniky je kromě dobrého vybavení, vysoké diagnostické přesnosti a úspěšných operací k odstranění astrocytomu mozku také speciální program péče o pacienty, který zahrnuje průběžnou psychologickou podporu.
Pokud jde o soukromé kliniky, kde můžete podstoupit kvalifikovanou a bezpečnou léčbu astrocytomu mozku, stojí za pozornost například multidisciplinární klinika „Assuta“ v Tel Avivu, která byla vybudována na základě institutu. Za zmínku stojí, že se jedná o jednu z nejznámějších a nejoblíbenějších klinik, jejíž náklady na služby jsou srovnatelné s náklady ve veřejných nemocnicích a jsou kontrolovány státem. Přesná diagnostika, moderní metody léčby rakoviny mozku, vysoké procento uzdravení u rakoviny 1. stupně (90 %), nejvyšší úroveň vybavení laboratoří, diagnostických místností, operačních sálů, pohodlné podmínky pro pacienty, profesionalita všech lékařů a mladšího zdravotnického personálu zapojeného do léčby pacienta.
Zvláštností téměř všech soukromých i veřejných klinik v Izraeli je profesionalita lékařů a obezřetný, starostlivý přístup k pacientům. V dnešní době neexistují žádné zvláštní problémy, pokud jde o komunikaci a registraci k léčbě v Izraeli (s výjimkou finančních, protože zahraniční pacienti jsou zde léčeni za poplatek). Pokud jde o platbu za léčbu, provádí se převážně při převzetí a navíc existuje možnost splátkového kalendáře.
Vysoká konkurence, vládní kontrola a dostatečné financování nutí izraelské kliniky, jak se říká, udržovat si svou značku. My takovou konkurenci nemáme, stejně jako schopnost provádět přesnou diagnostiku a kvalitní léčbu. Máme dobré lékaře, kteří jsou proti nemoci bezmocní ne kvůli nedostatku znalostí a zkušeností, ale kvůli nedostatku potřebného vybavení. Pacienti by rádi důvěřovali svým domácím specialistům, ale nemohou, protože jde o jejich životy.
Léčba mozkových nádorů v Izraeli je dnes nejlepší možností, jak se postarat o sebe nebo své blízké, ať už se jedná o rakovinu mozku, nebo je nutné operovat jiné životně důležité orgány.

