Lékařský expert článku
Nové publikace
Epiglotitida
Naposledy posuzováno: 04.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
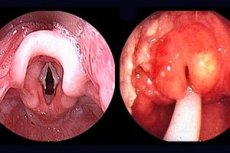
Akutní epiglotitida je onemocnění hrtanu způsobené bakterií Haemophilus influenzae typu b, které vede k akutnímu respiračnímu selhání (akutní respirační selhání obstrukčního typu); rychle postupující zánět epiglottis a okolních tkání hrtanu a hltanu, charakterizovaný narůstajícími příznaky dýchacích potíží v důsledku otoku epiglottis a aryepiglotických záhybů.
Epidemiologie
Zdrojem a rezervoárem infekce je člověk. Onemocnění se přenáší vzdušnými kapénkami. Patogen se vylučuje z nosohltanu u 80 % zdravých lidí. Zdravé nosičství může trvat několik dní až několik měsíců. Nejčastěji onemocní děti ve věku od šesti měsíců do 4 let, méně často novorozenci, starší děti a dospělí. Četnost nosičství Haemophilus influenza typu B u dětí v Rusku za normálních okolností nepřesahuje 5 %, během epidemie prudce stoupá.
Příčiny epiglotitida
Hlavním původcem epiglotitidy u dětí (až 90 %) je Haemophilus influenzae (typ B). Kromě Haemophilus influenzae byly identifikovány následující patogeny (u nich onemocnění probíhá v mírnější formě): Staphylococcus aureus, Streptococcus pyogenes, Neisseria meningitidis, Streptococcus pneumoniae, Haemophilus parainfluensae (Pfeifferův bacil). Ten patří do rodu Haemophilus, který zahrnuje 16 druhů bakterií, z nichž 8 je patogenních pro člověka. Nejnebezpečnější jsou Haemophilus influenzae, který způsobuje poškození dýchacích cest, kůže, očí, epiglotidy, endokarditidu, meningitidu, artritidu, a Haemophilus ducteyi.
Rizikové faktory
Rizikové faktory pro rozvoj akutní epiglotitidy u dětí:
- věk od 6 měsíců do 4 let,
- mužské pohlaví (chlapci onemocní 1,5–2krát častěji než dívky),
- předchozí alergie,
- perinatální encefalopatie,
- preventivní očkování, které se časově shoduje s nástupem onemocnění,
- souběžná lymfogranulomatóza (a související chemoterapie), srpkovitá anémie, agamaglobulinemie,
- stav po splenektomii.
Děti ve věku 2–12 let onemocní častěji a dospělí méně.
Symptomy epiglotitida
Akutní epiglotitida často začíná respirační infekcí, mírnou bolestí v krku, poruchami fonace, potížemi s polykáním a horečkou. Příznaky akutní epiglotitidy mohou rychle vést k úplné obstrukci hrtanu, která se rozvine během 4–6 hodin od okamžiku nástupu. V tomto případě dítě sedí s bradou vystrčenou dopředu; krční páteř je maximálně natažená; jazyk vyčnívá z ústní dutiny; hojné slinění. Kašel se vyskytuje vzácně.
Mezi charakteristické rysy patří náhlý vzestup teploty, silná bolest v krku, rychle postupující obstrukce dýchacích cest a zvýšené slinění. Vyjadřuje se akrocyanóza, pocení a bledá kůže s šedým odstínem. Dítě je v nuceném polosedu. Hlava je v charakteristické „čichací“ poloze, „chytá“ vzduch ústy. Stenotické dýchání, zapojují se všechny pomocné svaly, hlas je chraplavý, kašel je vzácný, poměrně znělý, ale suchý a neproduktivní. Dítě nemůže polykat. Při pokusu o položení dítěte na záda se zhoršuje respirační selhání. Možné je zvracení, včetně „kávové sedliny“. Srdeční ozvy jsou tlumené, tachykardie, puls slabý. Při vyšetření je hltan hyperemický, naplněný velkým množstvím hustého a viskózního hlenu a slin, občas je vidět zvětšená třešňově červená epiglotis.
Úzkost je nahrazena prudkým nárůstem cyanózy a rozvíjí se hypoxické kóma s fatálním koncem.
Projev onemocnění a závažná obstrukce dýchacích cest jsou charakteristickými znaky epiglotitidy.
 [ 15 ]
[ 15 ]
Kde to bolí?
Formuláře
Existují edematózní, infiltrativní a abscedující formy akutní epiglotitidy. Infiltrativní a abscedující formy mohou vést k rozvoji sepse. Na pozadí septického stavu se často rozvíjí hemofilní meningitida. S ústupem příznaků akutní epiglotitidy se do popředí dostává stenóza hrtanu a subglotického prostoru, hnisavá laryngotracheobronchitida.
Diagnostika epiglotitida
Diagnóza akutní epiglotitidy u dětí je založena na anamnéze, klinickém obrazu onemocnění, vizualizaci epiglottis, etiologické diagnóze hemokultur a stěru z orofaryngu.
Při nádechu a výdechu jsou slyšet zvuky s převahou nízkých tónů. Silný stridor, retrakce v oblasti nad a pod hrudní kostí se známkami cyanózy naznačují hrozbu úplné obstrukce dýchacích cest.
Při vyšetření hltanu: tmavě třešňová infiltrace kořene jazyka, oteklá a zanícená epiglottis.
Laryngoskopie: edematózní arytenoidní chrupavky, zanícené supraglotické struktury okolních tkání. V některých případech může vyšetření u dítěte způsobit laryngospasmus, vyžadující okamžitý zásah. Diagnóza se stanoví přímým vyšetřením hltanu a hrtanu.
Rentgenové vyšetření se provádí pouze v případech pochybné diagnózy a za předpokladu, že dítě doprovází lékař, který zná metodu intubace. Diagnostické příznaky - stín epiglottis se zvětšeným objemem oteklé měkké tkáně, zaoblený a ztluštělý okraj aryepiglotických rýh.
Co je třeba zkoumat?
Jak zkoušet?
Diferenciální diagnostika
Diferenciální diagnostika se provádí s následujícími onemocněními:
- akutní stenózující laryngotracheitida (syndrom falešného zádě),
- retrofaryngeální absces,
- absces kořene jazyka,
- Bakalářský titul,
- tepelné a chemické léze orofaryngeální sliznice,
- cizí těleso hrtanu,
- subglotický hemangiom,
- laryngeální papilomatóza,
- mnohočetné nádory měkkých tkání orofaryngu,
- bronchiolitida,
- černý kašel.
Kdo kontaktovat?
Léčba epiglotitida
Děti s epiglotitidou vyžadují neodkladnou hospitalizaci. Transport se provádí pouze vsedě. V případě potřeby tracheální intubace. Amoxicilin/klavulanát [40 mg/(kg x den) | nebo ceftriaxon |100-200 mg/(kg x den)| se podává parenterálně. Extrémním opatřením je tracheostomie.
Hlavní směry léčby akutní epiglotitidy:
- udržování průchodnosti horních cest dýchacích,
- racionální antibiotická terapie,
- infuzní terapie,
- imunokorekční terapie.
Je nutné zdůraznit nebezpečí inhalace teplými zvlhčenými směsmi. Indikacemi k hospitalizaci pacienta na jednotce intenzivní péče jsou narůstající úzkost, progrese dušnosti, neléčitelná hypertermie, hyperkapnie. Pokus o tracheální intubaci lékaři urgentní péče může skončit fatálně, proto je nutné pacienta dopravit na nejbližší dětskou jednotku intenzivní péče. Problémy s tracheální intubací jsou však možné i na jednotce intenzivní péče. Je nutné být připraven na zavedení mikrotracheostomie pro vysokofrekvenční ventilaci plic.
Je nebezpečné ukládat pacienta do horizontální polohy, protože to může vést k obstrukci dýchacích cest propadlou epiglotidou. Tracheální intubace by měla být provedena v polosedě. Určité nebezpečí představuje použití inhalačních anestetik, zejména halotanu, k anestezii. Racionálnější je inhalace sevofluranu a rychlý přístup k periferní žíle. K sedaci se používá midazolam v dávce 0,3-0,5 mg/kg a oxybutyrát sodný v dávce 100 mg/kg.
Punkce centrální žíly se provádí po obnovení průchodnosti dýchacích cest.
Antibakteriální terapie
Používejte cefalosporiny druhé generace cefuroxim 150 mg/(kg x den), cefalosporiny třetí generace - cefotaxim 150 mg/(kg x den), ceftriaxon 100 mg/(kg x den), ceftazidim 100 mg/(kg x den) v kombinaci s aminoglykosidy nithromycinem 7,5 mg/(kg x den). Používejte karbapenemy - meropenem (meronem) 60 mg/(kg x den) ve třech dávkách. Délka antibakteriální terapie je nejméně 7-10 dní, zajišťující udržení tekutin v cévním řečišti a zajištění dostatečného množství kalorií a plastických látek u pacientů.
S tím, jak se zlepšuje plicní výměna plynů a stabilizuje se celkový stav pacienta, by se zaměření terapie mělo přesunout k uspokojování energetických a plastických potřeb pomocí parenterální výživy nebo smíšené (parenterálně-enterální) výživy.
 [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ]
[ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ]
Imunokorekční terapie
- normální lidský imunoglobulin k intravenóznímu podání až do 1 g/kg po dobu 3 dnů,
- pentaglobin 5 ml/kg jednorázově.
Při léčbě komunitní pneumonie je třeba zvážit diferencovaný přístup k výběru antibiotik s přihlédnutím k věku, závažnosti stavu a přítomnosti souběžných onemocnění. Při výběru antibiotika pro pacienta s nozokomiální pneumonií se bere v úvahu povaha mikroflóry oddělení (oddělení obecného profilu nebo jednotka intenzivní péče), použití umělé plicní ventilace a doba vzniku ventilátorové pneumonie.
Komunitní pneumonie
Léky volby
- amoxicilin + kyselina klavulanová nebo ampicilin + sulbaktam v kombinaci s makrolidy (u mírných případů),
- cefalosporiny III-IV generace + makrolidy intravenózně + rifampicin (v závažných případech)
Alternativní léky
- intravenózní fluorochinolony, karbapenemy
Nozokomiální pneumonie
Léky volby
- Amoxicilin + kyselina klavulanová, ampicilin + sulbaktam,
- Cefalosporiny II. a III. generace
Alternativní léky
- fluorochinolony, cefepim + aminoglykosidy, vankomycin.
Antioxidační terapie (kyselina askorbová, vitamin E)
Léčba komplikací
U nekardiogenní plicní embolie se používá umělá plicní ventilace, odpěňovače (ethylalkohol), intravenózní podávání saluretik a aminofylinu.
V případě pyopneumotoraxu se instaluje pleurální drenáž. V případě myokardiální dystrofie se předepisují léky s kardiotropním účinkem - dobutamin 10-20 mcg/(kg x min), dopamin 5-20 mcg/(kg x min).
Использованная литература

