Lékařský expert článku
Nové publikace
Akutní pooperační endoftalmitida
Naposledy posuzováno: 04.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
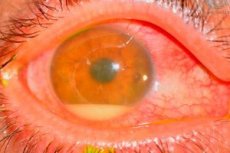
Příčiny pooperační endoftalmitida
Původci jsou nejčastěji koaguláza negativní stafylokoky (např. Staph. epidemidis), grampozitivní (např. Staph. aureus) a gramnegativní (např. Pseudomonas sp., Proteus sp.) mikroorganismy.
Zdroj infekce je obtížné identifikovat. Za nejčastějšího viníka je považována vlastní bakteriální flóra pacienta z očních víček, spojivky a slzných kanálků. Mezi další potenciální zdroje infekce patří kontaminované roztoky, nástroje, prostředí, včetně personálu operačního sálu.
Symptomy pooperační endoftalmitida
Závažnost endoftalmitidy závisí na virulenci patogenu.
- Extrémně závažný stav je charakterizován bolestí, významným zhoršením zraku, otokem očních víček, chemózou, injekcí spojivky, sekrecí hyoidní vady, infiltráty rohovky a velkým hypopyonem.
- Střední závažnost je charakterizována únikem fibrinózního exsudátu do přední komory, menším hypopyonem, vitreitidou, absencí fundusového reflexu a nemožností oftalmoskopie i v nepřímém světle.
- Mírná forma může být doprovázena pouze mírnou bolestí, absencí nebo mírným hypopyonem a zachováním určitého fundusového reflexu s možností parciální oftalmoskopie nepřímým oftalmoskopem.
Stanovení časového intervalu od operace do rozvoje příznaků endoftalmitidy může být užitečné pro určení původce. Například Staph. aureus a grampozitivní bakterie jsou obvykle přítomny 2–4 dny po operaci s těžkou endoftalmitidou. Staph. epidermidis a koaguláza-negativní koky se obvykle objevují 5–7 dní po operaci s méně závažnými příznaky.
Diagnostika pooperační endoftalmitida
- Detekce patogenu v komorovém moku nebo sklivci potvrzuje diagnózu. Negativní reakce však nevylučuje přítomnost infekce. Odběr vzorků na operačním sále zahrnuje následující:
- Z existujícího druhého řezu se odebere 0,1 ml vzorek komorové vody aspirací jehlou na tuberkulinové stříkačce;
- Vzorek sklivce se nejlépe odebírá minivitrektorem přes pars plana 3,5 mm od limbu. Pokud minivitrektor není k dispozici, alternativou je parciální sklerotomie 3,5 mm od limbu s aspirací tekutého sklivce ze střední sklivcové dutiny pomocí jehly na tuberkulinové stříkačce. Sklivec v objemu 0,1-0,3 ml se přidá do krevního agaru, tekutého thioglukolátu a Sabourandova agaru. Pokud nejsou k dispozici hotová média, dobrou alternativou je umístění vzorku do speciálních hotových destiček na odběr krve. Několik kapek se také umístí na sklo s Gramovým nebo Giemsovým barvením.
- Vitrektomie je indikována pouze v případě akutního infekčního procesu a snížení zrakového vnímání světla. Při vyšší zrakové ostrosti (z pohybů rukou a výše) není vitrektomie nutná.
- Antibiotika volby jsou amikacin a ceftazidin, které jsou citlivé na většinu grampozitivních a gramnegativních bakterií, a vankomycin, který je citlivý na koaguláza negativní a koaguláza pozitivní koky. Amikacin má synergický účinek s vankomycinem, ale je potenciálně retinotoxickější než ceftazidin a s vankomycinem synergický účinek nemá.
- Intravitreální podávání antibiotik začíná ihned po identifikaci typu patogenu a snížení hustoty oční bulvy. Amikacin (0,4 mg v 0,1 ml) nebo ceftazidin (2,0 mg v 0,1 ml) a vankomycin (1 mg v 1,0 ml) se pomalu injektují do střední sklivcové dutiny pomocí jehly. Zkosení jehly by mělo směřovat dopředu, aby se zajistil minimální kontakt léku s makulou. Po první injekci by měla být stříkačka odpojena a jehla ponechána v dutině pro podání druhé injekce. Pokud je pravděpodobnost tvorby precipitátu vysoká, měly by být použity dvě různé jehly s různými antibiotiky. Po vytažení jehly se aplikuje parabulbární injekce antibiotika;
- Parabulbární injekce vankomycinu 25 mg a ceftazidinu 100 mg nebo gentamicinu 20 mg a cefuroximu 125 mg umožňují dosažení terapeutických koncentrací. Předepisují se denně po dobu 5-7 dnů v závislosti na stavu;
- lokální terapie se používá střídmě, s výjimkou případů doprovázených infekční keratitidou;
- Systémová terapie je sporná. Studie Endoftalmitis Vitrectomy Group ukázala, že obecné podávání ceftazidinu a amikacinu je neúčinné. Tato antibiotika, která jsou rozpustná ve vodě, mají slabou aktivitu proti grampozitivním bakteriím a nízkou propustnost pro zrakový orgán. Možná jsou účinnější jiná antibiotika, jako jsou chinolony rozpustné v lipidech (např. ciprofloxacin, ofloxacin) a imepenem, které mají lepší propustnost a široké antimikrobiální spektrum. Odpověď na tuto otázku bude zjištěna v průběhu budoucích studií.
- Steroidní terapie se podává po antibiotikách ke snížení zánětu. Steroidy jsou méně nebezpečné pouze tehdy, pokud jsou bakterie na antibiotikum citlivé.
- parabulbární betamethason 4 mg nebo dexamethason 4 mg (1 ml) denně po dobu 5-7 dnů v závislosti na stavu;
- perorálně prednisolon 20 mg 4krát denně po dobu 10-14 dnů v závažných případech;
- lokálně dexamethason 0,1%, zpočátku každých 30 minut, poté méně často.
- Další terapie a její rozsah se určují v závislosti na izolované bakteriální kultuře a klinickém obrazu.
- Mezi známky zlepšení patří oslabení buněčné reakce a pokles hypopyonu a fibrinózního exsudátu v přední komoře. V této situaci se léčba nemění bez ohledu na výsledky testů.
- Pokud jsou izolovány rezistentní bakteriální kultury a klinický obraz se zhorší, je třeba změnit antibiotickou terapii.
- Výsledky léčby jsou i přes energickou a správnou terapii špatné (v 55 % případů je dosažena zraková ostrost 6/60 nebo nižší).
V některých případech může být snížené vidění spojeno s retinotoxicitou antibiotik, zejména aminoglykosidů. FAG vykazuje hypofluorescenci v důsledku ischemie.
Co je třeba zkoumat?
Diferenciální diagnostika
- Zbytkový materiál čočky v přední komoře nebo sklivci může způsobit akutní přední uveitidu.
- Může se objevit toxická reakce na irigační tekutinu nebo cizí materiály použité během operace. Méně často se na přední ploše nitrooční čočky vytvoří výrazný fibrinózní film. V tomto případě jsou účinné vysoké dávky steroidů (lokálně nebo parabulbárně) v kombinaci s cykloplastiky, ale mohou se vyvinout synechie s nitrooční čočkou.
- Složitá nebo prodloužená operace vede k edému rohovky a uveitidě, které jsou detekovány ihned v pooperačním období.
Kdo kontaktovat?
Prevence
Optimální prevence dosud nebyla stanovena. Následující opatření však mohou být užitečná.
- Předoperační léčba stávajících infekcí, jako je stafylokoková blefaritida, zánět spojivek, dakryocystitida, a u osob s protézami sanace kontralaterální dutiny.
- Instilace povidon-jodu před operací:
- Komerčně dostupný 10% roztok betadinu používaný k přípravě pokožky se zředí fyziologickým roztokem, aby se dosáhlo 5% koncentrace;
- Dvě kapky zředěného roztoku se vstříknou do spojivkového vaku několik minut před operací a jemnými pohyby se roztok rozprostře po povrchu oka. Tento roztok lze použít k ošetření očních víček před aplikací zrcátka na oční víčka;
- Před operací se oční bulva propláchne fyziologickým roztokem.
- Pečlivé umístění zrcátka na oční víčko, které zahrnuje izolaci řas a okrajů očních víček.
- Profylaktické podávání antibiotik
- Pooperační podávání antibiotik do subtenonového prostoru je široce používáno, ale důkazy o účinnosti této metody nejsou dostatečné;
- Intraoperační irigace přední komory s přidáním antibiotik (vankomycin) do infuzního roztoku může být účinným opatřením, ale zároveň může přispět ke vzniku rezistentních kmenů bakterií.


 [
[