Lipomatóza slinivky břišní
Naposledy posuzováno: 07.06.2024

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
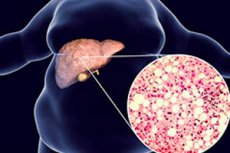
Klidná infiltrace, steatóza nebo lipomatóza pankreatu je v jeho parenchymu hromadění tuku (lipidů).
Difúzní pankreatické změny typu lipomatózy - s postupnou nahrazení parenchymatózní tkáně mastnou tkáň - se také nazývají mastná dystrofie nebo nealkoholické mastné pankreatické onemocnění. Většina případů zůstává asymptomatická a pouze některé vzácné extrémní stupně lipomatózy nebo náhrady tuku mohou vést k exokrinní nedostatečnosti pankreatu.
Spankreas je endokrinní i exokrinní žláza. Exokrinní složka tvoří asi 80 procent celkové žlázy a je složena hlavně ze dvou různých typů buněk: acinarových buněk (hlavně vylučující trávicí enzymy) a duktální buňky (hlavně vylučující tekutiny a elektrolyty). Endokrinní složka zahrnuje typické ostrůvky Langerhans, které obsahují několik typů buněk rozptýlených v exokrinní tkáni. [1]
Lipomatóza a mastná náhrada slinivky slinivky pankreatu jsou nejběžnějšími benigními patologickými stavy dospělých slinivek. [2], [3] Klasicky tento jev způsobuje zvyšování hypodensity pankreatu na CT a typickou hyperechogenitu při vyšetření ultrazvuku (USG).
Hromadění tuku v slinivce slinivky břišní (lipomatóza) a nahrazení různých oblastí slinivky břišní s tukem (náhrada tuku) obdržely různé synonyma: pankreatická lipomatóza, náhrada tuku, tučná infiltrace, mastná slinivka, lipomatózní pseudohypertrofie, nealkoholická mastná vlákna. Onemocnění pankreatu a pankreatická steatóza. Tato synonyma jsou zdrojem zmatku.
Na základě různých zobrazovacích nálezů by člověk mohl mít sklon používat termín „lipomatózní infiltrace“, když se zdá, že žlázové ostrůvky pankreatu jsou disociovány pomocí tukové tkáně nebo když je hustota (CT), echogenita (ultraskend) nebo signál (MRI) (MRI) difúzní. Když se zdá, že pankreatické ostrůvky zmizely nebo byly rozsáhle nahrazeny tukem, může být pravděpodobnější, že tzv. Nahrazení tuku “může být s větší pravděpodobností upřednostňováno.
Podobně může mít sklon použít termín „lipomatózní infiltrace“, když se proces zdá být reverzibilní, a vyhradit si pojem „náhrada tuku“ pro případy prokazující pravděpodobné nevratné zmizení žlázových ostrůvků. [4]
Epidemiologie
Vzhledem k nedostatku standardizovaných diagnostických parametrů není epidemiologie pankreatické lipomatózy jasně definována. Podle výsledků některých studií je tento stav často detekován náhodně s prevalencí až 35%.
V přítomnosti obecné obezity se onemocnění mastného pankreatu diagnostikuje téměř v 70% případů. A u obézních dětí je pankreatická lipomatóza zaznamenána ve 20% případů doporučení lékaři.
Příčiny pankreatická lipomatóza.
Pankreatická lipomatóza je benigní onemocnění bez jediné etiologie. [5], [6] Podmínka je spojena s mnoha nemocemi a podmínkami. Věk a obezita významně korelují se stupněm mastné infiltrace pankreatu. (GIPJ) [7] V důsledku toho, mastná infiltrace obvykle koreluje přímo s indexem tělesné hmotnosti pacienta (BMI). Přesněji řečeno, existuje lepší korelace mezi indexem GIIPF a viscerálním tukem, který je však obtížnější posoudit než BMI nebo hmotnost pacienta. Jinými slovy, množství viscerální tukové tkáně je lepším ukazatelem a prediktorem pankreatického gidži než samotného BMI.
Mezi hlavní příčiny pankreatické lipomatózy patří:
- Porucha metabolismus tuku;
- Břišní typ obezity s akumulací viscerálního tuku;
- Metabolický syndrom (ovlivňující rozpad pankreatických adipocytů-tukové buňky); [8]
- Nadměrné hladiny lipidů (lipoproteinů) v krvi - dyslipidemii nebo hyperlipidemie;
- Hypercholesterolemie;
- Diabetes; [9]
- Chronická pankreatitida s atrofií acinárních buněk;
- Izolovaná amyloidóza ostrůvků pankreatu;
- Stenóza pankreatických kanálů (vrozená, stejně jako přítomnost intradukálních betonů nebo nádoru); [10]
- Vrozené syndromy, jako jsou syndromy spojené s mutací v enzymovém genu karboxyester lipázy mody-diabetes typ 8.
- Velká mastná infiltrace pankreatu je také nejčastějším obrazem CT skenování u adolescentů a dospělých s cystickou fibrózou. [11], [12], [13]
And pancreatic lipomatosis in a child may be associated with malnutrition and severe dystrophy (kwashiorkor), with a genetically determined disorder of fat metabolism (Wolman disease), schwachman-Daimond syndrome, Johansson-Blizzard syndrome, hypercorticism in children (Cushingův syndrom), hypotalamický syndrom adolescenty během puberty.
Rizikové faktory
Mezi rizikové faktory akumulace tuku v slinivce slinivky patří: patří:
- Starší věk (stárnutí + hormonální změny);
- Dieta s vysokým obsahem tuku;
- Obezita s BMI (index tělesné hmotnosti) ≥ 30;
- Inzulínová rezistence;
- Chronické zneužívání alkoholu;
- Hypertenze nebo hyperlipidémie;
- Chronická hepatitida B;
- Infekce reoviru a HIV;
- Expozice toxinům.
Patogeneze
Mechanismus vývoje mastné infiltrace pankreatu nebyl plně prozkoumán. Podle odborníků jsou hlavními vazbami v patogenezi tohoto stavu dysfunkce tukové tkáně v obezitě a redistribuci tuku infiltrací parenchymu s triglyceridy, což zpočátku způsobuje hypertrofii a hyperplázii buněk žláza.
Hlavním projevem dysfunkce tukové tkáně je zvýšená diferenciace prekurzorů tukových buněk (preadipocytů) na zralé adipocyty a v břišní jsou lipidy uloženy hlavně v adipocytech. Ale ektopické depozity tuků se však mohou také tvořit jako tukové kapičky v acinárních buňkách (sekretování trávicích enzymů) slinivky břišní, což způsobuje, že zemřou nahrazením tukovými buňkami, a to je v podstatě částečná atrofie a lipomatóza pankreatu.
Kromě toho může tuk potenciálně vstoupit do žlázy (včetně β-buněk produkujících inzulín ostrůvků Langerhans) z volných mastných kyselin cirkulujících v krvi, příjmu tuku v potravě a v procesu lipogeneze-přeměny glycerolu a mastných kyselin na tuk.
Jak ukazují studie, důležitou roli v pankreatické steatóze se hraje nejen nadměrnou spotřebou tuku, ale také zvýšenou hladinou glukózy v krvi (hyperglykémie). Hyperglykémie zpomaluje degradaci mastných kyselin - jejich mitochondriální oxidace, která způsobuje akumulaci triglyceridů v buňkách.
Také si přečtěte - difúzní změny v pankreasu
Symptomy pankreatická lipomatóza.
Ve většině případů je počáteční lipomatóza slinivky břišní - lipomatóza 1. stupně (s lézemi až do 25-30% žlázy) - asymptomatická a první známky patologie se objevují, když difúzní lipomatóza pankreatického parenchymu pokrývá významnější oblasti orgánu.
Lipomatóza pankreatu 2. stupně se tedy stanoví, když je ovlivněno až 60% jeho parenchymu a poté se mohou objevit příznaky pankreatogenní dyspepsie - s nepohodlí a těžkostí v epigastrické oblasti po jídle, chronická průjemce, chronická průjem, chronická průjem, chronická průjem, chronická průjemce, přítomnost tuku (stearrhea) a úbytek hmotnosti.
Když je ovlivněno více než 60% parenchymu - pankreatická lipomatóza stupně 3. stupně - existuje výrazná pankreatická lipomatóza, při které pacienti zažívají sníženou chuť k jídlu, zvýšenou produkci střeva a břicho, nevolnost a zvracení, může dojít k bolesti v horní části břicha, horečky a zvýšené srdeční frekvence. [14]
Často se kombinuje jaterní a pankreatická lipomatóza: u přibližně 50-80% pacientů se pankreatická lipomatóza a mastná hepatóza jater, tj.
Může také existovat zvětšení jater -Hepatomegalie a pankreatická lipomatóza. [15]
Pouze několik kazuistik naznačuje přímé spojení mezi infiltrací pankreatu a exokrinní pankreatické nedostatečnosti a přiměřená demonstrace tohoto vztahu musí být dosud stanovena. K vytvoření přesného stupně FI schopného způsobit symptomatickou vnější sekreční nedostatečnost je zapotřebí dalších funkčních studií.
Komplikace a důsledky
Mitdní onemocnění pankreatu může přinést komplikace a mít negativní zdravotní důsledky.
Odpověď na otázku, jaké je nebezpečí pankreatické lipomatózy, gastroenterologů a endokrinologů Poznámka: Pankreatická steatóza způsobuje nejen rozvoj syndromu trávicí nedostatečnosti, ale také ovlivňuje sekreci inzulínu. Přítomnost mastné infiltrace pankreasu a 25% zvyšuje pravděpodobnost vývoje typu 2 diabetes a zobecněné aterosklerózy.
Rozsáhlá infiltrace pankreatu může vést k jaterní steatóze vývoje nealkoholické steatohepatitidy. [16], [17]
Exokrinní dysfunkce žlázy může vyvolat vývoj chronické pankreatitidy. Kromě toho mají podle onkologů pacienti s pankreatickou lipomatózou zvýšené riziko maligní tvorby nádoru - karcinom pankreatu. [18]
Diagnostika pankreatická lipomatóza.
Základem pro diagnostiku tohoto stavu je instrumentální diagnostika: břišní ultrazvuk, transabdominální ultrazvuk pankreatu, počítačové a/nebo magnetické rezonance zobrazování. Lipomatóza slinivky břišní na ultrazvuku je rozpoznána difúzní hyperechogenitou parenchymu.
Důvod vyšší citlivosti ultrazvuku k detekci nepravidelné infiltrace cefhalické mastné masy se považuje za obecně vyšší citlivost ultrazvuku k detekci jemných rozdílů v tuku v různých tkáních. Toto je také běžné pozorování v játrech, ve kterém ultrazvuk snadněji detekuje hyperechogenní oblast omezené steatózy a hypoechogenní oblast steatózy náchylné k tkáni než CT. [19]
Během ultrazvuku se pankreatická lipomatóza jeví spíše hyperechogenní než hypoechogenní, jak je obvykle vidět u lipomu. Důvodem je to, že echogenita není určována samotným tukem, ale architektonickými změnami způsobenými vývojem adipocytů v interdolikulární septě. Za hyperechogenitu je zodpovědný střídání glandulárních a mastných hranic. [20]
Naopak, čím více je slinivka infiltrována nebo nahrazena tukem, tím snazší je, aby CT diagnostikovala hmotu. CT se tedy stává metodou volby pro masivní mastnou infiltraci pankreatu. [21]
Pacienti také podstupují krevní testy (obecně pro enzymy pankreatu, celkové hladiny cholesterolu a glukózy), analýzu moči pro pankreatické enzymy a coprogram.
Diferenciální diagnostika
Diferenciální diagnóza zahrnuje břišní novotvary, atrofickou gastritidu, chronickou enteritidu a enterocolitidu, syndrom malabsorpce.
Lipomatózní pseudohypertrofie břišní
Lipomatózní pseudohypertrofie (LHP) pankreatu je zvláštní situace lipomatózy pankreatu, která byla pravděpodobně kontroverzně považována za vzácnou, specifickou a nezávislou entitu. Tato situace nepřiměřeného nahrazení celého pankreatu zvýšením množství tukové tkáně a následné zvětšení celé žlázy poprvé popsal Hantelmann v roce 1931; Onemocnění bylo později pojmenováno lipomatózní pseudohypertrofii.
Toto onemocnění je považováno za velmi vzácné a specifická etiologie zůstává neznámá. [22] Byla hlášena souvislost se vzácnými pediatrickými syndromy, jako je Schwachman-Daimon, Bannayan nebo Johansson-Blizzard Syndrom. Byly postulovány různé možné příčiny, od vrozené anomálie po získaný stav způsobený poškozením infekčními nebo toxickými činidly nebo chronickou obstrukcí pankreatických kanálů způsobujících atrofii a následnou výměnu tuku. [23] Tato poslední hypotéza trpí skutečností, že množství tuku je skutečně nepřiměřené a v několika článcích demonstrací normálních pankreatických kanálů. [24] Navíc se zdá, že zbytkové ostrůvky pankreatické tkáně jsou docela zachované nebo alespoň neporušené. Byla také popsána souvislost s chronickou hepatitidou B a dalšími chronickými, zanedbanými lézemi jater. Tato situace byla diagnostikována u mladých pacientů a u jiných pacientů bez obezity, diabetes mellitus nebo pankreatitidy. Tyto charakteristiky pravděpodobně zdůrazňují benigní průběh tohoto konkrétního onemocnění, které však mohou být spojeny s významnou exokrinní pankreatickou dysfunkcí.
Léčba pankreatická lipomatóza.
Léčba pankreatické lipomatózy závisí na jejím původu, ale dosud neexistuje žádná specifická léčba této patologie. Současně se používají doporučení pro léčbu steatózy jater: snížení tělesné hmotnosti, cvičení, dietní omezení. [25] Takže pro lipomatózu pankreatu je předepsána dietní tabulka 5; O této stravě a jejím nabídce podrobně v publikacích:
By correcting the external secretory insufficiency of the pancreas is carried out treatment of digestive failure syndrome, using such drugs of the group of enzyme drugs as Pancreatin, Panzinorm, Creon, mezim, Penzital, digestal and others.
Statiny (simvastatin atd.) Se používají k léčbě dyslipidemie a hypercholesterolémie. Hypolipidemický lék Ezetimibe (Ezetrop, Lipobon) prokázal povzbudivé výsledky při snižování celkového hladiny tuku a triglyceridů pankreatu.
Dosud se chirurgická léčba může skládat z bariatrické chirurgie -provádění laparoskopické gastrektomie rukávu (gastroplastika). Zahraniční klinická zkušenost ukazuje, že po takové chirurgické zákroku většina pacientů zažívá snížení tělesné hmotnosti, zlepšení profilu lipidů, snížení celkového objemu slinivky břišní a jeho obsahu tuku.
Prevence
Zdravé změny v životním stylu a stravovacích návycích, stejně jako pravidelné cvičení, mohou pomoci zabránit mastné infiltraci slinivky břišní.
Předpověď
Pokud jde o kvalitu života - pokud není léčena lipomatóza slinivky břišní - prognóza je špatná: pacient bude i nadále zhubnout, má zažívací problémy a trpí záchvaty malátnosti. Průměrná délka života však při absenci komplikací (například chronická pankreatitida nebo karcinom pankreatu) však má toto onemocnění malý účinek.
Seznam autoritativních knih a studií souvisejících se studiem lipomatózy pankreatu
- „Pankreatická lipomatóza: Neobvyklá příčina akutní pankreatitidy“ je článek, který vytvořil K. Khan a kol.
- „Pancreatic lipomatóza: Komplexní přehled s ilustrativními příklady CT a MR zjištění“ - článek, který napsal R. N. Oliveira et al, publikovaný v polském časopise Radiology v roce 2017.
- „Lipomatóza slinivky slinivky: Neobvyklá příčina akutní pankreatitidy“ je článek napsaný S. Patil et al, publikovaný v Indian Journal of Radiology & Amp; Zobrazování v roce 2014.
- „Kitvá infiltrace pankreatu: Hodnocení s multidetektorovou počítačovou tomografií“ je článek, který napsal L. Bertin et al, publikovaný v diagnostickém a intervenčním zobrazování v roce 2015.
- "Pankreatická lipomatóza: indikátor atrofie pankreatu?" - Článek, který vytvořil A. S. Mazo et al, publikoval v časopise Abdominal Radiology v roce 2018.
Literatura
Saveviev, V. S. Klinická chirurgie. Ve 3 díl. Vol. 1: Národní příručka / ed. Autor: V. S. Saveviev. С. Savelyev, A. I. Kirienko. - Moskva: Geotar-Media, 2008.

