Progresivní atrofie obličeje
Naposledy posuzováno: 23.04.2024

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
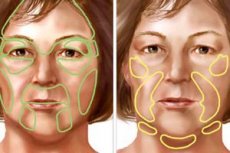
Příčiny progresivní atrofii obličeje
Předpokládá se, že nemoc může být způsobena traumatem lebky nebo obličeje, do pochvy nebo lokální infekce, syfilis syringomyelie, léze V nebo VII hlavového nervu, exstirpace nebo zranění krční sympatického trupu a t. D. Někteří autoři připustit možnost atrofie osoby, v kombinaci s atrofií tělo na základě dystrofie v diencephalic rozdělení autonomního nervového systému.
Existují případy hemiatrofie po epidemické encefalitidě, stejně jako u plicní tuberkulózy, která zachytila cervikální sympatický kufr.
Podle zpráv je progresivní atrofie obličeje ve velké většině případů syndromem různých onemocnění, u nichž patologický proces zahrnuje autonomní nervový systém na různých úrovních. Trauma a další faktory jsou zjevně jen impulsem pro vývoj těchto závažných neurodysstrofických jevů.
Symptomy progresivní atrofii obličeje
Pacienti obvykle si stěžují, že nemocná polovina obličeje je méně zdravá; rozdíly v objemu obličejové části lebky a měkkých tkání se postupně zvyšují; na straně léze je kůže tmavě břidlicová, zředěná, shromážděná během úsměvu do množství záhybů.
Někdy pacienti na vědomí, brnění bolest v postižené oblasti v celé tváři nebo straně obličeje, slzení z oka na postižené straně, a to zejména v zimě, vítr a rozdíl v barvě tvářích, patrný zejména v zimě.
Při výrazné hemiatrofii se projevuje dojem, že jedna polovina obličeje patří člověku, který je vyčerpaný hladem nebo intoxikací z rakoviny a druhý zdravý. Kůže postižené strany je žlutavě šedé nebo hnědé barvy, nezakryté červenou barvou. Oční štěrbina je zvětšena kvůli westernizaci spodního víčka.
Při stisknutí nadorbitalu, infraorbitalu a brady se objevuje bolest.
Rohový reflex je snížen, ale žáci jsou rovnoměrně roztaženi a reagují stejně jako na světlo.
Tenká kůže se cítí jako pergamen; Atrofie se rozšiřuje na podkožní tuk, žvýkání a temporální svaly, kostní tkáň (čelisti, lícní kosti a zygomatický oblouk).
Chin přesunula na postižené straně, jako velikost těla a čelisti jsou sníženy, je obzvláště silně exprimován u pacientů s atrofií obličeje od dětství; polovina nosu je také snížena, ušnice je pomačkaná.
V některých případech, atrofie tvář v kombinaci s atrofií stejné poloviny těla, a někdy - s atrofií opačné straně těla (hemiatrophia cruciata), s jednostranným sklerodermie nebo nadměrné ukládání pigmentu v kůži, dysplázie nebo vlasy depigmentace, atrofie jazyka, měkkého patra a alveolárních procesů , shnilý nemoc a ztráta zubů, porušování pocení.
Po dosažení jednoho nebo druhého stupně je hemiafrofie tváře pozastavena, stabilizována a nepostupuje dále.
Klinické a fyziologické vyšetření tohoto kontingentu pacientů ukázalo, že u všech forem progresivní atrofie obličeje dochází k výraznějšímu narušení funkce autonomního nervového systému.
U pacientů s jednostrannou dystrofií tváře se zpravidla objevuje asymetrie indikátorů elektrických potenciálů a teploty pokožky s převahou na straně léze.
Ve většině případů dochází ke snížení oscilografického indexu a spasmu kapilár na nemocné straně, což svědčí o převaze tónu sympatického nervového systému.
Téměř všichni pacienti na elektroencefalogramech odhalují změny charakteristické pro porážku hypotalamo-mesencefalických mozkových útvarů. Při elektromyografických studiích téměř vždy zaznamenávají změny ve svalové aktivitě na straně dystrofie, včetně klinicky pozorovaných atrofických projevů v tkáních.
Na základě komplexu údajů z klinických a fyziologických studií LA. Shurinok rozlišuje dvě fáze atrofie obličeje - progresivní a stacionární.
Diagnostika progresivní atrofii obličeje
Obličeje atrofie s asymetrií, musí být rozlišena kongenitální (neprogresivní) maldevelopment tvář poloviny obličeje hypertrofii, svalové torticollis, fokální skleróza, atrofie tkání lipodystrofie a dermatomyositidy. Nedávné nemocí, které patří do kurzů obecné ortopedie a dermatologii.
Léčba progresivní atrofii obličeje
Chirurgické metody pro léčbu progresivní atrofie obličeje jsou přípustné (!) Po ukončení nebo zpomalení procesu, to znamená v druhé kompletní fázi procesu. Za tímto účelem se doporučuje komplexní lékařská a fyzioterapeutická léčba v kombinaci s vagy-sympatickou blokádou a někdy blokádou cervikotoraktického uzlu.
Ke zlepšení tkáňového metabolismu by měly být předepsány vitaminy (thiamin, pyridoxin, cyanokobalamin, tokoferol acetát), aloe, sklovité tělo nebo lidazu po dobu 20-30 dnů. Pro stimulaci metabolismu ve svalové tkáni intramuskulárně injikuje ATP 1-2 ml po dobu 30 dnů. Thiamin podporuje normalizaci metabolismu uhlohydrátů, v důsledku čehož se zvyšuje množství ATP (tvořené oxidační fosforylací vedoucí do mitochondrií). Cyanokobalamin, nerobol, retabolil podporují normalizaci metabolismu bílkovin.
Ovlivňuje centrální a periferní částí autonomního nervového systému (ANS) se kondenzuje elektroforéza oblast krční sympatických ganglií, galvanické límec endonazální elektroforéza s 2% chloridem p-rum dimedrola vápenatý nebo (sezení 7-10), UHF v hypothalamu, oblasti (6 -7 sezení) a poloviční maska s galvanickým Lydasum (№7-8).
Je nutné vyloučit ohnisky zavlažování pocházející z jater, žaludku, pánevních orgánů atd.
Když tonusu sympatického a zároveň se doporučuje slabost parasympatické nervové soustavy kombinovat sympatolytických a nikotinových drog, s ohledem na míru destrukce: s porážkou centrálních autonomních struktur předepsaných centrální adrenoliticheskoe látky (chlorpromazin, oksazil, reserpin, atd.): Ganglion lepší vliv ganglioplegikami ( pahikarpin, hexon, pentamin, gangleron a t. D.). Se zapojením periferních a centrálních částí, a WPC používá spasmolytika, jako je papaverin, dibasol, eufilin, platifilin, Kellin, spazmolitin, kyselina nikotinová.
Sympatický tón se sníží omezením výživy bílkovin a tuků; pro zvýšení parasympatické vliv, určuje acetylcholinu carbacholine a cholinesteráz (např., neostigmin methylsulfát, oksamizin, Mestinon) a antihistaminika (difenhydramin, Pipolphenum, Suprastinum). Zobrazeny jsou také potravina bohaté na sacharidy, horská nebo mořská chladné klima, uhličitá koupel (37 ° C) a další prostředky a metody přiřazené neurologů (LA Shurinok, 1975).
V důsledku konzervativní předoperační léčby se proces stabilizuje, ačkoli atrofie je zpravidla externě vyjádřena jako předtím.
Myogram na svaly obličeje je zvýšení bioelektrické aktivity, snížení nebo dokonce vymizení ukazatelů asymetrie stavu autonomního nervového systému, snížení počtu případů (časné formy onemocnění) hodnot kůži elektrický potenciál vymizení kožních poruch termotopografii.
Metody chirurgické léčby progresivní atrofie obličeje
Mezi hlavní metody chirurgické léčby atrofie obličeje patří následující:
- Injekce parafínu pod kůži atrofovaných tváří. Kvůli případům trombózy a embolizace cév, chirurgové v současné době tuto metodu nepoužívají.
- Podsadka podkožní tkáň (kvůli jeho postupnému a nerovnoměrnému vráskám se také neprojevilo široké použití).
- Zavedení plastických explantátů, které zajišťují eliminaci asymetrie v klidu v klidu, ale současně imobilizují pacientovou stranu a vylučují symetrii úsměvu. Neuspokojují pacienty a tuhost plastické hmoty, které se nacházejí v těch místech, které jsou charakterizovány měkkostí a souladu. V tomto ohledu je zavedení porézních plastů slibnější, ale v literatuře nejsou žádné přesvědčivé zprávy o výsledcích jejich použití. Doporučuje se také použít explantáty ze silikonu, které mají biologickou inertnost a stabilní elasticitu.
- Opětovnou výsadbu pod kůži drceného chrupavky a pojivové báze Filatov stonku, který má téměř stejné nevýhody: tuhost (chrupavky), možnost odstavení osobu (chrupavky stopku).
- Podsadka deepidermizirovannogo a bez subkutánní tkáně klapky kůže nebo břišní sliznice testem býka podle metod Yu.I. Vernadsky.
Oprava obrysu obličeje podle Yu.I. Vernadsky
Submandibulární řez oblast produkce, jejímž prostřednictvím, pomocí velkého zakřivené tupé Cooper nůžek nebo speciální rašple s dlouhou rukojetí odloupnuta kůži, dříve „zvýšený“ s 0,25% roztokem novocaine.
Tlumení a stlačení vnější strany vytvořené kapsy na předním povrchu břicha v lokální anestézii načrtne obrys budoucího transplantace podle předem připravené plastické šablony. Ve vymezené oblasti (před transplantací) je kůže deep epidermalizována a poté je klapka odstraněna a snaží se nezachytit podkožní tkáň.
Užívání klapku na plastových vláken (nahraný), jejich konce jsou provlečeny okem 3-4 linek silný ( „Gypsy“) jehel, s níž jsou konce úsek derzhalok v podkožní rány na obličeji, a potom z horní a boční oblouky ran vést je a navázané na malé jodoformové válečky. Tudíž kožní štěp se zdá být natažen přes celý podkožní povrch rány. Vzhledem k tomu, že implantát na obou stranách povrchu rány, ulpívá na kůži a podkožní tkáně, nacházející se uvnitř kapsy-rány.
V místech s největší odchylkou se tváře skládají dohromady nebo se skládají ve třech vrstvách tím, že šití na hlavní chlopeň další "blotch" -displication. Kosmetický účinek této techniky je poměrně vysoký: eliminuje se asymetrie obličeje; pohyblivost postižené poloviny obličeje, ačkoli klesá, není zcela ochromena.
Během operace a po operaci nejsou obvykle žádné komplikace (pokud není připojena infekce vedoucí k odmítnutí štěpu nebo explantátu). V průběhu času se však vyskytuje určitá atrofie vysázené kůže (nebo jiného biologického materiálu) a je nutné přidat novou vrstvu. U některých pacientů se po vložení de-epidermis autistické kůže postupně zvyšují mazové cysty. V těchto případech se doporučuje propíchnout kůži tlustou injekční jehlou přes místo hromadění tuku (ve 2-3 místech) a vytlačit je přes punkce. Potom se prázdná dutina promyje 95% ethylalkoholem, aby se indukovala denaturace aktivovaných buněk mazových žláz; část alkoholu je ponechána v dutině pod tlakovou bandáží, uloženou po dobu 3-4 dnů.
Aby se zabránilo tvorbě mazových cyst (atheromas) a další zranění, je vhodné použít místo autodermy tunica albuginea varlat býka, který je perforován skalpelem střídavým způsobem a vstřikuje pod kůži osoby postižené oblasti (stejným způsobem jako autodermu).
 [19]
[19]
Korekce obrysu obličeje metodou A.T. Titova a N.I. Yarchuk
Obrysový plast je vyroben z alogenní konzervované široké fascie stehna, který je umístěn v jedné nebo dvou vrstvách nebo je harmonizován (zvlnění), pokud je vyžadováno značné množství plastového materiálu.
Tlaková bandáž na obličeji je aplikována po dobu 2,5-3 týdnů.
2-3 dny po operaci se určuje kolísání v oblasti transplantace, nikoliv kvůli akumulaci tekutiny pod kůží, ale k edému fasciálního štěpu a aseptickému zánětu rány.
Aby se snížil edém po operaci, je studená oblast aplikována do oblasti transplantace do 3 dnů a dimedrol je podáván uvnitř do 0,05 g 3krát denně po dobu 5-7 dnů.
Pooperační otok štěpu je nebezpečný v případech, kdy je řez pro tvorbu lůžka a vložení fascie umístěn přímo nad oblastí transplantace. V tomto případě může na okraji rány dojít k nadměrnému napětí, což vede k jejich divergenci a ztrátě části fascie. Aby se předešlo této komplikaci, je potřeba incize je mimo oblast transplantace, a je-li to ještě objevil, pak v časných stádiích může být omezena na odstranění fasciálního štěpu a rána uložit sekundární švy.
Při spojení infekce a vzniku zánětu v ráně by měl být odstraněn celý transplantát.
Přes rozsáhlé oddělení tkáně pro transplantaci fascia, subkutánní hematomy a intradermální krvácení jsou velmi vzácné, což do jisté míry lze vysvětlit působením hemostatické fascie tkáně. Největší riziko vzniku hematomů existuje, když jsou eliminovány závažné deformace na straně obličeje. Rozsáhlé oddělení tkání přes řez před ušní dutinou vytváří předpoklad pro akumulaci krve v dolní uzavřené části vytvořeného lůžka. Pokud existuje podezření na vznik hematomu, doporučuje se vytvořit odtok v dolní části rány.
Komplikace
Nejtěžší komplikací je potlačení chirurgické rány, ke které dochází při infekci transplantace nebo přijímací lůžka. Pro její prevenci je třeba striktně dodržovat požadavky na aseptické techniky při přípravě fasciálních štěpy a po transplantaci, se snaží při tvorbě posteli v tvářích a rty nepoškodily sliznice úst.
Vznik operačního ránu s ústní dutinou během operace je kontraindikací pro transplantaci fascie. Bílá membrána atd. Opakovaná intervence je přípustná až po několika měsících.
Vzhledem k tomu, že se podkožní tukové tkáně lidského chodidla (jehož tloušťka je od (5 až 25 mm), a dermis zastaví výrazně liší od celulózy a dermis dalších oblastí, a skutečnost, že jsou velmi trvanlivé, hustá, pružné a mají nízkou antigenicitu vlastnosti, NE Village et al. (1991) Vám tato allomaterial za účelem interpolace tvaru obličeje. Jeho uplatnění u 21 pacientů, autoři poznamenal hnisat a odmítání transplantátu do 3 osoby. Je zřejmé, že je nutné, aby i nadále zkoumat okamžité a dlouhodobé výsledky uplatňování tohoto Place matic materiál t. K., na rozdíl od kůže jiných částí deepitelizirovannoy, plantární kůže bez potu a mazových žláz, což je velmi důležité (z hlediska prevence kistoobrazovanie).

