Lékařský expert článku
Nové publikace
Subaortální stenóza
Naposledy posuzováno: 29.06.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
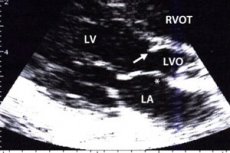
Při hypertrofii a dalších vadách myokardu v oblasti mezikomorového septa je narušen transport krve do aorty. Tato oblast předchází oblasti aortální chlopně, proto je toto zúžení charakterizováno jako stenóza subaortálního výtokového traktu. U pacientů v okamžiku kontrakce levé komory dochází k obstrukci, která brání průtoku krve, což se projevuje závratěmi, poruchami vědomí a dýchání. Léčba může být buď konzervativní, nebo chirurgická, v závislosti na formě a klinickém obrazu onemocnění.
Idiopatická hypertrofická subaortální stenóza
Pokud nelze identifikovat příčiny subaortální stenózy a také není možné najít vztah mezi vývojem patologie a jakýmikoli škodlivými a dědičnými faktory, pak se takové onemocnění nazývá idiopatické.
Termín se používá pro stenózu vyvolanou nespecifikovanými příčinami nebo spontánní stenózu.
Když mluvíme o hypertrofické subaortální stenóze, máme na mysli abnormální nadměrný růst myofibril, který se může projevit v následujících formách:
- Anulární hypertrofická stenóza (má vzhled límce zakrývajícího kanál);
- Semilunární hypertrofická stenóza (má tvar hřebene na septu nebo cípu mitrální chlopně);
- Tunelová stenóza (je postižen celý výtokový trakt levé komory).
Anatomické varianty
Existuje spektrum variant subvalvulární aortální stenózy, které se vyskytují izolovaně nebo v kombinaci s jinými. Jsou to následující:
- Tenká diskrétní membrána: nejčastější léze
- Svalový vláknitý hřeben.
- Difúzní fibrotické svalové tunelovité zúžení výtokového traktu levé komory (LVOT). [ 1 ], [ 2 ]
- Další nebo abnormální tkáň mitrální chlopně
U většiny pacientů je obstrukce způsobena membránou připojenou k mezikomorovému septu nebo obklopující výtokový trakt levé komory. [ 3 ], [ 4 ], [ 5 ] Její poloha může být jakákoli, od přímo pod aortální chlopní až po levou komoru. Je třeba poznamenat, že báze chlopní aortální chlopně je zapojena do této subaortální tkáně, což omezuje pohyblivost a rozšiřuje výtokový trakt levé komory.
Epidemiologie
Subvalvulární aortální stenóza je vzácný stav pozorovaný u kojenců a novorozenců, ale je druhým nejčastějším typem aortální stenózy. Je zodpovědná za přibližně 1 % všech vrozených srdečních vad (8 z 10 000 novorozenců) a 15 % až 20 % všech fixních obstrukčních lézí výtokového traktu levé komory.
Děti s vrozenou aortální stenózou mají 10 až 14 % případů subvalvulární aortální stenózy. Je častější u mužů a pohybuje se v rozmezí 65 % až 75 % případů [ 6 ], [ 7 ] s poměrem mužů a žen 2:1. Prevalence subvalvulární aortální stenózy je 6,5 % všech vrozených srdečních vad u dospělých. [ 8 ]
Jednochlopňová aortální stenóza je v 50–65 % případů spojena s dalšími srdečními malformacemi. [ 9 ] Ve zprávě o 35 pacientech byly zjištěny souběžné léze.
- Defekt komorového septa (VSD) (20 %)
- Otevřený ductus arteriosus (34 %)
- Plicní stenóza (9 %)
- Koarktace aorty (23 %)
- Různé další léze (14 %)
Mezi všemi obstrukcemi výtokového traktu levé komory se subaortální stenóza vyskytuje přibližně v 10–30 % případů.
Je třeba poznamenat, že problém se vyskytuje častěji u mužů (jeden a půl až dvakrát častěji než u žen).
Související patologie jsou ve většině případů:
- Bikuspidální aortální chlopeň;
- Stenóza aortální chlopně;
- Koarktace aorty;
- Otevřený ductus arteriosus;
- Defekt mezikomorového septa;
- Fallotův tetrad;
- Kompletní atrioventrikulární komunikace.
Přibližně 20–80 % pacientů s vrozenou subaortální stenózou má souběžnou vrozenou srdeční vadu a u 50 % je diagnostikována narůstající insuficience aortální chlopně, která je spojena s hemodynamickými abnormalitami. Subaortální stenóza může být navíc jedním z projevů Schonova komplexu.
Vrozená izolovaná stenóza je vzácnou diagnózou u novorozenců a dětí v prvním roce života. Ve vyšším věku může patologie existovat latentně po mnoho let. Po 30. roce věku je však vrozená subaortální stenóza prakticky neobvyklá. [ 10 ]
Příčiny subaortální stenóza
K rozvoji fixní subvalvulární aortální stenózy přispívá mnoho mechanismů, jako jsou genetické faktory, hemodynamické abnormality pozorované u jiných srdečních lézí nebo základní morfologie výtokového traktu levé komory, která zvyšuje turbulenci ve výtokovém traktu. [ 11 ] Různé vady (většinou vrozené) mohou způsobit rozvoj subaortální stenózy. Mezi takové vady může patřit zejména:
- Nesprávné uchycení předního cípu mitrální chlopně k interventrikulární membráně, abnormalitám mitrální chlopně nebo chordálu;
- Ztluštění, ztluštění mitrální chlopně s tvorbou mechanické obstrukce;
- Izolovaná divergence předního cípu mitrální chlopně s chordami;
- Zakřivení mitrální chlopně ve tvaru padáku;
- Hypertrofie svalstva výtokového traktu levé komory;
- Vláknité ztluštění pod aortální chlopní s cirkulačním pokrytím výtokového traktu levé komory atd.
Patologické změny mohou ovlivnit jak subvalvulární struktury aortální chlopně, tak i blízké anatomické prvky (např. mitrální chlopeň). [ 12 ]
Rizikové faktory
Hlavním faktorem vzniku subaortální stenózy je genetická porucha. Dědičné formy onemocnění jsou doprovázeny nedostatkem tvorby proteinů myokardiální kontrakce. Idiopatická spontánní subaortální stenóza není neobvyklá.
Ve většině případů odborníci uvádějí následující provokující faktory:
- Hypertrofie mezikomorového septa;
- Metabolické poruchy, včetně diabetes mellitus, tyreotoxikózy, obezity a amyloidózy;
- Chemoterapeutická léčba;
- Užívání anabolik, narkotik;
- Onemocnění pojivové tkáně;
- Bakteriální a virové infekční patologie;
- Chronická závislost na alkoholu;
- Radiační expozice, včetně radiační léčby;
- Syndrom sportovního srdce.
Subaortální stenóza v důsledku hypertrofie mezikomorového septa vede k přetrvávajícímu oběhovému selhání. V okamžiku kontraktilní aktivity je krev transportována mezi cípem chlopně a septem. V důsledku nedostatečného tlaku dochází k většímu překrytí mitrální chlopně výtokového traktu levé komory. V důsledku toho do aorty neproudí dostatek krve, je ztížen plicní výtok, rozvíjí se srdeční a mozkový deficit a vzniká arytmie.
Patogeneze
Vrozená subaortální stenóza je doprovázena strukturálními změnami v subvalvulárním prostoru aortální chlopně nebo vývojovými vadami v blízkých strukturách, jako je mitrální chlopeň.
Membranózní brániční stenóza může být způsobena přítomností kruhové fibrotické membrány s otvory ve výtokovém traktu levé komory nebo fibrozním sulkusovým záhybem, který redukuje více než polovinu výtokového traktu levé komory. Membránový otvor může mít velikost až 5–15 mm. Ve většině případů je membrána lokalizována bezprostředně pod fibrozním prstencem aortální chlopně nebo mírně pod ním a je připojena podél báze předního cípu mitrální chlopně k interventrikulárnímu septu pod pravým koronárním nebo nekoronárním cípem.
Subaortální stenóza chlopně se projevuje fibrotickým ztluštěním chlopňového typu s lokalizací 5-20 mm pod aortální chlopní.
Fibromuskulární subaortální stenóza je zvláštní ztluštění, podobné „límci“, lokalizované 10–30 mm pod aortální chlopní, v kontaktu s předním cípem mitrální chlopně a „objímající“ výtokový trakt levé komory jako semilunární válec. Zúžení může být poměrně dlouhé, až 20–30 mm. Patologie je často detekována na pozadí hypoplazie fibrozního prstence chlopně a změn na straně chlopňových chlopní.
Tunelovitá subaortální stenóza je nejvýraznějším typem této patologie, která se vyznačuje intenzivními hypertrofickými změnami ve svalstvu výtokového traktu levé komory. V důsledku toho se vytváří fibromuskulární tunel o délce 10–30 mm. Jeho lumen je zúžený, což je spojeno s hustým fibrotickým vrstvením. Svalstvo levé komory je hypertrofované, je zaznamenána subendokardiální ischemie, fibróza, někdy i těžká hypertrofie interventrikulárního septa (ve srovnání se zadní stěnou levé komory) a histologicky dezorientovaná svalová vlákna. [ 13 ]
Symptomy subaortální stenóza
Závažnost a intenzita klinického obrazu závisí na stupni zúžení trávicího traktu. Nejčastěji se zaznamenávají následující první příznaky:
- Periodické epizody rozmazaného vědomí, polomdloby a mdloby;
- Dušnost;
- Bolest na hrudi (epizodická nebo trvalá);
- Poruchy srdečního rytmu;
- Tachykardie, palpitace;
- Závrať.
Symptomatologie se zvyšuje na pozadí fyzické námahy, přejídání, konzumace alkoholu, vzrušení, strachu, náhlé změny polohy těla. Bolest srdce je podobná angině pectoris, ale u subaortální stenózy užívání nitrátů (nitroglycerin) bolest nezmírňuje, ale zvyšuje.
Postupem času se patologie zhoršuje. Při lékařském vyšetření je zjištěna levostranná dislokace apikálního tremoru, jeho bifurkace nebo zesílení. V oblasti karotid je puls dvouvlnný (dikrotický) se sklonem k rychlému zvyšování. V důsledku zvýšeného žilního tlaku jsou krční cévy rozšiřovány, dolní končetiny otékají, dochází k hromadění tekutiny v břišní dutině (ascites) a v pleurální dutině (hydrothorax).
Srdeční šelest je auskultačně slyšitelný v okamžiku systoly nad hrotem srdce, jeho hlasitost se zvyšuje ve vzpřímené poloze, při nádechu a během zadržení dechu. [ 14 ]
Komplikace a důsledky
Odborníci hovoří o několika charakteristických variantách průběhu subaortální stenózy:
- Při benigním průběhu se pacienti cítí uspokojivě a diagnostická opatření neodhalují zjevné hemodynamické poruchy.
- S komplexním progresivním průběhem pacienti zaznamenávají rostoucí slabost, rostoucí bolest srdce, výskyt dušnosti v klidu a periodické mdloby.
- Terminální stádium je doprovázeno rozvojem těžkého oběhového selhání.
Nejčastější komplikace jsou:
- Záchvat bušení srdce (tachykardie);
- Extrasystolie;
- Fibrilace síní a hrozící mozková embolie;
- Náhlá srdeční zástava.
Diagnostika subaortální stenóza
V počáteční diagnostické fázi se hodnotí symptomatologie, provádí se palpace a perkuse srdeční zóny a krčních cév. U subaortální stenózy je možné detekovat perkusní rozšíření srdečních okrajů doleva v důsledku hypertrofie levé komory, stejně jako palpačně - rozmazání apikálního tremoru. Palpace může odhalit systolický tremor na srdeční bázi s pokračováním podél karotid.
Auskultace odhaluje:
- Hrubý systolický šelest dominující ve druhém mezižeberním prostoru na pravé straně, vyzařující do krčních tepen;
- Diastolický regurgitační šelest na aortální chlopni.
Doporučují se následující testy: koagulogram, počet krevních destiček k predikci rizika perioperačního krvácení a množství krevní ztráty. Kromě toho se provádí hematologické vyšetření k detekci anémie. [ 15 ]
Instrumentální diagnostika zahrnuje použití takových technik:
- Rentgen hrudníku s určením velikosti srdce (při subaortální stenóze je srdce zvětšené, získává kulovitý tvar);
- Elektrokardiografie (subaortální stenóza je doprovázena známkami hypertrofie svalu levé komory, výskytem hlubokých zubů Q, poklesem segmentu ST, abnormalitou segmentu T v prvním standardním svodu, V5, V6; detekována je dilatace P ve druhém a třetím svodu v důsledku zvětšené levé síně);
- Holterova elektrokardiografie (k detekci tachykardických záchvatů, fibrilace síní, extrasystol);
- Ultrazvuk (při subaortální stenóze je septum 1,25krát silnější než stěna levé komory; je zde nedostatečná kapacita levé komory, snížený průtok krve aortální chlopní, její uzavření uprostřed systoly a dilatace dutiny levé síně);
- Sondování srdce (změny inspiračního tlaku při zadržení dechu, zvýšení konečného diastolického tlaku);
- Ventrikulografie, angiografie (odhaluje problém s únikem krve do aorty v době kontrakce levé komory).
Diferenciální diagnostika
Diferenciální diagnóza se v některých případech provádí mezi vrozenou subaortální stenózou a hypertrofickou kardiomyopatií s poruchou výtoku z levé komory. Získané diagnostické výsledky hrají důležitou roli při volbě následné terapeutické taktiky.
Kdo kontaktovat?
Léčba subaortální stenóza
Problém spočívá v tom, že chirurgický zákrok při subaortální stenóze je vždy vysoce traumatický a spojený se zvýšenými životními riziky a konzervativní terapie ne vždy vede k požadovanému účinku.
Pro snížení srdeční zátěže a zlepšení funkce levé komory je možné předepsat tyto léky:
- β-blokátory (Anaprilin, s postupným zvyšováním denní dávky od 40 do 160 mg);
- Inhibitory kalciových kanálů (Isoptin);
- Antiarytmika (Cordarone).
Pokud hrozí zánětlivé komplikace (např. endokarditida), může být předepsána antibiotická terapie cefalosporinovými antibiotiky (cefazolin) nebo aminoglykosidy (amikacin). [ 16 ]
Tyto běžné léky se nedoporučují pro subaortální stenózu:
- Diuretika;
- Nitroglycerin;
- Srdeční glykosidy;
- Dopamin, adrenalin;
- Vazodilatační léky.
Při těžce probíhající patologii a nedostatku účinku konzervativní terapie, s tlakovými rozdíly v komoře a aortě většími než 50 mm Hg, mohou lékaři vznést otázku chirurgického zákroku, zejména:
- Protéza mitrální chlopně pro optimalizaci výkonu komor;
- Myoektomie - odstranění myokardu za účelem zlepšení funkce septa.
Mezi alternativními metodami je na prvním místě umístění kardiostimulátoru nebo kardioverteru.
Léčbu nutně doplňují změny ve stravě pacienta. Doporučuje se:
- Jezte často a v malých porcích, aniž byste se přejídali;
- Vyloučit sůl, živočišné tuky, kořeněné koření a dochucovadla (pro zlepšení cévního systému);
- Omezte příjem tekutin na 800-1000 ml denně;
- Vynechte alkoholické nápoje, limonády, kávu a silný čaj;
- Ve stravě dávejte přednost vegetariánským polévkám, kaším a dušené zelenině, vařeným mořským rybám, mléčným výrobkům, ovoci, ořechům, bylinám a bobulím.
Kritéria a načasování chirurgického zákroku u subvalvulární aortální stenózy jsou kontroverzní. Včasný zákrok u těchto pacientů je vyvážen vysokým výskytem pooperačních recidiv, pozdních reoperací a rozvojem aortální regurgitace po uvolnění obstrukce. [ 17 ], [ 18 ]
- U dětí a dospívajících s průměrným Dopplerovým gradientem menším než 30 mm Hg a bez hypertrofie levé komory spočívá léčba subvalvulární aortální stenózy v neintervenci a s lékařským monitorováním.
- U dětí a dospívajících s dopplerometrickým průměrným gradientem 50 mmHg nebo více je nutná chirurgická léčba.
- Děti a dospívající s průměrným Dopplerovým gradientem 30 až 50 mm Hg mohou být zváženi k chirurgickému zákroku, pokud mají symptomatickou anginu pectoris, synkopu nebo dušnost při námaze, pokud jsou asymptomatickí, ale objevují se u nich změny na klidovém nebo zátěžovém EKG, nebo ve vyšším věku. Při diagnóze. [ 19 ]
- Prevence aortální regurgitace sama o sobě obvykle není kritériem pro chirurgický zákrok. Nicméně progrese a zhoršení regurgitace ve významné míře je indikací k chirurgickému zákroku.
Prevence
Dědičným formám subaortální stenózy nelze předcházet, ale preventivní opatření jsou nezbytná k zabránění vzniku komplikací onemocnění. V první řadě je nutné sledovat fyzickou aktivitu, vyhýbat se přetížení, vyhýbat se silovému tréninku a dalším cvikům, které zvyšují riziko hypertrofických změn myokardu.
Jakékoli cvičení se zruší, pokud jsou zjištěny následující změny:
- Zřetelný tlakový nesoulad v levé srdeční oblasti;
- Výrazná hypertrofie myokardu;
- Ventrikulární nebo supraventrikulární arytmie;
- Případy náhlého úmrtí u přímých příbuzných (příčina úmrtí může být neurčena nebo v důsledku kardiomyopatie s hypertrofií).
V případě systematické slabosti, závratí, bolesti při fyzické námaze, dušnosti je nutné se poradit s lékařem. V případě dědičné predispozice se doporučuje každoroční preventivní diagnostika, včetně ultrazvuku, elektrokardiografie a ventrikulografie. Je žádoucí po celý život dodržovat dietu s omezením soli a živočišných tuků a také frakční stravu. Důležité je neustále sledovat fyzickou aktivitu, nepřetěžovat tělo silovým tréninkem, cvičit pouze pod dohledem lékaře a trenéra.
Profylaktická opatření k prevenci rozvoje subaortální stenózy úzce souvisí s prevencí aterosklerózy, revmatismu a infekčních zánětlivých lézí srdce. Pacienti s kardiovaskulárními onemocněními podléhají lékařskému vyšetření, protože vyžadují pravidelné sledování kardiologem a revmatologem.
Předpověď
Subaortální stenóza je někdy latentní, bez výrazných příznaků, po mnoho let. Pokud se objeví zjevné klinické projevy, dochází k významnému zvýšení pravděpodobnosti komplikací, včetně úmrtí. Mezi hlavní nepříznivé příznaky patří:
- Angína;
- Presynkopa, mdloby;
- Selhání levé komory (obvykle je v takových situacích pětiletá míra přežití dva až pět let).
Kojenci a děti by měli být často sledováni (každé 4–6 měsíce), aby se zjistila rychlost progrese, protože subvalvulární aortální stenóza je progresivní onemocnění.
Přežití pacientů, kteří podstoupili operaci subaortální membrány, je vynikající, ale tito pacienti musí být sledováni, protože gradient výtokového traktu levé komory se v průběhu času pomalu zvyšuje. Důležité je dlouhodobé sledování pacientů po operaci. Většina pacientů bude v určitém okamžiku života nutná reoperace kvůli recidivě. [ 20 ]
Nezávislé prediktory zvýšené míry reoperací jsou následující:
- Ženské pohlaví
- Maximální okamžitá progrese gradientu LVOT v čase
- Rozdíl mezi předoperačními a pooperačními maximálními okamžitými gradienty LVEF
- Předoperační maximální okamžitý gradient levé komory větší nebo rovný 80 mm Hg.
- Věk nad 30 let v době diagnózy
S rozvojem insuficience levé komory a při včasném chirurgickém zákroku je pětileté přežití uváděno ve více než 80 % případů a desetileté přežití v 70 % případů. Komplikovaná subaortální stenóza má nepříznivou prognózu.

