Lékařský expert článku
Nové publikace
Rentgenový snímek hlezenního kloubu
Naposledy posuzováno: 06.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
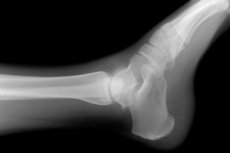
Nejrozšířenější neinvazivní diagnostickou metodou pro detekci vrozených a získaných patologických změn kostní a kloubní tkáně je vizualizace jejich anatomie pomocí rentgenového záření. Vady, které se objevily v kosterní struktuře nohy a/nebo kotníku, lze detekovat rentgenovým vyšetřením hlezenního kloubu, protože degradované a zdravé tkáně absorbují rentgenové záření procházející jimi odlišně, což se odráží v projekčním obrazu této oblasti těla.
Indikace postupu
Je předepsán jako součást diagnostického vyšetření u pacientů s poraněním kotníku s podezřením na zlomeniny a dislokace, stejně jako se stížnostmi na bolest a jiné nepohodlí v této lokalizaci, což může naznačovat zánětlivé, dystrofické a onkologické patologie.
U pacientů s prokázanými lézemi kloubu a/nebo kostní tkáně kotníku se provádí rentgenové vyšetření pro sledování účinnosti léčby.
Technika rentgenový snímek hlezenního kloubu.
Trocha anatomie: kloub spojující kosti nohy a chodidla má poměrně složitou strukturu - systém chrupavky a svalů spojuje tři kosti: velkou a malou kost nohy a patní kost (talus) nohy.
Klinické příznaky poranění kotníku jsou velmi podobné příznakům, které se vyskytují při destruktivních změnách talokalkaneálních a talonavikulárních kloubů, stejně jako patní a patní kosti. Proto se rentgenové snímky pořizují ve dvou nebo třech projekcích, aby byly tyto anatomické struktury jasně viditelné.
Přímá dorzální projekce poskytuje dobrý pohled na uzel patní kosti a část holenní kosti; dorzální projekce s chodidlem otočeným dovnitř umožňuje vyšetřit tibiofibulární syndesmózu (kloub); laterální projekce zobrazuje dorzální strany holenní kosti, velkou a malou.
Pro provedení vyšetření v laterální projekci se pacient uloží na stůl v poloze vleže na straně postižené končetiny s mírně pokrčenou končetinou v kyčelním a kolenním kloubech. Zdravá končetina se co nejvíce přitáhne k hrudníku, aby nepřekážela ve výhledu.
Pro provedení rentgenového snímku v přímé dorzální projekci se pacient položí na záda, nepoškozená noha se ohne v kolenním kloubu a přitáhne se k tělu. Chodidlo poraněné nohy se umístí patou nad kazetu v pravém úhlu ke stolu, výstup rentgenového přístroje je nasměrován na hlezenní kloub.
Pro kontrolu stavu tibiofibulárního kloubu je ve stejné poloze noha pacienta otočena dovnitř, úhel rotace je přibližně 30 stupňů. Aby se zabránilo pádu nohy, je pod ni umístěna podložka.
Normální výkon
Tato diagnostická metoda pomáhá identifikovat různá poranění kloubu a kostní tkáně kotníku:
- poranění – uzavřené a otevřené zlomeniny kostí v dané lokalizaci, včetně prasklin, úplných a neúplných posunů kosti v kloubu (vykloubení, subluxace);
- zánětlivé procesy – artritida, osteomyelitida, synovitida, bursitida;
- degenerativní změny, deformace kostní a kloubní tkáně způsobené metabolickými poruchami – dna, artróza, artropatie;
- další vrozené a získané konstituční poruchy kloubních elementů.
Popis rentgenového snímku kotníku
Radiolog popisuje viditelné strukturální změny ve struktuře spojení holenní kosti a nohy a činí diagnostický závěr. Jako standard se používá norma hlezenního kloubu na rentgenovém snímku.
Správné proporce strukturálních prvků kotníku se vyznačují jednotnou výškou kloubní štěrbiny - přímka, kterou lze nakreslit středem odděleného zaoblení holenní kosti, by zpravidla měla protínat střed uzlu patní kosti (mezi jeho vyvýšeninami). Subluxace kotníku na rentgenovém snímku obvykle vypadá jako klínovitá kloubní štěrbina. Takový anatomický rys je však ve vzácných případech také variantou normy, pak by podobná struktura tohoto prvku měla být na obou končetinách.
Kritérii pro správné umístění nohy pacienta v přímé dorzální projekci jsou vzdálené části holenní kosti, patní kosti a rentgenový kloubní prostor, jehož vzhled připomíná písmeno „G“.
V přímé dorzální projekci není patní kost plně zobrazena. Její uzel je jasně viditelný, což by mělo mít tvar nepravidelného čtyřúhelníku s jasně viditelnými horními a bočními stranami. Horní strana patní kosti je vodorovná, uprostřed mírně prohnutá, viditelné jsou mediální a laterální vyvýšeniny a také rýha, která je odděluje. Plátka, která uzavírá povrchy kloubů tohoto spojení, by měla být čirá a tenká.
V této projekci je jasně viditelný laterální výběžek. Obrys dlahy by měl rovnoměrně přecházet do jejího obrysu, pokrytého kloubní chrupavčitou tkání, čímž se zvětšuje plocha malleolární plochy bloku. Jeho struktura je houbovitá. To vše vede k tomu, že zlomeniny zadního (laterálního) výběžku jsou intraartikulární.
Pro důkladnější vyšetření laterální části kloubní štěrbiny kotníku se zkoumá snímek s chodidlem otočeným dovnitř. Na něm je mezera viditelná po celé své délce jako zakřivená stuhovitá projasnění, jejíž tvar připomíná písmeno „P“.
Na stejném snímku je jasněji vidět tibiofibulární syndesmóza; její šířka by se normálně měla pohybovat mezi čtyřmi a pěti milimetry. Maximální přípustné výkyvy tohoto ukazatele jsou mezi dvěma a devíti milimetry. Šířka měkkých tkání rozložených po laterální a mediální ploše by měla být rovnoměrná a jejich objem by měl být malý.
Dorzální část distálního zaobleného konce (epifýzy) tibie, která se v chirurgii často nazývá třetí (zadní) kotník, je jedním z nejpravděpodobnějších míst zlomeniny, často v kombinaci s narušením integrity mediálních a/nebo laterálních kotníků.
Pět až šest milimetrů nad vrcholem vrstevnice mediálního kotníku je na pozadí houbovitého útvaru viditelná vodorovná čára - obrys zářezu jeho dorzální části. Mediální část distální meta- a diafýzy fibuly je v tomto pohledu překryta na laterální část distální meta- a epifýzy tibie. Jedná se o oblast zvýšené intenzity zatížení, kde jsou poměrně časté zlomeniny - porušení integrity kosti, které je na snímku snadno viditelné i pro laika. Čerstvá poranění v podobě trhlin a kostních prohlubní jsou obvykle špatně viditelná, lépe se vizualizují několik dní po úrazu.
Specifickým znakem dislokací je posunutí kostí a zvětšení vzdálenosti mezi povrchy kostí je známkou natažení a poranění vazů.
Osteoporóza, která se rozvíjí v důsledku nedostatku vápníku, se projevuje zvětšující se zředěním (průhledností) kosti uprostřed a zhutněním okrajů kosti.
Osteomyelitidu hlezenního kloubu lze detekovat na rentgenovém snímku přibližně týden po nástupu onemocnění. V počátečních stádiích již nejsou vizuálně vymezeny přepážky mezi svaly a fascií, jasně viditelné na snímku zdravého člověka. Hranice oddělující svalovou strukturu a podkožní tkáň také není viditelná, zvyšuje se nasycení a objem měkkých tkání. Klíčovými příznaky onemocnění jsou osteonekróza - odumírání kostní buněčné tkáně, sekvestry - odmítnutí nekrotických oblastí.
Artróza hlezenního kloubu na rentgenovém snímku vypadá jako změna tloušťky chrupavčité vrstvy a mezery mezi kostními strukturami, stejně jako změny v konfiguraci koncových plotének. Kloubní štěrbina je nerovnoměrně zúžená a deformovaná. Jsou patrné kostní výrůstky podél okraje kloubů - osteofyty, zhutnění kostní tkáně na hranici s chrupavkou. Na rentgenových snímcích je také jasně viditelná kalcifikace vazů.
Artritida na rentgenovém snímku je charakterizována rozšířením kloubní štěrbiny – důsledkem zánětlivého výpotku do kloubní dutiny.
Nádory kostí, kloubů a měkkých tkání se zobrazují jako útvary bez jasného obrysu, přesahující normální strukturu. Charakteristické jsou destruktivní změny v okolí novotvaru.
Komplikace po postupu
Zákrok je neinvazivní a absolutně netraumatický a nemá žádné následky, pokud jsou dodržována určitá pravidla, zejména nepodstupovat rentgenové vyšetření více než jednou za šest měsíců. Přípustná radiační zátěž těla by neměla překročit 5 mSv. Sv je sievert, množství energie absorbované tělem během ozáření. U různých typů rentgenového záření se liší. Modernější zařízení způsobuje menší poškození těla pacienta.
Hlavní komplikací po zákroku je překročení povoleného radiačního prahu.
Trvalými kontraindikacemi vyšetření jsou závažná duševní onemocnění, která se stávají překážkou v dodržování bezpečnostních pravidel, a přítomnost kovových protéz ve vyšetřované oblasti.
Mezi dočasné stavy patří těhotenství (rentgenové snímky se u nastávajících žen pořizují pouze v případech krajní nouze, přičemž břicho je zakryté olověnou zástěrou) a vážný stav pacientky, který vyžaduje resuscitační opatření.
Pro další diagnostiku může být pacientovi předepsáno další vyšetření (ultrazvuk, MRI, CT), které umožňují další objasnění diagnózy.
Péče o proceduru
Po zákroku není nutná žádná zvláštní péče. Hodnocení rentgenových snímků je nejpříznivější. Pokud jsou dodržována všechna pravidla, pacientovi je stanovena přesná diagnóza a léčba je předepsána rychle a levně.
 [ 13 ]
[ 13 ]

