Lékařský expert článku
Nové publikace
Příčiny bolesti obličeje
Naposledy posuzováno: 04.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
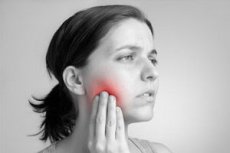
Nejčastější příčinou bolesti v obličeji je trigeminální neuralgie (trigeminie). Prevalence trigeminální neuralgie je poměrně vysoká a dosahuje 30–50 pacientů na 100 000 obyvatel, přičemž incidence se podle WHO pohybuje mezi 2–4 osobami na 100 000 obyvatel. Trigeminální neuralgie se nejčastěji vyskytuje u žen ve věku 50–69 let a má pravostrannou lateralizaci. Rozvoj onemocnění je usnadněn různými cévními, endokrinními, alergickými poruchami a také psychogenními faktory. Trigeminální neuralgie je považována za idiopatické onemocnění. Existuje však několik teorií vysvětlujících patogenezi onemocnění. Nejpravděpodobnější příčinou trigeminální neuralgie je komprese trojklanného nervu na intrakraniální nebo extrakraniální úrovni, proto se rozlišuje mezi neuralgií centrální a periferní geneze.
Intrakraniální příčiny komprese mohou být volumetrický proces v zadní lebeční jámě (nádory: akustický neurinom, meningiom, pontinní gliom), dislokace a expanze tortuózních mozečkových tepen, žil, aneurysma bazilární tepny, meningitida, srůsty po úrazech, infekce. Mezi extrakraniální faktory patří: vznik tunelového syndromu (komprese II. a III. větve v kostních kanálech - infraorbitálním a mandibulárním s jejich vrozenou zúžeností a přidáním cévních onemocnění ve stáří), lokální odonto- nebo rhinogenní zánětlivý proces.
Role komprese trojklanného nervu se vyjasnila s příchodem „bránkové teorie bolesti“. Komprese narušuje axotok, vede k aktivaci autoimunitních procesů a způsobuje fokální demyelinizaci. Pod vlivem prodloužených patologických impulsů z periferie se v míšním jádru trojklanného nervu vytváří „ohnisko“ podobné epileptickému, generátor patologicky zvýšené excitace (GPE), jehož existence již nezávisí na aferentních impulsech. Impulzy ze spouštěcích bodů dorazí k vedoucím neuronům generátoru a způsobí jeho usnadněnou aktivaci. GPE aktivuje retikulární, mesencefalické formace, thalamická jádra, mozkovou kůru, zapojuje limbický systém, čímž vzniká patologický algogenní systém.
Onemocnění se může vyvinout po extrakci zubu (postižení alveolárního nervu) - odontogenní neuralgie; v důsledku poruch krevního oběhu v mozkovém kmeni, herpetické infekce; vzácně - v důsledku demyelinizace kořene trojklanného nervu u roztroušené sklerózy. Mezi provokující faktory může patřit infekce (chřipka, malárie, syfilis atd.), hypotermie, intoxikace (olovo, alkohol, nikotin), metabolické poruchy (diabetes).
Jiné příčiny bolesti obličeje
Méně časté, ale s výrazným syndromem bolesti, jsou neuralgie jednotlivých zón trojklanného nervu - Charlinův syndrom, Freyův syndrom, linguální nerv. Poškození obličejového nervu, intermediárního nervu, glossofaryngeálního a vagusového nervu, vegetativních ganglií obličeje je doprovázeno neméně výraznou bolestí obličeje s charakteristickými klinickými rysy a vyžaduje také urgentní adekvátní terapii v raných stádiích.
Nazociliární neuralgie (Charlinův syndrom). Doprovázena silnou bolestí v mediálním úhlu oka vyzařující do kořene nosu, někdy orbitální a periorbitální bolestí. Záchvat trvá několik hodin až jeden den. Bolest v obličeji je doprovázena slzením, fotofobií, hyperémií bělimy a nosní sliznice, otokem, hyperestézií na postižené straně a jednostrannou hypersekrecí nosní sliznice. Léčba: nenarkotická analgetika a NSAID; do oka a nosu se vkapává 1-2 kapky 0,25% roztoku dikainu, pro zesílení účinku - 0,1% roztok adrenalinu (3-5 kapek na 10 ml dikainu).
Auriculotemporální neuralgie (Freyův syndrom). Charakterizována výskytem paroxysmální bolesti na postižené straně hluboko v uchu, v oblasti přední stěny, zevního zvukovodu a spánku, zejména v oblasti temporomandibulárního kloubu, často vyzařující do dolní čelisti. Doprovází ji zarudnutí kůže, zvýšené pocení v této oblasti, slinění, změna velikosti zornice na postižené straně. Záchvaty jsou vyvolány příjmem některých potravin a dokonce i jejich prezentací, stejně jako vnějšími dráždivými látkami. Léčba: analgetika v kombinaci s antihistaminiky, trankvilizéry, neuroleptika; NSAID, vegetotropní látky (belloid, bellaspon).
Neuralgie lingválního nervu. Diagnóza je založena na klinických datech: ataky pálivé bolesti v obličeji, předních 2/3 jazyka, které se objevují spontánně nebo jsou vyvolány příjmem hrubého, kořeněného jídla, pohyby jazyka, infekcemi (angína, bolest v krku, chřipka), intoxikacemi atd. Na odpovídající polovině jazyka se často objevují poruchy citlivosti, častěji typu hyperestézie, s dlouhým průběhem - ztráta citlivosti na bolest a chuť. Léčba: analgetika - analgin, sigan, na jazyk - 1% roztok lidokainu, antikonvulziva, vitamíny skupiny B.
Neuralgie lícního nervu. V obraze neuropatie lícního nervu se syndrom bolesti projevuje střeleckou nebo bolestivou bolestí v oblasti zevního zvukovodu s iradiací do homolaterální poloviny hlavy, migrací do oblasti obočí, tváří, vnitřního koutku oka, nosního křídla, brady, která se zesiluje při emočním stresu v chladu a ustupuje teplem. Bolest v obličeji je doprovázena asymetrií obličeje spolu se zvláštním defektem mimiky, patologickou synkinezí a hyperkinezí, rozvojem parézy a sekundární kontraktury obličejových svalů, vyskytuje se po podchlazení, méně často na pozadí akutní respirační virové infekce. Komplexní léčba zahrnuje „lékovou dekompresi“ nervu v obličejovém kanálu (předepisování prednisolonu, diuretik), vazoaktivní terapii (eufylin, kyselina nikotinová), vitamíny skupiny B, fyzioterapii, terapeutickou cvičení, masáže.
Neuralgie glossofaryngeálního nervu. Paroxysmální bolest v obličeji, vždy začínající od kořene jazyka nebo od mandlí a šířící se do měkkého patra, hltanu, vyzařující do ucha, někdy do oka, od úhlu dolní čelisti až po tvář. Doprovází ji hypersalivace, zarudnutí poloviny obličeje, suchý kašel. Záchvaty bolesti trvají 1 až 3 minuty. Během záchvatu se vyskytuje suchý kašel, poruchy chuti, jednostranné zvýšení citlivosti v zadní třetině jazyka, vzácně pokles krevního tlaku a ztráta vědomí. Záchvat je obvykle vyvolán mluvením, jídlem, kašláním, zíváním.
Neuralgie horního hrtanového nervu (větve bloudivého nervu). Charakterizována jednostrannou paroxysmální bolestí obličeje v oblasti hrtanu, která vyzařuje do oblasti ucha a podél dolní čelisti, objevuje se při jídle nebo polykání. Někdy se objeví laryngospasmus; během ataky bolesti se objeví kašel a celková slabost.
Syndrom pterygopalatinového ganglia (Sluderův syndrom). Záchvaty akutní bolesti v oku, nose a horní čelisti. Bolest se může šířit do spánku, ucha, zadní části hlavy, krku, lopatky, ramene, předloktí a ruky. Paroxysmy jsou doprovázeny výraznými vegetativními příznaky: zarudnutím poloviny obličeje, otokem obličejových tkání, slzením a hojným výtokem sekretu z jedné poloviny nosu (vegetativní bouře). Délka záchvatu se pohybuje od několika minut do jednoho dne.
Myofasciální faciální syndrom. Hlavním klinickým projevem je kombinace neuralgie jednoho z hlavových nervů (bolest v obličeji, jazyku, ústní dutině, hltanu, hrtanu), motorických poruch žvýkacích svalů, poruch chuti, dysfunkce temporomandibulárního kloubu. Bolest v obličeji nemá jasné hranice, její trvání a intenzita se liší (od stavu diskomfortu až po ostrou nesnesitelnou bolest). Bolest v obličeji se zvyšuje emočním stresem, sevřením čelistí, přetížením žvýkacích svalů, únavou. Bolest závisí na stavu aktivity a lokalizaci spoušťových bodů. Mohou se objevit vegetativní příznaky: pocení, cévní křeče, rýma, slzení a slinění, závratě, tinnitus, pálení na jazyku atd.
Léčba těchto syndromů se provádí ve spolupráci s neurologem.
Bolest obličeje a trigeminální neuralgie
Trigeminální neuralgie (synonyma: trigeminální neuralgie, bolestivý tik, Fothergillova choroba) je chronické onemocnění, které se vyskytuje s remisemi a exacerbacemi, charakterizované atakami extrémně intenzivní, střílející bolesti v inervačních zónách II, III nebo extrémně vzácně I větve trojklanného nervu.
Terminologie
Tradičně se rozlišuje primární (idiopatická) a sekundární (symptomatická) trigeminální neuralgie. Symptomatická neuralgie se rozvíjí jako jeden z projevů jiných onemocnění CNS (roztroušená skleróza, gliom mozkového kmene, nádory pontocerebelární oblasti, mozková mrtvice atd.).
V současné době je prokázáno, že primární trigeminální neuralgie je ve velké většině případů spojena s kompresí kořene trojklanného nervu v oblasti jeho vstupu do mozkového kmene. Komprese je obvykle způsobena patologicky křivou kličkou horní mozečkové tepny (více než 80 % případů). Pokud tedy pacient podstoupil neurochirurgický zákrok, během kterého byla zjištěna komprese nervového kořene patologicky křivou cévou, měla by být diagnostikována sekundární neuralgie. Velká většina pacientů však operaci nepodstupuje. V takových případech, ačkoli se předpokládá kompresní etiologie trojklanného nervu, se k jejímu popisu stále používá termín „primární“ (klasická, idiopatická) a termín „sekundární trigeminální neuralgie“ se používá u pacientů s jinými patologickými procesy než cévní kompresí (nádory, demyelinizace atd.) identifikovanými během neurozobrazování (nebo neurochirurgie).
Patogeneze
Mechanismus vývoje trigeminální neuralgie (stejně jako glossofaryngeální neuralgie) je vysvětlen z hlediska teorie „bránkové kontroly bolesti“ Melzacka a Walla (1965). Teorie „bránkové kontroly bolesti“ naznačuje, že rychle vodivá (antinociceptivní), dobře myelinizovaná vlákna typu A a nemyelinizovaná (nociceptivní) vlákna C jsou v konkurenčním vztahu a normálně převládá tok impulsů podél vláken proprioceptivní citlivosti. U neuralgie V a IX párů hlavových nervů, způsobené kompresí jejich kořenů u vstupu do mozkového kmene, dochází k demyelinaci vláken A s výskytem mnoha dalších napěťově závislých sodíkových kanálů v demyelinizovaných oblastech, stejně jako k tvorbě kontaktů těchto oblastí s vlákny typu C. To vše vede k tvorbě prodloužené a vysokoamplitudové aktivity patologicky změněných vláken A, která se projevuje bolestivými paroxysmy v obličeji a ústní dutině.
Epidemiologie
Typická trigeminální neuralgie se objevuje v 5. dekádě života. Častěji jsou postiženy ženy (5 na 100 000 obyvatel; u mužů - 2,7 na 100 000). Trigeminální neuralgie se nejčastěji vyskytuje vpravo (70 %), vlevo - (28 %), ve vzácných případech může být bilaterální (2 %).
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ]
Klinický obraz a diagnostika
Plnohodnotný záchvat klasické trigeminální neuralgie se vyznačuje typickým klinickým obrazem a obvykle nepředstavuje potíže s diagnostikou. Nejcharakterističtější rysy syndromu bolesti jsou následující.
- Bolest je paroxysmální, extrémně silná, střílející do obličeje, pacienti ji přirovnávají k elektrickým šokům.
- Délka bolestivého paroxysmu nikdy nepřesahuje 2 minuty (obvykle 10-15 sekund).
- Mezi dvěma samostatnými atakami je „lehký“ interval (refrakterní období), jehož délka závisí na závažnosti exacerbace.
- Během exacerbace má bolest specifickou lokalizaci v inervačních zónách trojklanného nervu, která se v průběhu mnoha let onemocnění významně nemění.
- Útok bolesti má vždy určitý směr – bolest vychází z jedné části obličeje a dosahuje do jiné.
- Přítomnost spouštěcích zón, tj. oblastí na kůži obličeje a v ústní dutině, jejichž mírné podráždění způsobuje typický paroxysmus. Nejčastější lokalizací spouštěcích zón je nasolabiální trojúhelník a alveolární výběžek.
- Přítomnost spouštěcích faktorů - akcí nebo stavů, které způsobují typické záchvaty bolesti. Nejčastěji se jedná o mytí, čištění zubů, žvýkání, mluvení.
- Typické chování během záchvatu. Pacienti zpravidla nepláčou, nekřičí ani se nehýbou, ale strnou v poloze, ve které je záchvat zastihl. Někdy si pacienti třou bolestivé místo nebo plácají.
- Ve vrcholu bolestivého záchvatu se někdy objevují záškuby obličejových nebo žvýkacích svalů (v současné době se tento příznak v důsledku užívání antikonvulziv k léčbě neuralgie trojklanného nervu pozoruje jen zřídka).
- Absence senzorické poruchy (ztráta povrchové citlivosti) v oblasti bolestivých záchvatů. Tento příznak není povinný, protože po nervové ektomii, retrogaserální termorizotomii nebo etanolových blokádách přetrvává hypestezie v místech, kde nerv vystupuje na obličeji, po dlouhou dobu.
U některých pacientů se časem vyvíjí sekundární myofasciální prosopalgický syndrom. Všichni pacienti s trigeminální neuralgií, a to jak v období exacerbace, tak v remisi, používají ke žvýkání zdravou polovinu úst. Proto dochází k degenerativním změnám ve svalech homolaterální strany obličeje s rozvojem typických svalových zhutnění (nejzranitelnější jsou vnitřní pterygoideální svaly a zadní bříško digastrického svalu). Při auskultaci temporomandibulárního kloubu je někdy slyšet typické křupání.
Při dlouhodobém průběhu onemocnění je možný rozvoj neuralgoneuritického stádia (dystrofického), ve kterém se objevuje mírná atrofie žvýkacích svalů a snížená citlivost na postižené polovině obličeje.
Symptomatická trigeminální neuralgie se klinickými projevy neliší od klasické idiopatické neuralgie, jejíž symptomatickou povahu může indikovat postupně se zvyšující senzorický deficit v inervační zóně odpovídající větve, absence refrakterní periody po bolestivém paroxysmu na začátku onemocnění, jakož i výskyt dalších ložiskových příznaků poškození mozkového kmene nebo přilehlých hlavových nervů (nystagmus, ataxie, ztráta sluchu). Jednou z nejčastějších příčin symptomatické trigeminální neuralgie je roztroušená skleróza. Výskyt trigeminální neuralgie u mladého pacienta, stejně jako změny na straně neuralgie, jsou obzvláště podezřelé z roztroušené sklerózy.
 [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
[ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
Neuralgie jednotlivých větví trojklanného nervu
Nasociliární neuralgie
Nazociliární neuralgie (Charlinova neuralgie) se vyskytuje poměrně zřídka. Projevuje se jako bodavá bolest vyzařující do centrální oblasti čela při dotyku na vnější povrch nosní dírky.
Supraorbitální neuralgie
Toto onemocnění se vyskytuje stejně vzácně jako nasociliární neuralgie. Je charakterizováno paroxysmální nebo konstantní bolestí v supraorbitálním zářezu a mediální části čela, tj. v inervační zóně supraorbitálního nervu. Palpace odhaluje bolest v supraorbitálním zářezu.
Neuralgie jiných větví trojklanného nervu
Poškození nebo komprese větví trojklanného nervu může způsobit bolest v oblasti jejich inervace.
- Neuralgie (neuropatie) infraorbitálního nervu je obvykle symptomatická a je způsobena zánětlivými procesy v maxilárním sinu nebo poškozením nervu během složitých stomatologických zákroků. Bolest je obvykle nízké intenzity, převládajícím pocitem je necitlivost sliznice horní čelisti a infraorbitální oblasti.
- Příčinami neuralgie lingválního nervu může být prodloužené podráždění jazyka protézou, ostrou hranou zubu atd. Mírná bolest v polovině jazyka je konstantní a někdy se zesiluje při jídle, mluvení nebo prudkých pohybech obličeje.
- Neuralgie (neuropatie) dolního alveolárního nervu se vyskytuje při úrazech a zánětlivých onemocněních dolní čelisti, s přesahem výplňového materiálu za vrchol zubu, se současnou extrakcí několika zubů. Je charakterizována středně silnou trvalou bolestí v zubech dolní čelisti, v oblasti brady a dolního rtu. V některých případech je pozorována neuropatie terminální větve dolního alveolárního nervu - nervu mentálního. Projevuje se hypestézií nebo parestézií v oblasti brady a dolního rtu.
- Neuropatie bukálního nervu je obvykle kombinována s neuropatií dolního alveolárního nervu. Neexistuje žádný bolestivý syndrom, typická je hypestezie sliznice tváře a kůže odpovídajícího koutku úst.
- Termín „tiková neuralgie“ označuje kombinaci periodické migrénové neuralgie a neuralgie první větve trojklanného nervu.
Postherpetická trigeminální neuralgie
Postherpetická trigeminální neuralgie (postherpetická trigeminální neuropatie) je přetrvávající nebo intermitentní bolest v obličeji po dobu nejméně 3 měsíců po nástupu infekce herpes zoster. Postherpetická trigeminální neuralgie se vyskytuje výrazně častěji než klasická trigeminální neuralgie (2 z 1000 a u osob starších 75 let - 1 z 1000 populace). Poškození trojklanného nervu je zaznamenáno u 15 % osob s herpes zoster a v 80 % případů je do procesu zapojen zrakový nerv (což je spojeno s jeho nejmenší myelinizací ve srovnání s II. a III. větví V. páru hlavových nervů). Nástup onemocnění je predisponován snížením imunity ve stáří, což přispívá k aktivaci viru Varicella-zoster, který v těle přetrvává po dlouhou dobu. Vývoj onemocnění prochází několika fázemi: prodromální, předcházející vyrážce (akutní bolest, svědění); jednostranná vyrážka (vezikuly, pustuly, krusty); hojení kůže (2-4 týdny); postherpetická neuralgie. Pro neurologa je důležité diagnostikovat prodromální fázi, kdy se ještě neobjevují vyrážky, ale již se objevil syndrom bolesti. Pásový opar lze podezřít identifikací růžových skvrn na kůži, v jejichž oblasti se objevuje svědění, pálení a bolest. Po 3–5 dnech erytematózní pozadí mizí a na zdravé kůži se objevují puchýře. Po objevení se vyrážky není diagnóza obtížná. V případě postherpetické neuralgie trojklanného nervu, po odpadnutí krust a zhojení kůže s prvky jizvy, je hlavní stížností pacientů neustálá bolest, která se objevuje do 1 měsíce u 15 % případů a do roku u 25 %. Mezi rizikové faktory pro rozvoj postherpetické neuralgie patří pokročilý věk, ženské pohlaví, přítomnost silné bolesti v prodromálním a akutním stádiu, stejně jako přítomnost závažných kožních vyrážek a následných jizevnatých změn na kůži. Klinické projevy v pokročilém stádiu postherpetické neuralgie jsou poměrně typické.
- Jizvy na kůži (na pozadí její hyper- a hypopigmentace) v oblasti čela a pokožky hlavy.
- Přítomnost spouštěcích oblastí na pokožce hlavy (příznak česání), čele, očních víčkách.
- Kombinace syndromů trvalé a paroxysmální bolesti.
- Přítomnost alodynie, hypestézie, dysestézie, hyperalgezie, hyperpatie.
Huntův syndrom
V případě herpes infekce může být kromě trojklanného nervu postižen i III., IV. a/nebo VI. pár hlavových nervů a v případě infekčního poškození genikulárního ganglia je možná dysfunkce lícního a/nebo vestibulocochleárního nervu.
- Huntův syndrom 1 (neuralgie genikulárního ganglia, syndrom genikulárního ganglia, Herpes zoster oticus, Zoster oticus), popsaný americkým neurologem J. Huntem v roce 1907, je jednou z forem herpes zoster, vyskytující se s poškozením genikulárního ganglia. V akutním období je vyrážka lokalizována ve zevním zvukovodu, na boltci, měkkém patře a patrových mandlích. Klinický obraz postherpetické neuralgie genikulárního ganglia spočívá v jednostranné konstantní nebo periodické bolesti v uchu, v ipsilaterální polovině obličeje, zevním zvukovodu, poruchách chuti v předních 2/3 jazyka, mírné periferní paréze obličejových svalů.
- Huntův syndrom 2. typu je způsoben poškozením senzorických uzlin několika hlavových nervů - vestibulocochleárního, glossofaryngeálního, vagusového, a také druhého a třetího krčního míšního nervu. Herpetické erupce se objevují ve zevním zvukovodu, předních 2/3 jazyka, na pokožce hlavy. Bolest v zadní části úst vyzařuje do ucha, týla, krku a je doprovázena poruchou slinění, horizontálním nystagmem a závratěmi.
Tolosa-Huntův syndrom
Tolosa-Huntův syndrom se objevuje náhle a je charakterizován periodickou bolestí v očnici, otokem a poškozením jednoho nebo více hlavových nervů (III, IV a/nebo VI), které obvykle samy odezní. V některých případech se onemocnění vyskytuje se střídavými remisemi a exacerbacemi. U některých pacientů dochází k poruše sympatické inervace zornice.
Postižení hlavových nervů se shoduje s nástupem bolesti nebo se objevuje do 2 týdnů od bolesti. Tolosa-Huntův syndrom je způsoben granulomatózním růstem tkáně v kavernózním sinu, horní orbitální štěrbině nebo orbitální dutině. Bolestivá oftalmoplegie se může také vyskytnout u nádorových lézí v horní orbitální štěrbině.
Glossofaryngeální neuralgie
Klasická glossofaryngeální neuralgie je klinickými projevy podobná neuralgii trojklanného nervu (která často způsobuje diagnostické chyby), ale rozvíjí se výrazně méně často než ta druhá (0,5 na 100 000 obyvatel).
Onemocnění se projevuje formou bolestivých záchvatů, začínajících v oblasti kořene jazyka nebo mandlí a šířících se do měkkého patra, hltanu, ucha. Bolest někdy vyzařuje do úhlu dolní čelisti, oka, krku. Záchvaty jsou obvykle krátkodobé (1-3 minuty), vyvolávají je pohyby jazyka, zejména při hlasitém mluvení, konzumaci teplého nebo studeného jídla, podráždění kořene jazyka nebo mandlí (spouštěcí zóny). Bolest je vždy jednostranná. Během záchvatu si pacienti stěžují na sucho v krku a po záchvatu se objevuje hypersalivace. Množství slin na straně bolesti je vždy sníženo, a to i během období slinění (ve srovnání se zdravou stranou). Sliny na straně bolesti jsou viskóznější, jejich měrná hmotnost se zvyšuje v důsledku zvýšení obsahu hlenu.
V některých případech se u pacientů během záchvatu vyskytnou presynkopální nebo synkopální stavy (krátkodobá nevolnost, závratě, pokles krevního tlaku, ztráta vědomí). Vývoj těchto stavů je pravděpodobně spojen s podrážděním n. depressoru (větve IX páru hlavových nervů), v důsledku čehož je potlačeno vazomotorické centrum a krevní tlak klesá.
Při objektivním vyšetření pacientů s neuralgií glossofaryngeálního nervu se obvykle nezjistí žádné změny. Pouze v malé části případů se vyskytuje bolest při palpaci úhlu dolní čelisti a jednotlivých úseků zevního zvukovodu (hlavně při záchvatu), snížení faryngeálního reflexu, snížení pohyblivosti měkkého patra a zvrácení chuťové citlivosti v zadní třetině jazyka (všechny chuťové podněty jsou vnímány jako hořké).
Toto onemocnění, stejně jako neuralgie trojklanného nervu, probíhá s exacerbacemi a remisemi. Po několika atakách jsou zaznamenány remise různého trvání, někdy až 1 rok. Zpravidla se však ataky postupně stávají častějšími a intenzita bolesti se zvyšuje. V budoucnu se může objevit stálá bolest, která se zvyšuje pod vlivem různých faktorů (například při polykání). U některých pacientů se mohou objevit příznaky ztráty odpovídající inervaci jazykohltanového nervu (neuritické stádium jazykohltanové neuralgie) - hypestézie v zadní třetině jazyka, oblasti mandlí, měkkého patra a horní části hltanu, porucha chuti u kořene jazyka, snížené slinění (v důsledku příušní slinné žlázy).
Klasická glossofaryngeální neuralgie, stejně jako neuralgie trojklanného nervu, je nejčastěji způsobena kompresí nervu větví cévy v prodloužené míše.
Symptomatická neuralgie glossofaryngeálního nervu se od klasické liší častou přítomností neustálé bolesti v interiktálním období a také progresivním senzorickým postižením v inervační zóně glossofaryngeálního nervu. Nejčastějšími příčinami symptomatické neuralgie glossofaryngeálního nervu jsou intrakraniální nádory, cévní malformace a volumetrické výběžky v oblasti styloidního výběžku.
Neuralgie tympanického plexu
Neuralgie tympanického plexu (Reichertův syndrom) se projevuje komplexem symptomů podobným poškození geniculárního ganglia (ačkoli tympanický nerv je větví glossofaryngeálního nervu). Jedná se o vzácnou formu bolesti obličeje, jejíž etiologie a patogeneze zůstávají dodnes nejasné. Existují názory na roli infekce a cévních faktorů.
Typické jsou ostré střílející bolesti v oblasti zevního zvukovodu, objevující se v atakách a postupně ustupující. Bolesti vznikají bez viditelných vnějších příčin. Na začátku onemocnění frekvence atak nepřesahuje 5-6krát denně. Onemocnění probíhá s exacerbacemi, které trvají několik měsíců, a poté jsou nahrazeny remisemi (také trvajícími několik měsíců).
U některých pacientů může rozvoji onemocnění předcházet nepříjemné pocity v oblasti zevního zvukovodu, které se někdy šíří do celého obličeje. Při vyšetření se objektivní příznaky obvykle nezjišťují, pouze v některých případech je zaznamenána bolest při palpaci zvukovodu.
Neuralgie středně pokročilého nervu
Neuralgie středního nervu je vzácné onemocnění charakterizované krátkými záchvaty bolesti hluboko ve zvukovodu. Hlavními diagnostickými kritérii jsou periodicky se vyskytující záchvaty bolesti hluboko ve zvukovodu trvající od několika sekund do několika minut, převážně na zadní stěně zvukovodu, kde se nachází spouštěcí zóna. Někdy může být bolest doprovázena slzením, sliněním a/nebo poruchami chuti a často se nachází souvislost s herpes zoster.
Neuralgie horního hrtanového nervu
Horní laryngeální neuralgie je vzácné onemocnění charakterizované intenzivní bolestí (paroxysmy bolesti trvající několik sekund až několik minut) v laterální stěně hltanu, submandibulární oblasti a pod uchem, vyvolanou polykacími pohyby, hlasitým mluvením nebo otáčením hlavy. Spoušťová zóna se nachází na laterální stěně hltanu nad membránou štítné žlázy. V idiopatické formě není bolest spojena s jinými příčinami.
Freyův syndrom
Freyův syndrom (neuropatie auriculotemporálního nervu, auriculotemporální hyperhidróza) je vzácné onemocnění, které se projevuje mírnou, přerušovanou bolestí v oblasti příušní žlázy, dále hyperhidrózou a hyperémií kůže v oblasti příušní žlázy při jídle. Onemocnění je obvykle způsobeno traumatem nebo chirurgickým zákrokem v této oblasti.
Muskuloskeletální prozokranialgie
Muskuloskeletální prozokranialgie jsou nejčastěji spojeny s dysfunkcí temporomandibulárního kloubu a myofasciálním bolestivým syndromem.
Termín „syndrom bolestivé dysfunkce temporomandibulárního kloubu“ poprvé zavedl Schwartz (1955), který popsal jeho hlavní projevy – zhoršenou koordinaci žvýkacích svalů, bolestivý křeč žvýkacích svalů a omezený pohyb dolní čelisti. Následně Laskin (1969) navrhl další termín – „syndrom myofasciální bolestivé dysfunkce obličeje“ se čtyřmi hlavními příznaky: bolest obličeje, bolestivost při vyšetření žvýkacích svalů, omezené otevírání úst a cvakavé zvuky při pohybech v temporomandibulárním kloubu. Ve vývoji syndromu existují dvě období – období dysfunkce a období bolestivého křeče žvýkacích svalů. Nástup jednoho či druhého období závisí na různých faktorech ovlivňujících žvýkací svaly, přičemž hlavními jsou psychoemoční poruchy vedoucí k reflexnímu křeči žvýkacích svalů. Při křeči svalů vznikají bolestivé oblasti – spouštěcí zóny, ze kterých bolest vyzařuje do sousedních oblastí obličeje a krku.
Za charakteristické diagnostické příznaky myofasciálního bolestivého syndromu obličeje se v současnosti považují bolest žvýkacích svalů, zhoršující se s pohyby dolní čelisti, omezení její pohyblivosti (otevření úst na 15-25 mm mezi řezáky namísto 46-56 mm v normě), cvakání a krepitus v kloubu, esovité vychýlení dolní čelisti do strany nebo dopředu při otevírání úst, bolest při palpaci svalů, které zvedají dolní čelist. Při palpaci žvýkacích svalů se detekují bolestivá těsnění (svalové spouštěcí body). Natahování nebo stlačování těchto oblastí způsobuje bolest, která se šíří do sousedních oblastí obličeje, hlavy, krku (tzv. vzorec svalové bolesti). Vzor bolesti neodpovídá nervové inervaci, ale určité části sklerotomu.
Vývoj syndromu myofasciální bolestivé dysfunkce je spojen s prodlouženým napětím žvýkacích svalů bez jejich následné relaxace. Zpočátku se ve svalu vyskytuje zbytkové napětí, poté se v mezibuněčném prostoru tvoří lokální zhutnění v důsledku transformace mezibuněčné tekutiny na myogeloidní uzlíky. Tyto uzlíky slouží jako zdroj patologických impulzů. Nejčastěji se svalové spoušťové body tvoří v pterygoideálních svalech.
Bylo zjištěno, že muskuloskeletální prozopalgie se častěji vyskytují u jedinců středního věku s asymetrickou adentií, stejně jako s určitými behaviorálními návyky (zatínání čelistí ve stresových situacích, podpírání brady rukou, tlačení dolní čelisti do strany nebo dopředu). Rentgenové změny mohou chybět. V mnoha případech hrají psychologické příčiny (deprese, hypochondrie, neurózy) hlavní roli ve vývoji onemocnění.
Cervikoprozokranialgie
Cervikoglosální syndrom se projevuje bolestí v okcipitální nebo horní krční oblasti, která se objevuje při prudkém otočení hlavy a je doprovázena nepříjemnými pocity v polovině jazyka (dysestezie, pocit necitlivosti a bolesti).
Bolest v jazyku má reflexní charakter a je způsobena patologií krční páteře, nejčastěji subluxací atlantookcipitálního kloubu. Vznik tohoto syndromu je spojen se skutečností, že proprioceptivní vlákna z jazyka vstupují do míchy jako součást druhého dorzálního krčního kořene a jsou spojena s lingválním a hypoglosálním nervem. Tato skutečnost vysvětluje výskyt nepříjemných pocitů v jazyku při kompresi C2 ( která se často pozoruje při subluxaci atlantookcipitálního kloubu).
Syndrom styloidního výběžku je charakterizován bolestí mírné nebo středně silné intenzity v zadní části ústní dutiny, která se objevuje při polykání, spouštění dolní čelisti, otáčení hlavy na stranu a palpaci výběžku stylohyoidního vazu. Syndrom je způsoben kalcifikací stylohyoidního vazu, ale může se vyvinout i při traumatu krku nebo dolní čelisti. Aby se zabránilo atakám, pacienti se snaží držet hlavu rovně s mírně zdviženou bradou (odtud jeden z názvů onemocnění - "syndrom orla").
Centrální bolest obličeje
Centrální bolest obličeje zahrnuje bolestivou anestezii (anesthesia dolorosa) a centrální bolest po cévní mozkové příhodě.
- Bolestivá anestezie obličeje se projevuje pálením, trvalou bolestí, hyperpatií v inervační zóně trojklanného nervu, obvykle se vyskytující po nervové exerezi periferních větví 5. páru hlavových nervů nebo termokoagulaci semilunárního ganglia.
- Centrální bolest obličeje po cévní mozkové příhodě je nejčastěji kombinována s hemidysestezií na opačné straně těla.
Glossalgie
Výskyt onemocnění v populaci je 0,7–2,6 % a v 85 % případů se rozvíjí u žen v menopauze. Často je kombinováno s gastrointestinální patologií. Nepříjemné pocity mohou být omezeny pouze na přední 2/3 jazyka nebo se mohou šířit do předních částí tvrdého patra, sliznice dolního rtu. Charakteristické jsou příznaky „zrcadla“ (denní pohled na jazyk v zrcadle za účelem zjištění případných změn), „dominance jídla“ (bolest se během jídla snižuje nebo ustává), zhoršené slinění (obvykle xerostomie), změny chuti (hořkost nebo kovová chuť), psychické problémy (podrážděnost, strach, deprese). Nemoc se vyznačuje dlouhým průběhem.
Psychogenní bolest obličeje
Psychogenní bolest obličeje je v praxi neurologa pozorována poměrně často, obvykle v rámci depresivního syndromu nebo neuróz (hysterie).
- Halucinogenní bolesti doprovázejí duševní onemocnění, jako je schizofrenie a maniodepresivní psychóza. Vyznačují se složitostí a obtížností porozumění verbálním charakteristikám a výraznou senestopatickou složkou („hadi žerou mozek“, „červi se pohybují po čelisti“ atd.).
- Hysterické bolesti obličeje jsou obvykle symetrické, často kombinované s bolestmi hlavy, jejich intenzita se v průběhu dne mění. Pacienti je popisují jako „strašné, nesnesitelné“, ale zároveň mají malý vliv na každodenní aktivity.
- Bolesti obličeje u depresí jsou často bilaterální, obvykle v kombinaci s bolestmi hlavy, často se vyskytuje senzoropatie, vyjádřená jednoduchými verbálními charakteristikami. V kombinaci s hlavními příznaky deprese (motorická retardace, bradyfrenie, obličejové markery deprese, jako jsou pokleslé koutky úst, Verhautův záhyb atd.).
Atypická bolest obličeje
Bolesti, které neodpovídají popisu neurogenní, vegetativní, kosterně-muskulární prozopalgie, jsou klasifikovány jako atypické bolesti obličeje. Jejich atypičnost je zpravidla spojena se současnou přítomností příznaků charakteristických pro několik typů bolestivých syndromů, ale v tomto případě obvykle dominuje psychopatologická složka.
Jednou z variant atypické bolesti obličeje je perzistující idiopatická bolest obličeje. Bolest může být vyvolána chirurgickým zákrokem na obličeji, traumatem obličeje, zubů nebo dásní, ale její stálost nelze vysvětlit žádnou lokální příčinou. Bolest nesplňuje diagnostická kritéria žádné z popsaných forem lebeční neuralgie a není spojena s žádnou jinou patologií. Zpočátku se bolest vyskytuje v omezené oblasti na jedné polovině obličeje, například v nasolabiálním záhybu nebo na jedné straně brady. V některých případech pacienti nedokážou své pocity vůbec přesně lokalizovat. V zóně bolesti nejsou zjištěny žádné poruchy citlivosti ani jiné organické poruchy. Další výzkumné metody neodhalily žádnou klinicky významnou patologii.
Další formou atypické bolesti v obličeji je atypická odontalgie. Tento termín se používá k popisu prodloužené bolesti v zubech nebo jejich lůžku po extrakci zubu bez objektivní patologie. Tento syndrom je podobný tzv. „dentální plexalgii“. Mezi pacientkami převažují ženy v menopauzálním věku (9:1). Typická je neustálá pálivá bolest v oblasti zubů a dásní, často s reperkusí na opačnou stranu. Objektivní příznaky zubních nebo neurologických poruch obvykle chybí, i když u některých pacientek se syndrom rozvíjí po zubních zákrocích (současná extrakce několika zubů nebo výplňový materiál přesahující vrchol zubu). V některých případech bolest klesá během jídla a zesiluje se pod vlivem emocí, nepříznivých meteorologických faktorů a hypotermie.
Pokud je postižen horní dentální plexus, může bolest vyzařovat podél druhé větve trojklanného nervu a být doprovázena autonomními příznaky, pravděpodobně vznikajícími v důsledku spojení plexu s autonomními ganglii (pterygopalatinový ganglion a horní cervikální sympatický ganglion). V místech výstupu trojklanných větví se zpravidla neobjevuje žádná bolest a v inervačních zónách jeho druhé a třetí větve nejsou žádné výrazné poruchy citlivosti.
Bilaterální dentální plexalgie se rozvíjí téměř výhradně u žen starších 40 let a je charakterizována dlouhým průběhem. Pálivá bolest se obvykle objevuje na jedné straně, ale brzy se objeví i na opačné straně. Téměř všechny pacientky pociťují bolest na obou stranách do 1 roku. Možný je i současný rozvoj bilaterální bolesti. Stejně jako u jednostranné dentální plexalgie je horní dentální plexus postižen 2krát častěji než dolní.
Mezi možné etiologické faktory bilaterální dentální plexalgie patří komplexní extrakce zubů moudrosti, premolárů a molárů, vodivá anestezie, osteomyelitida lůžek, chirurgické zákroky na čelistech, vstup výplňového materiálu do mandibulárního kanálku přes kořenové kanálky zubů, extrakce velkého počtu zubů v krátkém časovém úseku během přípravy ústní dutiny na protetiku, infekce, intoxikace, psychické trauma atd.

