Lékařský expert článku
Nové publikace
Pneumocysta
Naposledy posuzováno: 06.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
Pneumocystis je původce respiračního onemocnění plic, které se vyskytuje u osob z rizikové skupiny. Toto onemocnění není typické pro zdravé lidi, protože původce je oportunní. Prevalence pneumocystické pneumonie mezi populací je nízká, ale u osob s primárními imunodeficienčními stavy je tato patologie velmi častá: u pacientů s leukémií, lymfogranulomatózou, jinými onkopatologiemi, s vrozenými imunodeficiencemi a také s HIV infekcí. U pacientů s AIDS je pneumocystóza „markerem“ onemocnění a vyskytuje se u více než poloviny nakažených.
Struktura pneumocystis
Pneumocystis carinii je mikroorganismus, který byl izolován z dýchacích cest nemocné osoby v průduškách v místě bifurkace (carina), odkud pochází název tohoto druhu. Tento patogen přirozeně žije v plicích mnoha zvířat, stejně jako v některých lidech, od kterých k infekci dochází. Cesta infekce je vzdušná. Lidé s normálním imunitním stavem však nemusí onemocnět, ale být pouze přenašeči, protože pneumocystis je oportunní. U imunodeficientních stavů se rozvíjejí klinické příznaky onemocnění.
Při studiu struktury tohoto mikroorganismu proběhlo mnoho diskusí o tom, do které říše tento druh zařadit. Strukturní rysy RNA, mitochondrií a proteinových membránových struktur umožnily jeho zařazení mezi houby, ale absence ergosterolu a rysy životního cyklu potvrzují, že Pneumocystis je prvok.
Struktura pneumocystis není tak jednoduchá. To je způsobeno nekonzistentností struktury buněčných prvků v důsledku složitého buněčného cyklu. Velikosti nejjednodušších se pohybují od 1 do 10 mikrometrů v závislosti na fázi cyklu. Proto se podle mikroskopu mohou vyskytovat různé formy - od malých forem s tenkou buněčnou stěnou až po velké se stěnou silnější.
Pneumocystis je extracelulární parazit, lokalizovaný převážně v alveolytech prvního a druhého řádu. Mikroorganismus může existovat ve čtyřech hlavních formách: trofozoit, precysta, cysta a sporozoit.
Trofozoit je forma existence charakterizovaná značným průměrem buňky a nepravidelným tvarem. Membrána je silná a má výrůstky ve tvaru pseudonožců, takže tvar trofozoitu není konstantní. Tyto struktury jsou určeny pro těsný kontakt patogena s alveolocytovou buňkou. Uvnitř buňky se nachází cytoplazma s organelami charakteristickými pro mnoho mikroorganismů: mitochondrie, rybí mozkové tkáně, vakuoly s buněčnou šťávou a lipidovými a uhlíkovými složkami. Jádro zabírá dostatek prostoru a je obklopeno dvěma membránami, které chrání genetický materiál.
Precysty mají oválný tvar, bez výrůstků, malé velikosti a tenkou buněčnou membránu. Uprostřed těchto struktur se jádra dělí a tvoří cysty.
Cysty mají také kulatý tvar, ale jejich velikost je větší, protože obsahují speciální tělíska - prekurzory sporozoitu. Cysty mají schránku a silnou třívrstvou membránu, která po prasknutí má nepravidelný tvar a cyklus se tak opakuje.
Pneumocystis se rozmnožuje prostým rozdělením svého genetického materiálu na dvě části a následným rozdělením obsahu cytoplazmy membránou.
Životní cyklus Pneumocystis
Pneumocystis je percelulární parazit, ale zároveň mu různé formy existence umožňují proniknout do buňky. K infekci dochází vzdušnými kapénkami. Do lidského těla se dostane cysta, která je při dostatečné imunitní odpovědi neutralizována imunokompetentními buňkami. Pokud ne, cysta roste a pokračuje ve svém vývojovém cyklu dále s tvorbou zralých forem. Celý cyklus lze rozdělit do dvou fází - sexuální a nepohlavní.
Životní cyklus pneumocystis je poměrně složitý a prochází několika životními formami ve stádiích: trofozoit, precysta, cysta, sporozoit. Trofozoit je vegetativní forma, která se svými pseudopodiemi připojuje k alveolocytu a úzce interaguje s buněčnou membránou. Poté se buněčným dělením vytvoří dvě zralé buňky, a tak dochází k rozmnožování. Toto je tzv. nepohlavní fáze vývoje pneumocystis.
Trofozoit tvoří precystu, která má obrovské jádro a kolem něj koncentrované živiny potřebné pro budoucí cystu. Postupem času se jádro dělí a vzniká cysta, která má obvykle uvnitř 8 jader. Z cysty se vynořují mikroorganismy – sporozoity. Mají jednu sadu genetické informace a když se vzájemně sloučí, opět vytvoří trofozoit a vývojový cyklus se opakuje. Toto je pohlavní fáze vývoje.
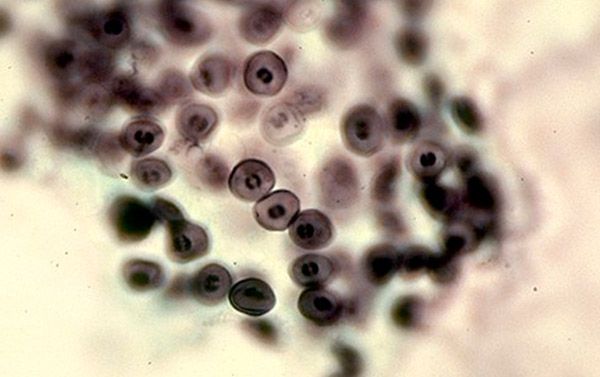
Cysty se po vstupu do lidského těla lokalizují v alveolách. Při intenzivním rozmnožování trofozoitů a cyst jich stále více a alveolocyty se deskvamují, poté se objevují klinické projevy. První imunitní reakce na tento proces se vyvíjejí v důsledku buněčné imunity. Makrofágy a T-helpery reagují na cizí agens a snaží se je fagocytovat, ale cysty mají schopnost být uvnitř makrofágu a nebýt ovlivněny jeho lysozomálními enzymy. Proto buněčná imunitní reakce nestačí pro komplexní imunitní odpověď a eliminaci pneumocyst. Když se humorální článek imunity spustí pomocí kaskádových mechanismů pod vlivem T-helperů, imunoglobuliny ovlivňují trofozoity a infikované makrofágy. Proto se u lidí s patologií imunitní odpovědi toto onemocnění rozvíjí velmi rychle, protože pro adekvátní ochranu je nutná dobrá úroveň lokální buněčné i humorální imunity.
Příznaky pneumocystické pneumonie
Inkubační doba onemocnění je jeden až pět týdnů. Záleží na věku a stupni imunosuprese organismu. Často může onemocnění probíhat jako běžné akutní respirační onemocnění, kdy jsou klinické příznaky slabě vyjádřeny a člověk může zemřít na pozadí mírného průběhu.
S ohledem na morfologické změny v plicích se rozlišuje několik klinických stadií:
- stádium edému – nastává v době nástupu infiltračních změn a je charakterizováno příznaky intoxikace a narůstající respirační tísní.
- stádium atelektázy – narušení odtoku sekretu z alveolů přispívá k jejich slepení a rozvoji plicní atelektázy. Klinicky se objevuje kašel, zhoršuje se respirační selhání.
- stádium emfyzému – trvá neurčitou dobu, v závislosti na účinnosti léčby. Příznaky jsou zmírněny, ale zbytkové účinky v plicích ve formě emfyzémových bul, které při poklepu vydávají krabicovitý zvuk.
Příznaky pneumocystické pneumonie se u dospělých a dětí liší. Děti mohou onemocnět v případě nedonošenosti, patologie centrálního nervového systému, perinatálních poranění, nitroděložních infekcí. V tomto případě se onemocnění rozvíjí ve 3.–4. měsíci života dítěte. Poté dítě hubne, odmítá kojení, má narušený spánek, objevují se příznaky dušnosti a periorální cyanózy. Dítě kašle podobně jako černý kašel, někdy s vykašláváním pěnivého sputa. Na rentgenovém snímku se mohou objevit změny podobné intersticiálním infiltrátům nebo „zakalené“ plíce.
U dospělých se klinické příznaky rozvíjejí týden po infekci u pacientů léčených imunosupresivy a po 2–3 měsících u pacientů s AIDS. Onemocnění začíná zvýšením teploty na subfebrilní čísla, mírným kašlem, dušností při fyzické námaze a bolestí v oblasti hrudníku. Při absenci léčby se příznaky o týden později zesilují, objevuje se cyanóza a vysoká teplota. Těžký průběh onemocnění je způsoben rychlým difúzním šířením zánětu do obou plic. To zvyšuje respirační selhání a na pozadí celkové imunosuprese je nebezpečné v důsledku plicního edému.
U pacientů infikovaných HIV je pneumocystóza charakteristická pomalým vývojem symptomů onemocnění, což často přispívá k fulminantnímu průběhu s fatálním koncem. Proto u pacientů s AIDS existují určité indikace pro zahájení preventivní léčby pneumocystózní pneumonie, i když neexistují žádné zvláštní klinické projevy.
Diagnóza infekce Pneumocystis carinii
Vzhledem k tomu, že příznaky pneumocystické pneumonie nejsou specifické a onemocnění často probíhá bez výrazných klinických projevů, ale s fulminantním průběhem, je etiologické ověření v tomto případě velmi důležité pro včasnou léčbu.
Klinické projevy nejsou patognomonické, proto může lékař na základě anamnézy a objektivního vyšetření určit pouze přítomnost pneumonie a její povahu je obtížné podezřívat.
Důležitým faktem anamnézy je přítomnost onkopatologie, léčby cytostatiky, HIV infekce u pacienta. To nám umožňuje podezřívat tento typ pneumonie na pozadí významného snížení imunitní reaktivity. Proto je důležité takový kontingent pacientů velmi pečlivě vyšetřit a provést preventivní opatření.
Proto jsou laboratorní a instrumentální diagnostické metody hlavními při ověřování diagnózy.
Rentgen hrudníku je povinnou metodou pro diagnostiku a potvrzení pneumonie. Charakteristickými změnami jsou fenomén „bílé plíce“ nebo „zakalené plíce“, ale tyto příznaky nejsou tak časté a v počátečních stádiích se tyto změny ještě nevyvíjejí. U dětí se pneumocystóza může na rentgenovém snímku projevit jako intersticiální pneumonie.
Bronchoskopie se doporučuje k provedení bronchiální laváže a dalšího vyšetření sekretu.
Pneumocystis ve sputu lze detekovat, pokud je jich v alveolách značné množství. Vyšetření sputa je jednou ze spolehlivých metod ověření diagnózy. Kromě sputa lze jako materiál k vyšetření použít bronchoalveolární laváž. Používá se mikroskopická metoda s barvením materiálu Romanovského-Giemsou, přičemž se detekují fialové buňky s červeným jádrem. Tato metoda však ne vždy dává výsledek, protože pod čočku mikroskopu se nemuselo dostat dostat dostatečné množství patogenu. Přesnější metodou je parazitologická. Materiál získaný od pacienta se vyseje na živné médium a patogen během několika dní roste, což potvrzuje diagnózu.
Tyto metody se v moderních podmínkách používají jen zřídka, protože získání výsledku trvá dlouho a je také zapotřebí laboratoř s vybavením, která není k dispozici v každém zdravotnickém zařízení. Proto jsou v současné době rozšířené sérologické diagnostické metody.
Analýza pro kvalitativní stanovení pneumocyst může být provedena studiem nejen sputa, ale i krve. Používá se metoda polymerázové řetězové reakce - molekulárně genetická metoda založená na detekci DNA v pacientově materiálu.
Jednodušší sérologickou metodou výzkumu (výzkum krevního séra) je detekce protilátek proti pneumocystické pneumonii. Vzhledem k tomu, že imunoglobuliny jsou produkovány proti patogenu, jejich hladina nebo přítomnost indikuje aktivitu procesu. Hladina imunoglobulinů třídy G a M se stanoví enzymově imunoanalýzou nebo imunofluorescenční metodou. Zvýšená hladina imunoglobulinů třídy M indikuje akutní infekci a se zvýšením imunoglobulinů G je možná dlouhodobá chronická infekce.
Léčba a prevence pneumocystózy
Léčba tohoto onemocnění je složitý úkol, protože antibiotika nepůsobí na patogen. Léčba by navíc měla být zahájena co nejdříve a pouze specifická. Před zahájením terapie je třeba určit závažnost onemocnění, která je charakterizována stupněm respiračního selhání a hladinou parciálního tlaku kyslíku v krvi.
Etiologickou léčbou pneumocystózy je použití sulfamethoxazolu/trimethoprimu – biseptolu. V mírných případech se předepisuje perorální podávání léku nebo intravenózní infuze v dávce 100 mg/kg, respektive 20 mg/kg. Vzhledem k přítomnosti souběžné imunodeficience u pacientů však tyto léky způsobují mnoho vedlejších účinků: kožní vyrážku, anémii, leukopenii, agranulocytózu, nevolnost, dyspeptické projevy. Optimální léčebný cyklus je proto 2 týdny.
V závažných případech se k tomuto léku přidává pentamidin - lék, který má specifický účinek, protože poškozuje reprodukční systémy pneumocyst. Používá se v dávce 4 mg/kg po zředění v 5% glukóze. Léčba trvá 2-3 týdny.
Jedná se pouze o etiotropní terapii, ale používají se také symptomatická antipyretika, detoxikační terapie, rehydratace, antimykotika a antibiotika u pacientů infikovaných HIV.
Prevence pneumocystózy je nezbytná vzhledem ke složitosti onemocnění a jeho komplikovanému průběhu u dané skupiny pacientů. Preventivní metody mohou být nespecifické a specifické - medikamentózní. Nespecifické preventivní metody se vyznačují vyšetřením pacientů z rizikové skupiny v případě epidemiologických indikací a také správnou a řádnou antiretrovirovou terapií u pacientů s AIDS. Pro tyto osoby má velký význam správný denní režim, dostatečná výživa a odstranění špatných návyků.
Specifickými metodami prevence je užívání etiotropních léků. Stejné léky se používají k prevenci i léčbě. Indikací pro takovou primární prevenci je hladina CD4 buněk pod 300, protože se to považuje za úroveň rizika infekce pneumocystózou.
Pneumocystis je původcem velmi složitého onemocnění, které bez specifických klinických příznaků musí být diagnostikováno v rané fázi a předepsána správná léčba, protože následky mohou být velmi závažné. Pneumocystis se rozvíjí u lidí s primárními nebo sekundárními imunodeficiencemi a tyto stavy se vzájemně zhoršují. Proto je u určitých skupin pacientů nutné tomuto onemocnění předcházet specifickými i nespecifickými metodami.


 [
[