Lékařský expert článku
Nové publikace
Osteofyty kolenního kloubu
Naposledy posuzováno: 29.06.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
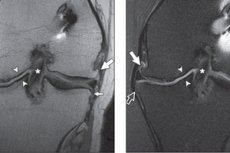
Kostní přerůstání v oblasti kloubní plochy, často ve formě hrotů a ostrých výčnělků, se nazývá osteofyty. Osteofyty kolenního kloubu vyvolávají silnou bolest v koleni, téměř nereagující na použití léků proti bolesti. Tvorba osteofytů je spojena s patologickými změnami kostní tkáně. Marginální osteofyty jsou častým příznakem osteoartrózy kolene a dalších diartroidálních kloubů. Tyto kostní výrůstky se tvoří v periostu na spojení chrupavky a kosti, pokryté synovií v diartroidálních kloubech. [ 1 ], [ 2 ] Léčba je dlouhá a někdy i poměrně složitá, kombinovaná.
Epidemiologie
Podle statistik Světové zdravotnické organizace trpí osteofyty kolenního kloubu častěji pacienti ve věku 35 let a starší. Odborníci vysvětlují tento trend nadměrnou zátěží kolen a zvýšenou fyzickou aktivitou.
Prevalence této patologie v industrializovaných zemích je asi 30-60 %.
Nejvýraznějším a nejčastějším příznakem onemocnění, s nímž se pacienti obracejí na lékaře, je akutní bolest při pohybu kolena.
U přibližně 20–30 % lidí mohou být osteofyty přítomny bez jakýchkoli příznaků. Podle některých zpráv jsou osteofyty přítomny u více než 80 % lidí starších 79 let, přičemž diagnostikovány jsou pouze u 13 % z nich.
Muži jsou náchylnější k nástupu příznaků spojených s osteofyty kolene v mladším věku. Klinický obraz je však výraznější u žen.
Přítomnost osteofytů je jedním z diagnostických kritérií pro onemocnění, jako je gonartróza (osteoartróza kolene). Přibližně 13 % žen a 10 % mužů ve věku 60 let a starších má symptomatickou osteoartrózu kolene. Podíl lidí se symptomatickou osteoartritidou kolene pravděpodobně vzroste v důsledku stárnutí populace a míry obezity nebo nadváhy v běžné populaci. [ 3 ]
Příčiny kolenní osteofyty
Osteofyty kolenního kloubu vznikají v důsledku přestavby kosti během nějakého patologického procesu. Osteoartritida a s ní spojené změny vedou k poškození chrupavky, pod kterou se kost nachází. To nepříznivě ovlivňuje ochranu kostní tkáně. V důsledku toho se zvyšuje zátěžový tlak na kost, dochází k jejím patologickým změnám. Spouštějí se kompenzační mechanismy, kostní tkáň ztlušťuje a pod zátěží vznikají osteofyty.
Urychlit průběh patologie:
- Pokročilá gonartróza;
- Starší věk a s ním spojené změny;
- Hypermineralizace kostí.
Osteofyty kolenního kloubu však nejsou vždy způsobeny patologickými procesy a mohou působit jako jeden z příznaků věkem podmíněných změn kostního a kloubního aparátu.
Na vzniku a progresi onemocnění se podílejí faktory, a to jak obecné, tak specifické. Kolenní klouby jsou tedy nejčastěji postiženy vlivem nadváhy, synovitidy a subchondrálních lézí holenní kosti.
Rizikové faktory
Pravidelné zatížení kolenního kloubu postupně vede k zahájení degenerativních procesů, opotřebení chrupavčité tkáně kloubu. Pokud se zároveň objeví faktory jako věk nad 30 let, poranění kloubů, patologie nohou (deformity atd.), nošení nepohodlné obuvi, negativní dopad na kostní struktury kolene se mnohonásobně zvyšuje.
V procesu opotřebení kloubních tkání se zvyšuje zatížení přímo na kolenní kloub a vazivový aparát, což s sebou nese ztluštění vazů, zvýšené tření a v důsledku toho růst osteofytů.
Degenerativní změny začínají v relativně mladém věku. Ve většině případů se jedná o pomalu se rozvíjející patologii, která se sotva projeví, dokud výrůstky nezačnou ovlivňovat nervové struktury.
Faktory, které mohou urychlit degenerativní procesy, mohou být následující:
- Vrozené rysy pohybového aparátu;
- Nutriční vlastnosti;
- Životní styl, špatné návyky;
- Traumatická zranění, včetně sportovního přetížení, dopravních nehod atd.
Mezi nejčastější faktory vzniku osteofytů kolenního kloubu patří osteoartróza, která často přispívá k patologii u pacientů starších 55 let.
Patogeneze
Tvorba marginálních osteofytů začíná dysregulací chondrogeneze zahrnující diferenciaci chondrogenních buněk umístěných v periostu, což vede k tvorbě chrupavčité struktury zvané chondrofyt. Chondrofyt poté podléhá osifikaci za vzniku chondroosteofytu a celá struktura se nakonec změní v kost za vzniku osteofytu. [ 4 ], [ 5 ] Patologické kostní výrůstky se objevují na pozadí osifikačních procesů periostální vrstvy, vazivového aparátu a dalších tkání přiléhajících ke kolennímu kloubu. Za normálního stavu kosterního systému osteofyty nerostou.
Problém postihuje hlavně velké klouby, jako jsou lokty, ramena, kotníky, kolena a kyčle. Postiženy mohou být i obratle, žeberní klouby a klíční kosti.
Podle patogenetických směrů se osteofyty dělí na následující typy:
- Posttraumatické - vznikají po traumatickém poranění s oddělením periostu nebo zlomeninami kostí. Proces se aktivuje zejména při vstupu infekčních agens do tkání - k tomu dochází zejména u otevřených zlomenin.
- Degenerativně-dystrofická - vyvíjí se na pozadí intenzivní destrukce kloubní chrupavky s poškozením subchrupavčité kosti. Příkladem je deformující artróza kolene s omezeným rozsahem pohybu.
- Post-zánětlivé - vznikají v důsledku zánětlivých reakcí, včetně tuberkulózy, osteomyelitidy, revmatoidní artritidy, brucelózy atd.
- Systémové, endokrinní - spojené s určitými změnami skeletu, endokrinními poruchami. Příkladem je tvorba osteofytů u pacientů s akromegalií.
- Osteofyty v důsledku lézí centrálního nervového systému - vznikají při narušení nervové inervace kloubních tkání.
- Postload - vzniká v důsledku fyzického přetížení v oblasti vystavení periostu kontrakcím připojeného svalstva.
- Osteofyty, které se tvoří v důsledku mikropoškození kloubního pouzdra nebo jeho narážení mezi kloubní povrchy během období náhlého pohybu.
Ačkoli marginální osteofyty byly identifikovány jako citlivý a časný znak přítomnosti chrupavčitých lézí u pacientů s osteoartritidou, přesná patogeneze osteofytů se teprve začíná chápat. Cytomorfologické nálezy a vzorce genové exprese během tvorby osteofytů se podobají nálezům při hojení zlomeniny dřeně a osifikaci endochondrální růstové ploténky. [ 6 ] Nedávno bylo prokázáno, že tvorba osteofytů a přítomnost chrupavčitých lézí jsou fyzikálně nezávislé jevy. [ 7 ] Dříve publikované studie ukázaly, že růst osteofytů je způsoben uvolňováním cytokinů z poškozené chrupavky spíše než mechanickým působením na kloubní pouzdro, že synoviální tkáň hraje důležitou roli v regulaci tvorby osteofytů a že exogenně podávané cytokiny mohou tvorbu osteofytů indukovat nebo inhibovat. [ 8 ], [ 9 ], [ 10 ]
Dva cytokiny, které hrají ústřední roli v iniciaci chondrogeneze, prvního kroku tvorby osteofytů, jsou transformující růstový faktor beta (TGF-β) a kostní morfogenetický protein-2 (BMP-2). TGF-β a BMP-2 jsou přítomny ve vysokých koncentracích v osteofytech získaných od pacientů s osteoartritidou kolene a kyčle [ 11 ], [ 12 ], stejně jako v synoviální tekutině zvířat po akutním poranění chrupavky. [ 13 ] Bylo také prokázáno, že TGF-β a BMP-2 indukují chondrogenezi in vivo přímou injekcí do kolenního kloubu zvířat a in vitro exogenní injekcí do mezenchymálních buněk v kultuře, zatímco inhibitory těchto cytokinů chondrogenezi zabraňují. [ 14 ], [ 15 ]
Symptomy kolenní osteofyty
Prvními příznaky osteofytů jsou pravidelná bolest a křupavost v kloubu. Je pozoruhodné, že závažnost onemocnění na rentgenovém snímku ne vždy odpovídá intenzitě symptomatologie. Existují případy, kdy kolenní kloub zaznamenal významné poškození, nicméně klinické projevy prakticky chyběly. Existují i opačné situace, kdy jsou patologické změny na rentgenovém snímku malé a symptomatologie je živá a mnohostranná.
Velikost samotných osteofytů je důležitější než velikost kloubní mezery.
U pacientů trpících osteoartrózou kolenního kloubu:
- Kostní výrůstky významně zvyšují riziko syndromu chronické bolesti;
- Velikost i počet osteofytů ovlivňují sílu projevů bolesti;
- Přítomnost osteofytů zvyšuje riziko poškození vazů.
Další možné příznaky:
- Tupá bolest vyzařující do paty, stehna;
- Necitlivost nebo brnění v postižené noze;
- Progresivní slabost končetiny;
- Změny chůze, kulhání.
Symptomatologie se zvyšuje s fyzickou aktivitou a po období klidu klesá.
Vzhledem k tomu, že klinický obraz osteofytů kolenního kloubu je podobný jako u některých jiných onemocnění kloubů, je nutné pacienty kompletně vyšetřit, aby se diagnóza objasnila.
Za podmíněně specifické příznaky patologických výrůstků v kolenním kloubu lze považovat:
- Takzvaná „startovací“ bolest, která se objevuje v okamžiku zahájení chůze nebo sestupu ze schodů, s lokalizací na anterointernálním povrchu kolena (někdy „jde“ do dolní části nohy nebo stehna);
- Zvýšená bolest v okamžiku ohybu kloubu;
- Někdy - oslabení a atrofické změny čtyřhlavého svalu, bolestivé pocity při sondování v oblasti projekce kloubní mezery nebo periartikulárních zón.
Mnoho pacientů má vnější zakřivení kolena a také nestabilitu kloubu.
Etapy
Rozlišují se čtyři hlavní stádia osteofytů kolenního kloubu:
- První fáze je charakterizována diskomfortem a mírnou bolestí v koleni spojenou s malou fyzickou aktivitou.
- Druhá fáze se vyznačuje delší a intenzivnější bolestí, která mizí až po delší době klidu. Některé aktivní pohyby mohou být omezeny a bolest při sondování kolena je téměř konstantní.
- Třetí fáze se vyznačuje výrazným zvýšením intenzity bolesti. Objevuje se ztuhlost pohybů ráno.
- Čtvrtá fáze je doprovázena neustálou bolestí v koleni s výrazným zvýšením při zátěži. Periartikulární svaly atrofují, motorická aktivita je omezená.
Formuláře
Osteofyty významně zvyšují riziko syndromu chronické bolesti v kolenním kloubu. Pokud jsou výrůstky velké nebo špičaté, mohou poškozovat vazy a menisky. Prognóza a intenzita klinických projevů však do značné míry závisí na typu kostní formace.
Okrajové osteofyty kolenního kloubu se vyskytují na okrajích kostních segmentů. Tyto výrůstky jsou nejčastěji způsobeny věkem podmíněnými degenerativními změnami, intenzivním a častým zatížením oblasti kolene, nadměrnou tělesnou hmotností a sedavým způsobem života.
Velké výrůstky představují přímou hrozbu pro pohyblivost postižené končetiny. Zároveň se malé osteofyty kolenního kloubu mohou stát náhodným nálezem při radiologickém nebo tomografickém vyšetření a nemusí se projevovat žádnými příznaky.
Komplikace a důsledky
Osteofyty kolenního kloubu mohou způsobovat komplikace, které závisí především na velikosti výrůstků, jejich počtu, umístění a stádiu vývoje. Komplikace mohou být středně závažné a závažné a ovlivňují celkový zdravotní stav pacienta.
Mezi nejčastější nežádoucí účinky patří:
- Stlačení nervových zakončení, což má za následek silnou bolest, slabost, nucenou polohu a omezenou pohyblivost postižené končetiny;
- Úplná imobilizace kolena;
- Degenerativní procesy, svalová atrofie;
- Deformace končetin.
Postupem času člověk s osteofyty kolenního kloubu ztrácí schopnost udržovat fyzickou aktivitu po dlouhou dobu. Zpočátku se objevují potíže s chůzí na dlouhé vzdálenosti, poté na krátké vzdálenosti. Poté je nutné používat různé podpůrné pomůcky (hole, berle atd.).
Průběh patologie se stává obzvláště závažným v pokročilých stádiích vývoje, kdy dochází ke zakřivení kloubu a porušení jeho funkce. Mění se délka končetiny, objevují se problémy s chůzí. Postupné zúžení kloubní štěrbiny vede k blokádě kolene. Současně se rozvíjí artritida, reaktivní synovitida atd. V nejnepříznivějším vývoji událostí se tvoří ankylóza - úplná ztráta pohyblivosti v důsledku srůstu kloubních ploch s růstem neelastické vláknité tkáně. Krevní oběh je narušen, trpí přísun živin a kyslíku do tkáně, což situaci jen zhoršuje.
S zhoršující se funkcí kloubů se zátěž na celý pohybový aparát rozkládá nerovnoměrně. Přetížené segmenty také procházejí patologickými změnami, což stav pacienta dále zhoršuje. Mohou se vyvinout deformity chodidel a páteře, vychýlení pánve atd.
Dále, při absenci léčby, se vyskytuje bursitida, myozitida, osteonekróza atd. Trpí téměř všechny struktury pohybového aparátu a člověk se stává invalidním.
Diagnostika kolenní osteofyty
Neexistují žádné laboratorní hodnoty, které by byly specifické pro osteofyty kolene. Přesto se předepisují testy, zejména:
- V diferenciální diagnóze (je třeba zaznamenat absenci zánětlivých změn v celkovém krevním testu, absenci protilátek proti cyklickému citrulinovanému peptidu, normální obsah kyseliny močové v krvi);
- Stanovení pravděpodobných kontraindikací pro konkrétní léčebnou metodu (klinické krevní a močové testy, biochemický sběr krve);
- Vyloučit zánětlivou reakci (vyhodnocení rychlosti sedimentace erytrocytů a C-reaktivního proteinu).
Analýza synoviální tekutiny se provádí v případech synovitidy, podezření na artritidu. Obecně je u nezánětlivých osteofytů synoviální tekutina čirá, sterilní, středně viskózní.
Instrumentální diagnostika je v této situaci spíše orientační. V tomto případě je za nejdostupnější a nejinformativnější metodu považován rentgen, který umožňuje detekovat zúžení kloubní mezery, přímou přítomnost osteofytů a subchondrální sklerózu.
Šířka kloubní štěrbiny se měří v nejužší oblasti. Norma pro kolenní kloub je od 6 do 8 mm. V závislosti na stupni zúžení a rozsahu osteofytů lékař určí radiologické stadium patologického procesu:
- Spochybnitelné radiologické projevy (žádné nebo malé zúžení, osteofyty se jeví jako malé mělké zaostření).
- Projevy jsou minimální (zúžení je malé, osteofyty jsou ojedinělé v oblasti kloubních okrajů).
- Projevy jsou středně silné (střední zúžení, výrůstky nejsou izolované, malé, jsou přítomny známky subchondrální osteosklerózy a mírné zakřivení kloubních ploch).
- Projevy jsou intenzivní (zúžení je výrazné, výrůstky jsou četné a velké, jsou přítomny známky subchondrální osteosklerózy a distorze kostních epifýz).
Rentgenové vyšetření kolenních kloubů se provádí standardní technikou s použitím přímé/zadní projekce a pasivní flexe (obě kolena musí být v kontaktu s kazetou a ve stejné rovině s kyčelními klouby, patelou a konci palců). Jedno radiologické vyšetření obvykle postačuje. Opakované rentgenové snímky jsou nutné, pokud lékař podezřívá připojení jiného onemocnění, nebo pokud je plánován chirurgický zákrok v oblasti kloubu.
Mezi další možné instrumentální studie patří:
- Magnetická rezonance;
- CT vyšetření;
- Ultrazvuk;
- Radiologická denzitometrie.
Pokud je zjištěna synovitida kolenního kloubu, provede se punkce kloubu s odběrem synoviální tekutiny s další analýzou k určení přítomnosti zánětlivých krystalických procesů.
Artroskopie je citlivější než magnetická rezonance (MRI) pro detekci povrchových lézí chrupavky. [ 16 ], [ 17 ] V zadních femorálních kondylech však existují významné oblasti, které jsou před artroskopií skryté, a proto je lépe vyhodnotit pomocí MRI. [ 18 ]
Míra falešně pozitivních výsledků u marginálních osteofytů detekovaných na rentgenových snímcích dosahuje 53 % u patelofemorálních osteofytů, 44 % u mediálních osteofytů a 33 % u laterálních osteofytů, přičemž jako referenční standard se používá artroskopie [ 19 ], a dosahuje 41 % u patelofemorálních osteofytů a 17 % u tibiofemorálních osteofytů, přičemž jako referenční standard se používá magnetická rezonance [ 20 ], [ 21 ].
Diferenciální diagnostika
Osteofyty kolenního kloubu jsou obvykle diagnostikovány bez větších obtíží během radiologického vyšetření.
V rámci diferenciální diagnózy se používají kritéria, jako je detekce omezených motorických schopností, bolest při pasivní extenzi a flexi kolene a také povaha radiologických změn:
- Zúžení kloubní mezery;
- Zvláštnosti tvaru a umístění osteofytů;
- Přítomnost subchondrální sklerózy, cyst atd.
V kolenním kloubu se mohou vyskytovat nejen osteofytické výrůstky, ale i entezofytické výběžky, které jsou si navzájem velmi podobné. Entezofyty jsou izolované zóny osifikace, které se nacházejí v oblasti úponu vazivového aparátu, šlach a kloubního pouzdra ke kostní tkáni. V kolenním kloubu se entezofyty častěji nacházejí v oblasti pately - v oblasti úponu patelárního vazu a šlachy 4-věncového stehenního svalu. Osteofyty i entezofyty mohou způsobovat poměrně intenzivní bolestivý syndrom.
Obecně se diferenciální diagnóza provádí s jinými známými onemocněními kloubů.
Kdo kontaktovat?
Léčba kolenní osteofyty
Jak se zbavit osteofytů v kolenním kloubu? Léčebná opatření jsou vždy kombinovaná, s využitím farmakologických a nefarmakologických metod. Úplně eliminovat výrůstky tímto způsobem nebude možné, ale léčba úspěšně přispívá k odstranění bolestivého syndromu, zlepšení funkce kloubů a prevenci další progrese onemocnění.
Pacientům je předepsána terapeutická fyzioterapie: doporučují se zejména vodní cvičení, aerobní cvičení, které úspěšně snižují intenzitu bolesti v kolenním kloubu.
Pro úlevu kolene ve výrazných stádiích patologického procesu je nutné používat podpůrnou hůl v ruce opačné k postiženému koleni. V pokročilých případech se doporučuje chůze o berlích nebo chodítkách.
V případě narušené biomechaniky kloubů se předepisuje nošení supinátorů, vložek do bot, kolenních ortéz, ortéz, které zatěžují kloub.
Důležitou roli hraje fyzioterapie, která se aktivně využívá zejména v raných stádiích patologie. Kromě toho se používají i léky. V první řadě se jedná o prodloužené prostředky základní terapie, mezi které patří chondroitin sulfát, glukosamin g/h nebo sulfát, jejich kombinace, stejně jako diacerein, Rumalon, avokádové nebo sójové přípravky, alflutop, chondrogard. Tyto léky mají akumulační účinek, anestetizují, zastavují rozvoj zánětu a obecně zpomalují progresi osteofytů a osteoartrózy. Tyto léky se užívají dlouhodobě, každoročně po dobu nejméně šesti měsíců. Účinek se dostaví přibližně po 1,5-3 měsících a po ukončení léčby přetrvává 1-2 měsíce. Další výhodou těchto léků je snížení jejich užívání v porovnání s nesteroidními protizánětlivými léky, což významně snižuje pravděpodobnost nežádoucích vedlejších účinků.
Pro zvýšení biologické dostupnosti léčivé látky lze takové prodloužené přípravky podávat injekčně (intramuskulárně). Příkladem je Hondrogard, lék k intramuskulárnímu nebo intraartikulárnímu podání. Aktivní složkou je chondroitin s/n v množství 100 mg/ml. Hondrogard je účinný a bezpečný a intraartikulární a intramuskulární injekce lze střídat, což přispívá k přetrvávající úlevě od bolesti.
Při mírné bolesti a přítomnosti kontraindikací k užívání nesteroidních protizánětlivých léků se paracetamol úspěšně používá v množství nepřesahujícím 3 g denně. Pokud se neobjeví žádné negativní reakce těla, lék se předepisuje na dlouhou dobu. Pokud je taková léčba neúčinná, objevují se nežádoucí účinky, bolest se zvyšuje, rozvíjejí se zánětlivé procesy, předepisují se nesteroidní protizánětlivé léky.
Je důležité vzít v úvahu, že tyto léky, pokud jsou užívány dlouhodobě, mohou způsobit řadu nežádoucích vedlejších účinků - zejména z trávicího systému, kardiovaskulárního systému, jater, ledvin. Proto se výběr léku a úprava dávkování provádí individuálně.
Pro osteofyty kolenních kloubů je nejrelevantnější následující typ lokální léčby:
- První fáze - aplikace masti (gelu) s diklofenakem po dobu až 1-1,5 měsíce;
- Druhá fáze - mast s ketoprofenem po dobu 1,5-3 měsíců;
- Třetí fáze - opět Diclofenac po dobu 1,5-3 měsíců.
Lokální forma nesteroidních protizánětlivých léků zřídka způsobuje nežádoucí účinky z trávicího systému, ledvin a kardiovaskulárního systému, takže je bezpečnější než perorální forma, i když může způsobit dermatologické vedlejší účinky. Doporučuje se použít až 10 cm topického přípravku na oblast kolenního kloubu najednou. [ 22 ]
Pokud potíže přetrvávají, pocit se nezlepšuje, používá se intraartikulární terapie - druh léčby osteofytů kolenního kloubu bez chirurgického zákroku. Kortikosteroidy se aplikují injekčně do postiženého zaníceného kloubu, ne více než 1-2krát ročně do jednoho kloubu. Používá se triamcinolon (20 až 40 mg), methylprednisolon (20 až 40 mg), betamethason (2 až 4 mg). Pokud zánětlivý proces v kloubu chybí, podávají se přípravky s kyselinou hyaluronovou. Jejich účinek je také kumulativní, ale přetrvává šest měsíců až rok.
Pokud je tato léčba neúčinná, je terapie nahrazena užíváním opioidních analgetik nebo antidepresiv. Tramadol se používá krátkodobě při silné bolesti. Zpočátku se předepisuje 50 mg denně, poté se dávka v případě potřeby zvyšuje (až na 200-300 mg denně).
Z antidepresiv je nejvhodnější Duloxetin, který úspěšně zmírňuje bolest, odstraňuje ztuhlost a do jisté míry zlepšuje kvalitu života pacientů s osteofyty kolene.
Pokud se výše uvedená terapie také ukáže jako neúčinná, zvažuje se chirurgický zákrok.
Fyzioterapeutická léčba
Všem pacientům s osteofyty kolenního kloubu (pokud neexistují žádné kontraindikace) je zobrazena fyzioterapie:
- Kryoterapie (zejména pokud se objeví známky zánětlivé reakce);
- Tepelné zpracování;
- Perkutánní elektroneurostimulace;
- Ultrazvuková terapie;
- Laserová terapie;
- Akupunktura, masáže, léčebné koupele (bahenní léčba, radonové, sulfidové koupele).
Bylinná léčba
Fytoterapie se aktivně používá u osteofytů na pozadí obecné konzervativní léčby. Je třeba mít na paměti, že farmakoterapii nelze zcela nahradit bylinnou léčbou. Navíc i léčivé rostliny mají své kontraindikace, takže užívání určitých přípravků by mělo být koordinováno s lékařem.
Doporučujeme věnovat pozornost následujícím receptům lidové medicíny:
- Odvar na bázi březových pupenů. Jednu polévkovou lžíci sušených březových pupenů zalijte 1 litrem vroucí vody a nechte louhovat 30 minut na mírném ohni. Poté odvar sejměte z ohně, přikryjte pokličkou a nechte louhovat, dokud nevychladne. Lék se užívá 200 ml třikrát denně.
- Jehličnaté koupele. Zelené borovicové pupeny z mladých borovic se vaří vroucí vodou, vaří se na mírném ohni půl hodiny, trvají na tom, dokud nevychladnou, přefiltrují se a odvar se přidá do koupele (asi 2-3 litry na koupel).
- Heřmánkové koupele. 100 g sušených květů a listů heřmánku louhujte 60 minut ve 2 litrech vroucí vody. Nálev se přidá do koupele.
- Tinktura z kaštanu. Sušené plody jírovce rozdrcené, 20 g drcené suroviny zalité 0,4 litrem alkoholu. Louhujte týden, přefiltrujte. Používejte k otírání a obkladům na postižený kolenní kloub.
- Komprese z černé ředkvičky. Kořenová zelenina se oloupe, nastrouhá na hrubém struhadle, položí na gázu a přiloží se na postižené koleno ve formě obkladu. Zabalí se. Nechá se několik hodin působit (účinně se používá v noci).
- Odvar z bezinky. Zalijte 30 g bezinky 200 ml vody, přiveďte k varu a odstavte z ohně. Nechte pod pokličkou vychladnout, přeceďte. Výsledný lék rozdělte na tři části a pijte třikrát denně.
Jak již bylo zmíněno výše, pro úspěšnou léčbu se bylinné přípravky používají v kombinaci s léky a fyzioterapií předepsanou ošetřujícím lékařem. Pouze v tomto případě je možné dosáhnout stabilního zlepšení zdravotního stavu. Je také třeba poznamenat, že dosažení takového účinku bude nějakou dobu trvat. Proto je třeba být trpělivý a striktně dodržovat doporučení lékařů.
Chirurgická léčba
Technické odstranění osteofytů kolenního kloubu je možné tzv. artroskopickým debridementem. Chirurg provede několik vpichů v oblasti postiženého kloubu, zavede tenké katétry vybavené kamerou, osvětlením a instrumentací. Pomocí potřebného nástroje specialista „obrusí“ povrch kloubu.
Je třeba si uvědomit, že taková operace není vždy indikována a její výsledky jsou často krátkodobé. Debridement se provádí:
- V 1. nebo 2. stádiu osteoartrózy (už ne);
- Se zachovanou funkcí kolene;
- Pokud je osa dolní končetiny normální nebo odchýlená o méně než 5';
- Při absenci indikací k endoprotéze nebo korekční osteotomii.
V pokročilých případech, kdy hrozí postižení, se provádí artroplastika a endoprotéza.
V průběhu endoprotézy chirurg znovu vytvoří poškozené segmenty kloubu pomocí umělých prvků - implantátů. Výsledkem je obnovení osy končetiny a zlepšení rozsahu pohybu.
Prevence
Riziko vzniku osteofytů v koleni výrazně snižují faktory, jako například:
- Moderování fyzické aktivity, vyhýbání se nadměrnému zatížení kloubů;
- Dostatečná organizace pracovišť, pravidelné cvičení, chůze, plavání;
- Včasné doporučení lékařům pro infekční a jiná onemocnění;
- Kontrola hmotnosti;
- Vyhýbání se traumatu dolních končetin.
Pokud se objeví jakékoli podezřelé známky osteofytů, léčba by měla začít čím dříve, tím lépe. Je důležité okamžitě vyhledat lékařskou pomoc, podstoupit vyšetření a veškerý nezbytný léčebný program.
Nemělo by se zapomínat, že nejprospěšnější výživou pro zdraví kloubů je vyvážená strava. Pohybový aparát musí dostávat dostatečné množství všech potřebných látek. Pokrmy by navíc měly být správně tepelně upravené, bez delšího tepelného zpracování a smažení. Doporučuje se používat čerstvé zeleninové produkty, dušené nebo dušené pokrmy s přídavkem malého množství tekutiny.
Dalším z hlavních principů prevence tvorby osteofytů je dodržování pitného režimu. Dospělý člověk by měl denně vypít asi jeden a půl litru čisté pitné vody, s výjimkou čaje, kávy a dalších nápojů. Vodu pijte ráno po probuzení, půl hodiny před jídlem a před fyzickou aktivitou.
Potravinářští „nepřátelé“ kloubů: káva a silný čaj, šťovík a špenát, živočišné tuky a droby, sladkosti a alkohol, umělé přísady (stabilizátory, zvýrazňovače chuti atd.), trans-tuky a rafinované potraviny.
Předpověď
Četné klinické studie ukázaly, že marginální osteofyty detekované na rentgenovém snímku jsou nejcitlivějším, ale nejméně specifickým znakem pro predikci přítomnosti chrupavčitých lézí ve stejné oblasti kolenního kloubu. [ 23 ]
Výrůstky v kolenním kloubu bez léčby mohou způsobit řadu komplikací, které závisí na rychlosti a stupni vzniku patologických změn, na charakteristikách umístění osteofytů. Tyto komplikace mohou být středně závažné i výrazné a ovlivňovat různé funkce a stavy.
Nejčastěji nedostatek léčby vede k postupnému omezení funkce kloubu až po znehybnění kolena, k výskytu silné bolesti v důsledku komprese nervových zakončení a k omezení pohybu (mobility).
Obecně platí, že prognóza pro pacienty není vždy jednoznačná a stejná. Do značné míry závisí na včasnosti a kompetenci léčebných opatření, na individuálních charakteristikách organismu. O relativní příznivosti prognózy lze mluvit, pokud člověk vyhledá lékařskou pomoc v raných stádiích patologie, dodržuje všechna doporučení lékařů, včetně úpravy životního stylu a výživy. V opačném případě osteofyty kolenního kloubu postupují, stav pacienta se postupně zhoršuje, až do invalidity. Hlavním krokem k zachování zdraví pohybového aparátu jsou pravidelné lékařské prohlídky, které umožňují identifikovat pravděpodobné poruchy v raných stádiích vývoje.
Osteofyty kolenního kloubu a armáda
Osteofyty jsou obvykle sekundární a jsou důsledkem nějakého jiného patologického procesu v těle - zejména osteoartrózy. Pokud diagnóza odhalí degenerativní změny v kloubních strukturách, lékaři předepíší vhodná terapeutická opatření. V závislosti na stupni destrukce a změnách tkání, intenzitě klinického obrazu a dopadu patologie na celkový stav konkrétního pacienta rozhoduje lékařská komise o možnosti či nemožnosti jeho služby v armádě.
Uznání osoby za nezpůsobilou k výkonu služby je možné:
- Pokud jsou osteofyty kolenního kloubu vícečetné, doprovázené silným bolestivým syndromem bez reakce na léčbu;
- Pokud je dodrženo závažné omezení pohybu, otok kloubů, zakřivení kloubů, což vyžaduje nošení speciálních pomůcek a obuvi.
Pokud patologické změny přetrvávají delší dobu a léčba nepřináší pozitivní výsledek, může branec obdržet výjimku ze zdravotních důvodů.
Aby zástupci vojenské komise mohli učinit příslušné rozhodnutí, musí branec poskytnout veškerou potřebnou lékařskou dokumentaci, včetně diagnostických výsledků (rentgen, magnetická rezonance), přepisů, pozorovacích listů, výpisů atd., a také dokumenty potvrzující pravidelnou léčbu brance v nemocnicích.
Nejčastěji s osteofyty kolenního kloubu se služba v armádě stává nemožnou:
- Pokud dojde k významné destrukci chrupavky, maximálnímu zúžení kloubní mezery s omezením funkčnosti kloubu;
- Pokud je zjištěna progresivní deformující osteoartróza jiných kloubů.
Při absenci příznaků a normální funkci postiženého kolena je branci přidělen status „způsobilý k vojenské službě“.
Pokud se během doby procházení lékařskou komisí u brance zjistí akutní stadium zánětlivého onemocnění, je mu předepsána vhodná léčba a poskytnut dočasný odklad, včetně následné fáze rehabilitace.

