Lékařský expert článku
Nové publikace
Diagnostika osteoartrózy: radioizotopová scintigrafie a termografie
Naposledy posuzováno: 06.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
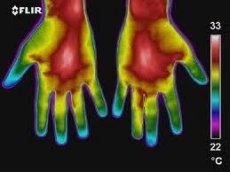
Radioizotopová scintigrafie kloubů se provádí za použití osteotropních radiofarmak (pyrofosfát, fosfon, značené 99mTc ). Tyto léky se aktivně akumulují v oblastech aktivního metabolismu kostí a kolagenu. Obzvláště intenzivně se akumulují v zanícených kloubních tkáních, což se odráží na scintigramech kloubů.
Metoda radioizotopové scintigrafie se používá k včasné diagnostice artritidy, detekci subklinických fází poškození kloubů, diferenciální diagnostice zánětlivých a degenerativních lézí.
Pro včasnou diagnostiku patologických změn kloubů, detekci reaktivního zánětu, lze použít skeletální scintigrafii s pyrofosfátem značeným 99mTc. Hyperfixace s difúzní distribucí radioizotopu je zaznamenána v přítomnosti reaktivní synovitidy. V hypovaskulárních oblastech kostních epifýz ukazují scintigramy v ischemických zónách snížení akumulace radiofarmaka, zatímco v oblastech se zvýšeným prokrvením, které odpovídá oblastem remodelace kosti, je jeho akumulace rovnoměrně zvýšena. Při porovnání scintigrafických dat s výsledky intraoseální flebografie a měřením intraoseálního tlaku bylo zjištěno, že žilní stáze a zvýšený tlak v medulárním kanálu jsou kombinovány s abnormálně vysokou absorpcí radiofarmaka. V tomto případě je stupeň jeho absorpce přímo úměrný stádiu degenerativně-dystrofického procesu. Analýza distribuce radionuklidů u koxartózy odhalila zvýšenou akumulaci značené sloučeniny v oblastech se zvýšenou zátěží, zejména ve stěnách cyst a osteofytů, a také v oblastech tvorby nové kosti.
V širším smyslu je termografie grafický záznam tepelného pole objektů, tj. jejich pole infračerveného záření, vytvořený různými metodami. Termogram je fixní dvourozměrný obraz teplotního pole části nebo celého těla subjektu.
Termografie je pomocný diagnostický test, který musí být interpretován v jednotném spojení s klinickými, laboratorními a anamnestickými údaji získanými v souladu s diagnostickým algoritmem. Podle LG Rosenfelda a spoluautorů (1988) jsou hlavními výhodami termografie:
- Absolutní bezpečnost. Lidské tělo není vystaveno záření ani poškození. Je možné provádět více studií stejného subjektu.
- Rychlost vyšetření. V závislosti na typu termografu trvá vyšetření 1 až 4 minuty. Doba potřebná k vyrovnání teploty pokožky pacienta a okolního vzduchu (15 minut) se může výrazně zkrátit, pokud je termografická místnost vhodně vybavena.
- Vysoká přesnost. Minimální zaznamenaný teplotní gradient mezi dvěma body ve vzdálenosti jednoho milimetru je 0,1 °C. Taková přesnost umožňuje předběžnou lokální diagnostiku léze.
- Možnost výběru sekvence bezpečných výzkumných postupů pro těhotné ženy a děti.
- Možnost současného posouzení funkčního stavu několika tělesných systémů (s přehledovou termografií).
Důležitým bodem pro přesné provedení termografie je správné vybavení ordinace a také příprava pacienta na vyšetření. Ordinace musí vytvořit podmínky pro stabilizaci vlivu faktorů prostředí na termodiagnostické zařízení a pacienta. Za tímto účelem jsou dveře a okna zakryty silnými světelnými ochrannými závěsy. Možné zdroje infračerveného záření (baterie ústředního topení) jsou stíněny. Ve vyšetřovně se doporučuje udržovat teplotu 22+1 °C, protože při vyšší teplotě dochází ke snížení kontrastu termogramů a při nižší teplotě se u pacientů rozvíjí vazokonstrikce, což výrazně snižuje informační obsah metody. Relativní vlhkost v ordinaci by se měla pohybovat v rozmezí 40-70 %. Rychlost proudění vzduchu v místnosti by neměla překročit 0,15-0,2 m/s. Tyto požadavky splňuje uzavřená místnost vybavená klimatizací.
V případě onemocnění kloubů různé lokalizace je třeba dodržovat následující pravidla pro přípravu pacienta na termografické vyšetření:
A. Horní končetiny:
- Ruce musí být čisté, odstraňte lak na nehty.
- Během dne před vyšetřením nepoužívejte krémy, neužívejte fyzioterapii, vazodilatancia ani vazokonstriktory.
- Během vyšetření jsou ruce osvobozeny od oděvu a umístěny na stolní stojan.
B. Dolní končetiny:
- Nohy jsou zbaveny jakýchkoli obvazů nebo kompresí a odkryty, aby se pokožka mohla přizpůsobit pokojové teplotě.
- Den před vyšetřením neužívejte žádné léky ani nepodstupujte žádné fyzioterapeutické procedury.
- Večer předtím si musíte udělat koupel nohou, abyste odstranili kožní maz a odlupující se epidermis; odstraňte lak na nehty.
- Pacient je vyšetřován v poloze vleže na zádech, méně často ve stoje.
Studii by mělo předcházet období teplotní adaptace, které u dospělých trvá 10–15 minut. Vzhledem k tomu, že teplotní ukazatele lidského těla se během dne mění každé 3–4 hodiny s výkyvy 0,2–0,4 °C, doporučuje se provádět srovnávací (dynamické) studie současně. Je také nutné vzít v úvahu, že maximální tělesná teplota u zdravých lidí je zaznamenána v 15–16 hodinách.
Správná interpretace termogramů vyžaduje znalost obecné fyziologie, anatomie a speciálních oblastí medicíny. Zdravý člověk má obvykle zóny hyper- a hypotermie, které jsou způsobeny řadou důvodů. Vznik hypertermických zón může být způsoben:
- zvýšený metabolismus v daném orgánu nebo tkáni během určitého časového období (například mléčné žlázy během laktace),
- „efekt dutiny“ (oblasti oběžných drah, pupku, intergluteálního záhybu, axilárních, tříselných oblastí, interdigitálních prostorů, mediálních ploch dolních končetin spojených k sobě nebo horních končetin pevně přitlačených k tělu).
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
Topografické znaky normálních termogramů
Záda a páteř na termogramech vykazují homogenní termotopografii s mírnou hypertermií ve střední části bederní oblasti. Někdy je pozorována i mírná hypertermie mezilopatkového prostoru.
Na termogramu zad lze rozlišit 4 konstantní zóny hypertermie:
- v projekci trnových výběžků, počínaje úrovní střední hrudní páteře; šířka první zóny je poněkud větší v dolní hrudní a horní bederní oblasti ve srovnání s dolní bederní,
- v projekci intergluteálního záhybu,
- dvě symetrické zóny v projekci sakroiliakálních kloubů (laterální a mírně nad intergluteálním záhybem),
- v projekci ledvin (symetricky umístěné oblasti hypertermie nerovnoměrné intenzity).
Lumbosakrální radikulární syndrom má za následek snížení teploty kůže nohy v inervační zóně tohoto kořene o 0,7-0,9 °C se současnou mírnou hypertermií segmentu na úrovni odpovídajících spojovacích větví sympatického kmene. Novokainová blokáda postiženého kořene normalizuje povrchovou teplotu adekvátního dermatomu končetiny a snižuje teplotu segmentu v lumbosakrální oblasti o 0,2-0,3 °C. 10-12 minut po ukončení novokainové nebo trimekainové blokády bederních sympatických uzlin se teplota kůže chodidla a bérce odpovídající strany zvýší o 0,7-0,9 °C, což trvá 2-3 minuty.
Průměrná teplota kůže v oblasti zad a páteře je 33,5–34,2 °C.
Horní končetiny
Termografické snímky obou horních končetin se vyznačují symetrií, ačkoli podle G. M. Frolova a spoluautorů (1979) je zaznamenána mírná tepelná asymetrie horních končetin, způsobená převážným vývojem pravé nebo levé končetiny nebo rozdílem v arteriálním tlaku.
Hypertermické zóny na termogramech horních končetin jsou normálně stanoveny v oblasti cévních svazků - vnitřní povrch ramene, loketního kloubu, předloktí, axilární oblasti. Relativní hypotermie je charakteristická pro vnější povrch ramene a předloktí, prsty (ve srovnání s dlaněmi). V oblasti prvního prstu ruky, meziprstních prostorů, podél velkých žil na hřbetu ruky je zaznamenána mírná hypertermie. Průměrná teplota kůže v oblasti horních končetin (kromě prstů) je 31,2-32,6 °C, prstů - 27,2-28,6 °C.
Dolní končetiny
Termografické zobrazení obou dolních končetin je také symetrické. V horní a střední třetině holeně jsou stanoveny zóny výrazné hypertermie, zatímco v oblasti kolenního kloubu, dolní třetiny holeně a chodidla jsou zaznamenány oblasti hypotermie.
Termogramy dorzální plochy chodidel vykazují heterogenní obraz s tendencí k poklesu hypertermie odshora dolů - v oblasti prstů je stanovena zóna hypotermie. Na plantární ploše chodidel je intenzita hypertermie výraznější podél mediálního okraje, zejména v projekci klenby nohy. Zóny hypotermie jsou registrovány podél laterálního okraje a v oblasti prstů.
Na zadní straně stehen je v projekci hýždí stanovena zóna výrazné hypotermie a v horní třetině stehen, podkolenní jamce a horní třetině holenních kostí zóna hypertermie. Holeně se vyznačují tendencí k poklesu intenzity hypertermie distálním směrem. Nad Achillovou šlachou je stanovena zóna hypotermie. Průměrná hodnota teploty kůže na dolních končetinách (kromě prstů) je 32,1–32,4 °C a na prstech 23,3–23,9 °C.
Analýza a zpracování termogramů se provádí podle následujících termografických znaků:
- detekce tepelné asymetrie,
- studium plochy asymetrického řezu (zóny hypo- nebo hypertermie): rozměry, stupeň homogenity, charakteristiky hranic atd.,
- stanovení teplotního gradientu a výpočet jeho koeficientu, vyjadřujícího poměr teplotního rozdílu mezi body a vzdálenosti mezi nimi,
- stanovení maximální, minimální a průměrné absolutní teploty symetrických řezů,
- stanovení termografického indexu (TI), což je poměr součtu teplot odpovídajících každému izotermickému poli k celkové ploše zóny patologické tepelné asymetrie.
Termografický index se obvykle pohybuje v rozmezí od 4,62 do 4,94, v průměru 4,87.
Podle N. K. Ternovoye a spoluautorů (1988) je u osteoartrózy prvního radiografického stádia dle N. S. Kosinské pozorována tepelná asymetrie kloubů, zóna hypotermie nad oblastí kloubu, která postupně přechází do zóny hypertermie nad a pod segmenty končetiny. Teplotní gradient v zóně hypotermie je 0,6+0,2 °C.
Termogramy pacientů s osteoartrózou II. a III. stupně ukazují tepelnou asymetrii, hypertermickou zónu nad postiženým kloubem s různou mírou reliéfu a závažnosti, což naznačuje hypervaskularizaci kloubu a aseptický zánět v synoviální membráně kloubu a paraartikulární tkáni. Teplotní gradient patologicky změněného kloubu je 1±0,2 °C.
V případě účinné léčby je termogram charakterizován poklesem teplotní asymetrie, poklesem intenzity hypertermie a teplotní gradient klesá na 0,4-0,8 °C.
V Ukrajinském revmatologickém centru byla provedena studie vztahu mezi daty z dálkové počítačové termografie (RCT), rentgenového vyšetření a ultrazvuku kolenních kloubů postižených osteoartrózou.
Studie zahrnovala 62 pacientů s osteoartrózou kolenního kloubu splňujících klasifikační kritéria ACR (1986), z toho 43 (69,4 %) žen a 19 (30,6 %) mužů ve věku 47 až 69 let (průměr 57,4 ± 6,2 let), kteří byli nemocní po dobu 1,5 až 12 let (průměr 5,6 ± 2,6 let). Monoartikulární léze kolenních kloubů byly zjištěny u 44 (71 %) pacientů, bilaterální u 18 (29 %), celkem tedy u pacientů v hlavní skupině bylo vyšetřeno 80 kolenních kloubů. Rentgenové stadium 1 podle Kellgrena a Lawrence bylo diagnostikováno u 23 (28,8 %), II. stadium u 32 (40 %), III. stadium u 19 (23,8 %) a IV. stadium u 6 (7,4 %) pacientů. Pro srovnání bylo použito 54 rentgenových snímků kolenních kloubů od 27 osob, které tvořily kontrolní skupinu, v jejichž anamnéze nebyly žádné údaje o traumatickém ani jiném poškození kolenních kloubů, ale i cév, měkkých tkání, kostí a dalších kloubů dolních končetin. Mezi 27 osobami v kontrolní skupině bylo 18 (66,7 %) žen a 9 (33,3 %) mužů ve věku od 31 do 53 let (v průměru 41,5 + 4,9 let).
Rentgenové vyšetření kolenních kloubů bylo provedeno v předozadní projekci standardní metodou. Stanovení rentgenových kritérií osteoartrózy od 0 do 3 stupňů (snížení výšky kloubní štěrbiny a osteofytóza) bylo provedeno pomocí Atlasu klasifikace osteoartrózy kolenních kloubů od Y. Nagaosy a kol. (2000).
Při provádění DCT pomocí termokamery Raduga-1 jsme využili doporučení LG Rosenfelda (1988). Na termogramu kolenního kloubu byly vybrány dvě symetrické oblasti o rozměrech 35x35 mm, které odpovídaly mediální a laterální části tibiofemorálního segmentu kolenního kloubu (TFKJ), kde byla stanovena průměrná teplota. Pro matematické zpracování výsledků DCT byl index teplotního gradientu stanoven pomocí vzorce:
ATm = Tm - Trm a ATl = Tl - Trl,
Kde AT je teplotní gradient, Tm a Tl jsou teploty oblastí v projekci mediálních a laterálních oblastí TFKS, Trm a Trl jsou referenční hodnoty teplot oblastí v projekci mediálních a laterálních oblastí TFKS, získané při vyšetření zdravých jedinců v kontrolní skupině.
Všem vyšetřeným osobám bylo provedeno ultrazvukové vyšetření kolenních kloubů pomocí přístroje SONOLINE Omnia (Siemens) s lineárním senzorem 7,5L70 (frekvence 7,5 MHz) v režimu „ortho“ ve standardních polohách. Byl hodnocen stav kloubních ploch kostí (včetně přítomnosti „uvolnění“ kortikální vrstvy a jejích defektů), kloubních štěrbin, periartikulárních měkkých tkání, přítomnost výpotku, změny vazivového aparátu a některé další parametry.
U pacientů v hlavní skupině byly také studovány klinické příznaky artikulárního syndromu. Pro tento účel byl použit Lequesneův algofunkční index (LAI) závažnosti gonartrózy, který byl určen povahou bolestivého syndromu (doba výskytu, maximální ucházená vzdálenost bez bolesti), trváním ranní ztuhlosti atd. Závažnost gonartrózy byla kódována v bodech (1-4 - slabá, 5-7 - střední, 8-10 - silná, 11-13 - výrazně silná, více než 14 - silná). Intenzita bolestivého syndromu byla hodnocena pomocí vizuální analogové škály bolesti (VAS), kde absence bolesti odpovídá 0 mm a maximální bolest - 100 mm.
Statistická analýza získaných výsledků byla provedena pomocí počítačového programu STATGRAPHICS plus v.3. Při provedení korelační analýzy korelační koeficient r 0,9 - velmi silný vztah. Hodnota p
Klinické vyšetření pacientů odhalilo mírnou gonartrózu u 8 (12,9 %), středně těžkou u 13 (20,9 %), těžkou u 21 (33,9 %), významně těžkou u 15 (24,2 %) a ostře těžkou u 5 (8,1 %) pacientů. Devět (14,5 %) pacientů si nestěžovalo na bolest v postižených kloubech, zatímco dalších 53 (85,5 %) hodnotilo intenzitu bolesti podle VAS od 5 do 85 mm. Omezení rozsahu pohybu od 75 do 125° bylo zjištěno u 38 (61,2 %) a zvýšení rozsahu extenze z 5 na 20° u 19 (30,6 %) pacientů.
Klinické charakteristiky kloubního syndromu u vyšetřovaných pacientů s osteoartrózou
Indikátor |
M±sg |
AFI Lekena |
8,87±3,9 |
TVOJE bolest, mm |
35,48±23,3 |
Rozsah flexe, ° (normální 130-150°) |
128,15+20 |
Rozsah vysunutí, ° (normální 0") |
3,23±5,7 |
Studie termogramů kolenního kloubu u vyšetřovaných pacientů s osteoartrózou ukázala, že průměrná DTM byla 0,69 ± 0,26 °C a DTL 0,63 ± 0,26 °C (p = 0,061). Korelační analýza odhalila statisticky významný vztah mezi DTM a všemi studovanými klinickými parametry, stejně jako mezi DTL a Lekenovým AFI, bolestí dle VAS a rozsahem flexe.
Při provedení korelační analýzy byl zjištěn statisticky významný přímý vztah mezi teplotním gradientem v mediálním TFJ a poklesem výšky kloubní štěrbiny v mediální oblasti, stejně jako osteofytózou v mediální a laterální oblasti, zatímco teplotní gradient laterální TFJ koreloval se poklesem výšky kloubní štěrbiny a osteofytózou pouze v laterální TFJ.
Dle ultrazvukových dat bylo u pacientů s osteoartrózou zjištěno zúžení kloubní štěrbiny v důsledku snížení výšky kloubní chrupavky (příčná poloha senzoru), kostní výrůstky (osteofyty) a/nebo defekty kloubní plochy kostí, změny synoviální membrány a přítomnost výpotku v kloubu, změny paraartikulárních měkkých tkání (všechny polohy). Změny povrchů kortikální vrstvy kloubní plochy kostí (nerovnosti, tvorba povrchových defektů) byly zaznamenány již v počátečních stádiích onemocnění (stadium I) a svého maximálního projevu dosáhly ve stádiích III-IV.
Kloubní výpotek byl zaznamenán u 28 pacientů (45,16 %), zejména ve stádiu II a III osteoartrózy, který byl lokalizován převážně v horním recesu (32,3 % pacientů), v laterální části kloubního prostoru (17,7 %), méně často v mediální (9,7 %) a v zadním recesu (3,2 %). Výpotek měl za podmínek klinických příznaků trvajících až 1 měsíc homogenní anechoickou echostrukturu a u pacientů s klinickými příznaky přetrvávajícího zánětu nehomogenní s inkluzemi různé velikosti a hustoty echa. Tloušťka synoviální membrány byla zvětšena u 24 (38,7 %) pacientů a u 14 z nich bylo zaznamenáno její nerovnoměrné ztluštění. Průměrná délka trvání onemocnění v této skupině byla delší než v celku (6,7 ± 2,4 roku) a u pacientů s nerovnoměrným ztluštěním synoviální membrány byla ještě delší (7,1 + 1,9 roku). Charakteristika synovitidy tedy odrážela délku trvání onemocnění a závažnost průběhu v dané době. vyšetření. Pozoruhodné jsou údaje porovnávající výsledky DCT a ultrazvuku.
Podle dat korelační analýzy je zaznamenán silný nebo velmi silný přímý vztah mezi teplotním gradientem v mediálním a laterálním TFJ na jedné straně a kloubním výpotkem a ztluštěním synoviální membrány dle ultrazvukových dat na straně druhé. Slabší vztah byl zjištěn mezi přítomností kostních výrůstků v mediální oblasti TFJ (ultrazvuková data) a teplotním gradientem ve všech vyšetřovaných oblastech kloubu.
Byla zjištěna korelace mezi daty DCT na jedné straně a klinickými charakteristikami kloubního syndromu u vyšetřovaných pacientů s osteoartrózou, radiografickým stadiem onemocnění a výsledky ultrazvuku na straně druhé. Získaná data naznačují vhodnost použití souboru instrumentálních diagnostických metod, včetně rentgenografie, DCT a ultrazvuku, které poskytují větší objem informací o stavu nejen intraartikulárních, ale i extraartikulárních tkání.

