Lékařský expert článku
Nové publikace
Deformující osteoartróza kyčelního kloubu
Naposledy posuzováno: 29.06.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
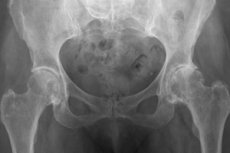
Při progresivních dystrofických a degenerativních procesech v kostním a kloubním aparátu na pozadí chrupavčitých lézí kyčelního kloubu lékař diagnostikuje koxartrózu. Dalším názvem pro tuto patologii je deformující osteoartróza kyčelního kloubu. Patologie je charakterizována artralgií, omezením funkční schopnosti kloubu a jeho zakřivením. Léčba je zaměřena především na zabránění dalšímu zhoršování onemocnění a zlepšení stavu pacienta. Patologický proces postupuje pomalu, ale jistě: může se tvořit ankylóza a nestabilita kloubu. [ 1 ]
Epidemiologie
Podle statistik postihuje deformující osteoartróza kyčelního kloubu asi 15 % světové populace. Mnoho odborníků se však domnívá, že pacientů je ve skutečnosti mnohem více, protože u mnoha pacientů probíhá patologický proces asymptomaticky. Lékaři poznamenávají, že koxartróza se často stává náhodným nálezem – například při provádění rentgenového vyšetření pro jiné onemocnění.
Pravděpodobně do padesáti let věku jsou muži postiženi o něco častěji než ženy (asi o 20 %). To je dáno především vysokým procentem mužské osteonekrózy hlavice stehenní kosti. Po 50. roce věku je deformující osteoartróza kyčelního kloubu diagnostikována častěji u žen, což lze vysvětlit hormonálními změnami a s nimi spojeným zhoršením pohybového aparátu.
Dnes se situace s osteoartrózou v mnoha zemích jen zhoršuje. Odborníci to vysvětlují poklesem fyzické aktivity populace a nárůstem počtu obézních pacientů.
Příčiny osteoartróza kyčelního kloubu
Nejčastější příčinou vzniku osteoartrózy kyčelního kloubu je nesoulad mezi zatížením kloubu a kompenzační „rezervou“ kloubu. Bezprostředními „plynovými pedály“ rozvoje patologie jsou:
- Nadváha;
- Být neustále na nohou;
- Zakřivení páteře;
- Intenzivní sportovní aktivity (skákání, zvedání a nošení těžkých závaží, běh).
Určitou roli ve vývoji patologie hrají také faktory, jako jsou metabolické poruchy, náhlé změny hormonální rovnováhy, trofické a krevní oběhové poruchy v kyčelním kloubu, genetická predispozice k patologiím chrupavčité tkáně, pokročilý věk, traumatická poranění. Často se onemocnění vyskytuje u pacientů s psoriatickou a revmatoidní artritidou. [ 2 ]
Rizikové faktory
Rizikové faktory pro vznik deformující osteoartrózy kyčelního kloubu se dělí na trvalé a ty, které lze stále ovlivnit (změnit).
Mezi trvalé faktory patří vrozené nebo strukturální abnormality:
- Dysplazie kyčelního kloubu;
- Epifyzeolýza hlavice stehenní kosti;
- Legg-Calve-Perthesův syndrom;
- Anomálie vývoje chrupavky;
- Femoroacetabulární impingementní choroba.
Mezi modifikovatelné faktory patří:
- Nadváha;
- Profesionální sporty – zejména sporty náchylné ke zraněním a s vysokou zátěží;
- Pravidelné zvedání a nošení těžkých předmětů, práce ve stoje;
- Pravidelné vystavení vibracím, časté opakované namáhání kyčelního kloubu;
- Práce zahrnující časté ohýbání a dřepy.
Mezi rizikové skupiny patří jak profesionální sportovci, tak i starší osoby, a také ženy v těhotenství a menopauze. [ 3 ]
Patogeneze
Deformující osteoartróza kyčelního kloubu je patologie, která způsobuje lokalizovanou destrukci kloubní chrupavky, doprovázenou změnami v subchondrální kosti s další tvorbou kostních výrůstků podél okrajů. Tyto patologické změny mohou být důsledkem traumatu nebo jiných škodlivých účinků, které působí jako kompenzační reakce. Na pozadí neustálého takového působení však postupně dochází k selhání kompenzačního mechanismu - například u pacientů s obezitou, kdy tělesná hmotnost pravidelně zatěžuje nemocný kloub. Pohyb v kloubu se stává omezeným, a dále - a dokonce nemožným: dochází k tvorbě kostních, chrupavčitých a vláknitých srůstů kloubních konců.
Nehybnost kloubu může být důsledkem traumatického poranění (rána, fragmentární uzavřená zlomenina, zhmoždění atd.), infekce nebo degenerativního onemocnění, nesprávné léčby patologických intraartikulárních procesů. [ 4 ]
Symptomy osteoartróza kyčelního kloubu
Lidé s deformující osteoartrózou si stěžují převážně na bolest a omezený rozsah pohybu v kyčelním kloubu. V jednotlivých případech – například při cystických lézích hlavice stehenní kosti – však bolest nemusí být viditelná.
Lokalizace bolesti - oblast třísel na straně patologického procesu, s možným vyzařováním do dolních partií až po kotník.
Existuje korelace bolesti s fyzickou aktivitou (s výjimkou poslední fáze, kdy se jedná o trvalou chronickou bolest). Intenzita pocitů bolesti se liší, od občasného diskomfortu až po přetrvávající a výrazný syndrom.
Pacientovy snahy tlumit nepohodlí vedou k postupnému přenosu váhové zátěže na zdravou nohu. Postupem času se to projeví na chůzi: objeví se kulhání.
Mezi další časté stížnosti patří pocit ztuhlosti v kyčelním kloubu, zejména při prvních krocích po delším odpočinku. Situace je výraznější, pokud člověk kromě deformující osteoartrózy trpí revmatoidní artritidou nebo dnou.
Pohyby v kloubu mohou být obtížné, až do bodu úplné neschopnosti je provádět. Vznikají stabilní kontraktury a páteř se zakřivuje s bederní hyperlordózou.
Mezi první příznaky snížené funkce kloubů patří potíže s obouváním, sportováním atd. Poté je obtížné chodit, chodit do schodů atd. [ 5 ]
Etapy
Nejtypičtějším projevem deformující artrózy je bolest v kyčelním kloubu. Závažnost symptomatologie úzce souvisí se stádiem vývoje onemocnění. V počáteční fázi si tedy pacient stěžuje pouze na mírné nepohodlí, přechodnou motorickou ztuhlost. Postupem času se klinický obraz rozšiřuje, bolest se stává chronickou a zhoršuje se, motorické schopnosti se zhoršují.
Většina odborníků uvádí, že existují tři stupně onemocnění:
- Deformující osteoartróza kyčelního kloubu 1. stupně se prakticky neprojevuje žádnými příznaky, nebo jsou tak slabé, že pacienta jen málo sledují. Mírné nepohodlí se objevuje pouze na pozadí nebo po fyzické námaze, kterou si pacienti spojují s běžnou únavou. Amplituda motorických pohybů prakticky netrpí. Radiologický obraz ukazuje mírné zúžení kloubní mezery. Léčba je konzervativní.
- Deformující osteoartróza kyčelního kloubu 2. stupně je doprovázena narůstající bolestí, která je obzvláště nepříjemná po zatížení kloubu a meteorologických změnách. Nepříjemné pocity se projevují zejména večer, je zaznamenáno mírné omezení pohybu. Po dlouhém stání „na nohou“ má pacient typickou „kachní“ chůzi: člověk se při chůzi jakoby kymácí zleva doprava. Mohou se objevit určité potíže při pokusu o pohyb postižené končetiny do strany, při obouvání bot. Při vstávání po dlouhém sezení je pro člověka obtížné udělat první kroky. Pokud se v této fázi patologie neléčí, je možná částečná atrofie svalstva, mírné zkrácení postižené končetiny. Rentgenové snímky odhalují zúžení mezery kyčelního kloubu, tvorbu kostních výrůstků, nekrózu hlavice kyčelní a stehenní kosti. Magnetická rezonance umožňuje zvážit dystrofii chrupavčité tkáně, kostní částice v kloubní dutině. Léčba je zaměřena na inhibici degenerativních procesů: může být konzervativní nebo chirurgická s minimální invazivitou.
- Deformující osteoartróza kyčelního kloubu 3. stupně je doprovázena výraznými pohybovými poruchami, až po úplnou imobilizaci. Bolestivý syndrom se vyznačuje stálostí a přestává být závislý na fyzické aktivitě. Kromě bolesti si pacienti stěžují na nespavost a s ní spojenou podrážděnost, depresi. Kyčelní kloub je imobilizován, je patrná kulhání. V průběhu rentgenového vyšetření je zaznamenána úplná destrukce chrupavčité tkáně a hlavice stehenní kosti, tvorba velkých okrajových výrůstků. Léčba je chirurgická.
Komplikace a důsledky
U většiny pacientů deformující osteoartróza kyčelního kloubu postupuje velmi pomalu, v průběhu let a desetiletí. Pokud je léčba zahájena včas, tento proces se výrazně zpomalí, což umožňuje udržet motorickou aktivitu. Pokud není k dispozici potřebná léčba, zvyšuje se riziko komplikací:
- Těžké zakřivení kyčelního kloubu a páteře;
- Omezení pohyblivosti až po úplnou imobilizaci končetiny (ankylóza);
- Zkrácení postižené nohy;
- Z deformací kostí.
Pacient ztrácí schopnost pracovat a někdy i schopnost pohybu a sebeobsluhy. V pokročilých případech trpí kvalita života pacienta. Je možné přidělit skupinu postižení, která závisí na stádiu a rozsahu patologického procesu. [ 6 ]
Diagnostika osteoartróza kyčelního kloubu
Deformující osteoartrózu kyčle lze podezřívat, pokud jsou současné obtíže a symptomy spojeny s relevantními rizikovými faktory, jako jsou poranění kyčle, těžké pracovní podmínky, revmatoidní artritida atd.
Fyzikální vyšetření může být užitečné pouze v relativně pozdních stádiích osteoartrózy. Dochází ke zhoršení bolesti v tříslech v době vnitřní rotace kyčle, někdy - charakteristické křupání v krajní poloze kloubu. Zaznamenávají se kontraktury, stabilní motorická omezení a deformity kloubů.
Mezi typické rentgenové projevy patří:
- Okrajové kostní výrůstky;
- Zúžená kloubní štěrbina;
- Známky subchondrální osteosklerózy acetabula a hlavice stehenní kosti;
- Protruze dna acetabula.
Vývoj osteonekrózy hlavy je indikován těmito body:
- Ložisko osteonekrózy je obklopeno oblastí osteosklerózy;
- Kostní tkáň se vybíjí pod zatíženým pólem hlavy ve tvaru „půlměsíce“;
- V zatížené části hlavice nad osteonekrotickým ložiskem je impresní zlomenina;
- Kloubní povrch je deformovaný;
- Chrupavka byla zničena.
Kromě rentgenového vyšetření se používají i další instrumentální diagnostika:
- Magnetická rezonance a počítačová tomografie se používají k objasnění strukturálních a dalších znaků patologického ložiska, posouzení stupně léze a lokalizace.
- Radionuklidové skenování pomáhá určit ložisko osteonekrózy hlavy (studie je zvláště důležitá pro pacienty s deformující se osteoartrózou na pozadí srpkovité anémie).
Laboratorní testy jsou předepsány jako pomocná diagnostická opatření k rozlišení nebo potvrzení sekundární patologie. Zvláštní pozornost je věnována vyloučení onemocnění, jako je dna, systémový lupus erythematodes, srpkovitá anémie, séropozitivní a séronegativní revmatoidní artritida.
Diferenciální diagnostika
Radiologické a tomografické vyšetření obvykle poskytuje komplexní informace o patologii, což umožňuje stanovit správnou diagnózu. Obecně je třeba deformující osteoartrózu kyčelního kloubu odlišovat od onemocnění, jako jsou:
- Bederní osteochondróza;
- Stenóza páteřního kanálu;
- Parestetická meralgie neboli Berngardt-Rothova choroba (syndrom laterálního kožního femorálního nervu);
- Trochanteritida (acetabulární burzitida);
- Metastázy do stehenní kosti a pánve;
- Koxitida;
- Zlomenina pánve, zlomenina krčku stehenní kosti;
- Fibromyalgie.
V některých situacích se provádějí intraartikulární blokády s anestetikem k určení zdroje bolesti (při absenci rentgenové patologie). Provádí se punkce kyčle s další bakteriologickou analýzou intraartikulární tekutiny. V případě potřeby lze doporučit trepanobiopsii a histologické vyšetření biomateriálu, počítačové nebo magnetické rezonanční vyšetření bederní páteře.
Léčba osteoartróza kyčelního kloubu
Léčebná opatření zahrnují konzervativní terapii a chirurgický zákrok. Volba terapeutické taktiky závisí na intenzitě symptomů, věku pacienta, prevalenci patologického ložiska, závažnosti biomechanických intraartikulárních poruch a objemu osteonekrotických lézí.
Terapeutické postupy jsou zaměřeny na zmírnění bolesti, obnovení motorické amplitudy a funkčnosti kyčelního kloubu, normalizaci délky končetiny a zachování kloubu poškozeného osteonekrózou.
Mezi nelékové vlivy patří kroky, jako jsou tyto:
- Normalizace tělesné hmotnosti;
- Fyzioterapie;
- Snížení zátěže postižené končetiny pomocí berlí, ortopedických pomůcek atd.
Léčba léky obvykle spočívá v užívání analgetik (nesteroidních protizánětlivých léků), chondroprotektorů a antispasmodik. V případě potřeby lékař upraví základní terapii – například u pacientů s revmatoidní artritidou nebo dnou. [ 7 ]
Léky
Léky se předepisují ke zmírnění symptomů, k opravě poškozených tkání a k potlačení následných degenerativních procesů. Nejžádanější jsou následující skupiny léků:
- Nesteroidní protizánětlivé léky, které zmírňují bolest a zánětlivou reakci (Ibuprofen, Ketorol, Diclofenac, Indomethacin - ve formě tablet, injekcí, externích přípravků, čípků);
- Kortikosteroidní hormonální látky, které tlumí syndrom bolesti (kortikosteroidy se častěji injektují přímo do kloubní dutiny);
- Analgetika a antispasmodika (zejména Midocalm);
- Chondroprotektory (glukosamin, chondroitin atd.).
Běžnými léky, které vyžadují dlouhodobé a stabilní užívání, jsou chondroprotektory, které nasycují chrupavčitou tkáň živinami, inhibují degenerativní procesy a stimulují růst nových buněk. Chondroprotektory jsou účinnější, pokud se užívají v počátečním nebo středně těžkém stádiu patologie. Průběh užívání by měl být pravidelný a prodloužený (dva měsíce nebo déle).
Pokud je deformující osteoartróza komplikována osteonekrózou hlavice stehenní kosti, je léčba doplněna hypolipidemickými látkami - například:
Lovastatin |
Maximální dávka je 40 mg denně a počáteční dávka je 10 mg denně. Dlouhodobé užívání může být doprovázeno gastrointestinálními poruchami, bolestmi hlavy, nespavostí a závratěmi. Pokud k tomu dojde, je nutné se poradit s lékařem o úpravě léků. |
Mnoho odborníků poukazuje na účinnost užívání Stanozololu v dávce 6 mg/den.
Příznivá klinická a radiologická dynamika je zaznamenána při podávání vazodilatačních látek - například derivátů prostacyklinu.
V raných stádiích osteoartrózy a osteonekrózy jsou účinné:
Enoxaparin |
Nízkomolekulární heparin, antikoagulant, se předepisuje v individuálním dávkování po posouzení rizika tromboembolických komplikací a hemoragických následků. Nejčastěji používaná dávka je 1,5 mg/kg jednou denně subkutánní injekcí, průměrně po dobu 10 dnů, pod dohledem lékaře. |
Alendronát |
Přípravek kyseliny alendronové, užívaný ráno, perorálně, 2 hodiny před snídaní. Doporučuje se kombinovat s přípravky vitamínu D a vápníku. Léčba je obvykle prodloužená. Možné nežádoucí účinky: přecitlivělé reakce, bolesti břicha, nadýmání, zažívací potíže. |
Naropin |
Praktikuje se prodloužená injekce léku katétrem do epidurálního prostoru v anestetických koncentracích (stanovených individuálně) po dobu jednoho týdne. Tento postup pomáhá předcházet kolapsu hlavice stehenní kosti. |
Výše uvedené léky by měly být kombinovány se symptomatickou léčbou, užíváním nesteroidních protizánětlivých léků, chondroprotektorů a antispasmodik.
Fyzioterapeutická léčba
Hlavní doporučenou metodou léčby deformující se osteoartrózy kyčelního kloubu je rázová vlnová terapie. U prvního nebo druhého stupně patologie umožňuje postup rychle zmírnit syndrom bolesti, obnovit pohyb, zpomalit destrukci kloubních tkání a aktivovat regenerační procesy.
Dopad akustických oscilací infrazvukové frekvence proniká nerušeně do postiženého kyčelního kloubu a působí přímo na ložisko zánětlivého, degenerativního a dystrofického procesu, čímž se zlepšuje krevní oběh a trofika. Léčba funguje podobně jako intenzivní manuální terapie: zlepšuje se prokrvení tkání, mizí stagnace a zahajuje se rekonvalescence.
Podle odborníků terapie rázovou vlnou rychle zlepšuje lokální metabolické procesy a nejenže eliminuje příznaky osteoartrózy, ale částečně eliminuje i příčinu jejího vzniku. Výsledný efekt je dlouhodobý a udržitelný.
Fyzioterapeutickou léčbu je možné provádět i u třetího stupně patologie na pozadí hlavních terapeutických opatření. V tomto případě je však rázová vlnová terapie vhodnější ve fázi rehabilitace po endoprotéze kyčelního kloubu. [ 8 ]
Chirurgická léčba
Pokud je deformující osteoartróza doprovázena silným opotřebením kyčelního kloubu, není léčitelná léky a silná bolest se objevuje nejen při zátěži, ale i v klidovém stavu, může lékař doporučit chirurgickou náhradu kloubu protézou. Operace pomáhá zmírnit bolestivé příznaky a obnovit funkci.
Příprava na operaci probíhá ambulantně. Průběh manipulace je přibližně následující: v epidurální nebo celkové anestezii se odhalí kyčelní kloub a hlavice se odstraní spolu s povrchem kloubní jamky. Dovnitř se implantuje analog acetabulární jamky a protéza se syntetickou hlavicí, která se fixuje kostním cementem nebo jinou metodou. Po zákroku zůstává pacient pod lůžkovým dohledem po dobu nejméně dvou týdnů. Závěrečná rehabilitace probíhá na specializované klinice nebo oddělení. Zpočátku se pacientovi nabídne provádění vhodných cviků o berlích a do druhého měsíce se dosáhne plné povolené zátěže kyčelního kloubu.
Prevence
Preventivní opatření nebudou zbytečná, a to jak pro osoby se zdravými kyčelními klouby, tak pro pacienty s deformující se osteoartrózou. Aby se zabránilo rozvoji a také aby se zabránilo progresi patologie, lékaři doporučují:
- Dodržujte pravidla správné (úplné, vyvážené) výživy;
- Pro kontrolu vlastní tělesné hmotnosti;
- Udržujte se fyzicky v kondici, buďte aktivní, cvičte pravidelně ráno a chodějte na dlouhé procházky;
- Vyhněte se traumatu, podchlazení.
Je důležité vyvarovat se přetížení kyčelních kloubů, včas a kvalitně léčit veškerá poranění končetin (modřiny, zlomeniny, podvrtnutí) a patologie kostního systému (ploché nohy, zakřivení páteře, dysplazie), být fyzicky aktivní.
Předpověď
Deformující osteoartróza kyčelního kloubu se lépe léčí v raných stádiích progrese. Pokročilá forma je obtížně léčitelná a často vyžaduje endoprotézu. Mezi další možné komplikace patří:
- Infekční zánětlivé patologie;
- Sevřený sedací nebo femorální nerv;
- Bursitida;
- Subluxace;
- Tendovaginitida.
Exacerbace osteoartrózy souvisí s periodicitou zánětlivého procesu. Ve většině případů se jedná o aseptický zánět, který se vyskytuje po úrazech nebo přenesených onemocněních. Během těchto období se zvyšuje bolest, horečka a může být obtěžující periartikulární edém.
Pro zlepšení prognózy lékaři doporučují včasné vyšetření, plnění všech předepsaných lékařských schůzek a v případě obezity dodržování diety. Snížení tělesné hmotnosti pomáhá ulevit od poškozeného kloubu a zmírnit příznaky. Vyvážená strava je však indikována nejen lidem s nadváhou, ale i všem ostatním pacientům, protože správná výživa pomáhá zlepšit výživu chrupavky a kostní tkáně a stabilizovat rovnováhu vody a elektrolytů. Strava by měla být bez nadbytku živočišných a emulgovaných tuků, sladkostí, konzervantů, uzeného masa, nakládané zeleniny. Pro regeneraci chrupavky by mělo být v těle zaváděno dostatečné množství bílkovin - například ve formě bílého masa, mléčných výrobků, vajec. Přítomnost kolagenu v pokrmech je povinná: odborníci doporučují pravidelnou konzumaci všech druhů želé, rosolů, kyselu, marmelády atd.
Všichni pacienti, bez ohledu na stadium onemocnění, by měli co nejvíce ulevit postižené končetině – například používat berle, hole a další ortopedické pomůcky. Degenerativní patologie, jako je deformující osteoartróza kyčelního kloubu, je nevratná, ale včasná léčba nabízí větší šanci na zachování pohyblivosti.

