Lékařský expert článku
Nové publikace
Deformující osteoartróza kolenního kloubu
Naposledy posuzováno: 29.06.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
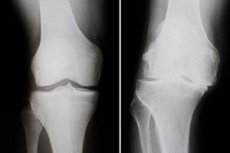
Deformující osteoartróza kolenního kloubu je narůstající dystrofický proces doprovázený změnami v kostech kolene, poškozením chrupavky a degenerací kostí a šlach. Patologie se vyznačuje bolestí, poruchami funkce kolene a jeho zřetelným zakřivením. Léčba onemocnění je složitá a komplikovaná, někdy chirurgická, zahrnující endoprotézu kloubu. Mezi nejčastější komplikace patří ankylóza a progresivní nestabilita kolenního kloubu. [ 1 ], [ 2 ]
Epidemiologie
Deformující osteoartróza kolenního kloubu je diagnostikována u každé desáté osoby ve věku 55 let a starší. Zároveň se každý čtvrtý z těch, kteří onemocněním onemocní, následně stane invalidním.
Asi 80 % pacientů uvádí snížení kvality života ve větší či menší míře.
Doba normální funkce moderních typů endoprotéz je deset let po chirurgickém zákroku až 99 %, po patnácti letech až 95 % a po dvaceti letech až 90 %.
Podle některých zpráv postihuje deformující osteoartróza kolenního kloubu častěji ženy, ačkoli tato informace nebyla oficiálně potvrzena. [ 3 ]
Příčiny osteoartróza kolene
Primární forma deformující osteoartrózy je spojena s opotřebením chrupavčité tkáně v rámci přirozených změn souvisejících s věkem. Dalšími provokujícími faktory mohou být:
- Nadměrná tělesná hmotnost;
- Trauma, zlomeniny.
Sekundární forma onemocnění je způsobena:
- Nadměrná sportovní aktivita v oblasti kolen;
- Celková nadměrná fyzická aktivita;
- Traumatická poranění chrupavky a vazivového aparátu, zlomeniny kostí;
- Chronické infekčně-zánětlivé procesy, které negativně ovlivňují hemostázu;
- Metabolické poruchy;
- Endokrinní poruchy;
- Hypodynamie, trofické deficity;
- Obezita;
- Dědičná predispozice (vrozená slabost kloubních struktur);
- Křečové žíly, další cévní patologie dolních končetin;
- Poškození menisku;
- Autoimunitní onemocnění;
- Patologie, které negativně ovlivňují inervaci dolních končetin (poranění hlavy nebo míchy);
- Dědičná onemocnění pojivové tkáně.
Sekundární deformující osteoartróza je často diagnostikována u profesionálních sportovců – zejména běžců, lyžařů, bruslařů a cyklistů. [ 4 ]
Rizikové faktory
- U mnoha pacientů se po traumatu (zejména opakovaném traumatu) vyvíjí deformující osteoartróza kolenního kloubu. Provokujícími traumatickými poraněními jsou poranění menisku, krvácení, praskliny a zlomeniny, vykloubení kolene.
- Podobným a poměrně častým provokujícím faktorem jsou opakovaná mikrotraumata kolene, například při sportovním tréninku, neustálé práci „ve stoje“ atd.
- Nadváha vede ke zvýšenému axiálnímu zatížení a postupnému ničení kolenního kloubu.
- Zánětlivé patologie, jako je dnavá a revmatoidní artritida, psoriáza a spondyloartritida, často způsobují rozvoj degenerativně-dystrofických intraartikulárních poruch.
- Dalším ne neobvyklým „viníkem“ vzniku deformující osteoartrózy jsou endokrinní poruchy, prudké nebo výrazné výkyvy hormonální rovnováhy, metabolické poruchy. Takové selhání negativně ovlivňují průběh reparačních procesů v kolenním kloubu a zhoršují patologické změny.
Patogeneze
Deformující osteoartróza kolenního kloubu je časté onemocnění, které je doprovázeno selháním regeneračních procesů v kloubních strukturách. To následně s sebou nese časný nástup stárnutí chrupavčité tkáně, její oslabení a ztenčení. Objevují se známky osteosklerózy subchondrální kosti, vznikají cysty a osteofytické výrůstky.
Primární deformující osteoartróza kolene postihuje zpočátku normální chrupavčitou tkáň, která má vrozený sklon ke snížené funkční adaptaci.
Sekundární deformující osteoartróza vzniká v důsledku již přítomných abnormalit chrupavky. Primární příčinou tohoto vývoje může být trauma, zánětlivé změny v kostních a kloubních tkáních, kostní aseptické nekrotické procesy, metabolické poruchy a hormonální nerovnováha.
Vývoj deformující osteoartrózy začíná na pozadí změn v chrupavce kolene, která zajišťuje klouzání kostních a kloubních povrchů. Trofická porucha a ztráta elasticity s sebou nese dystrofické změny v chrupavčité tkáni, její ztenčení a resorpci. V důsledku toho dochází k postupnému obnažování kostní a kloubní tkáně, klouzání je narušeno, kloubní štěrbiny se zužují a narušuje se normální biomechanika kloubu. Synoviální pochva postrádá potřebnou výživu a je vystavena neustálému podráždění, rozvíjí se kompenzační synovitida. S zužováním kloubní štěrbiny se objem kloubu zmenšuje, zadní stěna kloubní burzy se v důsledku hromadění tekutiny v ní vyboulí, vzniká tzv. Beckerova cysta. Dále dochází k nahrazení jemné synoviální tkáně hrubou pojivovou tkání a samotný kloub se zakřivuje. Dochází k nadměrnému růstu periartikulárních kostních struktur, tvorbě okrajových výrůstků, zhoršenému krevnímu oběhu v kloubu a hromadění nedostatečně oxidovaných metabolických produktů. V důsledku toho trpí periferní senzorický systém, objevuje se přetrvávající a intenzivní bolest. V důsledku rostoucí deformace je narušena funkce postiženého svalstva, dochází ke křečím a hypotrofickým poruchám, objevuje se kulhání. V kolenním kloubu dochází k motorickým omezením, až po ztuhlost a ankylózu (úplnou nehybnost kolene).
Symptomy osteoartróza kolene
Absolutně jakýkoli typ deformující osteoartrózy je charakterizován výskytem bolesti v kolenním kloubu. Bolestivý syndrom se projevuje při zatížení kloubu a výrazně se zmírňuje bez něj (například během nočního odpočinku). Bolest je způsobena tvorbou mikrotrhlin v trabekulární kosti, žilní stází, zvýšeným nitrokloubním tlakem, škodlivým a dráždivým účinkem okrajových nadměrných růstů na okolní struktury a křečí kolenního svalstva.
První příznaky v podobě bolesti jsou zpočátku krátkodobé. Jsou spojeny s otokem tkání, hromaděním tekutiny v kloubní dutině a rozvojem zánětlivé reakce v synoviální membráně. Tyto krátkodobé pocity bolesti se vyskytují periodicky, v době motorické aktivity, a probíhají formou „zaseknutí“ v okamžiku sevření poškozeného prvku chrupavky mezi povrchy kloubu.
Charakteristickým znakem deformující osteoartrózy je výskyt cvakání v kolenním kloubu během jeho pohybu. Mezi další příznaky patří:
- Omezení mobility, neschopnost provádět flexní a extenční pohyby;
- Zvýšená bolest při delší chůzi a stoupání po schodech;
- Klepání a křupání v kolenním kloubu;
- Ztuhlost pohybu;
- Zmenšená kloubní štěrbina;
- Vzhled a růst osteofytových výrůstků;
- Křeč periartikulárních svalů;
- Přetrvávající deformace kloubů v důsledku degenerativních procesů v subchondrálních strukturách.
Kromě kolen může onemocnění postihnout klouby kyčle, páteře a prstů. Deformující osteoartróza kolene se může kombinovat s jinými typy patologií. V tomto případě hovoříme o generalizované polyosteoartróze, při které dochází k četným změnám, včetně osteochondrózy, spondylózy, periartritidy, tendovaginitidy atd. [ 5 ]
Formuláře
V závislosti na klinickém a radiologickém obrazu se onemocnění dělí na následující typy:
- Deformující osteoartróza kolenního kloubu 1. stupně je charakterizována mírným snížením motorických schopností, mírným implicitním zúžením kloubní mezery a výskytem rudimentárních okrajových výrůstků. Pacient si může stěžovat na nepohodlí a "tíhu" uvnitř kolena, které vznikají nebo se zhoršují po fyzické zátěži.
- Deformující osteoartróza kolenního kloubu 2. stupně je doprovázena omezením pohyblivosti, výskytem křupání v kloubu během motorické aktivity, mírnou atrofií svalstva, zjevným zúžením kloubní mezery, výraznými osteofytovými útvary a kostními subchondrálními osteosklerotickými změnami. Bolest je poměrně výrazná, ale v klidu má tendenci ustupovat.
- Deformující osteoartróza kolenního kloubu 3. stupně se projevuje výraznou deformací kloubu, silným motorickým omezením, vymizením kloubní štěrbiny, intenzivním zakřivením kostí, výskytem masivních okrajových nadměrných růstů, subchondrálních cystických útvarů a fragmentů tkáně. Bolest je přítomna téměř vždy, a to i v klidovém stavu.
Někteří autoři také rozlišují „nulový“ stupeň osteoartrózy, který se vyznačuje absencí rentgenových známek patologie.
Komplikace a důsledky
Dlouhodobá a progresivní deformující osteoartróza kolenního kloubu je často komplikována těmito patologiemi:
- Sekundární reaktivní synovitida - zánět synoviální membrány, který je doprovázen hromaděním kloubní tekutiny;
- Spontánní hemartróza - krvácení do dutiny kolenního kloubu;
- Ankylóza - nehybnost kolena v důsledku srůstu kostí, chrupavek nebo vaziv;
- Osteonekróza - fokální nekróza kostí;
- Zevní subluxace pately (chondromalacie a instabilita pately).
Pacienti by si měli uvědomit, že deformující osteoartróza není jen bolest kolene. Ve skutečnosti je toto onemocnění komplexní a může časem vést k invaliditě. Většina pacientů si při absenci léčby všimne:
- Zakřivení postižené nohy, zkrácení;
- Ztráta schopnosti provádět flexní a extenční pohyby;
- Šíření patologického procesu do dalších částí pohybového aparátu (kyčelní a kotníkové klouby, páteř);
- Postižení;
- Neustálá bolest v oblasti kolene (ve dne i v noci).
Aby se zabránilo zhoršení problému, je nutné včas navštívit lékaře a dodržovat všechna jeho doporučení. V počátečním období patologie lze ve většině případů proces dostat pod kontrolu.
Diagnostika osteoartróza kolene
Diagnostikou a léčbou deformující osteoartrózy se zabývají jak rodinní lékaři, tak ortopedičtí traumatologové. Během vyšetření a dotazování specialista určuje typické příznaky degenerativně-dystrofického procesu: palpační bolestivost, motorické omezení, krepitace, distorze, přítomnost intraartikulárního výpotku.
Instrumentální diagnostika obvykle zahrnuje radiologické vyšetření kolenního kloubu. Nejčastějšími rentgenovými příznaky deformující osteoartrózy jsou zúžená kloubní štěrbina, přítomnost marginálních výrůstků a subchondrální skleróza. V případě potřeby lze doporučit počítačovou tomografii.
Ultrazvuková diagnostika pomáhá při detekci ztenčení chrupavky, poruch vazivově-svalového aparátu, periartikulárních tkání a menisků, zánětlivé intraartikulární tekutiny.
Magnetická rezonance je obzvláště cenná z diagnostického hlediska, pomáhá odhalit změny chrupavky, menisku, synoviální a vazivové kosti a odlišit deformující osteoartrózu od artritidy, nádorů a traumatu kolene.
Často je nutná diagnostická punkce a artroskopie kolenního kloubu.
Testy zahrnují obecné a biochemické krevní testy a analýzu synoviální tekutiny získané během punkce.
Doporučená laboratorní diagnostika:
- Obecný klinický rozbor krve (leukocytární vzorec, rychlost sedimentace erytrocytů s mikroskopií krevního nátěru);
- C-reaktivní protein (indikátor zánětlivého, nekrotického nebo traumatického poškození tkáně);
- Synoviální tekutina na přítomnost krystalů v nátěru;
- Chlamydie, gonokoky v synoviální tekutině.
Diferenciální diagnostika
Všechny případy deformující osteoartrózy kolenního kloubu by měly být diferencovány s jinými onemocněními, která mají podobný klinický obraz. Proto je povinné provést klinický a biochemický krevní test, stanovit index C-reaktivního proteinu.
Kromě toho může lékař pacienta odkázat na vyšetření synoviální tekutiny – k detekci krystalů a infekce.
Diferenciální diagnóza se provádí s těmito onemocněními:
- Revmatoidní artritida;
- Dna;
- Chlamydiová artritida, kapavka, psoriatická artritida;
- Spondyloartropatie (reaktivní artritida, Bechtěrevova choroba atd.).
Kdo kontaktovat?
Léčba osteoartróza kolene
Léčba deformující osteoartrózy se provádí postupně, komplexně. V první řadě je nutné zmírnit bolest. K tomu jsou pacientovi předepsány nesteroidní protizánětlivé léky a analgetika. Výběr konkrétního léku závisí jak na intenzitě bolesti, tak na přítomnosti souběžných patologií.
Po odstranění bolesti lékař přistoupí k možnému zotavení postiženého kolenního kloubu pomocí léků a fyzioterapie. [ 6 ]
Fyzioterapeutická léčba může zahrnovat techniky, jako například:
- TR-terapie - cílená kontaktní diatermie - spočívá v transportu radiofrekvenční energie do požadované zóny tkáně pomocí speciálního aplikátoru. Proceduru lze provádět v různých režimech, v závislosti na hloubce lokalizace postižených tkání. Díky této metodě se odstraňují otoky, stimuluje lymfatický oběh, normalizuje teplota v patologickém ložisku, zlepšuje se trofika, snižuje se svalový křeč, což přispívá k urychlenému zotavení.
- Elektrická stimulace tkání - pomáhá obnovit krevní oběh, zpomalit destrukci chrupavky. Procedura je obzvláště účinná v 1.-2. stádiu osteoartrózy.
- Kinezioterapie - zahrnuje použití speciálních simulátorů, které pomáhají eliminovat svalové křeče, zlepšit metabolismus a pohyblivost kloubů, obnovit elasticitu šlach a mikrocirkulaci. Během kinezioterapie je důležité vyhnout se přetížení postiženého kolena, vyloučit dlouhodobou chůzi, zvedání těžkých předmětů, skákání a běh.
Mezi další oblíbené metody patří:
- Vysoce intenzivní laserová terapie;
- Magnetoterapie;
- Ultrafonoforéza (ultrazvuková léčba);
- Elektroforéza s léky (s analgetiky, glukokortikoidy);
- Fonoforéza (s kortikosteroidy);
- Léčebné koupele;
- Rázová vlnová terapie;
- Akupunktura; [ 7 ]
- Kryoterapie.
Chirurgický zákrok může být předepsán bez ohledu na stadium onemocnění, pokud komplexní konzervativní přístup nepřinese očekávaný účinek.
Léky
Bolest a zánětlivá reakce se léčí nesteroidními protizánětlivými léky, jako je diklofenak, indomethacin, nimesil. Při silné bolesti jsou indikovány intraartikulární injekce kortikosteroidů. Je možné použít meloxicam, lornoxicam, a také lokální aplikaci mastí a gelů s protizánětlivým účinkem.
U deformující osteoartrózy počátečního stupně vývoje je vhodné užívat chondroprotektory, mezi které patří chondroitin sulfát, glukosamin hydrochlorid, methylsulfonylmetan, kyselina hyaluronová nebo kolagen typu 2. Výše uvedené složky inhibují destruktivní procesy v chrupavčité tkáni a podporují její regeneraci. Léčba chondroprotektory je dlouhodobá, od několika měsíců a více.
Diklofenak |
Protizánětlivé, analgetické, antiagregační a antipyretické činidlo. Obvykle se předepisuje 1 ampule denně intramuskulárně nebo v tabletách (denní dávka - 100-150 mg). Možné nežádoucí účinky: bolest hlavy, závratě, dyspepsie, zvýšené hladiny transamináz, kožní vyrážka. Při dlouhodobém užívání se mohou vyskytnout tromboembolické komplikace. |
Indomethacin |
Nesteroidní protizánětlivé léčivo, derivát kyseliny indolyloctové. Užívá se perorálně po jídle, bez žvýkání, zapíjí se vodou. Dávkování pro dospělé je 25 mg až třikrát denně. Denní dávku je možné zvýšit až na 100 mg. Podávání léku může být doprovázeno nevolností, bolestí břicha, zažívacími poruchami a žloutenkou. |
Nimesil (nimesulid) |
Používá se k odstranění akutní bolesti 1 sáčkem (100 mg nimesulidu) dvakrát denně po jídle. Průběh užívání by měl být co nejkratší, aby se zabránilo vzniku komplikací z gastrointestinálního traktu a jater. |
Meloxicam |
Nesteroidní protizánětlivé, analgetické a antipyretické léčivo. Tablety se užívají perorálně po jídle, denní dávka je 7,5–15 mg. Průměrná doba léčby je 5–7 dní. V prvních dnech jsou možné i intramuskulární injekce meloxikamu, v závislosti na intenzitě bolesti a závažnosti zánětlivé reakce. Mezi možné nežádoucí účinky patří: nevolnost, bolest břicha, nadýmání, průjem. |
Artradol |
Přípravek chondroitin sulfátu sodného. Podává se intramuskulárně, v kúře 25-35 injekcí, v dávce 100-200 mg (s postupným zvyšováním dávky). Kúru lze opakovat po 6měsíční přestávce. Nežádoucí účinky jsou omezeny na lokální projevy v oblasti podání léku. |
Teraflex |
Přípravek s glukosaminem a chondroitinem, stimulant tkáňové opravy. Užívejte 1 kapsli třikrát denně. Léčba trvá 3-6 měsíců. Teraflex je obvykle dobře snášen, zažívací potíže se vyskytují jen zřídka. |
Chirurgická léčba
Nejběžnější chirurgickou metodou používanou k léčbě deformující osteoartrózy kolenního kloubu je endoprotéza, která zahrnuje nahrazení postiženého kloubu kovovou protézou - konstruktivně anatomickým analogem. Operace se provádí v těchto případech:
- Pokud nedochází k hrubému zkreslení kloubů;
- Nevznikají žádné „falešné“ artikulace;
- Žádné kontraktury ani svalová atrofie.
Pacientům s intenzivním procesem osteoporózy se endoprotéza neprovádí, protože křehká kostní struktura nemusí odolat zavedení kovových kolíků, což má za následek mnohočetné patologické zlomeniny.
Aby se předešlo komplikacím, je třeba co nejdříve rozhodnout o potřebě protézy. Operace by měla být provedena dříve, než se objeví kontraindikace. Endoprotetika je nejúčinnější, pokud se provádí u pacientů ve věku 45–65 let a s hmotností nižší než 70 kg.
Mezi méně častými, ale orgán zachovávajícími operacemi se nejčastěji hovoří o korekční osteotomii a artromedulárním bypassu.
Během artromedulárního bypassu je femorální medulární kanál spojen s dutinou kolenního kloubu pomocí speciálního shuntu - duté kovové trubice. V důsledku zákroku je medulární tuková hmota z dolní třetiny stehenní kosti transportována do kolenního kloubu, což zajišťuje dodatečnou výživu a lubrikaci.
Pokud je osa dolních končetin pacienta změněna a motorické objemy nejsou výrazně omezeny, provádí se korekční osteotomie. Operace spočívá v překročení tibie, korekci její osy s další fixací v potřebné poloze pomocí speciálních dlah a šroubových spojovacích prvků. V důsledku zákroku se normalizují biomechanické procesy, zlepšuje se krevní oběh a metabolismus v kloubu.
Prevence
Dodržování určitých doporučení sníží zátěž kolenního kloubu a zabrání rozvoji deformující osteoartrózy:
- Pro poranění kolene používejte oporu (hůl), speciální obvazy a další pomůcky schválené lékařem;
- V případě potřeby použijte ortézu pro ortopedickou fixaci;
- Noste pohodlnou obuv, v případě potřeby používejte ortopedické vložky, vložky, supinátory atd.;
- Udržujte si normální hmotnost a vyhýbejte se obezitě;
- Provádějte mírnou fyzickou aktivitu a vyhýbejte se extrémům, jako je hypodynamie nebo nadměrné cvičení;
- Vyhněte se zranění, používejte ochranné pomůcky (zejména chrániče kolen);
- Včas se poraďte s lékařem, neprovádějte samoléčbu;
- Dodržujte režim práce a odpočinku, zajistěte svému tělu zdravý spánek.
I malé, ale pravidelně obtěžující nepohodlí v oblasti kolene je důvodem ke konzultaci s lékařem (ortopedem, traumatologem, chirurgem). Pokud již byla u osoby diagnostikována deformující osteoartróza, je důležité udělat vše pro to, aby se patologický proces zastavil.
Předpověď
Prognóza je určena stádiem a zanedbáváním patologického procesu, stejně jako věkem a celkovým zdravotním stavem pacienta.
Při prodloužené progresi onemocnění se může vyvinout sekundární reaktivní synovitida, spontánní hemartróza, osteonekróza femorálního kondylu, ankylóza a zevní subluxace pately.
Deformující se osteoartróza kolenního kloubu může vážně narušit funkčnost postižené končetiny, což vede k postižení a invaliditě. Léčbou je často možné "omezit" syndrom bolesti a zlepšit funkci kolene. Bohužel však u dospělých pacientů není možné plně obnovit poškozenou chrupavčitou tkáň. V některých případech může lékař doporučit endoprotézu.

