Lékařský expert článku
Nové publikace
Wallenbergův-Zacharčenkův syndrom.
Naposledy posuzováno: 05.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
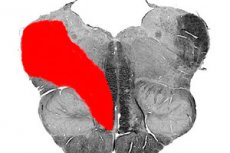
V medicíně existuje řada onemocnění nazývaných střídavé medulární syndromy mozkového kmene. Mezi nimi je jedním z nejčastějších Wallenbergův-Zacharčenkův syndrom. Toto onemocnění popsal v roce 1895 psychoterapeut Adolf Wallenberg. Následně, o 16 let později, popis patologie doplnil další neuropatolog M. A. Zacharčenko.
Wallenbergův-Zacharčenkův syndrom je charakterizován poškozením posterolaterální oblasti medulární části tegmenta, lokalizovaným na úrovni prodloužené míchy. Postižené struktury jsou reprezentovány dvojitým jádrem (9., 10. nerv), jádrem míšní dráhy (5. nerv), sympatickými vlákny Budgeova centra, lanovitým tělískem, mediální smyčkou, vestibulárními jádry (8. nerv) atd.
Níže vám nabízíme popis klasického vývoje Wallenbergova-Zacharčenkova syndromu.
Střídavý Wallenbergův-Zacharčenkův syndrom
Takové patologie, které se souhrnně nazývají střídavé syndromy, dostaly tento název podle termínu „alternace“, který se z latiny překládá jako „opačný“. Patří mezi ně Wallenbergův-Zacharčenkův syndrom, stejně jako další syndromy doprovázené poškozením hlavových nervů na pozadí centrální motorické parézy a hypestézie v opačné polovině těla. Vzhledem k tomu, že paréza postihuje jak tělo, tak končetiny, nazývá se hemiparéza a senzorické poruchy vyskytující se analogicky se nazývají hemihypestézie. Vzhledem ke specifičnosti klinických projevů se střídavé syndromy v neuropatologii nazývají také „křížové symptomatické komplexy“.
Neurologové rozlišují řadu takových komplexů s křížovými symptomy. Mezi ně patří bulbární (spojená s poškozením prodloužené míchy), pontinní (spojená s poškozením pontu) a pedunkulární (spojená s defektem mozkového pedunkulu) poruchy. Wallenbergův-Zacharčenkův syndrom je v tomto ohledu spojen s bulbárními onemocněními.
Epidemiologie
Wallenbergův-Zacharčenkův syndrom se obzvláště často vyvíjí v důsledku ischemické cévní mozkové příhody. Při blokádě intrakraniální zóny vertebrální tepny se kombinují přetrvávající střídavé známky poškození prodloužené míchy a přechodné známky ischemie orálních oblastí mozkového kmene, temporálních a týlních laloků. Wallenbergův-Zacharčenkův syndrom se vyvíjí přibližně v 75 % těchto případů.
Syndrom je diagnostikován převážně u pacientů starších 50 let, bez ohledu na pohlaví.
 [ 1 ]
[ 1 ]
Příčiny Wallenbergův-Zaharčenkův syndrom.
Nejčastější příčinou vzniku Wallenbergova-Zacharčenkova syndromu je trombóza zadní dolní mozečkové tepny (větve vertebrální tepny) a také nedostatek průtoku krve ve vertebrobasilární pánvi.
Základem bolestivých procesů mohou být následující stavy:
- Cévní mozková příhoda je nejčastější příčinou, která vyvolává rozvoj tohoto syndromu. Etiologickým faktorem ischemické cévní mozkové příhody je tedy tromboembolie, spastický stav arteriálního cévního systému (zejména vertebrální, mozkové a bazilární tepny). Hemoragická cévní mozková příhoda se vyskytuje, když dochází ke krvácení z uvedených tepen.
- Nádorový proces v mozku může přímo ovlivnit mozkový kmen nebo se nacházet vedle něj a vyvíjet tlak na struktury mozkového kmene.
- Zánětlivé reakce v mozku – encefalitida, absces, meningitida, šířící se do kmenové tkáně.
- Poranění hlavy, traumatické poškození mozku - zejména zlomeniny lebečních kostí, které se podílejí na tvorbě zadní lebeční jámy.
- Poliomyelitida, syfilis.
Rizikové faktory
Existují vnější a vnitřní faktory, které mohou ovlivnit vývoj Wallenbergova-Zacharčenkova syndromu:
- věk nad 50 let;
- poruchy systému srážení krve;
- vysoký cholesterol v krvi;
- špatné návyky – kouření a pití alkoholu;
- poranění hlavy;
- dědičné patologie;
- obezita, cukrovka;
- septické komplikace;
- dlouhodobé užívání perorální antikoncepce, hormonální terapie;
- chemoterapie;
- obtížná fáze pooperační rekonvalescence;
- sedavý životní styl;
- nucená prodloužená nepohodlná poloha těla a končetin;
- silné teplotní změny, prodloužená hypotermie, úpal;
- maligní novotvary;
- kardiovaskulární onemocnění;
- stres, nestabilita nervového systému.
Patogeneze
Prodloužená mícha je malá, má složitou anatomickou strukturu a nese řadu funkčních zátěží. I drobné bolestivé ložiska v ní vedou k výskytu různých klinických příznaků - jednostranných nebo oboustranných. U patologií prodloužené míchy se detekují funkční poruchy 9-12 párů hlavových nervů. Onemocnění je také charakterizováno pyramidálními motorickými poruchami, změnami citlivosti v obličeji a těle, poruchami mozečku, vazomotorického systému a dalšími poruchami autonomního nervového systému.
Poškození prodloužené míchy je často pozorováno na pozadí cévních, zánětlivých nebo nádorových patologií postihujících nervový systém. Přímé krvácení do prodloužené míchy je vzácné: Wallenbergův-Zacharčenkův syndrom je častěji způsoben změkčením mozkových struktur - například při poliomyelitidě. Tento typ poškození je nejnebezpečnější kvůli vysokému riziku vzniku respirační paralýzy.
 [ 2 ]
[ 2 ]
Symptomy Wallenbergův-Zaharčenkův syndrom.
Klasický průběh Wallenberg-Zacharčenkova syndromu je určen následujícími příznaky:
- dysfunkce svalů měkkého patra s hlasivkami;
- jednostranná porucha motorické koordinace mozečkového typu;
- Hornerův (Bernard-Hornerův) komplex symptomů (triáda): pokles horního víčka, abnormální zúžení zornice, propadlá oční bulva;
- disociované senzorické postižení (postižena je především střední a kaudální oblast Zelderu).
Průběh onemocnění se může mírně lišit v závislosti na typu patologie (popsali jsme je níže).
První příznaky Wallenbergova-Zacharčenkova syndromu jsou poměrně typické:
- zhoršené polykání;
- zhoršená řeč (až do úplné neschopnosti mluvit);
- částečná ztráta funkčnosti měkkého patra;
- znehybnění hlasivek;
- Hornerova triáda (ptóza, mióza, enoftalmus);
- vestibulo-cerebelární poruchy („prázdná“ motorická aktivita končetin, třes, ztráta rovnováhy, nystagmus);
- bolest hlavy nebo obličeje (částečná nebo úplná).
Uvedené klinické znaky jsou vysvětleny okluzí zadní dolní mozečkové arterie, která s sebou nese nekrózu vnějších oblastí prodloužené míchy, výstupní zóny trojklanného nervu a vláken sympatického systému.
Etapy
Klasifikace Wallenbergova-Zacharčenkova syndromu podle stádií není vždy vhodná, takže ji mnoho odborníků nepoužívá. Existuje však a skládá se ze čtyř stádií patologického procesu:
- Akutní období Wallenbergova-Zacharčenkova syndromu.
- Časné období zotavení pacienta s tvorbou nekrotických oblastí a rozvojem kolaterálního krevního toku.
- Pozdní období zotavení s tvorbou jizevnatých změn v tkáních.
- Období reziduálních účinků Wallenbergova-Zacharčenkova syndromu.
Formuláře
Wallenbergův-Zacharčenkův syndrom se vyvíjí v důsledku blokády zadní dolní mozečkové tepny. Onemocnění se projevuje na straně léze parézou nebo paralýzou měkkého patra s hlasivkou, poškozením sympatických vláken a trojklanného nervu (segmentální typ), poruchami mozečku (ataxie, nystagmus). Na opačné straně se ztrácí citlivost na bolest a teplotu, pohyby jsou narušeny ve formě paralýzy nebo parézy.
Neurolog M. A. Zakharčenko identifikoval řadu patologických variant:
- První varianta Wallenbergova-Zacharčenkova syndromu se vyskytuje s rozvojem paralýzy měkkého patra s hlasivkou a vychýlením jazyka na stranu opačnou než postižená. Pozoruje se Hornerův symptomový komplex, ztráta patrového a faryngeálního reflexu, zhoršuje se elektrická dráždivost měkkých patrových svalů, dochází k poruchám polykání a řeči, mizí citlivost na bolest a teplotu části obličeje na straně patologie. Dochází k poruchám trofismu kůže ušního boltce, herpetické vyrážce, suchosti a olupování kůže v zóně růstu vlasů a na obličeji, rozvíjí se atrofická rýma. Na zdravé straně se pozorují disociované poruchy pocitů bolesti a teploty na těle a končetinách.
- Druhá varianta Wallenbergova-Zacharčenkova syndromu se od první varianty poněkud liší. Při šíření patologického procesu do struktur nad můstkem dochází k poškození 6.-7. hlavového nervu. Zaznamenává se Hornerův příznak, dochází k narušení koordinace a statiky a objevuje se paréza hlasivky s měkkým patrem. Na opačné straně je zaznamenána hemianestezie.
- Třetí varianta Wallenbergova-Zacharčenkova syndromu je charakterizována paralýzou části měkkého patra s hlasivkou a vychýlením jazyka na opačnou stranu. Chybí faryngeální a patrový reflex, je narušeno polykání a řeč, je pozorován Hornerův symptomový komplex, je narušena citlivost jedné strany obličeje, zhoršuje se trofika kůže a sliznic. Vyvíjí se atrofická rýma, lokomotorická ataxie, je narušena statika. Je zjištěno zpomalení srdeční frekvence, mění se chuťové vjemy na jedné straně jazyka. Pacienta obtěžují závratě (někdy se zvracením), nystagmus ve směru postižené oblasti. Na opačné straně je zaznamenána disociovaná porucha citlivosti na těle a končetinách.
- Čtvrtá varianta Wallenbergova-Zacharčenkova syndromu se pozoruje, když se proces šíří do sestupných úseků až k průsečíku pyramidálních cest. Dochází k paréze měkkého patra s hlasivkou, Hornerův symptomový komplex, narušení koordinace a statiky končetin, detekce zkřížené triplegie (nebo hemiplegie) a také střídavé senzorické poruchy (v postižené oblasti na obličeji, na opačné straně - na těle a končetinách).
 [ 3 ]
[ 3 ]
Komplikace a důsledky
U Wallenbergova-Zacharčenkova syndromu, stejně jako u všech alternujících syndromů, mohou vzniknout závažné komplikace. Při spastické hemiparéze se vyvíjejí kloubní kontraktury, které pouze zhoršují motorické poruchy. Při nervové paréze je narušena symetrie obličeje, což se stává významným estetickým problémem. Při jednostranné paréze okulomotorické skupiny dochází k dvojitému vidění, které negativně ovlivňuje zrakové funkce.
Nejnebezpečnější komplikace se vyvíjejí na pozadí progrese patologie, kdy se proces šíří do oblastí mozku zodpovědných za respirační a kardiovaskulární funkce.
Kvalita zotavení pacientů závisí na mnoha faktorech a je téměř nemožné předem předpovědět následný vývoj událostí a výsledek Wallenberg-Zacharčenkova syndromu.
Diagnostika Wallenbergův-Zaharčenkův syndrom.
Přítomnost Wallenbergova-Zacharčenkova syndromu lze zjistit již během vyšetření neurologem. Získané vizuální informace umožňují stanovit předběžnou diagnózu a lokalizaci problému. Na základě charakteristik průběhu onemocnění lze zhruba představit etiologii syndromu. Proto se diferenciální diagnostika často provádí již při vstupním lékařském vyšetření.
Nádorové procesy se vyznačují stálým nárůstem symptomů v průběhu několika měsíců (v některých případech i několika týdnů).
U zánětlivých procesů se pozorují především obecné příznaky intoxikace: vysoká teplota, slabost, ospalost, suché sliznice atd.
U cévních mozkových příhod se střídavý syndrom vždy vyvíjí náhle, s rychlým nárůstem symptomů současně se změnami krevního tlaku.
U hemoragické mrtvice je pozorován atypický obraz střídavého syndromu, který lze vysvětlit nejasným omezením bolestivého ložiska v důsledku výrazných perifokálních reakcí (edém, reaktivní příznaky).
Pro objasnění příčiny vzniku Wallenberg-Zakharčenkova syndromu lékař předepisuje další diagnostiku.
Instrumentální diagnostika zahrnuje následující postupy:
- Magnetická rezonance mozku (pomáhá vyšetřit zanícenou oblast, místo krvácení, nádorový proces, zónu mrtvice, rozlišit mezi hemoragickou a ischemickou mrtvicí, posoudit závažnost tlaku na struktury mozkového kmene).
- Transkraniální dopplerovská ultrasonografie mozkových cév (odhaluje cévní mozkové příhody, příznaky tromboembolie, lokální spasmus mozkových cév).
- Ultrazvukové vyšetření extrakraniálních cév (pomáhá diagnostikovat okluzi vertebrálních a karotických tepen).
Krevní a močové testy se provádějí obvyklým způsobem, ale při diagnostice Wallenbergova-Zacharčenkova syndromu jsou málo užitečné. Lumbální punkce může být provedena, pokud existuje podezření na infekční a zánětlivou patologii. V případě infekčního zánětu bude mozkomíšní mok zakalený, bude zvýšený obsah buněčných elementů v důsledku neutrofilů a budou také detekovány bakterie. Další bakteriologické a virologické testy pomohou identifikovat patogen.
Kdo kontaktovat?
Léčba Wallenbergův-Zaharčenkův syndrom.
Léčbu Wallenbergova-Zacharčenkova syndromu je nutné zahájit co nejdříve. Hlavním cílem takové léčby je normalizace funkce životně důležitých orgánů a oblastí mozku, stejně jako odstranění otoků tkání a stabilizace krevního oběhu.
Mezi obecná opatření patří užívání dekongestantů a neuroprotektorů, stejně jako látek upravujících krevní tlak. Při tvorbě trombu se předepisuje trombolytická a cévní terapie.
Obecně platí, že počáteční terapie Wallenbergova-Zacharčenkova syndromu se skládá z následujících fází:
- inhalace kyslíku, umělé dýchání;
- stabilizace krevního tlaku (pokud se hodnoty zvýší, podává se síran hořečnatý, Enap, Metoprolol);
- odstranění edému mozkové tkáně (L-lysin, furosemid, mannitol);
- korekce výživy nervových buněk (Piracetam, Cavinton, Neurobion, Ceraxon, Neuromax atd.);
- podávání trombolytik nebo antikoagulancií (Actilise, Heparin, Clexane);
- symptomatická terapie s použitím analgetik, protizánětlivých léků, antibiotik.
Rehabilitační období je sledováno společným týmem specialistů, jako je rehabilitační specialista, chiropraktik, fyzioterapeut a fyzioterapeut.
Léky na Wallenbergův-Zacharčenkův syndrom
Způsob podání a dávkování |
Nežádoucí účinky |
|
Metoprolol |
V akutním období se lék podává intravenózně v jednotlivých dávkách (analog Betalocu). Později se v případě potřeby užívá perorálně v dávce 100–150 mg denně v 1–2 dávkách. |
Bradykardie, palpitace, únava, závratě, nevolnost, dušnost. |
Furosemid |
Podává se injekčně v individuálně zvolené dávce s přihlédnutím k doporučené průměrné denní dávce 1500 mg. |
Nerovnováha elektrolytů, arteriální hypotenze, nevolnost, akutní pankreatitida, svědění, kopřivka. |
Neurobion |
Podává se intramuskulárně, v akutním období - jedna ampule denně, poté - jedna ampule 1-3krát týdně. |
Nervové vzrušení, závratě, nevolnost, bolesti břicha. |
Clexane |
Podává se subkutánně, v individuálně zvolené dávce, pod kontrolou vlastností srážení krve. |
Hemoragické epizody, bolesti hlavy, alergické reakce. |
Heparin |
Podává se intravenózně nebo subkutánně, v individuálních dávkách. Nepřímé antikoagulancia se předepisují 1-3 dny před vysazením léku. |
Trombocytopenie, bolest hlavy, zvýšené jaterní transaminázy, osteoporóza, kožní vyrážka. |
Vitamíny a nutriční vlastnosti
Strava pacientů s diagnózou Wallenbergova-Zacharčenkova syndromu by měla být maximálně obohacena vitamíny. Měla by se skládat z ovoce, zeleniny, obilovin, bobulovin, mléčných výrobků a rostlinných olejů. Denní menu zahrnuje potraviny obsahující vlákninu - pro normalizaci funkce střev a prevenci zvýšené hladiny cholesterolu.
Je důležité konzumovat potraviny s vysokým obsahem omega-3 mastných kyselin. Jsou přítomny v rybách (makrela, tuňák, losos), rybím oleji a pomáhají předcházet trombóze a stabilizovat krevní oběh.
Doporučuje se také konzumovat více produktů obsahujících vitamín E: pšeničné klíčky, rostlinné oleje (lněný, olivový), lněná semínka, slunečnicová semínka, avokádo. Vitamín E má antioxidační vlastnosti. Posiluje cévy, zlepšuje imunitu a zabraňuje rozvoji ischemické choroby srdeční.
Z jídelníčku vyloučte margarín, tučné masné výrobky, uzené potraviny a cukrovinky.
Rozhodnutí o užívání dalších vitamínů nebo komplexních farmaceutických přípravků činí ošetřující lékař. Může být doporučen další příjem kyseliny nikotinové, kyseliny listové, vitamínů B6 a B12 .
Fyzioterapeutická léčba
Pro dosažení co nejoptimálnějšího terapeutického výsledku u pacientů trpících Wallenbergovým-Zacharčenkovým syndromem se používají specifické druhy fyzické aktivity, které zahrnují dopad na postiženou oblast. S pomocí takového dopadu je možné odstranit otoky, obnovit poškozené cévy a mozkovou tkáň.
Moderní metody umožňují ovlivnit oblast, která syndromem nejvíce trpěla. Stimulace krevního oběhu a výživy tkání je obzvláště nezbytná pro co nejrychlejší rehabilitaci pacienta.
Fyzioterapie v tomto případě sleduje následující cíle:
- obnovení řečové aktivity;
- regulace fyzické aktivity (obnovení koordinace a některých ztracených funkcí).
- Mezi nejúčinnější metody fyzického vlivu patří:
- Elektroforéza na pozadí paralelní léčby léky. Délka jedné relace může být 10-30 minut.
- Elektromyostimulace pomáhá obnovit krevní oběh a prokrvení postižených oblastí. Procedury se provádějí po dlouhou dobu, dokud se stav pacienta neustále nezlepší.
- Darsonvalizace se používá k aktivaci základních procesů v poškozených končetinách.
- Magnetoterapie zvyšuje odolnost těla vůči nemocem, normalizuje cévní tonus, urychluje průtok krve cévami a rozšiřuje kapilární systém.
Kromě toho se k obnovení těla po Wallenberg-Zacharčenkově syndromu často předepisuje vibrační masáž, ošetření chladem a teplem, aplikace parafínu na postižené oblasti a ozokeritové obklady. Vynikající recenze byly získány od pacientů, kteří absolvovali terapeutické koupele s borovicovými a solnými extrakty.
Lidové prostředky
Během akutního období Wallenbergova-Zacharčenkova syndromu by měl být pacient léčen pouze v nemocničním prostředí. Ve fázi rehabilitace, kdy je obnovena funkční kapacita těla, je povolena domácí léčba s využitím tradiční a lidové medicíny. Lidoví léčitelé proto doporučují k urychlení zotavení používat následující recepty:
- Rozemlejte 1 čajovou lžičku drceného oddenku pivoňky a louhujte ve 200 ml vroucí vody po dobu jedné hodiny. Užívejte 1 polévkovou lžíci léku každé tři hodiny.
- Vezměte si teplé koupele s přídavkem odvaru z oddenku skořicových šípků. Takové procedury se provádějí jednou za dva dny, předpokládá se, že kurz bude alespoň 25 procedur.
- 1 lžíci smrkového jehličí zalijte 200 ml vroucí vody, nechte hodinu louhovat, přeceďte. Přidejte šťávu z půlky citronu a užívejte nalačno po částech během dne. Kúra trvá nejméně 60 dní v kuse.
- Užívejte 2 g mumiyo před spaním po dobu 28 dnů. Poté si udělejte 10denní přestávku, po které lze v kúře pokračovat.
- Smíchejte 5 dílů borovicového jehličí se 2 díly cibulové slupky a 2 díly šípků. 2 lžíce směsi zalijte 1 litrem vody, vařte 10 minut, poté přelijte do termosky a nechte v ní louhovat 10–12 hodin. Výsledný lék se připravuje denně a pije se po celý den místo vody nebo čaje.
- Smíchejte 100 g medu a stejné množství cibulové šťávy. Užívejte 1 polévkovou lžíci po každém jídle. Skladujte v chladničce.
Během celého období rekonvalescence se pacientům doporučuje zařadit do svého jídelníčku datle a syrová křepelčí vejce.
Bylinná léčba
- Smíchejte 100 g květů heřmánku, třezalky tečkované, slaměnky a březových pupenů. 10 g směsi nalijte do hrnce, zalijte 500 ml vroucí vody, nechte louhovat 30 minut a přeceďte. Užívejte 200 ml nálevu večer s jednou čajovou lžičkou medu a také ráno 30 minut před prvním jídlem.
- Připravte směs z meduňky, vřesu, hlohu, oregana, šípků a ostropestřce mariánského. V termosce zalijte 500 ml vroucí vody a 40 g směsi. Nálev pijte během dne. Léčba trvá 2 měsíce.
- Do 200 ml vroucí vody přidejte 1 lžíci šalvěje a užívejte vnitřně místo čaje. Dělejte také koupele s odvarem ze šalvěje (300 g rostliny na 10 l vody).
- Vezměte stejné díly kořenů kozlíku lékařského, pivoňky a modré hlavičky. 20 g směsi zalijte jedním litrem vody, vařte 30 minut na mírném ohni, přeceďte. Užívejte 100 ml denně před spaním.
- Oddenky šťovíku se nakrájejí, zalijí vodkou (1 díl kořene na 10 dílů vodky) a louhují 3 týdny. Přefiltrují se a užívají se 40 kapek s vodou třikrát denně.
Homeopatie
Během období rekonvalescence po Wallenbergově-Zacharčenkově syndromu může homeopatický lékař doporučit léčbu jedním nebo více homeopatickými léky. Hlavním cílem takové léčby je obnovení ztracených funkcí a zlepšení kvality života pacienta. Pacientovi mohou být například nabídnuty následující homeopatické léky:
- Lycopodium clavatum – obnovuje motorické schopnosti končetin;
- Calcarea fluorica – stabilizuje metabolické procesy, zlepšuje stav cév;
- Arnika – urychluje regeneraci tkání, vhodná zejména pro léze na levé straně těla;
- Lachesis je „levostranný“ lék, který zlepšuje mikrocirkulaci v postižených oblastech mozku;
- Botrops je „pravostranný“ lék, který zlepšuje prokrvení tkání a urychluje resorpci trombu;
- Bufo rana – pomáhá obnovit narušenou řečovou funkci, má uklidňující vlastnosti;
- Lathyrus sativus – obnovuje motorické schopnosti dolních končetin;
- Čemeřice černá – projasňuje pacientovo vědomí, zmírňuje letargii;
- Nux vomica – zlepšuje funkci nervového systému, obnovuje funkčnost břišní dutiny a pánevních orgánů.
Mezi komplexními homeopatickými léky na Wallenbergův-Zacharčenkův syndrom se často používají:
- Ubichinon compositum (Heel) – pomáhá obnovit trofiku a nervovou vodivost. Lék se podává intramuskulárně v dávce 2,2 ml 1–3krát týdně po dobu 2–5 týdnů;
- Cerebrum compositum – zabraňuje cévním mozkovým příhodám, urychluje regeneraci mozkové tkáně. Lék se podává intramuskulárně v dávce 2,2 ml až třikrát týdně po dobu 3–6 týdnů;
- Aesculus compositum – normalizuje cévní oběh, stimuluje obnovu nervových struktur. Lék se užívá 10 kapek třikrát denně, přibližně 15 minut před jídlem, po dobu 4-6 týdnů.
Léky vybírá specialista nejen na základě stávajících symptomů, ale také na základě celkového stavu pacienta a jeho konstitučních charakteristik.
Chirurgická léčba
- Karotenoidní endarterektomie.
Tato operace zahrnuje odstranění vnitřní výstelky postižené arteriální cévy spolu s trombem, který se v ní vytvořil. Tento zákrok pomáhá minimalizovat riziko opakovaného poškození mozku: nejčastěji je indikován, pokud zúžení lumen tepny přesáhne 70 % nebo pokud je diagnostikována chronická nedostatečnost mozkového oběhu. Chirurgický přístup k místu zákroku je na krku. Jedním z rizik této operace je oddělení trombu od arteriální stěny s následným rozvojem ischemické cévní mozkové příhody. Aby se předešlo takové komplikaci, chirurg zavede do lumen tepny jakýsi „filtr“.
- Angioplastika a stentovací chirurgie.
Obě výše uvedené metody se obvykle kombinují. Podstata angioplastiky je následující: do lumen postiženého úseku arteriální cévy se zavede speciální katétr (obvykle přes přívodní cévu, s povinným rentgenovým sledováním). Poté se na konci katétru nafoukne balónek, který pomáhá rozšířit lumen cévy. Provádí se angioplastika postižených tepen. Poté se začíná se stentováním: instaluje se speciální konstrukce ve formě rámu, která fixuje lumen cévy a zabraňuje tvorbě krevních sraženin v ní.
Prevence
Prevence Wallenbergova-Zacharčenkova syndromu by měla být prováděna komplexně a v několika směrech. V první řadě je žádoucí určit pravděpodobnost dědičné predispozice, provést genomolekulární a biochemický krevní test. Obzvláště důležité je provést důkladnou diagnózu u osob s faktory naznačujícími riziko zvýšené tvorby trombů. Například vysoký stupeň rizika je rozhodně přítomen u pacientů, kteří dříve měli epizody bezpříčinné nebo opakované trombózy, které se objevily po drobných provokujících faktorech: drobná traumatická poranění, těhotenství atd.
Hlavní opatření, která pomohou zabránit rozvoji Wallenbergova-Zacharčenkova syndromu, jsou následující:
- zajištění mírné fyzické aktivity, vyloučení nadměrné aktivity a fyzické nečinnosti (chůze v zelených plochách - v parku, na náměstí, v lese - je považována za optimální);
- pití dostatečného množství tekutin denně, nošení pohodlného oblečení;
- prevence infekčních patologií, otužovací procedury, posílení imunitního systému, kompletní strava bohatá na vitamíny;
- odvykání kouření a zneužívání alkoholu;
- vyhýbání se dlouhodobému vystavení spalujícímu slunečnímu záření, horkým nebo chladným podmínkám;
- pravidelná preventivní vitamínová terapie, užívání antikoagulancií (pokud je indikováno).
Předpověď
Výsledek onemocnění do značné míry závisí na tom, jak včas je pacientovi poskytnuta lékařská péče. Zpoždění hospitalizace vede k tomu, že se pacient stane invalidním – méně než 20 % těchto lidí se bude moci dožít více než pěti let.
Nouzová péče o pacienta s Wallenbergovým-Zacharčenkovým syndromem by měla být poskytnuta v prvních 2-3 hodinách, počínaje okamžikem, kdy se objeví první známky patologie. Pouze v takové situaci lze zachránit život člověka a dosáhnout dalšího relativního obnovení ztracených funkcí. Pravděpodobnost úplného uzdravení není vyšší než 2-3 %.
Následující příznaky naznačují možnou nepříznivou prognózu:
- rozvoj syndromu uzamčení (de-efferentační syndrom), při kterém pacient ztrácí adekvátní reakci na jakékoli vnější podněty v důsledku tetraplegie a paralýzy bulbárních, obličejových a žvýkacích svalů;
- poruchy respiračních, kardiovaskulárních a termoregulačních funkcí;
- přítomnost neurologických poruch po dobu 12 měsíců nebo déle.
Wallenbergův-Zacharčenkův syndrom zpravidla vede k invaliditě pacienta.

