Lékařský expert článku
Nové publikace
Sialadenitida: příčiny, příznaky, léčba
Naposledy posuzováno: 04.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
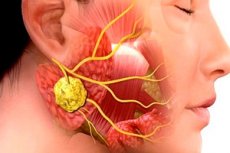
Zánětlivé patologie v chirurgické stomatologii jsou velmi časté. Ani užívání antibiotik nesnižuje výskyt zánětů maxilofaciální oblasti a jejich komplikací. Tato situace je způsobena pozdními návštěvami lékařů, častou samoléčbou pacientů atd. Jedním z typických infekčních a zánětlivých onemocnění tohoto druhu je sialadenitida neboli sialoadenitida - zánět slinných žláz, často vyvolaný viry nebo bakteriemi. Patologie je doprovázena řadou charakteristických klinických příznaků a diagnóza je stanovena na základě výsledků bakteriologických a cytologických vyšetření, jakož i instrumentální diagnostiky.
Epidemiologie
Přesná prevalence submandibulární sialadenitidy není jasná. Submandibulární sialadenitida představuje přibližně 10 % všech případů sialadenitidy. Tvoří 0,001 až 0,002 % všech hospitalizací. Nejsou zde žádné věkové ani pohlavní rozdíly.[ 1 ]
Bakteriální a virová sialadenitida postihuje hlavně starší a senilní osoby.
Epidemické příušnice postihují převážně děti, méně často dospělé (ženy - častěji). Dnes se epidemické příušnice vyskytují jako sporadické onemocnění, což je způsobeno včasným očkováním dětí.
Často se zaznamenává hnisavá forma sialadenitidy, která je způsobena pozdním vyhledáním lékařské pomoci pacienty.
Příčiny sialadenitida
Vývoj sialadenitidy je způsoben virovými nebo mikrobiálními lézemi slinných žláz. Mikrobiální zánětlivý proces může být vyvolán bakteriemi přítomnými v ústní dutině nebo uvolňován z různých infekčních ložisek v těle. Zdroji infekce jsou často přilehlé flegmóny, akutní respirační onemocnění (tonzilitida, pneumonie, bronchitida), maxilofaciální a zubní patologie.
Onemocnění se může objevit v důsledku úrazů a operací v maxilofaciální oblasti, vniknutí cizích těles do slinných kanálků (rybí kosti, částice potravy, chloupky atd.) a tvorby kamenů v kanálku.
Virovou sialadenitidu nejčastěji způsobují cytomegaloviry, viry chřipky, adenoviry, paramyxoviry, viry Coxsackie, viry herpes simplex atd. Vyskytuje se také plísňová sialadenitida, syfilitická a tuberkulózní.
K šíření infekce může dojít otvorem kanálku, krví nebo lymfatickou tekutinou.
Rizikové faktory
Mezi rizikové faktory pro rozvoj sialadenitidy patří:
- oslabený imunitní systém, nedávná onemocnění;
- ucpání slinných kanálků;
- poruchy slinných žláz způsobené infekčními a zánětlivými patologiemi;
- chirurgické operace;
- tuberkulóza; [ 2 ]
- syfilis;
- poranění maxilofaciální části těla.
Do rizikové skupiny patří starší osoby, osoby trpící poruchami příjmu potravy, patologickým suchem v ústech, dále osoby podstupující radioterapii nebo pravidelně užívající antibiotika bez dobrých indikací, pooperační stavy, [ 3 ] intubace a užívání anticholinergik. [ 4 ]
Mezi další (nepřímé) predisponující faktory mohou patřit:
- špatná ústní hygiena;
- nezdravý životní styl, přítomnost řady špatných návyků;
- ignorování návštěv lékařů, samoléčba.
Patogeneze
Slinné žlázy se dělí na párové velké a nepárové malé. Mezi velké žlázy patří příušní, podčelistní a podjazyková žláza. Mezi malé žlázy patří retní, bukální, jazykové, patrové a žlázy dna ústní dutiny. Každá z těchto žláz má parenchym, intersticium a systém vývodů.
Původcem epidemické parotitidy, jedné z variant akutní sialadenitidy, je filtrovatelný virus. Člověk se nakazí přímým přenosem od nemocné osoby, cesta přenosu je vzdušná (ale infekce prostřednictvím předmětů používaných nemocnou osobou není vyloučena).
Bakteriální sialadenitida se může vyvinout u jakýchkoli závažných patologií. Infekce se šíří stomatogenní cestou, stejně jako krví a lymfatickou tekutinou. Mikroflóra je obvykle smíšeného typu: streptokoková, pneumokoková, stafylokoková atd., která vstupuje přes vylučovací žlázový kanál.
U pacientů s lymfogenní divergencí infekce je často postižena lymfoidní síť příušní žlázy: tento proces je důsledkem zánětu nosohltanu nebo mandibuly, patologií zubů nebo jazyka.
Etiologie a patogeneze chronické sialadenitidy nejsou jasné a nejsou dostatečně pochopeny. Lékaři předpokládají, že vývoj onemocnění je spojen s obecnými patologií v těle - zejména s hypertenzí, aterosklerózou, deformující spondylózou a onemocněními trávicího traktu.
Symptomy sialadenitida
Akutní sialadenitida může probíhat s různou intenzitou. V mírných případech je klinický obraz slabě projeven, bez zvýšení tělesné teploty a bez bolesti v příušních žlázách, které jen mírně otékají. Ve středně těžkých případech se objevuje celková malátnost, bolest hlavy a svalů, zimnice, sucho v ústech, bolest a otok příušní žlázy. Slinění je mírně sníženo. Příznaky přetrvávají přibližně 4 dny, po kterých dochází k postupné úlevě. V těžkých případech akutní sialadenitidy se příušní žláza výrazně zvětšuje, do procesu mohou být zapojeny i podčelistní a podjazykové žlázy. Slinění se zvyšuje, teplota dosahuje vysokých hodnot (až 40 °C) a mohou se vyvinout hnisavě-nekrotické komplikace. Za příznivých okolností teplota začíná klesat přibližně po týdnu a příznaky zánětlivé reakce postupně ustupují. Riziko vzniku abscesu však zůstává, stejně jako riziko vzniku meningitidy, encefalitidy, paralýzy hlavových a míšních nervů atd.
Virová sialadenitida příušních žláz se projevuje bolestí při otevírání úst a při pokusu o otočení hlavy na stranu. Je zaznamenán otok bukální, mandibulární, submandibulární zóny a horní části krku. Palpace odhaluje bolestivé zhutnění s hladkým povrchem, které nepřesahuje hranice příušní žlázy. Šíření patologie do okolních tkání nastává s rozvojem hnisavého procesu.
Pokud je postižena podčelistní žláza, pacienti si stěžují na bolest při polykání. Otok se rozšiřuje do podjazykové a podčelistní oblasti, brady a horní části krku. Při postižení podjazykových žláz se objevuje bolest při pohybu jazyka a zvětšují se podjazykové rýhy. Postižení malých slinných žláz se vyskytuje u vícečetných patologií.
První příznaky chronické sialadenitidy mohou zůstat bez povšimnutí a jsou zjištěny náhodně. Pacienti si všimnou nepříjemných pocitů v příušní žláze (nebo dvou žlázách), méně často - bolesti v týlní oblasti. Vizuálně je v postižené oblasti zjištěn mírný otok bez zjevné bolesti. Na kůži nejsou žádné změny, ústní dutina se otevírá bezbolestně, sliznice jsou bez patologií, slinění není narušeno (může se snížit během relapsu). V pokročilém stádiu chronické sialadenitidy pacienti pociťují celkovou slabost, únavu, ztrátu sluchu a někdy i suchost sliznic ústní dutiny. Otok v oblasti postižených žláz je trvalý, bez bolesti.
Intersticiální sialadenitida je charakterizována sezónními exacerbacemi (v chladném období), během nichž se tvoří bolestivé pečetě a stoupá tělesná teplota.
Sialadenitida u dětí
Sialadenitida se může vyvinout v dětství, a to i u novorozenců. Etiologie onemocnění u kojenců však dosud nebyla stanovena. Je známo, že k rozvoji onemocnění přispívá zánět mléčné žlázy u matky. Sialadenitida u novorozenců se odlišuje od osteomyelitidy kondylárního výběžku dolní čelisti, což naznačuje rozvoj septikopyémie.
Obecně se za hlavní příčiny sialadenitidy u dětí považují epidemická parotitida a cytomegalovirus. Kromě toho je důležité vědět o možném vývoji Herzenbergovy falešné parotitidy, která se nevztahuje na sialadenitidu a jedná se o zánět lymfatických uzlin lokalizovaných v blízkosti příušní slinné žlázy. Klinický obraz onemocnění je velmi podobný.
Tuberkulózní a syfilitická etiologie onemocnění není pro děti typická. Klinický obraz je charakterizován závažnější intoxikací než u dospělých, stejně jako vyšším procentem vzniku hnisavého nebo hnisavého-nekrotického tavení tkáně.
Etapy
Sialadenitida se vyvíjí ve třech odpovídajících fázích: počáteční, klinicky projevená a pozdní.
Počáteční stadium není doprovázeno výraznými klinickými příznaky. Nicméně se zvyšuje otok, v postižené oblasti je pozorována lymfatická kongesce, pojivová tkáň se uvolňuje a cévy se rozšiřují. Terminální žlázové segmenty jsou zachovány, ale hromadí se v nich mucin a mukopolysacharidy, zánětlivé markery. Interlobární vývody se rozšiřují a kolagenní vlákna se zhušťují.
Druhá fáze je charakterizována následujícím obrázkem:
- dochází k atrofii koncových žlázových segmentů;
- infiltráty se tvoří na základě plazmatických struktur, lymfocytů a histiocytů v pojivové tkáni;
- ústa jsou obklopena vláknitou tkání;
- Uvnitř kanálků se hromadí odlupující se epitel a lymfocyty.
Třetí fáze je doprovázena téměř úplnou atrofií žlázového parenchymu, jeho nahrazením pojivovou tkání, proliferací krevní sítě, rozšířením intralobárních vývodů (nebo zúžením způsobeným kompresí pojivovou tkání a vláknitými strukturami).
Formuláře
Klasifikace onemocnění je poměrně rozsáhlá. Podle průběhu zánětlivé reakce se tedy rozlišuje akutní a chronická sialadenitida.
Akutní sialadenitida příušní žlázy se vyskytuje jako epidemická parotitida neboli známé „příušnice“. Obecně jsou nejčastěji postiženy příušní žlázy, méně často podčelistní a podjazykové slinné žlázy. Akutní proces je snadněji léčitelný než chronický.
V závislosti na stavu parenchymu se rozlišují následující typy chronických onemocnění:
- chronická parenchymatózní sialadenitida - doprovázená poškozením pouze žlázového stromatu (jako u pacientů s příušnicemi);
- chronická intersticiální sialadenitida – kromě stromatu je doprovázena poškozením žlázového parenchymu (jako u pacientů s cytomegalovirovou sialadenitidou).
- Chronická sklerotizující sialadenitida (Küttnerův tumor) je sklerotizující onemocnění asociované s IgG4 a má odlišné histopatologické rysy, jako je hustý lymfoplazmocytární infiltrát, skleróza a obliterující flebitida.[ 5 ]
Intersticiální sialadenitida se také nazývá chronická produktivní sialadenitida, chronický sklerotizující mumps, Kuttnerův zánětlivý nádor, chronická atrofická sialadenitida, fibroproduktivní sialadenitida, symptomatická sialopatie, hormonální sialóza. Etiologie onemocnění není dostatečně objasněna.
Chřipková sialadenitida se rozvíjí během chřipkových epidemií, které se vyskytují hlavně v zimě. Pacienti vykazují známky akutní sialadenitidy jedné nebo více slinných žláz. Nejčastěji je postižena příušní žláza, zánět se rychle stupňuje a šíří se do párové žlázy.
V závislosti na umístění léze se rozlišuje mezi:
- příušnice, sialadenitida příušních žláz;
- submaxilitida - léze submandibulární žlázy;
- sublingvální sialadenitida sublingvální žlázy.
Podle zánětlivých charakteristik může být sialadenitida slinných žláz:
- serózní;
- hemoragický;
- hnisavý;
- pojivová tkáň;
- granulomatózní;
- fibroplastický;
- destruktivní;
- nedeformovaný;
- cirhotický.
V závislosti na etiologii se rozlišují:
- traumatický zánětlivý proces;
- toxický;
- autoimunitní;
- alergický;
- obstrukční (s blokádou nebo jizvami).
Kalkulózní sialadenitida je typ obstrukční patologie způsobené zablokováním vývodu kamenem slinné žlázy.
Pokud zánětlivé onemocnění postupuje, vyvine se hnisavě-nekrotická nebo gangrenózní sialadenitida. V tomto případě se pozoruje obraz těžkého flegmonu s výrazným edémem, infiltrací, hyperémií, fluktuací atd.
Duktální sialadenitida (nebo sialodochit) je důsledkem vrozených vad slinných žláz (striktur a ektázií) v kombinaci se slabou imunitou a hyposalivací, stagnací slin uvnitř kanálků.
Komplikace a důsledky
Akutní sialadenitida může být komplikována poškozením okulomotorického, optického, abducens, obličejového a vestibulocochleárního nervu, stejně jako mastitidou, pankreatitidou, nefritidou. Orchitida se často rozvíjí u chlapců a mužů.
Pokud se akutní sialadenitida objeví na pozadí obecných patologií, může být komplikována šířením patologického procesu do perifaryngeálního prostoru, do tkání obklopujících karotickou tepnu a vnitřní jugulární žílu. U některých pacientů dochází k pronikání hnisavého obsahu do zevního zvukovodu. Vzácně se pozoruje poškození stěn velkých cév, což vede ke krvácení. Možná je také žilní trombóza a ucpání dutin mozkových plen.
Pozdní komplikací pokročilé hnisavé sialadenitidy je tvorba píštělí a hyperhidróza příušní žlázy.
Pokud se bakteriální sialadenitida neléčí, může se vyvinout masivní otok krční tkáně, který může vést k respirační obstrukci, sepsi, lebeční osteomyelitidě a trigeminální neuritidě.
Diagnostika sialadenitida
Mezi obecné klinické diagnostické metody patří dotazování pacienta, jeho vyšetření a palpace. Dále jsou předepsány laboratorní testy krve a moči. Pokud se jedná o dítě, je nutné se u rodičů informovat, zda dříve trpěl příušnicemi a zda byl v kontaktu s nemocnými lidmi.
Pokud existuje podezření na chronickou sialadenitidu, uvádí se roční frekvence relapsů, velikost žlázy v různých obdobích zánětlivého procesu. Pozornost se věnuje stavu kůže nad postiženou oblastí, objemu a povaze slinné tekutiny a stavu vylučovacích slinných kanálků.
Následující je povinné:
- posouzení sekreční funkce;
- cytologie, mikrobiologie, imunologie slinných sekretů;
- kontrastní sialografie;
- počítačová tomografie;
- radiosialografie;
- ultrazvuk;
- punkční biopsie.
Mnoho pediatrických pacientů je indikováno k elektroencefalografii, která je nezbytná k posouzení poruch bioaktivity mozku.
Mezi povinné instrumentální diagnostické vyšetření patří sialometrie, která zahrnuje použití polyethylenového katétru, jenž se po předběžné bužování zavede do slinovodu. Manipulace se provádí nalačno a samotný zákrok trvá přibližně 20 minut. Poskytuje informace o objemu produkce slin a fyzikálních vlastnostech sekretu. [ 6 ]
Kontrastní sialografie se provádí ve fázi remise onemocnění, protože může vyvolat recidivu. Radiokontrastní roztoky se zavádějí do slinné žlázy pomocí injekční stříkačky a polyethylenového katétru.
Speciální instrumentální diagnostika je reprezentována následujícími postupy:
- cytologie nátěrů slinných sekretů;
- Elektroradiografie s kontrastní látkou;
- metoda skenování slinných žláz;
- punkce s biopsií a následnou histologií.
Ultrazvuk se nejčastěji provádí formou sialosonografie - studie, která umožňuje prozkoumat úplný obraz žlázové struktury. Lékař má schopnost detekovat poruchy sklerotické tkáně, blokády, nádorové procesy, kameny, určit jejich počet a velikost.
U bakteriální sialadenitidy jsou ultrazvukem detekovány nespecifické změny. V rané fázi vývoje je zaznamenáno zvýšení echogenicity a rozšíření vývodu a přítomnost anechoických ložisek naznačuje možnou tvorbu abscesu. [ 7 ]
Magnetická rezonance a počítačová tomografie nám umožňují vyloučit přítomnost kamenů v kanálcích a objasnit hloubku patologického procesu.
Laboratorní testy zahrnují celkový rozbor krve a moči a také slin. Krev může vykazovat vysokou hladinu leukocytů, což je jeden z příznaků zánětlivého procesu. V biochemickém krevním testu je důležitá hladina cukru a v moči složení solí. Ve slinných sekretech lze často detekovat leukocyty, hnis a bakteriální flóru. Je také nutné zkoumat fyzikálně-chemické vlastnosti sekretu.
Diferenciální diagnostika
V první řadě je důležité určit příčinu patologického stavu, zjistit, zda se jedná o aterogenní, infekční, neoplastickou, autoimunitní nebo metabolickou chorobu. Je třeba vyloučit revmatologickou a autoimunitní patologii.
Intersticiální sialadenitida se odlišuje od chronické parenchymatózní sialadenitidy, sialodochitidy, nádorových procesů a epidemické parotitidy. Pro diagnostiku se používá posouzení typických symptomů, cytologického a sialografického obrazu v souladu s onemocněním.
Obecně by se sialadenitida měla odlišovat od onemocnění slinných kamenů, cyst slinných žláz a nádorových procesů. Diagnóza je založena na klinických příznacích, datech sialometrie, cytologickém vyšetření slinných sekretů, rentgenovém a sialografii, punkční a excizní biopsii.
Je důležité, aby pacienti pochopili, že sialadenitida nebo sialoadenitida jsou dva rovnocenné pojmy, které jsou zcela zaměnitelné.
V některých případech mohou klinické projevy onemocnění a laboratorní parametry vyžadovat širší diagnostické vyšetření: v takové situaci se pro stanovení přesné diagnózy doporučuje biopsie slinných žláz.
Kdo kontaktovat?
Léčba sialadenitida
Pacientovi s akutní sialadenitidou je předepsána léčba zaměřená na potlačení zánětlivé reakce a normalizaci slinění. Po dobu trvání horečky je předepsán klid na lůžku. Na místa zhutnění se dle indikace aplikují hřejivé obklady a mastové obvazy a provádějí se fyzioterapeutické procedury (světelná terapie, tepelná terapie - Sollux lampa, UHF, UV záření). Je zajištěna kvalitní ústní hygiena s využitím výplachů a irigací.
Při virové sialadenitidě má dobrý účinek výplach interferonem 5krát denně (v případě časné praxe - 1.-2. den). Pokud se slinná funkce sníží, intraduktálně se podává 0,5 ml antibiotických roztoků 50 000-100 000 ED penicilinu a streptomycinu s 1 ml 0,5% novokainu. Dále se provádí blokáda novokainem a penicilinem nebo streptomycinem. Pokud dochází k progresi hnisavého zánětu a detekci ložisek tkání, je předepsán chirurgický zákrok.
Pilokarpin na sialadenitidu se užívá perorálně, až čtyřikrát denně, 6 kapek 1% roztoku. Taková léčba je vhodná pro serózní zánět. Dobrý účinek se pozoruje při aplikaci obkladů s dimethylsulfoxidem, dimexidem, který má analgetický, protizánětlivý, protiedémový a baktericidní účinek. Obklad se přikládá na zánětlivou oblast asi půl hodiny denně. Léčebný cyklus se skládá z deseti procedur nebo do úlevy.
V případě gangrenózní sialadenitidy a těžkého průběhu onemocnění je předepsána chirurgická léčba, která spočívá v otevření žlázové kapsle: intervence na příušní žláze se provádí pomocí Kovtunovičovy techniky.
U chronické sialadenitidy je léčba zaměřena především na zvýšení imunity, optimalizaci funkce slin, prevenci relapsu, zlepšení trofismu tkání, odstranění kongesce a inhibici sklerotických a degenerativních procesů.
Následující léky jsou zahrnuty v komplexní terapii:
- nukleinát sodný 0,2 g třikrát denně po dobu dvou týdnů (u chronické sialadenitidy by se tyto kúry měly provádět až třikrát ročně);
- 10% roztok jodidu draselného, 1 polévková lžíce třikrát denně po dobu 8–12 týdnů (je třeba vzít v úvahu citlivost pacientova těla na jód).
Během léčby nukleinátem sodným se mohou vyskytnout drobné nežádoucí účinky ve formě bolesti v epigastriu a dyspepsie. Tyto jevy zcela vymizí po ukončení užívání léku.
Jodid draselný je kontraindikován v případě přecitlivělosti na jód, těhotenství, pyodermie.
Novokainová blokáda se provádí jednou za 3 dny, v kúře 10 blokád. Podávají se intramuskulární injekce Pyrogenalu (kúra 25 injekcí, jednou za tři dny), subkutánní injekce 0,5% galantaminu (kúra 30 injekcí po 1 ml).
Pacientům se stenózou vývodu jsou předepsány proteolytické enzymatické přípravky (chymotrypsin, trypsin) a také injekce ribonukleázy v dávce 10 mg intramuskulárně v kombinaci s elektroforézou deoxyribonukleázy (až 10 procedur po dobu 20 minut).
Galvanizace u chronické sialadenitidy je indikována formou denních procedur po dobu 4 týdnů v kombinaci s radioterapií.
Chirurgická léčba se praktikuje zřídka, pouze v případě nedostatku účinku z farmakoterapie, stejně jako v případě pravidelných relapsů zánětlivého onemocnění (více než desetkrát ročně), doprovázených hnisavým procesem, výraznými funkčními poruchami, strikturami a atrézií. Podle indikací se používá metoda flow bougienage, totální plastická chirurgie ústní dutiny, resekce žláz se zachováním větví lícního nervu, blokáda příušního kanálu.
Antibiotika
Antibiotická terapie je vhodná pro bakteriální sialadenitidu a závisí na závažnosti infekčního procesu. [ 8 ]
Léky volby jsou často chráněná penicilinová antibiotika a cefalosporiny, které inhibují aktivitu β-laktamáz:
Amoxiclav |
Léčivý přípravek amoxicilin a kyselina klavulanová se předepisuje dospělým perorálně v denní dávce 1500 mg (rozdělené do dvou dávek). Nežádoucí účinky ve formě nevolnosti nebo průjmu jsou mírné a rychle odezní. Aby se těmto reakcím předešlo, doporučuje se užívat lék s jídlem. |
Sulbactomax |
Přípravek sulbaktamu a ceftriaxonu k intramuskulárním injekcím. Denní dávka je 1-2 g, podávaná každých 24 hodin. Délku léčby určuje lékař. Možné nežádoucí účinky jsou typičtější při dlouhodobém užívání. Patří sem kandidóza, mykóza, sekundární plísňové infekce, enterokolitida a dyspepsie. |
Piperacilin-tazobaktam |
Kombinovaný antibakteriální lék, který se pacientům podává formou intravenózních infuzí každých 8 hodin v dávce 4,5 g. Denní dávku může lékař upravit v závislosti na závažnosti infekce. Možné nežádoucí účinky: průjem, nevolnost, zvracení, kožní vyrážky. |
Pokud jsou detekovány gramnegativní mikroorganismy, předepisují se fluorochinolony. V komplexních případech se používá kombinovaná terapie - například karbapenem, metronidazol a vankomycin.
Fyzioterapeutická léčba
V počáteční fázi zánětlivého procesu se zvýšenou tělesnou teplotou se fyzioterapie nepoužívá. Pacientovi se doporučuje pít alkalické minerální vody (například Borjomi) na pozadí léčby léky. Od cca 3-4 dnů je možné použít UHF terapii v netermální dávce, elektroforézu protizánětlivých léků.
Dále může lékař k léčbě akutní sialadenitidy předepsat:
- Ultrafialové ozařování postižené oblasti začíná dvěma biodázkami, poté se zvyšuje o 1 biodázku, čímž se dosahuje 6 biodázek. Procedury se provádějí každé dva dny.
- Fluktuace infiltrační zóny se provádí v sezeních po 8-10 minutách. Kurz terapie zahrnuje 10 sezení.
- Po odstranění příznaků akutního zánětu se pro urychlení resorpce infiltrátu používá:
- Infračervené ozařování v 20minutových sezeních, v běhu 10-12 sezení.
- Ultrazvuková terapie s intenzitou 0,05-0,2 W/cm², doba trvání až 5 minut, kúra 10 sezení.
- Elektroforéza 3% jodidu draselného, trvající 20 minut, v průběhu 10-12 sezení.
Pro úlevu od bolesti se doporučuje podstoupit laserovou terapii v délce 2–3 minut, v kúře 8 až 10 sezení.
Masáž slinných žláz při sialadenitidě
Intraorální (intrabukální) masáž zlepšuje průtok krve a lymfy, stimuluje bioaktivní body a zlepšuje funkci slinných žláz. Procedura se provádí v několika fázích, včetně celkového prohřátí měkkých tkání, práce se slinnými žlázami a svaly a ovlivnění výstupních bodů hlavových nervů.
Používají se masážní pohyby jako hlazení, bodový tlak a myoextenzivní hnětení. Zákrok se provádí čistýma rukama, lze použít sterilní chirurgické rukavice.
Slinné žlázy se masírují jemnými pohyby, počínaje od periferie směrem k oblasti vyvodných kanálků.
Po sezení by si měl pacient vypláchnout ústa antiseptickým roztokem.
Masáž se provádí nejen za účelem zlepšení trofismu v tkáních žláz, ale také za účelem posouzení množství slin, jejich barvy, konzistence a chuťových charakteristik.
Bylinná léčba
Tradiční metody léčby se mohou používat pouze v rané fázi vývoje sialadenitidy nebo pouze k prevenci tohoto onemocnění. Pro zmírnění příznaků lékaři doporučují během lékové terapie pít dostatek tekutin, včetně nálevů a odvarů bylin, které mají protizánětlivou aktivitu.
- Mátový čaj stimuluje vylučování slin, zmírňuje bolest, osvěžuje a odstraňuje nepříjemnou chuť v ústech.
- Heřmánkový nálev má protizánětlivé a dekongestantní účinky.
- Čaj z malinových listů urychluje hojení ran a má protizánětlivé účinky.
Pro denní výplachy úst můžete použít nálevy z následujících bylinných směsí:
- listy maliníku, květy nesmrtelky, přeslička rolní;
- listy máty peprné, výhonky jitrocele, květy bezu černého;
- květy heřmánku, eukalypt a listy šalvěje.
Dobrý účinek má oplachování borovicovou vodou. Pro přípravu léku převařte 0,5 litru vody, přidejte 2 polévkové lžíce (s sklíčkem) borovicových jehličí (smrkových nebo borovicových), přikryjte víkem, nechte zcela vychladnout a přefiltrujte. Používejte k oplachování 2-3krát denně nebo po každém jídle.
Pokud se onemocnění projevuje silnou bolestí, tvorbou kamenů nebo hnisáním, neměli byste se samoléčit.
Chirurgická léčba
V některých případech samotné léky nestačí k odstranění sialadenitidy. V takových situacích může být nutný chirurgický zákrok.
V případě obstrukce vývodu slinné žlázy je nutný chirurgický zákrok. V místním znecitlivění lékař odstraní příčinu ucpání a provede antiseptickou léčbu. V pooperačním období je předepsána antibakteriální a symptomatická terapie a v případě potřeby se provede další bužování vývodu s jeho následným propláchnutím.
Chronická sialadenitida se vyznačuje častou recidivou, která může časem vést k úplné nebo částečné skleróze žlázové tkáně a tvorbě pojivových tkání. Pokud k tomu dojde, postižená žláza se odstraní.
V případě sialadenitidy je vhodnější provádět endoskopické minimálně invazivní zákroky. Dnes mají chirurgové k dispozici speciální elastické endoskopy, kterými mohou proniknout i do nejmenších žlázových kanálků. Během endoskopie může lékař plně vyšetřit vývod, odebrat biomateriál k vyšetření, fragmentovat a odstranit příčinu obstrukce.
V případě sialolitiázy je nutné odstranit kámen ze slinné žlázy pomocí intervenční sialendoskopie nebo přímým chirurgickým odstraněním. [ 9 ], [ 10 ]
Pro léčbu kamenů ve slinných žlázách bylo navrženo několik typů minimálně invazivních léčebných postupů, včetně intervenční sialendoskopie (iSGE), extrakorporální litotripsie rázovou vlnou (ESWL) [ 11 ] a kombinovaných endoskopických chirurgických zákroků. [ 12 ] Volba správné léčby by měla zahrnovat kritéria, jako je postižená žláza, počet a velikost kamenů, umístění a vztah k vývodu. Nejméně škodlivá metoda je vždy preferovanou léčebnou metodou. [ 13 ]
Pooperační komplikace, jako je bolest, jizvy a poškození nervů, jsou běžné. Pacienti, kteří podstoupili operaci, zaznamenali poruchy, jako je xerostomie (až 31 %), změny chuti (16,3 %), hematomy (až 14 %), poškození lícního nervu (8 %) a poškození lingválního nervu (12 %). [ 14 ], [ 15 ], [ 16 ], [ 17 ]
Prevence
Preventivní opatření k prevenci rozvoje sialadenitidy nejsou specifická. Podstatou prevence je kompletní, kvalitní a vyvážená strava, zdravý a aktivní životní styl a vymýcení špatných návyků. Dodržování těchto jednoduchých, ale důležitých pravidel snižuje pravděpodobnost vzniku mnoha patologií.
Výskyt sialadenitidy může přímo souviset s dalšími onemocněními ústní dutiny a ORL orgánů. Porušení poměru mikroflóry v ústech, vstup patogenních mikroorganismů s krví nebo lymfou může vyvolat rozvoj zánětlivého procesu. Prakticky jakékoli chronické infekční a zánětlivé ložisko lze považovat za predispozici k výskytu sialadenitidy. Navíc jakékoli infekční onemocnění negativně ovlivňuje imunitní obranu těla jako celku. Proto je pro prevenci mnoha onemocnění důležité všemožně udržovat imunitu, včas léčit všechna onemocnění (včetně chronických), vyloučit podchlazení a stres a v zimním a jarním období užívat další multivitaminové přípravky doporučené ošetřujícím lékařem.
Další povinná preventivní opatření:
- pravidelné hygienické postupy, kvalitní čištění ústní dutiny a zubů;
- vyhýbání se konzumaci hrubých potravin, které mohou poškodit ústní sliznici;
- odvykání kouření;
- posílení imunitního systému;
- správný výběr zubního kartáčku a produktů pro péči o ústní dutinu.
Pokud se objeví jakékoli problémy, jako je sucho v ústech, otok, bolest slinných žláz, měli byste neprodleně navštívit lékaře. Včasná lékařská péče pomůže zabránit vzniku zánětu a předejít nežádoucím účinkům.
Předpověď
Akutní sialadenitida končí u drtivé většiny pacientů zotavením. Byly však popsány i fatální případy: k tomu může dojít, pokud se v žláze vyvine hnisavý nekrotický proces, a také pokud se patologie rozšíří do nervového systému.
Prognóza chronického onemocnění je relativně příznivá. V této situaci se používá koncept „podmíněného“ zotavení: uplatňuje se, pokud období remise pacienta trvá déle než tři roky.
Pacienti jsou sledováni několik let, provádí se prevence exacerbací, které se obvykle vyskytují 1-2krát ročně, častěji v chladném počasí. V důsledku správně předepsané terapie může dojít k dlouhodobé remisi. V některých případech je zaznamenána tvorba slinného kamene v žlázovém kanálku.
Za předpokladu, že je imunitní systém v normálním stavu, je dodržována ústní hygiena, jsou léčeny doprovodné patologie a jsou eliminována stávající infekční ložiska, sialadenitida zcela zmizí do 14 dnů.

