Lékařský expert článku
Nové publikace
Paronychia
Naposledy posuzováno: 04.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
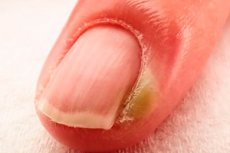
Epidemiologie
Paronychie je jedním z nejčastějších onemocnění nehtů. Odhaduje se, že v určitém okamžiku života postihuje 2,5 % až 20 % dospělých. Tato variabilita údajů je způsobena různými studiemi a populačními skupinami.
Prevalence
- Paronychie je častější u lidí pracujících v blízkosti vody, jako jsou myčky nádobí, barmani, zubaři a zdravotní sestry, kvůli neustálému vystavení vlhkosti.
- Chronická forma je nejčastěji spojena s plísňovou infekcí a je častější u lidí s cukrovkou nebo oslabeným imunitním systémem.
- Akutní forma je obvykle bakteriální a může se objevit u kohokoli, kdo utrpěl drobné poranění nehtové kůžičky nebo nehtového lůžka.
Věk a pohlaví
- Existují určité spory o tom, zda je paronychie častější u lidí určitého věku nebo pohlaví, ale tento stav se může vyskytnout u lidí jakéhokoli věku.
- Děti a dospívající jsou také ohroženi, zejména pokud mají ve zvyku okusovat si nehty nebo nehtovou kůžičku.
Geografické a sezónní rozdíly
- Geografické a sezónní rozdíly mohou hrát roli v epidemiologii paronychie kvůli rozdílům v klimatu a socioekonomickým faktorům ovlivňujícím zaměstnání a životní styl.
Přesné statistiky a epidemiologické studie paronychie se v průběhu času liší a mění, proto se doporučuje konzultovat nejnovější klinické studie a recenze, kde najdete aktuální informace.
Příčiny paronychia
Zde jsou ty hlavní:
Bakteriální infekce:
- Stafylokoky a streptokoky jsou nejčastějšími bakteriálními patogeny.
- Mikrotrauma nebo poškození nehtové kůžičky, například v důsledku okusování nehtů, manikúry nebo kousání, může vést k bakteriální infekci.
Plísňové infekce:
- Candida albicans je častou příčinou chronické paronychie, zejména u lidí s častým kontaktem s vodou.
- Dlouhodobé vystavení rukou vodě a vlhkému prostředí podporuje rozvoj plísňových infekcí.
Virové infekce:
- Viry, jako je herpes (zejména během primární infekce), mohou také způsobit paronychii.
Jiné důvody:
- Chronické zdravotní stavy, jako je cukrovka nebo onemocnění související s imunitou, mohou zvýšit riziko vzniku paronychie.
- Alergické reakce na potraviny, chemikálie nebo léky se mohou projevit jako zánět kůže kolem nehtu.
- Nadměrné používání manikúry může vést k poškození ochranné bariéry kůže a rozvoji paronychie.
Pokud se vyvine paronychie, je důležité navštívit lékaře, aby zjistil přesnou příčinu a předepsal vhodnou léčbu.
Rizikové faktory
Mezi rizikové faktory paronychie mohou patřit následující:
- Častý kontakt s vodou: Práce, které zahrnují časté ponořování rukou do vody (např. barmani, myči nádobí, zdravotničtí pracovníci), mohou přispívat k měkké pokožce a náchylnosti k infekcím.
- Trauma nehtové kůžičky: Kousání nehtů, agresivní manikúra nebo jiné typy traumatu, které narušují ochrannou bariéru kolem nehtového lůžka.
- Profesní faktory: Práce s chemikáliemi, které mohou dráždit pokožku nebo způsobovat alergické reakce.
- Plísňové infekce: Například kandidóza, která je běžná u lidí, jejichž ruce jsou pravidelně ve vodě.
- Bakteriální infekce: Rány nebo řezné rány kolem nehtů se mohou stát vstupními body pro bakterie.
- Imunokompromitované stavy: Lidé s cukrovkou, HIV/AIDS nebo jinými stavy, které oslabují imunitní systém, mají vyšší riziko vzniku paronychie.
- Dlouhodobé používání rukavic: Zejména pokud jsou rukavice uvnitř vlhké, může to vytvořit příznivé prostředí pro rozvoj infekce.
- Kouření: Může snižovat krevní oběh v tkáních, čímž se kůže stává náchylnější k infekcím.
- Špatná hygiena rukou: Nedostatečné čištění a péče o ruce a nehty může zvýšit riziko infekce.
- Ekzém nebo jiné kožní onemocnění: Lidé s kožními onemocněními, jako je ekzém, mohou být náchylnější k rozvoji paronychie v důsledku častých poranění kůže a zánětů.
Pokud je přítomen jeden nebo více z těchto rizikových faktorů, doporučuje se přijmout opatření k prevenci paronychie, včetně nošení ochranných rukavic, vyhýbání se dlouhodobému kontaktu s vodou a agresivními chemikáliemi a dodržování správné hygieny rukou.
Patogeneze
Patogeneze paronychie závisí na typu patogenu způsobujícího infekci a může se lišit u bakteriálních a plísňových forem.
Bakteriální paronychie:
- Vstupní bod infekce: Prvním krokem je porušení ochranné bariérové funkce kůže kolem nehtu, ke kterému může dojít v důsledku mechanického poškození (trauma, kousání nehtů, agresivní manikúra) nebo chemické expozice (dlouhodobý kontakt s vodou a čisticími prostředky).
- Kolonizace a invaze: Jakmile je kožní bariéra narušena, mohou oportunní bakterie, často Staphylococcus aureus nebo Streptococcus pyogenes, kolonizovat danou oblast a proniknout hlouběji do tkáně.
- Zánět a tvorba hnisu: Bakteriální invaze vede k aktivaci imunitního systému a zánětlivé reakci. To může být doprovázeno tvorbou hnisu, otokem a zarudnutím tkáně kolem nehtu.
Plísňová paronychie (nejčastěji způsobená kvasinkami Candida):
- Vstupní brána pro infekci: Podobně jako bakteriální forma vyžaduje plísňová infekce narušení kožní bariéry.
- Růst a rozmnožování plísní: Plísně Candida se mohou normálně vyskytovat na kůži, aniž by způsobovaly onemocnění, ale když se vytvoří příznivé podmínky (teplo, vlhkost, snížená imunita), začnou se aktivně množit.
- Zánětlivá reakce: Reakce tkáně na plísňovou infekci se také projevuje ve formě zánětu, otoku a zarudnutí, ale hnisavý útvar nemusí být tak výrazný jako u bakteriální paronychie.
V obou případech se může jednat i o autoimunitní složku, kdy chronický zánět vede k přehnané reakci imunitního systému, což zhoršuje příznaky a ztěžuje hojení.
Paronychie může být také chronická, zejména je-li způsobena plísňovou infekcí, což vede k dlouhodobému zánětu, změnám vzhledu kůže a nehtů a vyžaduje dlouhodobou léčbu.
Symptomy paronychia
Příznaky paronychie se mohou lišit v závislosti na tom, zda je infekce akutní nebo chronická, a na typu patogenu (bakteriální nebo plísňová infekce). Zde jsou hlavní příznaky:
Akutní paronychie:
- Zarudnutí a otok tkáně kolem nehtu.
- Bolest v oblasti nehtů, která může být ostrá a pulzující.
- Absces pod kůží poblíž nehtu, který může při stisknutí vytéct ven.
- Zvýšení lokální teploty (teplá tkáň kolem nehtu).
- Je možný vznik hnisavého kalusu (abscesu).
Chronická paronychie:
- Přetrvávající otok a zarudnutí kolem nehtu.
- Ztluštění kůže kolem nehtu, změkčení nehtové kůžičky.
- Ztráta lesku, lámavé nehty.
- Změna tvaru nehtu, výskyt příčných drážek nebo prohlubní na nehtové ploténce.
- Bolest při delším kontaktu s vodou nebo při práci, která vyžaduje tlak na prsty.
- V některých případech dochází k oddělení nehtové ploténky od nehtového lůžka (onycholýza).
Plísňová paronychie:
- Konstantní vlhkost kůže kolem nehtů.
- Výtok šedavého nebo nažloutlého exsudátu.
- Vzhled bělavých skvrn na nehtové ploténce.
Je důležité si uvědomit, že když se objeví první příznaky paronychie, doporučuje se konzultovat s lékařem včasnou diagnózu a zahájení léčby, aby se zabránilo vzniku komplikací.
Také rozlišováno:
Hnisavá paronychie je akutní zánětlivé onemocnění, které postihuje tkáně obklopující nehtovou ploténku, často způsobené bakteriální infekcí (například stafylokoky nebo streptokoky). Může začít po traumatu nehtu nebo nehtové kůžičky, jako je kousání nehtů, nesprávná manikúra nebo jiné poranění.
Psoriatická paronychie je kožní léze v oblasti nehtových řas spojená s lupénkou, která může způsobit řadu změn v této oblasti, včetně:
- Zarudnutí a otok kůže kolem nehtů.
- Změny struktury a barvy nehtové ploténky, jako je ztluštění, zažloutnutí nebo výskyt pityriasis (malé důlky na nehtu).
- Oddělení nehtové ploténky od nehtového lůžka (onycholýza).
- Vzhled žlutých nebo mastných skvrn pod nehtem.
- Bolestivé praskliny v kůži a olupování charakteristické pro lupénku.
Paronychie u dětí
Paronychie u dětí je poměrně častý stav, který se může objevit z různých příčin, včetně bakteriální infekce, plísňové infekce nebo zranění. Děti, které si často cucají prsty nebo si okusují nehty, mají zvýšené riziko vzniku paronychie.
Příznaky paronychie u dětí jsou podobné jako u dospělých a zahrnují zarudnutí, otok a citlivost kolem nehtu a někdy i hnisavý výtok.
Zde je několik kroků, které můžete podniknout k léčbě a prevenci paronychie u dětí:
- Hygiena rukou: Dbejte na to, aby ruce vašeho dítěte byly vždy čisté, zejména po hraní venku nebo návštěvě veřejných míst.
- Správná péče o nehty: Vyhněte se stříhání nehtové kůžičky, mohlo by dojít k jejímu poranění. Nehty by měly být úhledně zastřihovány, ale neměly by být příliš krátké.
- Vyhněte se kousání nehtů a cucání palce: Naučte své dítě, aby si nekousalo nehty ani cucalo palce, může pomoci předcházet zánětu.
- Antiseptika: Použití mírných antiseptik k ošetření řezných ran a odřenin v blízkosti nehtů může pomoci předcházet infekci.
- Lokální aplikace léků: Při prvních příznacích zánětu lze použít lokální antibiotika nebo antimykotické krémy, ale pouze na lékařský předpis.
- Protizánětlivé léky: V některých případech vám lékař může předepsat lokální protizánětlivé léky ke zmírnění bolesti a otoku.
- Navštivte lékaře: Pokud se příznaky nezlepší nebo zhorší, měli byste navštívit lékaře, který vám může předepsat vhodnou antibiotickou léčbu nebo postupy k léčbě abscesu.
- Výživa: Vyvážená strava s dostatečným množstvím vitamínů a minerálů pomáhá udržovat zdravou pokožku a nehty.
Prevence paronychie zahrnuje dodržování správné hygieny rukou a správnou péči o nehty. Pokud příznaky vašeho dítěte přetrvávají nebo se zhoršují, vyhledejte lékařskou pomoc.
Paronychie u novorozenců
Paronychie u novorozenců je neobvyklá, ale může se vyskytnout, zejména pokud došlo k traumatu nehtového lůžka nebo pokud se do něj dostaly bakterie či plísně. Paronychie u kojenců vyžaduje zvláštní pozornost, protože jejich imunitní systém není plně vyvinutý a infekce se mohou šířit rychleji než u dospělých.
Léčba paronychie u novorozenců může zahrnovat následující opatření:
- Jemné mytí: Postižené místo pravidelně oplachujte teplou vodou několikrát denně. To pomáhá zmírnit zánět a podporuje odtok hnisu.
- Antiseptické roztoky: K prevenci další infekce může být doporučeno použití mírných antiseptik.
- Vyhněte se okluzivním rukavicím nebo ponožkám: Nezakrývejte ruce ani nohy dítěte, pokud to není nezbytně nutné, abyste zabránili vytvoření vlhkého prostředí, které je příznivé pro růst bakterií.
- Antibiotika: V některých případech vám lékař může předepsat lokální nebo systémová antibiotika k léčbě bakteriální infekce.
- Kontaktování lékaře: Pokud si u novorozeného dítěte všimnete známek paronychie, okamžitě kontaktujte svého pediatra nebo dermatologa. Lékař vyhodnotí stav a může předepsat vhodnou léčbu.
Je důležité zdůraznit, že samoléčba novorozenců může být nebezpečná a veškeré lékařské zákroky by měly být prováděny pod dohledem nebo podle pokynů kvalifikovaného lékaře.
Prevence paronychie u novorozenců zahrnuje také udržování čistoty rukou a nohou. Ujistěte se, že mají úhledně zastřižené nehty a že nejsou příliš krátké, aby se zabránilo náhodnému poškrábání a dalším poraněním, která se mohou stát vstupními body infekce.
Etapy
Pokud se neléčí, může projít několika fázemi:
- Počáteční stádium (akuální paronychie): V tomto stádiu kůže kolem nehtu zčervená, oteče a je bolestivá na dotek. Pod kůží se může hromadit hnis.
- Pokročilé stádium: Pokud se infekce neléčí, může vést k hromadění hnisu a vzniku abscesu. Bolest se stupňuje a může se zvýšit lokální teplota.
- Chronické stádium: Pokud se proces dlouhodobě neléčí, zejména pokud je příčinou paronychie plísňová infekce, může se stát chronickým. Chronická paronychie se vyznačuje periodickými exacerbacemi, změnami barvy kůže a tloušťky nehtových záhybů a také deformací nehtu.
- Komplikace: Neléčená paronychie může vést k onycholýze (oddělení nehtu od nehtového lůžka), trvalým změnám tvaru nehtu nebo dokonce ke ztrátě nehtu. Existuje také riziko šíření infekce do hlubších tkání ruky nebo nohy a do krevního oběhu, což může vést k závažnějším stavům, jako je celulitida nebo sepse.
Je důležité léčit paronychii včas, aby se zabránilo jejímu chronickému vývoji a rozvoji komplikací. Léčba obvykle zahrnuje antiseptické výplachy, podávání antibiotik nebo antimykotik a někdy i chirurgický zákrok k drenáži abscesu.
Komplikace a důsledky
Paronychie může vést k řadě komplikací, zejména pokud není včas nebo adekvátně léčena. Zde jsou některé z možných komplikací:
- Absces: Hnis pod kůží, který může vyžadovat chirurgické odstranění.
- Chronická paronychie: Pokud onemocnění trvá dlouhodobě, může se stát chronickým, což vede k neustálému zánětu a bolesti kůže kolem nehtů.
- Šíření infekce: Bakterie nebo houby se mohou šířit mimo původní místo zánětu a způsobovat celulitidu, osteomyelitidu (infekci kostí), nebo se dokonce dostat do krevního oběhu a vést k sepsi.
- Poškození nehtové ploténky: Pokud zánět trvá delší dobu, může vést k deformaci nebo odloučení nehtu.
- Lymfadenitida: Zánět lymfatických uzlin, který se může vyvinout při šíření infekce.
- Lymfangitida: Zánět lymfatických cév, který může být také důsledkem šíření infekce.
- Syndrom žilní kongesce: Při prodlouženém zánětu může být narušen krevní oběh v postižené oblasti.
- Nepohodlí a bolest: Chronické a opakující se případy paronychie mohou způsobovat nepohodlí, bolest a problémy s prováděním každodenních úkonů.
- Alergické reakce: Ve vzácných případech může léčba paronychie léky způsobit alergické reakce.
- Zničení tkáně: Infekce může vést k nekróze (odumírání) okolní měkké tkáně.
Aby se těmto komplikacím předešlo, je důležité při prvních příznacích zánětu kolem nehtů vyhledat lékaře, aby byl včas stanovena diagnóza a zahájena léčba. Léčba paronychie obvykle zahrnuje podávání antibakteriálních nebo antimykotických léků a v některých případech může být nutná drenáž hnisu nebo odstranění postižené tkáně.
Diagnostika paronychia
Diagnóza paronychie obvykle zahrnuje klinické vyšetření a anamnézu. Zde jsou základní kroky, které může lékař podniknout k diagnostice tohoto stavu:
- Anamnéza: Váš lékař se vás zeptá na délku trvání vašich příznaků, zda jste podobné epizody měli již dříve, na jakékoli základní zdravotní problémy (například cukrovku), léky, které užíváte, a na váš životní styl, včetně pracovních aktivit a péče o nehty.
- Fyzikální vyšetření: Lékař vyšetří postižené oblasti kůže kolem nehtů a posoudí stupeň zarudnutí, otoku, přítomnost hnisu, změny tvaru nebo barvy nehtové ploténky.
- Laboratorní testy: Pro určení typu patogenu (bakteriálního nebo plísňového) může být nutné odebrat vzorek tkáně nebo výtoku k bakteriální kultivaci nebo mykologickému vyšetření.
- Instrumentální metody: V některých případech, zejména při podezření na absces nebo jiné komplikace, může být nutné ultrazvukové vyšetření, méně často jiné vizualizační metody.
Na základě získaných údajů lékař stanoví diagnózu a vypracuje léčebný plán. Diagnózu lze často stanovit pouze na základě klinického obrazu bez dalších studií, pokud jsou příznaky výrazné a typické pro paronychii.
V případech, kdy standardní léčba neposkytne úlevu nebo pokud existují důkazy o systémovém šíření infekce, může být nutná další diagnostika k identifikaci možných komplikací nebo jiných stavů, které napodobují paronychii.
Diferenciální diagnostika
Diferenciální diagnóza paronychie zahrnuje zvážení dalších stavů, které mohou napodobovat její příznaky. Mezi tyto stavy patří:
- Herpetic vulgaris (herpetický whitlow) – způsobený virem herpes, charakterizovaný skupinami vezikul na zarudlé bázi a často doprovázený bolestí.
- Ekzém je chronický zánět kůže, který může způsobit zarudnutí, olupování a svědění v oblasti nehtů.
- Lupénka – může postihnout nehty a okolní kůži a způsobit skvrnité, šupinaté změny.
- Onychomykóza je plísňové onemocnění nehtů, které může postihnout i nehtovou kůžičku a kůži kolem nehtu, ale obvykle je doprovázeno změnami na samotné nehtové ploténce.
- Onycholýza je oddělení nehtu od nehtového lůžka, které může být doprovázeno zánětem periunguálních záhybů.
- Felinní (podkožní whitlow) je hluboký hnisavý zánět, který může vést k zánětu a otoku kolem nehtu.
- Kandidóza, plísňová infekce způsobená kvasinkovými houbami rodu Candida, může také způsobit léze v oblasti nehtových řas.
- Rakovina kůže – ve vzácných případech se kožní novotvary mohou maskovat jako zánětlivá onemocnění, včetně paronychie.
- Syndrom zkřížených prstů je vzácné autoimunitní onemocnění, které může způsobit zánět a změny v kůži kolem nehtů.
- Onemocnění pojivové tkáně – jako je sklerodermie nebo systémový lupus erythematodes, které mohou způsobit zánět a změny kolem nehtů.
- Bakteriální endokarditida – ačkoli je extrémně vzácná, infekční endokarditida se může projevit specifickými změnami v oblasti nehtů (např. Janikeho skvrny).
Panaritium a paronychie jsou dvě různá onemocnění, která postihují tkáň kolem nehtů. Zde jsou hlavní rozdíly mezi nimi:
Paronychie:
- Definice: Paronychie je zánět kůže kolem nehtu, nejčastěji nehtové kůžičky.
- Příčiny: Může být způsobeno bakteriální nebo plísňovou infekcí. Často se vyskytuje v důsledku poranění nehtové kůžičky (například po stříhání nehtů) nebo v důsledku dlouhodobého kontaktu s vodou a různými chemikáliemi.
- Příznaky: Zarudnutí, otok, bolestivost a někdy hnisavý výtok kolem nehtového lůžka.
- Léčba: Léčba může zahrnovat antiseptika, teplé koupele, lokální antibakteriální a antimykotika a v některých případech systémová antibiotika nebo antimykotika.
Zločinec:
- Definice: Felon je akutní hnisavý zánět měkkých tkání prstu na ruce nebo noze, často postihující hluboké struktury, jako jsou šlachy, kosti a klouby.
- Příčiny: Obvykle způsobeno bakteriální infekcí, často stafylokokem nebo streptokokem, která se dostává mikrotraumatem.
- Příznaky: Silná bolest, zarudnutí, otok, zvýšená lokální teplota a u hlubokých forem - silný otok, omezený pohyb a celkové příznaky infekce.
- Léčba: Může vyžadovat chirurgický zákrok a drenáž hnisu, systémová antibiotika a v případě postižení kostí nebo kloubů i závažnější chirurgický zákrok.
Hlavní rozdíl mezi whitlowem a paronychií tedy spočívá v tom, že paronychie je povrchový zánět, zatímco whitlow je hlubší a často závažnější infekce. Oba stavy vyžadují pečlivou léčbu a pokud nejsou správně léčeny, mohou způsobit vážné komplikace.
Onychie a paronychie jsou odlišná onemocnění, ačkoli se vztahují k nehtovým falangám prstů na rukou a nohou. Zde jsou jejich hlavní rozdíly:
Onychie:
- Definice: Onychia je zánět samotné nehtové ploténky.
- Příčiny: Může být způsobeno infekcí (plísňovou, bakteriální, virovou), traumatem nebo patologií.
- Lokalizace: Onemocnění postihuje samotnou nehtovou ploténku a může se šířit do nehtového lůžka.
- Příznaky: Změny nehtové ploténky (změknutí, změna barvy, olupování, ztluštění), bolest a někdy i hnisavý zánět pod nehtem.
Ačkoli se onychie a paronychie mohou vyskytovat současně, zejména v případech pokročilých infekcí, jejich příčiny, lokalizace a příznaky se liší. Obě onemocnění vyžadují včasnou a adekvátní léčbu, aby se předešlo komplikacím a bylo zachováno zdraví nehtů a okolních tkání.
V procesu diferenciální diagnostiky je důležité zvážit anamnézu pacienta, klinické vyšetření a v případě potřeby i výsledky laboratorních a instrumentálních vyšetření. To pomáhá vyloučit nebo potvrdit přítomnost výše uvedených onemocnění a zvolit správný postup léčby.
Léčba paronychia
Léčba paronychie závisí na stádiu onemocnění, typu patogenu (bakteriálního nebo plísňového) a přítomnosti či nepřítomnosti komplikací. Obecné principy léčby jsou následující:
Konzervativní léčba
- Antiseptické výplachy: Pravidelné mytí postižené oblasti antiseptickými roztoky (jako je manganistan draselný nebo chlorhexidin) může pomoci snížit infekci a podpořit hojení.
- Lokální antibakteriální léky: Aplikace mastí nebo krémů s antibakteriálními složkami na postižená místa.
- Lokální antimykotika: Pokud je paronychie způsobena plísňovou infekcí, používají se lokální antimykotika.
- Teplé koupele: Někdy se doporučují teplé koupele na prsty, aby se zmírnil otok a bolest.
- Imobilizace: Pokud je bolest silná, může být nutná dočasná imobilizace postiženého prstu.
- Péče o nehty: Správná péče o nehty, vyhýbání se stříhání nehtové kůžičky a prevence poranění.
- Úprava návyků: Doporučení ke změně životního stylu nebo pracovních návyků, pokud přispívají k paronychii (např. časté ponořování rukou do vody).
Léčba drogové závislosti
- Systémová antibiotika: Pokud je bakteriální zánět závažný nebo se objeví známky rozsáhlé infekce, mohou být předepsána perorální antibiotika.
- Systémová antimykotika: Pokud existuje podezření na hlubokou plísňovou infekci, mohou být předepsána perorální antimykotika.
Dimexid je lék, který má protizánětlivé, analgetické a antiseptické účinky. V některých případech může být použit jako lokální lék na léčbu paronychie, protože je schopen proniknout kůží a dodávat léčivé látky přímo do místa zánětu.
Při paronychii lze dimexid použít ve formě lotionů nebo obkladů, často v zředěné formě, aby se snížilo riziko podráždění kůže. Je důležité přesně dodržovat pokyny pro ředění a použití dimexidu, protože v čisté formě může způsobit popáleniny kůže.
Použití dimexidu pro paronychii může mít následující účely:
- Snižuje zánět a bolest v oblasti kolem nehtu.
- Díky schopnosti pronikat biologickými membránami lze dimexid použít k přímému transportu dalších léčivých látek (například antibiotik) do tkání.
- Antiseptický účinek může pomoci snížit počet patogenních mikroorganismů v oblasti zánětu.
Před použitím dimexidu je důležité poradit se s lékařem, zejména pokud existují pochybnosti o diagnóze nebo způsobu léčby. Lékař bude schopen posoudit vhodnost použití dimexidu v každém konkrétním případě a poskytnout doporučení pro bezpečné použití s přihlédnutím k možným kontraindikacím a vedlejším účinkům.
"Baneocin" je kombinovaný lék, který obsahuje dvě antibiotika: neomycin a bacitracin. Tyto složky mají široké spektrum účinku proti mnoha grampozitivním a gramnegativním bakteriím, což činí "Baneocin" účinným v boji proti bakteriálním kožním infekcím, včetně paronychie.
Pro paronychii lze Baneocin použít ve formě masti nebo prášku, přičemž se lék aplikuje přímo na postižené místo. Lék pomáhá:
- Zničte bakterie, které způsobují infekci.
- Zabraňte rozvoji a šíření infekce.
- Snižte zánět.
Je však třeba mít na paměti, že užívání jakéhokoli antibiotika by mělo být odůvodněné, protože nesprávné nebo nadměrné užívání antibiotik může vést k rozvoji rezistence bakterií. "Baneocin" by se neměl používat v případě alergie na neomycin, bacitracin nebo jiné složky léčiva, stejně jako v případě závažných onemocnění ledvin kvůli riziku systémové absorpce neomycinu.
Před použitím přípravku Baneocin pro paronychii byste se měli poradit s lékařem, který bude schopen posoudit klinickou situaci a určit, zda je tento lék v konkrétním případě vhodný k léčbě, a také předepsat správné dávkování a délku léčby.
Stellanin (nebo Stellanin-IEF) je antimikrobiální látka, která se někdy používá k léčbě bakteriálních kožních infekcí, včetně paronychie. Obsahuje účinnou látku diethylbenzimidazolium trijodid, která má široké spektrum antimikrobiální aktivity a podporuje hojení.
Užívání Stellanine pro paronychii může pomoci s následujícími problémy:
- Antimikrobiální účinek: Ničí bakterie, které mohou způsobit nebo zhoršit infekci.
- Protizánětlivý účinek: Pomáhá snižovat zánět a otok v oblasti zánětu.
- Hojení ran: Podporuje rychlejší hojení a regeneraci tkání.
Stellanin se obvykle aplikuje na postiženou oblast kůže nebo se používá k namáčení obvazů, které se poté aplikují na postižené místo. Před použitím je důležité se ujistit, že pacient není alergický na složky léku.
Je důležité si uvědomit, že samoléčba může být neúčinná nebo dokonce nebezpečná, takže před použitím stellaninu nebo jiných léků k léčbě paronychie byste se měli určitě poradit s lékařem. Lékař může přesně určit, zda je lék vhodný pro konkrétní případ, s přihlédnutím ke stádiu onemocnění, přítomnosti hnisavého procesu a dalším faktorům.
Ichtyolová mast se často používá v dermatologii díky svým protizánětlivým, antiseptickým a keratoplastickým vlastnostem. Léčivá látka masti, ichtyol, je účinná při léčbě různých kožních onemocnění, včetně paronychie. Zde je návod, jak může být ichtyol užitečný při paronychii:
- Protizánětlivý účinek: Ichthyol pomáhá snižovat zánět v oblasti postiženého nehtu, čímž snižuje zarudnutí a otok.
- Antiseptický účinek: Mast má schopnost ničit některé druhy bakterií a snižovat riziko další infekce.
- Účinek proti bolesti: Ichthyol může pomoci zmírnit bolest spojenou se zánětem.
- Keratoplastický účinek: Podporuje normalizaci keratinizace, což může pomoci obnovit normální strukturu kůže kolem nehtu.
Při paronychii se ichtyolová mast obvykle nanáší v tenké vrstvě na postižené místo a překrývá se sterilním obvazem. Ošetření lze provádět jednou nebo několikrát denně, v závislosti na pokynech lékaře.
Před zahájením léčby paronychie ichtyolovou mastí je důležité poradit se s lékařem, který potvrdí diagnózu a určí nejlepší léčebný plán. Vyhněte se aplikaci masti na otevřené hnisavé rány bez předchozí konzultace s lékařem, protože to může vyžadovat jiný léčebný přístup nebo použití kombinovaných léků.
Višnevského mast, známá také jako Višnevského balzamikový liniment, je kombinovaný přípravek obsahující dehet, xeroform a rybí olej. Má specifický zápach a je známá svými regeneračními a antiseptickými vlastnostmi. Višnevského mast se používá ke stimulaci hojení ran, zlepšení krevního oběhu v tkáních a protizánětlivému účinku.
V případě paronychie může být Višnevský masť užitečná díky následujícím vlastnostem:
- Protizánětlivý účinek: Pomáhá snižovat zánět a otok kolem nehtu.
- Antiseptický účinek: Pomáhá předcházet bakteriální infekci nebo ji snižovat.
- Stimuluje regeneraci tkání: Podporuje rychlejší hojení poškozených oblastí.
Višnevského mast se obvykle aplikuje na postižené místo a následně se aplikuje sterilní obvaz. Obvaz se mění v určitých intervalech, v závislosti na stavu postižené oblasti a doporučení lékaře.
V některých případech se však Višnevský masť nedoporučuje, zejména pokud je přítomen hnisavý zánět. Lék může stimulovat "vytahování" hnisu a zesílit proces hnisavého zánětu, což může potenciálně vést k šíření infekce.
Před použitím masti Višnevského k léčbě paronychie nebo jakéhokoli jiného onemocnění je vždy důležité poradit se se svým lékařem, abyste se ujistili, že je vhodná pro váš konkrétní případ a nezpůsobí komplikace.
Levomekol je kombinovaná mast, která obsahuje antibiotikum levomycetin (chloramfenikol) a methyluracil, který podporuje regeneraci tkání. Tato mast se používá k léčbě hnisavě-zánětlivých kožních onemocnění, včetně infikovaných ran a popálenin.
V případě paronychie může být Levomekol užitečný díky následujícím účinkům:
- Antimikrobiální účinek: Levomycetin je účinný proti širokému spektru bakterií, což umožňuje kontrolovat bakteriální infekci.
- Protizánětlivý účinek: Methyluracil snižuje zánět a stimuluje imunitní obranu v oblasti aplikace.
- Regenerace tkání: Methyluracil také urychluje proces hojení a podporuje rychlejší obnovu poškozené tkáně.
Levomekol je často předepisován lékaři k léčbě mírných až středně těžkých forem paronychie, zejména pokud se objevuje hnisavý výtok. Mast se aplikuje přímo na postižené místo nebo se používá k namáčení obvazů, které se poté aplikují na zanícenou oblast kůže kolem nehtu. Obvaz se obvykle mění jednou nebo dvakrát denně.
Před použitím přípravku Levomekol pro paronychii byste se měli poradit s lékařem, který bude schopen posoudit závažnost infekce a přítomnost možných kontraindikací pro užívání tohoto léku, protože chloramfenikol může způsobovat nežádoucí účinky a mít kontraindikace.
Chirurgická léčba
- Odtok abscesu: Pokud se vytvoří absces, může být nutné jej otevřít a odvodnit v místním znecitlivění.
V případech, kdy se vyvine hnisavý zánět a vytvoří se absces, může být nutné provést propíchnutí paronychia. Tento postup se provádí za účelem uvolnění nahromaděného hnisu, snížení tlaku a zánětu a podpoření rychlejšího hojení. Propíchnutí obvykle provádí lékař nebo chirurg za sterilních podmínek. Zde jsou základní kroky postupu:
- Lokální anestezie: K úlevě od bolesti se používají lokální anestetika, jako je lidokain.
- Dezinfekce: Postižené místo je důkladně ošetřeno antiseptiky, aby se zabránilo další infekci.
- Řez: Lékař provede malý řez nad abscesem, aby odtekl hnis. Velikost řezu se může lišit v závislosti na tom, jak daleko se infekce rozšířila a kolik hnisu je přítomno.
- Odstranění hnisu: Lékař opatrně vymačká hnis a odstraní nekrotickou tkáň.
- Ošetření ran: Po odstranění hnisu se rána ošetří antiseptikem; antibiotika mohou být injekčně aplikována do rány.
- Obvaz: Na ránu se aplikuje sterilní obvaz, který je nutné pravidelně měnit.
- Následná péče: Váš lékař bude sledovat vaši ránu, zda nevykazuje známky infekce a zda se hojí. Mohou vám být předepsána systémová antibiotika a léky proti bolesti.
- Péče o rány doma: Pacient dostane pokyny, jak se po zákroku o ránu starat, včetně toho, jak často měnit obvazy a kdy kontaktovat lékaře.
Je důležité si uvědomit, že otevření abscesu doma svépomocí může být nebezpečné a vést k šíření infekce nebo jiným komplikacím. Proto by měl být postup otevření prováděn kvalifikovaným lékařem.
Řezy paronychia se provádějí za účelem odtoku hnisu a uvolnění tlaku a zánětu, pokud se vytvořil absces. Měl by je provádět kvalifikovaný zdravotnický pracovník za sterilních podmínek. Zde jsou obecné zásady pro provádění řezů paronychia:
Příprava na zákrok:
- Oblast kolem postiženého nehtu se vyčistí a dezinfikuje.
- Během zákroku se aplikuje lokální anestezie ke zmírnění bolesti.
Provedení řezu:
- Řez se obvykle provádí podél laterální strany nehtového rýhu, kde se hnis hromadí. Přesné umístění a délka řezu však závisí na umístění a velikosti abscesu.
- Lékař opatrně otevře absces sterilním chirurgickým nástrojem, aby minimalizoval trauma okolní tkáně.
Drenáž abscesu:
- Po provedení řezu lékař opatrně vymačká hnis a vyčistí ránu od nekrotické tkáně.
- Někdy se pro zajištění nepřetržitého odtoku do rány vloží malý drén nebo tampon a ponechá se na místě po určitou dobu.
Dokončení postupu:
- Rána se ošetří antiseptickým roztokem.
- Pro udržení čistoty a prevenci další infekce se aplikuje sterilní obvaz.
Následná péče:
- Lékař dává pacientovi doporučení ohledně péče o rány, informace o nutnosti výměny obvazů a užívání léků (antibiotika, protizánětlivé léky nebo léky proti bolesti).
- Je naplánováno následné vyšetření k posouzení procesu hojení.
Toto je obecný popis postupu a přístup se může v každém konkrétním případě lišit. Vždy byste měli svěřit zákrok odborníkům a nepokoušet se absces otevřít sami, abyste předešli komplikacím a šíření infekce.
- Částečné nebo úplné odstranění nehtu: V extrémních případech, při významném poškození nehtové ploténky nebo chronické paronychii, může být odstranění nehtu nutné.
Následná péče
Po počátečním ošetření je důležité dodržovat dobrou hygienu rukou, vyhýbat se traumatu postiženého prstu a dodržovat doporučení lékaře ohledně péče o nehty.
Léčbu by měl předepsat lékař po vyšetření a v případě potřeby i po provedení dalších studií. Samoléčba může vést ke zhoršení stavu a rozvoji komplikací.
 [ 16 ]
[ 16 ]
Prevence
Prevence paronychie zahrnuje řadu opatření zaměřených na prevenci zánětu v oblasti nehtových řas. Zde je několik tipů, které pomohou předejít vzniku paronychie:
- Hygiena rukou: Pravidelně si myjte ruce mýdlem a vodou, zejména po kontaktu s kontaminovanými povrchy nebo po návštěvě veřejných míst.
- Úhledná manikúra: Vyhněte se zastřihování manikúry a neodstraňujte nehtovou kůžičku. Nevytrhávejte ani nekoušejte nehtovou kůžičku a nehtové záhyby.
- Nástroje na nehty: Používejte osobní nástroje na manikúru a po použití je dezinfikujte.
- Ochrana rukou: Při manipulaci s vodou a chemikáliemi, například při mytí nádobí nebo úklidu, používejte gumové rukavice.
- Hydratujte pokožku: Pravidelně používejte hydratační krémy na ruce, abyste zabránili suché a popraskané pokožce.
- Správná výživa: Vyvážená strava bohatá na vitamíny a mikroelementy pomáhá udržovat zdravou pokožku.
- Zabraňte zranění: Dávejte pozor, abyste si neporanili kůži kolem nehtů.
- Noste vhodnou obuv: Vyhněte se těsným botám, které mohou poškodit vaše nehty na nohou.
- Suché nohy: Po kontaktu s vodou si nohy důkladně osušte, zejména mezi prsty.
- Léčte chronická onemocnění: Léčte onemocnění, jako je cukrovka, která mohou zvýšit riziko infekce.
- Okamžitá léčba: Při prvních příznacích zánětu se poraďte s lékařem, aby zahájil včasnou léčbu a zabránil komplikacím.
Dodržování těchto jednoduchých pravidel může výrazně snížit riziko vzniku paronychie a udržet zdraví nehtů a kůže kolem nich.
Předpověď
Prognóza paronychie je obvykle dobrá, zejména pokud je onemocnění diagnostikováno a léčeno včas. Většina případů paronychie reaguje na účinnou léčbu, která zahrnuje antiseptické čištění postižené oblasti, antibiotickou terapii, pokud je přítomna bakteriální infekce, a v některých případech chirurgický zákrok k drenáži abscesů.
Prognóza se může zhoršit v následujících situacích:
- Pokročilé případy: Pokud se léčba nezačne včas, infekce se může rozšířit, což vede k závažnějším infekcím a možným komplikacím.
- Opakující se infekce: Časté recidivy mohou vést k chronické paronychii, která může způsobit změny ve struktuře nehtu a okolních tkání.
- Chronická onemocnění: Pacienti s diabetem nebo imunokompromitovanými onemocněními mají vyšší riziko vzniku komplikací a mohou mít obtížnější proces hojení.
Aby se zabránilo chronické formě paronychie a snížilo se riziko komplikací, je důležité dodržovat všechna doporučení lékaře, včetně dodržování správné hygieny, správné péče o nehty a v případě potřeby včasného zahájení antibiotické terapie.
Celkově vzato se s adekvátní a včasnou léčbou většina lidí plně uzdraví bez dlouhodobých problémů.
Reference
- „Léčba akutní paronychie“ od A. B. Smitha a CD. Johnsona, publikováno v časopise Journal of Hand Surgery v roce 2021.
- „Antibiotika v léčbě paronychie: Systematický přehled“ od E. F. Martineze a G. H. Leeho, publikováno v časopise „Dermatology Journal“ v roce 2019.
- „Chronická paronychie: Příčiny a léčba“ od MN O'Reilly a PQ Murphy, publikováno v časopise „Clinical Dermatology Review“ v roce 2018.
- „Paronychie u pediatrických pacientů: Případová studie“ od RS Patela a S. Kumara, publikováno v časopise Journal of Pediatric Medicine, 2020.
- „Úloha Candidy v paronychiálních infekcích“ od L. T. Wonga a K. J. Danielse, publikováno v časopise Mycopathologia, 2022.
- „Chirurgická léčba paronychie: Pokyny a výsledky“ od YZ Zhanga a WX Tana, publikováno v „Surgical Journal“ v roce 2017.

