Lékařský expert článku
Nové publikace
Malassezia furfur: Souvislost se seborrheou a kožními problémy
Naposledy aktualizováno: 04.07.2025

Máme přísné zásady pro získávání informací a odkazujeme pouze na renomované lékařské weby, akademické výzkumné instituce a, pokud je to možné, na lékařsky recenzované studie. Upozorňujeme, že čísla v závorkách ([1], [2] atd.) jsou klikatelné odkazy na tyto studie.
Pokud se domníváte, že některý z našich obsahů je nepřesný, zastaralý nebo jinak sporný, vyberte jej a stiskněte Ctrl + Enter.
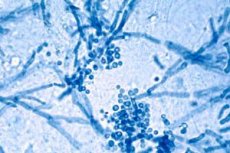
Malassezia furfur je kvasinkám podobná lipofilní houba, která je normální součástí flóry lidské kůže a hraje významnou roli ve vývoji lupů, seboroické dermatitidy a pityriasis versicolor. Bylo popsáno více než 18 druhů rodu Malassezia, ale historicky byla Malassezia furfur často uváděna jako primární „původce seboroické dermatitidy“. Nedávný výzkum naznačuje, že Malassezia globosa a Malassezia restricta jsou častější u seboroické dermatitidy, ale Malassezia furfur zůstává důležitým modelovým druhem a významným patogenem u pityriasis versicolor a několika dalších kožních onemocnění. [1]
Malassezia furfur se běžně vyskytuje na kůži téměř všech dospělých, zejména v oblastech s vysokým obsahem kožního mazu: na pokožce hlavy, v obličeji, za ušima, na hrudníku a mezi lopatkami. Houba využívá lipidy kožního mazu jako primární zdroj energie a zřídka roste na standardních živných médiích bez přidaných lipidů, a proto je po dlouhou dobu málo prozkoumána. [2]
Klinický význam Malassezia furfur je dvojí. Na jedné straně se jedná o oportunní patogen, který se ve většině případů chová jako mírumilovný „soused“ a nezpůsobuje žádné příznaky. Na druhé straně se při změnách vlastností kůže, hormonální nerovnováze, zvýšené produkci kožního mazu, snížené imunitě nebo změnách v mikrobiomu může Malassezia furfur stát patogenní a vyvolat zánět, olupování a svědění. [3]
Mezi nejčastější onemocnění spojená s Malassezia furfur patří lupy a seboroická dermatitida pokožky hlavy a obličeje, pityriasis versicolor, Malassezia folliculitida a exacerbace některých zánětlivých dermatóz, jako je u některých pacientů atopická dermatitida. I když onemocnění související s Malassezií neohrožují život, významně snižují kvalitu života v důsledku svědění, kosmetického diskomfortu a chronického recidivujícího průběhu. [4]
Moderní chápání biologie Malassezia furfur a souvisejících onemocnění je důležité pro výběr účinné terapie, vývoj nových lokálních látek a preventivních strategií. Probíhá výzkum imunitních mechanismů interakcí plísní s kůží, vlivu Malassezia na oxidaci lipidů kožního mazu a nových antimykotických a protizánětlivých léků, včetně nehormonálních. [5]
Tabulka 1. Hlavní onemocnění spojená s Malassezia furfur
| Choroba | Hlavní role Malassezia furfur |
|---|---|
| Seboroická dermatitida a lupy | Zvýšený zánět a olupování v oblastech s vysokou sekrecí kožního mazu |
| lišejník Versicolor | Jeden z hlavních původců povrchových infekcí |
| Malasseziová folikulitida | Zánět vlasových folikulů, svědivé papuly |
| Exacerbace atopické dermatitidy | Možný spouštěč u některých pacientů |
| Další vzácné infekce | Oportunní infekce u těžkých imunodeficiencí |
Epidemiologie
Mikroskopické kvasinkovité houby rodu Malassezia se nacházejí na kůži naprosté většiny zdravých dospělých ve všech klimatických pásmech. Četnost kolonizace se zvyšuje s věkem, protože mazové žlázy se stávají aktivnějšími, a je nejvyšší u mladého a středního věku. Studie povrchu kůže prokazují vysokou četnost detekce Malassezia furfur a dalších druhů v oblastech s nejvyšší hustotou mazových žláz, tj. na pokožce hlavy, obličeji a horní části trupu. [6]
Seboroická dermatitida, tradičně spojovaná s Malassezia furfur, postihuje významnou část populace. Podle různých autorů se prevalence seboroické dermatitidy u dospělých pohybuje přibližně od 3 % do 10 %, zatímco lupy, nejmírnější forma, mohou postihnout 30 % nebo více lidí během jejich života. Onemocnění nejčastěji začíná v dospívání a mladé dospělosti a shoduje se se zvýšenou produkcí kožního mazu. [7]
Pityriasis versicolor, rovněž způsobená druhy Malassezia, je nejčastější v teplém a vlhkém podnebí. V některých studiích mladých dospělých v tropických oblastech byly kožní léze spojené s Malassezií zjištěny u 20–30 % subjektů, zejména u těch, kteří se nadměrně potili a nosili těsné oblečení. [8]
Riziko klinicky zjevné seborrhey a seboroické dermatitidy je vyšší u mužů, u pacientů s neurologickými onemocněními (Parkinsonova choroba, následky mrtvice), u lidí s HIV infekcí a dalšími imunodeficientními stavy. U těchto pacientů může Malassezia furfur a příbuzné druhy způsobovat závažnější a rezistentnější formy dermatózy. [9]
Zvláštní pozornost je věnována roli Malassezií u novorozenců a kojenců. Často se u nich vyvine tzv. „kolébková čepička“ nebo „cradle cap“ – forma seboroické dermatitidy charakterizovaná silnými, mastnými šupinami na pokožce hlavy. Tento stav je také spojován s kolonizací Malassezií v důsledku hormonálního vlivu mateřských hormonů a aktivních mazových žláz v raném věku. [10]
Tabulka 2. Faktory ovlivňující prevalenci onemocnění spojených s Malassezií
| Faktor | Dopad na riziko onemocnění |
|---|---|
| Teplé a vlhké klima | Zvyšuje výskyt pityriasis versicolor |
| Zvýšená produkce kožního mazu | Zvyšuje riziko seboroické dermatitidy a lupů |
| Mužské pohlaví | Klinicky projevená seborea je častější. |
| Neurologická onemocnění | Těžká, na léčbu rezistentní seboroická dermatitida |
| HIV infekce a další imunodeficience | Časté, opakující se kožní léze |
Struktura patogenu
Malassezia furfur je kvasinkám podobná houba. Její buňky jsou kulaté nebo oválné a rozmnožují se pučením, obvykle tvoří unipolární pupeny. Buněčná stěna je silná a složená z chitinu, glukanů a lipidů, což pomáhá houbě přežít na povrchu kůže a odolávat vnějším faktorům. Mikroskopické vyšetření odhaluje kulaté buňky a krátké, zkroucené elementy, zejména během přechodu do myceliální formy. [11]
Malassezia furfur se vyznačuje výraznou lipofilitou. Tyto houby prakticky nerostou na standardních živných médiích, pokud nejsou přidány mastné kyseliny nebo lipidy, a obvykle využívají kožní maz jako primární zdroj výživy. Jejich buněčné stěny a membrány obsahují značné množství lipidů a jejich enzymatické systémy aktivně rozkládají triglyceridy kožního mazu. [12]
Genetické studie ukázaly, že druhy rodu Malassezia, včetně Malassezia furfur, postrádají některé geny nezbytné pro nezávislou syntézu mastných kyselin. To vysvětluje jejich závislost na lipidech hostitele a zvýšenou citlivost na změny ve složení kožního mazu. Zároveň bylo prokázáno, že Malassezia má dobře vyvinutý soubor lipáz a fosfolipáz, což jim umožňuje efektivně štěpit lipidy a podílet se na procesech oxidace kožního mazu. [13]
Buněčný povrch Malassezia obsahuje různé proteiny a glykoproteiny, které jsou rozpoznávány vrozenými imunitními receptory v kůži, včetně Toll-like receptorů a lektinových receptorů. To spouští produkci prozánětlivých cytokinů a může vést k rozvoji zánětlivé reakce v epidermis a dermis. Některé povrchové antigeny jsou považovány za potenciální cíle pro budoucí vakcíny a imunomodulační látky. [14]
Za určitých podmínek tvoří Malassezia furfur pseudohyfy a krátké myceliální elementy, což je obzvláště charakteristické pro tinea versicolor. Kožní preparáty ošetřené roztokem hydroxidu draselného vykazují kombinaci zaoblených buněk a vláknitých struktur, které se dají popsat klasickým výrazem „špagety a masové kuličky“. Tato morfologie pomáhá odlišit infekci spojenou s Malassezií od jiných povrchových mykóz. [15]
Tabulka 3. Strukturální znaky Malassezia furfur a jejich význam
| Zvláštnost | Popis | Klinický význam |
|---|---|---|
| Kvasinkovitá forma | Kulaté buňky, pučící | Snadno rozpoznatelné mikroskopicky |
| Silná stěna obsahující lipidy | Vysoký obsah lipidů | Odolnost vůči vnějším vlivům |
| Lipofilita | Závislost na mastných kyselinách | Růst v oblastech s aktivními mazovými žlázami |
| Lipázy a fosfolipázy | Aktivní odbourávání kožního mazu | Tvorba dráždivých produktů rozkladu |
| Pseudohyfy a myceliální prvky | Krátké vláknité struktury | Charakteristický mikroskopický příznak infekce |
Životní cyklus
Životní cyklus Malassezia furfur je výrazně jednodušší než u mnoha jiných hub a bakterií a nezahrnuje změnu hostitele. Houba je neustále přítomna na lidské kůži jako komenzál, tedy relativně neškodný obyvatel, a jejím primárním způsobem rozmnožování je pučení kvasinkových buněk. Buňky se však mohou transformovat do myceliální formy, když se změní podmínky prostředí, jako je zvýšená vlhkost, teplota nebo změny ve složení kožního mazu. [16]
Po narození se kůže dítěte postupně osídlí řadou mikrobů. Malassezia se na kůži objevuje v prvních měsících života, zejména v oblastech s aktivními mazovými žlázami. S přibývajícím věkem a zvyšující se produkcí kožního mazu se podíl Malassezia v kožním mikrobiomu zvyšuje a může dominovat nad jinými houbami. Během tohoto období se vytvářejí podmínky pro možný rozvoj seboroické dermatitidy a lupů. [17]
Za normálních podmínek je životní cyklus Malassezia furfur omezen na povrchové vrstvy epidermis a mazové kanálky mazových folikulů. Houba vytváří stabilní mikrokolonie, aktivně využívá lipidy a periodicky se obnovuje spolu se stratum corneum. Pokud je udržována rovnováha mezi houbou, dalšími mikroby a imunitním systémem kůže, jedinec nepociťuje žádné příznaky. [18]
Při vystavení provokujícím faktorům, jako jsou hormonální změny, stres, zvýšená produkce kožního mazu, změny pH kůže, dlouhodobé nošení klobouků nebo používání těžké kosmetiky, se vytvářejí podmínky pro rychlý růst Malassezia furfur. Houba se začíná aktivněji dělit, zvyšuje se tvorba lipáz a myceliálních forem, což je doprovázeno hromaděním produktů oxidace lipidů a dráždivých volných mastných kyselin. [19]
U pacientů s oslabenou imunitou se životní cyklus plísně posouvá směrem k agresivnějšímu růstu a pronikání do hlubokých folikulárních struktur, což někdy vede k rozvoji Malasseziové folikulitidy a rozsáhlých kožních lézí. Velmi vzácně, v případech těžké systémové imunodeficience a invazivních zákroků, může Malassezia způsobit systémovou infekci, ale jedná se o ojedinělé případy. [20]
Tabulka 4. Hlavní fáze životního cyklu Malassezia furfur na lidské kůži
| Fáze | Charakteristický |
|---|---|
| Kolonizace u novorozence | Postupná kolonizace kůže v oblastech mazových žláz |
| Stabilní komenzál | Přetrvávající mikrokolonie bez příznaků |
| Aktivní růst | Zvýšené pučení a využití lipidů |
| Přechod do myceliální formy | Vznik vláknitých struktur při změně prostředí |
| Patogenní stav | Zánět, olupování, svědění, klinické projevy |
Patogeneze
Patogeneze onemocnění spojených s Malassezia furfur se skládá ze tří klíčových složek: změn metabolismu lipidů v kůži, přímého dráždivého účinku produktů rozkladu kožního mazu a narušení imunitní odpovědi. Houba vylučuje lipázy a fosfolipázy, které štěpí triglyceridy kožního mazu na volné mastné kyseliny a další produkty. Některé z těchto látek mají dráždivé a prozánětlivé vlastnosti, narušují bariérovou funkci epidermis a zvyšují šupinatění. [21]
Výzkum ukazuje, že některé druhy rodu Malassezia, zejména Malassezia restricta, jsou schopny indukovat lipidovou peroxidaci kožního mazu a produkovat aktivní produkty, jako je skvalenhydroperoxid a malondialdehyd. Tyto látky zvyšují oxidační stres, poškozují kožní buňky a stimulují zánět. Podobné mechanismy byly popsány i pro Malassezia furfur, ačkoli byly studovány méně podrobně. [22]
Druhou důležitou složkou je interakce Malassezia s imunitním systémem kůže. Buněčné stěny a vylučované látky houby jsou rozpoznávány vrozenými imunitními receptory keratinocytů, dendritických buněk a makrofágů, což spouští produkci cytokinů, aktivaci inflamazomů, včetně komplexu NLRP3, a nábor zánětlivých buněk do dermis. Reakce na stejné množství Malassezia se navíc může u jednotlivých pacientů značně lišit, což vysvětluje, proč houba u některých pacientů způsobuje silný zánět, zatímco u jiných zůstává asymptomatická. [23]
Třetí složkou jsou změny v kožním mikrobiomu. U seboroické dermatitidy a lupů byl popsán nejen zvýšený podíl Malassezia, ale také posun v poměru druhů, konkrétně zvýšení podílu Malassezia restricta vzhledem k Malassezia globosa, a také pokles množství některých druhů Cutibacterium a dalších bakterií. To vytváří „dysbiotické“ prostředí, ve kterém je zánět snadněji udržitelný a méně účinně kontrolován imunitním systémem. [24]
Mezi další patogenetické faktory patří hormonální vlivy (androgeny, které stimulují mazové žlázy), stres a interakce s jinými dermatózami. Je známo, že seboroická dermatitida se vyskytuje častěji a závažněji u pacientů s neurologickými onemocněními a HIV infekcí, což je spojeno se změnami v autonomní inervaci kůže a imunitní kontrole mikrobiomu. [25]
Tabulka 5. Hlavní články v patogenezi onemocnění spojených s Malassezií
| Odkaz | Podstata procesu | Výsledek |
|---|---|---|
| Štěpení kožního mazu | Působení lipáz a fosfolipáz | Tvorba dráždivých mastných kyselin |
| Lipoperoxidace | Oxidace skvalenu a dalších lipidů | Oxidační stres, poškození kůže |
| Aktivace vrozené imunity | Receptory keratinocytů a dendritických buněk | Produkce cytokinů, zánět |
| Narušení mikrobiomu | Změna poměru hub a bakterií | Chronické udržování zánětu |
| Hormonální a neurologické faktory | Změny ve funkci mazových žláz a imunity | Přecitlivělost kůže na Malassezii |
Příznaky
Klasickým projevem dermatitidy spojené s Malassezií je seboroická dermatitida pokožky hlavy a obličeje. Na pokožce hlavy se objevují šupinky s malými nebo velkými lupínky, někdy s mírným zarudnutím a svěděním. V mírných případech se to podobá běžným lupům; v závažnějších případech se to projevuje jako splývavé skvrny se nažloutlými, mastnými lupínky a silným diskomfortem. [26]
Mezi typické postižené oblasti obličeje patří obočí, nasolabiální rýhy, oblast kolem nosu, vousy a řasy. Zde se seboroická dermatitida projevuje zarudnutím, jemným lalokem nebo šupinatým olupováním, pálením a svěděním. Pacienti to často vnímají jako „alergii“ nebo „jednoduché podráždění“ od kosmetiky, ačkoli základní příčinou je ve skutečnosti reakce na Malassezii na mastné pleti. [27]
U kojenců se seboroická dermatitida projevuje jako silné, mastné krusty a šupinky na pokožce hlavy, někdy zasahující až na čelo, za uši a do kožních záhybů. Svědění je obvykle minimální a dítě může zůstat klidné, ale vzhled kůže může být pro rodiče alarmující. Tento stav je téměř vždy neškodný a při správné péči a šetrné terapii postupně odezní. [28]
U pityriasis versicolor, která je také spojena s Malassezia furfur a dalšími druhy, se na kůži trupu a ramen objevují skvrny zbarvené kůže – světlejší nebo tmavší než okolní kůže – doprovázené jemným olupováním. Svědění je obvykle mírné nebo žádné, ale estetické nepohodlí je značné. Během teplejších měsíců a při zvýšeném pocení se počet skvrn může zvýšit. [29]
Malasseziová folikulitida je charakterizována výskytem malých, svědivých papul a pustul kolem vlasových folikulů, nejčastěji na zádech, hrudníku a ramenou. Lze ji snadno zaměnit za bakteriální akné, ale tradiční antibakteriální léky jsou neúčinné, zatímco antimykotika přinášejí dobré výsledky. To je důležité zvážit při výběru léčby. [30]
Tabulka 6. Typické klinické projevy lézí spojených s Malassezií
| Lokalizace | Hlavní příznaky |
|---|---|
| Skalp | Lupy, mastné lupy, svědění, zarudnutí |
| Tvář | Zarudnutí a olupování kůže kolem nosu, obočí, vousů |
| Dětství | Silné krusty na pokožce hlavy, minimální svědění |
| Trup a ramena | Skvrny se změnami pigmentu, jemné olupování |
| Horní část zad | Svědivé papuly a pustuly s folikulitidou |
Fáze
Seboroická dermatitida a další onemocnění spojená s Malassezií mají často chronický průběh s obdobími exacerbace a remise. Lze zhruba rozlišit několik stádií. Počáteční stádium je charakterizováno výskytem izolovaných šupinatých skvrn na pokožce hlavy nebo obličeje, které pacienti často připisují „suché pokožce“ nebo „nevhodnému šamponu“. Příznaky jsou středně silné a svědění mírné. [31]
Pokročilé stádium odpovídá zřetelnější seboroické dermatitidě. Objevují se četné léze, zarudnutí se zesiluje, olupování se stává viditelným pro ostatní a může se objevit pálení a svědění. Pokud je lokalizováno na obličeji a pokožce hlavy, významně ovlivňuje kvalitu života; pacienti se začínají vyhýbat sociálnímu kontaktu a volí tmavší oblečení, aby zakryli šupiny. [32]
Bez léčby nebo za přítomnosti doprovodných faktorů (imunodeficience, neurologická onemocnění) se mohou vyvinout závažná stadia. V tomto případě dochází ke srůstání lézí, silnému zánětu a objevuje se bolest, praskliny, mokvání a sekundární bakteriální infekce. Podobnou situaci lze pozorovat u Malassezia folliculitis, kdy se zánětlivé léze zvětší a splynou. [33]
Po absolvování terapie obvykle nastává fáze remise, během níž silný zánět a olupování kůže ustoupí, ale kůže zůstává náchylná k relapsu. I sebemenší spouštěče – stres, změny v péči o pleť, hormonální výkyvy, sezónní změny – mohou vyvolat nové vzplanutí. Moderní doporučení proto kladou velký důraz na udržovací a preventivní léčbu. [34]
U dětí se seboroickou dermatitidou jsou počáteční a pokročilá stadia často mírnější a postupně přecházejí do stabilní remise v průběhu několika měsíců, jak kůže dozrává a funkce mazových žláz se vrací k normálu. U dospělých je naopak typická dlouhá anamnéza relapsů, zejména u osob s dědičnou predispozicí k mastné pleti a dalším zánětlivým dermatózám. [35]
Tabulka 7. Podmíněná stadia seborey a seboroické dermatitidy
| Fáze | Hlavní charakteristiky |
|---|---|
| Počáteční | Jednotlivá místa olupování, mírné svědění |
| Rozšířený | Vícečetné léze, zarudnutí, znatelné olupování |
| Těžký | Splynutí lézí, praskliny, možné mokvaní |
| Prominutí | Minimální projevy, sklon k relapsu |
| Dětská uniforma | Mírný průběh s tendencí k spontánní regresi |
Formuláře
Na základě klinického obrazu se rozlišuje několik hlavních forem kožních lézí spojených s Malassezií. Klasická seborea a lupy jsou nejčastější formou, u které jsou příznaky omezeny na pokožku hlavy, bez významného zánětu obličeje a trupu. Tato forma dobře reaguje na léčbu antimykotickými šampony a často je považována za mírnou formu seboroické dermatitidy. [36]
Seboroická dermatitida obličeje a záhybů je závažnější formou, která postihuje obočí, nasolabiální a retroaurikulární záhyby, hrudník a záda. Objevují se erytematózní (červené) skvrny s olupováním, svěděním a subjektivním pocitem pálení. Při delším přetrvávání se léze mohou infiltrovat, ztluštit kůži a zvýšit prokrvení. [37]
Samostatnou formou je infantilní seboroická dermatitida, která se projevuje v prvních měsících života a obvykle je omezena na pokožku hlavy a kožní záhyby. Ačkoli je podobná dospělé formě, má příznivější prognózu a při správné a šetrné péči často sama odezní. [38]
Tinea versicolor spojená s Malassezií je samostatnou formou povrchové mykózy. Skvrny na trupu a krku se změnami pigmentace a jemným šupinatěním jsou spojeny s aktivním růstem Malassezie ve stratum corneum. Zánět je minimální a kosmetická vada je primárně způsobena změnou barvy kůže. [39]
Folikulitida způsobená bakterií Malassezia je někdy považována za specifickou formu zánětu, při kterém bakterie Malassezia infikují vlasové folikuly. Klinicky se projevuje jako mnohočetné svědivé papuly a pustuly připomínající akné, převážně na horní části zad, hrudníku a ramenou. Je důležité odlišit tuto formu od bakteriální folikulitidy a akné, protože léčebné přístupy se liší. [40]
Tabulka 8. Hlavní klinické formy lézí spojených s Malassezií
| Formulář | Klíčové vlastnosti |
|---|---|
| Lupy a seborea pokožky hlavy | Olupování pokožky hlavy, minimální zarudnutí |
| Seboroická dermatitida obličeje | Zarudnutí a olupování v seboroických oblastech |
| Seboroická dermatitida u dětí | Husté krusty u kojenců, mírný průběh |
| lišejník Versicolor | Zbarvené skvrny na těle |
| Malasseziová folikulitida | Svědivé papulopustuly ve folikulární oblasti |
Komplikace a následky
Většina onemocnění spojených s Malassezií neohrožuje život, ale způsobuje značné psychické a sociální potíže. Přetrvávající olupování, viditelné zarudnutí obličeje a pokožky hlavy, svědění a nutnost pravidelného používání speciálních pečovatelských produktů mohou snižovat sebevědomí a způsobovat úzkost a depresi. Výzkum ukazuje, že chronické dermatózy, včetně seboroické dermatitidy, významně zhoršují kvalitu života, srovnatelně se středně těžkými systémovými somatickými onemocněními. [41]
Mezi fyzické komplikace patří sekundární bakteriální infekce z poškrábání, zejména u těžkých forem seboroické dermatitidy a folikulitidy. Zánět a poškození kožní bariéry umožňují bakteriím snadnější pronikání do povrchových vrstev kůže, což má za následek zvýšenou bolest, tvorbu krust s hnisavým výtokem a nepříjemný zápach. V takových případech je nutné k léčbě přidat antiseptika a v případě potřeby i systémové antibakteriální látky. [42]
V dlouhodobých a závažných případech může být seboroická dermatitida pokožky hlavy doprovázena zvýšeným vypadáváním vlasů. Toto je obvykle reverzibilní a je spojeno se zánětem a špatnou péčí o vlasy, spíše než s přímým zničením vlasových folikulů Malassezia. Po úspěšné léčbě a normalizované péči o vlasy se růst vlasů obvykle obnoví. Dlouhodobý zánět však může dočasně zhoršit difúzní vypadávání vlasů. [43]
U pacientů s HIV infekcí a dalšími závažnými imunodeficiencemi se seboroická dermatitida může rozšířit a stát se rezistentní a postihnout značnou část trupu a končetin. Přestože bezprostřední ohrožení života zůstává nízké, tento průběh slouží jako marker závažné imunodeficience a vyžaduje přezkoumání antiretrovirové terapie a celkového imunologického stavu. [44]
Mezi extrémně vzácné, ale hlášené komplikace patří systémové infekce Malassezia u pacientů s těžkými imunodeficiencemi, centrální katétry a parenterální výživa, kdy lipofilní kvasinky kolonizují katétr a mohou se dostat do krevního oběhu. Tyto stavy vyžadují specializovanou terapii a nejsou typické pro seboroickou dermatitidu u imunokompetentních jedinců. [45]
Tabulka 9. Možné komplikace onemocnění spojených s Malassezií
| Komplikace | Kdy to vzniká? |
|---|---|
| Sekundární bakteriální infekce | Na škrábance a poškozenou pokožku |
| Zvýšené vypadávání vlasů | Při těžkém zánětu pokožky hlavy |
| Psychické nepohodlí | V případě dlouhodobého průběhu a závažných příznaků |
| Časté kožní léze | U pacientů s těžkými imunodeficiencemi |
| Vzácné systémové infekce | S katétry a parenterální výživou |
Diagnostika
Ve většině případů se diagnóza seboroické dermatitidy a dalších onemocnění spojených s Malassezií stanoví klinicky, na základě vyšetření dermatologem. Lékař posoudí umístění, typ a povahu vyrážky, přítomnost šupinatění, zarudnutí a svědění a shromáždí anamnézu týkající se trvání příznaků, doprovodných onemocnění a používání kosmetiky a léků. Tento přístup je zvláště důležitý u lézí pokožky hlavy a obličeje. [46]
Pro potvrzení houbové povahy procesu lze provést mikroskopické vyšetření kožních šupin nebo folikulárního obsahu ošetřeného roztokem hydroxidu draselného. U infekcí spojených s Malassezií je vidět mnoho kulatých kvasinkovité buňky a krátké vláknité struktury. Tato metoda je zvláště užitečná u tinea versicolor a Malasseziové folliculitis. [47]
Kultura Malassezia je složitější než mnoho jiných hub a vyžaduje specializovaná kultivační média obsahující lipidy a přísné inkubační podmínky. Proto se kultury v běžné klinické praxi používají střídmě, zejména ve složitých nebo atypických případech a ve výzkumných studiích k určení druhu houby a jeho citlivosti na antimykotika. [48]
Mezi další metody patří dermatoskopie, která pomáhá lépe posoudit povahu šupinatění, cévní vzor a okraje lézí, a také fluorescenční vyšetření pod Woodovou lampou, pokud existuje podezření na pityriasis versicolor, protože některé léze mohou vykazovat charakteristickou luminiscenční záři. V závažných a rezistentních případech může být nutná kožní biopsie s histologickým a histochemickým vyšetřením. [49]
Pokud existují souběžná systémová onemocnění nebo podezření na imunodeficienci, může lékař nařídit další krevní testy, vyšetření hladin imunitních buněk, virové nálože (na HIV infekci) a hormonální vyšetření. Tyto testy nejsou přímo zaměřeny na detekci Malassezia, ale mohou identifikovat faktory, které přispívají k závažnému průběhu dermatózy. [50]
Tabulka 10. Hlavní diagnostické metody pro léze spojené s Malassezií
| Metoda | Co to odhaluje? | Při použití |
|---|---|---|
| Klinické vyšetření | Typ, umístění a povaha vyrážky | Základ diagnostiky |
| Mikroskopie hydroxidu draselného | Buňky podobné kvasinkám a vláknité struktury | Pokud máte podezření na pityriasis versicolor a folikulitidu |
| Kulturní setí | Druhy Malassezia, citlivost na léky | Složité a atypické případy |
| Dermatoskopie | Povaha olupování a cévní vzor | Objasnění diagnózy, diferenciální vyhledávání |
| Biopsie a histologie | Zánětlivé změny, přítomnost plísní | Závažné, odolné a kontroverzní případy |
Diferenciální diagnostika
Seboroická dermatitida pokožky hlavy musí být odlišena od lupénky, kontaktní dermatitidy, atopické dermatitidy, mykózy pokožky hlavy a prosté suché kůže. Lupénka obvykle produkuje jasněji definované léze, stříbřité šupinky a může být spojena s lézemi na loktech, kolenou a nehtech. Kontaktní dermatitida je spojena s vystavením specifickému dráždivému prostředku a je lokalizována v oblasti kontaktu. Mykóza pokožky hlavy je doprovázena lámavostí vlasů a jejich lokálním vypadáváním. [51]
Léze v obličeji spojené se seboroickou dermatitidou se odlišují od rosacey, periorální dermatitidy, atopické dermatitidy a lupusu. Rosacea je charakterizována cévními změnami, přetrvávajícím zarudnutím a papulopustulami uprostřed obličeje. Periorální dermatitida je častěji lokalizována kolem úst s malými papulami a je často spojena s užíváním kortikosteroidních krémů. Atopická dermatitida má obvykle výraznější svědění a dlouhou historii, která začíná v dětství. [52]
Pityriasis versicolor se odlišuje od vitiliga, pozánětlivé hypo- a hyperpigmentace a pityriasis alba. Vitiligo se vyznačuje zcela zbarvenou kůží s jasnými okraji a bez šupinatění. U pityriasis versicolor spojené s Malassezií se skvrny jemně šupinatí, často mají mírně nažloutlou nebo nahnědlou barvu a pod Woodovou lampou mohou vykazovat charakteristickou záři. [53]
Malasseziovou folikulitidu je nutné odlišovat od adolescentního akné, bakteriální folikulitidy a folikulární rosacey. Malasseziová folikulitida je diagnostikována převahou svědivých, jednotných papulopustul v horní části zad a na hrudníku, absencí komedonů a rezistencí na standardní antibakteriální terapii s dobrou odpovědí na antimykotika. [54]
U dětí, zejména u kojenců, je třeba seboroickou dermatitidu odlišovat od atopické dermatitidy a svrabů. Atopická dermatitida u kojenců nejčastěji postihuje tváře a extenzorové plochy končetin a je doprovázena silným svěděním a suchou kůží. Svrab se vyznačuje silným svěděním, škrábáním a typickými závrty roztočů mezi prsty na nohou a na jiných částech těla. [55]
Tabulka 11. Hlavní směry diferenciální diagnostiky
| Podmínka pro diferenciaci | Rozlišovací znaky |
|---|---|
| Psoriáza na pokožce hlavy | Jasnější okraje a stříbřité šupiny |
| Kontaktní dermatitida | Asociace se specifickým podnětem |
| Vitiligo | Žádné olupování a jasné bílé skvrny |
| Bakteriální folikulitida | Reakce na antibakteriální terapii |
| Atopická dermatitida u dětí | Anamnéza z dětství, silné svědění a suchá kůže |
Zacházení
Lokální antimykotika jsou základem léčby seboroické dermatitidy a dalších lézí spojených s Malassezií. Léčba první volby zahrnuje šampony a krémy obsahující ketokonazol, ciklopirox, klotrimazol a mikonazol, stejně jako pyrithion zinečnatý a sulfid selenu. Tyto léky snižují počet Malassezií na kůži, snižují produkci lipázy, a tím snižují zánět a šupinatění. Léčba se obvykle provádí v kúrách trvajících několik týdnů, po nichž následuje udržovací užívání jednou týdně nebo méně často. [56]
Při silném zánětu a svědění se navíc předepisují krátké kúry mírných lokálních glukokortikosteroidů (jako je hydrokortizon s nízkou účinností) nebo nehormonálních imunomodulátorů – inhibitorů kalcineurinu (pimekrolimus, takrolimus). Ty snižují zánět a svědění, zejména na obličeji a v záhybech, kde je dlouhodobé užívání steroidů nežádoucí. Současné směrnice doporučují užívání těchto léků krátce a pod dohledem lékaře, po kterém následuje přechod na udržovací režimy s antimykotickými a pečujícími přípravky. [57]
Systémová terapie (perorální antimykotika, jako je itrakonazol nebo flukonazol) se používá u těžkých, rozsáhlých a recidivujících forem, zejména pokud je seboroická dermatitida kombinována s pityriasis versicolor a Malassezia folliculitis. Léčba je individualizována na základě jaterních funkcí, souběžně podávaných léků a potenciálních interakcí. Systémová léčba se obvykle kombinuje s lokální terapií a následnou podpůrnou péčí. [58]
Novým trendem jsou nehormonální protizánětlivé látky a kombinované léky. Objevily se krémy a pěny, které kombinují antimykotické účinky s protizánětlivými a keratolytickými účinky, a také nové lokální inhibitory fosfodiesterázy 4, jako je roflumilastová pěna na pokožku hlavy a obličej. Klinické studie naznačují, že tyto látky mohou být léčbou první volby pro středně těžkou seboroickou dermatitidu, zejména u pacientů, kteří se chtějí vyhnout steroidům. [59]
Důležitou součástí léčby je péče o pleť. Doporučuje se používat jemné šampony a čisticí prostředky bez agresivních povrchově aktivních látek, vyhýbat se nadměrně horké vodě a agresivnímu mechanickému namáhání a volit nekomedogenní a ne příliš mastnou kosmetiku. Při silném olupování pokožky hlavy lze použít mírné keratolytické přípravky obsahující kyselinu salicylovou nebo močovinu v nízkých koncentracích. [60]
Diskutují se také další přístupy, jako je použití tea tree oleje, nikotinamidu a mírných kyselin, stejně jako fototerapie u těžkých, rezistentních případů. Data o těchto přístupech jsou stále omezená, proto se považují za doplňková opatření ke standardní terapii. Studují se také probiotické a postbiotické topické přípravky, které mohou jemně modulovat kožní mikrobiom a snižovat aktivitu Malassezia. [61]
Tabulka 12. Hlavní směry terapie onemocnění spojených s Malassezií
| Situace | Doporučené přístupy |
|---|---|
| Mírné lupy | Antimykotické šampony v kúrách a udržovací kúře |
| Seboroická dermatitida obličeje | Krémy obsahující azolové přípravky, inhibitory kalcineurinu |
| Těžké a rozšířené formy | Systémové antimykotika plus lokální terapie |
| Seboroická dermatitida u dětí | Jemná péče, jemné šampony a krátkodobé podávání léků dle indikace |
| Odolné případy | Kombinované léky, nové nehormonální látky, fototerapie |
Prevence
Prevence onemocnění spojených s Malassezií je založena na dvou principech: kontrole faktorů, které podporují aktivní růst plísní, a udržování zdravé kožní bariéry. Pravidelné, ale ne nadměrné, mytí vlasů a pokožky hlavy jemnými šampony pomáhá odstraňovat přebytečný maz a šupinky, aniž by došlo k přesušení pokožky. U osob náchylných k seboroické dermatitidě se často doporučuje pravidelné používání léčivých šamponů jednou týdně nebo méně, aby se udržela remise. [62]
Vyhýbejte se agresivním kosmetickým procedurám, včetně častého barvení vlasů, agresivních stylingových produktů a pleťových vod s obsahem alkoholu, které narušují kožní bariéru a mohou vyvolat vzplanutí. Nošení těsných klobouků a silného syntetického oblečení, zejména v horkém podnebí, zvyšuje vlhkost a teplotu pokožky, což vytváří příznivé podmínky pro rychlý růst bakterie Malassezia. [63]
Klíčovou roli hraje životní styl: zvládání stresu, normalizace spánku, úprava hormonální nerovnováhy a správná léčba všech základních onemocnění. V případech HIV infekce a dalších imunodeficiencí úspěšná léčba základního onemocnění často vede ke snížení závažnosti seboroické dermatitidy. [64]
Při výběru kosmetiky na obličej a pokožku hlavy se doporučuje opatrnost. Přednost se dává nekomedogenním produktům bez nadměrného množství olejů a vonných látek. Během období remise pomáhá používání lehkých hydratačních přípravků udržovat bariérovou funkci pokožky a snižovat riziko vzplanutí, zejména v chladnějších měsících, kdy je vzduch sušší. [65]
Pro pacienty s opakovanými vzplanutími je důležité mít jasný dlouhodobý plán léčby: jakou léčbu použít při prvních příznacích vzplanutí, jak často aplikovat léčivé šampony a krémy a jak přejít na udržovací terapii. Tento personalizovaný plán je vypracován ve spolupráci s dermatologem a může významně snížit frekvenci a závažnost vzplanutí. [66]
Tabulka 13. Základní preventivní doporučení pro osoby náchylné k seboreě
| Směr | Praktická opatření |
|---|---|
| Péče o pokožku hlavy | Jemné šampony, pravidelné, ale ne nadměrné mytí |
| Výběr kosmetiky | Nekomedogenní produkty bez agresivních složek |
| Oblečení a pokrývky hlavy | Vyhýbejte se těsnému a velmi izolačnímu oblečení |
| Životní styl | Zvládání stresu, normalizace spánku |
| Kontrola doprovodných onemocnění | Léčba imunodeficiencí a hormonálních poruch |
Předpověď
Prognóza onemocnění spojených s Malassezia furfur je ve velké většině případů příznivá. Seboroická dermatitida a lupy neohrožují život a nezpůsobují nevratné poškození kůže a vlasů, ale jedná se o chronická onemocnění s tendencí k relapsu. Při správné péči a včasném užívání antimykotik a protizánětlivých látek lze dosáhnout dlouhého období remise. [67]
U kojenců dětská seboroická dermatitida obvykle zcela odezní během prvních několika měsíců nebo let života, jakmile kůže dozraje a funkce mazových žláz se vrátí k normálu. Následně se kůže může stát buď normální, nebo náchylnou k jiným dermatózám, ale dětská forma seboroické dermatitidy zřídka přetrvává do dospělosti. [68]
U dospělých je průběh onemocnění do značné míry určen genetickou predispozicí, typem pleti, úrovní stresu a přítomností komorbidit. V případech neurologických patologií a imunodeficiencí může být seboroická dermatitida závažnější a vyžadovat pravidelné léčebné kúry; i v těchto případech však může komplexní přístup kontrolovat příznaky. [69]
Prognóza pityriasis versicolor je také příznivá. Antimykotická terapie může eliminovat aktivní infekci, ale pigmentové změny mohou přetrvávat několik měsíců po léčbě. Recidivy jsou možné, zejména v horkém podnebí, proto se někdy během teplého období doporučují profylaktické kúry lokálních antimykotik. [70]
Malassezia furfur a příbuzné druhy tedy obvykle způsobují benigní, ale chronické dermatózy. Úspěšná léčba a kvalita života pacienta závisí na včasné konzultaci s dermatologem, správné diagnóze, vhodné léčbě a dodržování individuálního plánu péče a prevence. [71]
Tabulka 14. Faktory ovlivňující prognózu onemocnění spojených s Malassezií
| Faktor | Dopad na prognózu |
|---|---|
| Stáří | Kojenci mají větší pravděpodobnost příznivého výsledku |
| Souběžná onemocnění | Imunodeficience a neurologická onemocnění zhoršují průběh onemocnění. |
| Dodržování terapie | Dobrá dodržování předpisů zlepšuje kontrolu symptomů |
| Péče o pleť | Správná péče snižuje četnost relapsů |
| Klima a životní styl | Horké klima a stres zvyšují riziko exacerbací |
Často kladené otázky
Otázka 1: Je Malassezia furfur „nakažlivá houba“, kterou lze přenést z jiné osoby?
Malassezia furfur je primárně normálním obyvatelem lidské kůže a je přítomna u většiny lidí. Spíše než o přímou „infekci“ se jedná spíše o případ, kdy se normální komenzál stává patogenním za příznivých podmínek: zvýšené maštění kůže, změněný mikrobiom a snížená imunita. Proto je důležitější kontrolovat rizikové faktory a řádně pečovat o pokožku, než se obávat kontaktu v domácnosti. [72]
Otázka 2. Je možné seboroickou dermatitidu vyléčit jednou provždy?
Seboroická dermatitida je chronické, opakující se onemocnění spojené s kožní reakcí jedince na Malassezii a množstvím produkovaného kožního mazu. Úplné odstranění predispozice je obvykle nemožné, ale dlouhodobé remise a minimální příznaky lze dosáhnout správnou péčí a používáním moderních produktů. Je důležité si uvědomit, že cílem terapie je kontrola onemocnění, nikoli jednorázová „kúra“ následovaná zapomněním. [73]
Otázka 3: Může seboroická dermatitida vést k trvalé ztrátě vlasů?
Ve většině případů je vypadávání vlasů spojené se seboroickou dermatitidou dočasné a je spojeno se zánětem a mechanickým poškozením pokožky hlavy. Po úspěšné léčbě a normalizované péči se růst vlasů obvykle obnoví. Trvalé vypadávání vlasů je možné pouze z jiných příčin, jako je androgenetická alopecie, jizvavé dermatózy a systémová onemocnění. [74]
Otázka 4. Stačí pouze léčivý šampon, nebo jsou potřeba další přípravky?
Pro mírné lupy a minimální příznaky často postačuje jeden léčivý šampon s antimykotickou složkou. Pro těžkou seboroickou dermatitidu obličeje a záhybů se silným svěděním nebo zánětem je obvykle nutná kombinace: šampon na pokožku hlavy plus antimykotikum a v případě potřeby protizánětlivý krém na obličej a další oblasti. Volbu režimu je nejlepší prodiskutovat s dermatologem. [75]
Otázka 5. Má smysl změnit stravu při léčbě seboroické dermatitidy?
Klasické klinické studie nepotvrzují striktní souvislost mezi seboroickou dermatitidou a konkrétními potravinami, jako je tomu například u potravinových alergií. Celkově zdravá strava s dostatečným množstvím zeleniny, zdrojů omega-3 mastných kyselin a mírnou konzumací jednoduchých cukrů však pomáhá udržovat normální stav pokožky a snižovat zánět. Důležitější je vyhnout se nedostatku vitamínů a minerálů, než zcela vyloučit jakoukoli jednu potravinu. [76]
Kdo kontaktovat?

