Lékařský expert článku
Nové publikace
Krvácení ze žaludečního vředu a 12-rektálního vředu
Naposledy posuzováno: 07.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
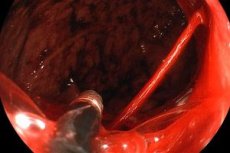
Vředová choroba žaludku je komplikována krvácením přibližně u každého desátého pacienta. Podle výzkumných údajů se zjevné krvácení vyskytuje u 10–15 % pacientů s vředovou chorobou žaludku a skryté krvácení, detekované pouze Gregersenovou reakcí a klinicky neprojevené, doprovází exacerbaci onemocnění. Dvanáctníkové vředy krvácejí 4–5krát častěji než žaludeční vředy. Krvácení je často prvním příznakem onemocnění.
Mechanismus vzniku krvácení spočívá v poškození cévy v oblasti vředu, která začne krvácet. Pokud je poškozena malá céva, je krvácení velmi malé, bez klinických projevů a je detekováno pouze Gregersenovou reakcí.
Zjevné krvácení z vředu je charakterizováno třemi hlavními syndromy:
- krvavé zvracení;
- dehtovité stolice;
- příznaky akutní ztráty krve.
Krvavé zvracení je nejtypičtější pro krvácení z žaludečního vředu a mnohem méně časté je u dvanáctníkového vředu. V druhém případě je krvavé zvracení pozorováno, protože obsah dvanáctníku s krví je vhozen do žaludku. Žaludeční obsah při krvavém zvracení obvykle vypadá jako kávová sedlina (tmavě hnědá), což je způsobeno přeměnou hemoglobinu v rozlité krvi vlivem kyseliny chlorovodíkové na hematin kyseliny chlorovodíkové, který má tmavou barvu. Krvavé zvracení se objevuje brzy po krvácení a někdy i po nějaké době. Pokud se krvácení rozvíjí velmi rychle a množství rozlité krve je velké, je možné zvracení šarlatové krve.
Dehtovitá stolice, melena (melena), je nejdůležitějším příznakem krvácení z dvanáctníkového vředu, obvykle se pozoruje po ztrátě více než 80–200 ml krve.
Meléna se vyznačuje tekutou nebo kašovitou konzistencí stolice a její černou barvou. Pod vlivem střevní flóry se z hemoglobinu v rozlité krvi tvoří černý sulfid železa. Typická stolice při meleně je černá, dehtově podobná, neformovaná (tekoucí, kašovitá), lesklá, lepkavá. Je nutné odlišit melénu od pseudomeleny, tj. černé formované stolice spojené s příjmem borůvek, bizmutu, střemchy ptačí, ostružin, přípravků železa. Na rozdíl od pravé melény má pseudomelena normální konzistenci a tvar.
Melénu lze také pozorovat při masivním krvácení z žaludečního vředu. V tomto případě krev nejen vybuchuje ze žaludku ve formě „kávové sedliny“, ale může se dostat i do dvanáctníku.
Je třeba poznamenat, že při intenzivním krvácení nemusí být stolice dehtovitá a může získat šarlatovou barvu.
Je třeba zdůraznit, že při krvácení z dvanáctníkového vředu se černá dehtovitá stolice neobjevuje v době krvácení, ale několik hodin nebo dokonce den po něm. Meléna se obvykle pozoruje po jednorázové ztrátě krve po dobu dalších 3-5 dnů.
Charakteristickým znakem ulcerózního krvácení je náhlé vymizení syndromu bolesti - Bergmanův příznak.
Obecné příznaky akutní ztráty krve
Závažnost celkových příznaků akutní ztráty krve závisí na její velikosti a rychlosti. Čím rychlejší je krvácení a čím masivnější je ztráta krve, tím výraznější jsou celkové poruchy.
Objem cirkulující krve (CBV) je 2,4 l/m2 tělesného povrchu u žen a 2,8 l/m2 tělesného povrchu u mužů, neboli 70 ml/kg tělesné hmotnosti u mužů a 65 ml/kg u žen. Průměrný CBV dospělého o hmotnosti 70 kg je 5 l, z čehož 2 l tvoří buněčné elementy (erytrocyty, leukocyty, krevní destičky) a 3 l plazma.
Ztráta krve asi 10 % BCC (400–500 ml) buď nezpůsobí celkové příznaky (tj. šok, pokles krevního tlaku, poruchy vědomí a další příznaky), nebo budou celkové poruchy slabě vyjádřeny (mírná nevolnost, zimnice, sucho a slaná chuť v ústech, celková slabost, mírný sklon ke snížení krevního tlaku).
Ztráta krve asi 10-15 % BCC je tělem dobře a rychle kompenzována uvolněním deponované krve do krevního oběhu.
Ztráta krve přibližně 15–25 % BCC (700–1300 ml) způsobuje rozvoj hemoragického šoku I. stupně (kompenzovaný, reverzibilní šok). Toto stádium šoku je dobře kompenzováno aktivací sympatoadrenálního systému, vysokým uvolňováním katecholaminů a periferní vazokonstrikcí. V této fázi se objevují následující příznaky:
- pacient je při vědomí, klidný nebo někdy poněkud vzrušený (agitovaný);
- kůže je bledá, ruce a nohy jsou studené;
- podkožní žíly na pažích ve zhrouceném stavu;
- puls zrychlený na 90-100 za 1 minutu, slabé plnění;
- Krevní tlak zůstává normální nebo má tendenci klesat;
- pozoruje se oligurie, množství vyloučené moči se sníží na polovinu (norma je 1-1,2 ml/min nebo 60-70 ml/h).
Ztráta krve je asi 25-45 % BCC (1300-1800 ml). Při takové ztrátě krve se rozvíjí dekompenzovaný reverzibilní hemoragický šok. V tomto případě aktivace sympatoadrenálního systému a vysoký periferní odpor nedokážou kompenzovat prudce snížený srdeční výdej v důsledku ztráty krve, což vede ke snížení systémového krevního tlaku a rozvoji následujících symptomů:
- bledost kůže je výrazně vyjádřena;
- cyanóza viditelných sliznic (rty, nos);
- dušnost;
- tachykardie, tlumené srdeční ozvy;
- puls je velmi slabý, tepová frekvence je až 120-140 za 1 minutu;
- Systolický krevní tlak pod 100 mm Hg, nízký pulzní tlak;
- oligurie (diuréza méně než 20 ml/h);
- Vědomí je zachováno, ale pacienti jsou neklidní a rozrušení.
Dušnost je způsobena zhoršením mozkového prokrvení, stejně jako rozvojem různého stupně „šokové plíce“ v důsledku zhoršené propustnosti cév plicního oběhu a přeplnění plic krví v důsledku krevního shuntu. Příznaky šokové plíce se rozvíjejí postupně, po 24–48 hodinách, a kromě dušnosti se projevují kašlem, rozptýleným suchým sípáním v plicích a v těžkých případech (v terminální fázi) obrazem plicního edému.
Ztráta krve 50 % nebo více z objemu bazálního krve (2000–2500 ml) způsobuje rozvoj těžkého hemoragického šoku (někteří autoři jej nazývají dekompenzovaným, nevratným). Druhý termín je poněkud libovolný, protože včasná a správně provedená terapie i v této fázi může vést ke zlepšení stavu pacienta.
Hlavní klinické příznaky:
- pacient je v bezvědomí;
- kůže je velmi bledá, pokrytá studeným, lepkavým potem;
- dušnost;
- puls je vláknitý, jeho frekvence je více než 140 za 1 minutu;
- systolický krevní tlak se někdy nestanoví;
- Charakteristická je oligurie.
Laboratorní a instrumentální údaje při akutním krvácení z žaludečního nebo dvanáctníkového vředu
- Kompletní krevní obraz. Vyvíjí se posthemoragická anémie. Stupeň anémie však není ukazatelem množství ztracené krve, protože akutní ztráta krve snižuje objem cévního řečiště. V prvních hodinách velké ztráty krve lze pozorovat mírný pokles hemoglobinu a počtu erytrocytů. 1-2 dny po zastavení krvácení se vyvíjí normochromní nebo hypochromní anémie (v důsledku hemodiluce - přechodu tekutiny z intersticiálních prostor do cévního řečiště za účelem zvětšení objemu BCC). Možný je také pokles počtu leukocytů a krevních destiček.
- EKG. Je zaznamenána sinusová tachykardie, někdy různé typy extrasystol. Difúzní změny v myokardu jsou charakteristické ve formě poklesu intervalu ST směrem dolů od izolinií a významného poklesu amplitudy vlny T v hrudních a standardních svodech. U starších lidí se negativní symetrická vlna T může objevit jako projev ischemických změn v myokardu.
- Rentgen hrudníku u těžkého hemoragického šoku odhaluje obraz plicního edému (snížená průhlednost plicní tkáně, výskyt ložisek infiltrace a ztmavnutí kořenů ve tvaru „motýla“).
- Fibrogastroduodenoskopie. Pokud existuje podezření na krvácení z vředu, a zejména pokud je krvácení z vředu přítomno, je třeba provést urgentní FGDS z diagnostických a terapeutických důvodů. Pokud je během FGDS zjištěna krvácející céva, měla by být pokud možno koagulována diatermokoagulací a laserovou koagulací, aby se krvácení zastavilo.
Stanovení stupně ztráty krve
Byly navrženy různé metody pro stanovení stupně krevní ztráty. Většina z nich hodnotí stupeň krevní ztráty ve vztahu k bazocelulárnímu objemu (BCC).
Výpočet Algoverova šokového indexu
Algoverův šokový index je poměr tepové frekvence k systolické hladině krevního tlaku.
Stanovení stupně ztráty krve pomocí Algoverova šokového indexu
Ukazatele šokového indexu |
Objem ztráty krve |
0,8 a méně |
10% skelná kubická buňka |
0,9–1,2 |
20% skrytá buňka |
1,3–1,4 |
30% skelná kubická buňka |
1,5 a více |
40% skelná kubická buňka |
Asi 0,6–0,5 |
Normální bazocelulární karcinom (BCC) |
Stanovení stupně ztráty krve podle Bryusova PG (1986)
Metoda je založena na definici následujících ukazatelů:
- celkový stav pacienta;
- hodnota krevního tlaku;
- tepová frekvence;
- hodnoty hemoglobinu a hematokritu.
Existují čtyři stupně závažnosti krvácení.
Mírné krvácení:
- deficit BCC nepřesahuje 20 %;
- stav pacienta je uspokojivý;
- může se objevit slabost a závratě;
- tepová frekvence až 90 za 1 minutu;
- Krevní tlak je normální nebo existuje tendence k jeho mírnému poklesu;
- obsah hemoglobinu nad 100 g/l;
- hematokrit vyšší než 0,30.
Střední závažnost ztráty krve:
- Deficit BCC v rozmezí 20-30 %;
- stav pacienta je středně těžký;
- je zaznamenána výrazná celková slabost, závratě a ztmavnutí před očima;
- tepová frekvence až 100 za 1 minutu;
- středně těžká arteriální hypotenze;
- obsah hemoglobinu 100-70 g/l;
- hematokrit 0,30–0,35.
Silné krvácení:
- Deficit BCC 30-40 %;
- stav pacienta je vážný;
- silná slabost, silné závratě, dušnost, možná bolest v oblasti srdce (zejména u starších osob a pacientů s ischemickou chorobou srdeční);
- tepová frekvence 100-150 za 1 minutu;
- Systolický krevní tlak klesá na 60 mm Hg;
- obsah hemoglobinu 70-50 g/l;
- hematokrit menší než 0,25.
Extrémně silné krvácení:
- Deficit BCC přes 40 %;
- stav pacienta je extrémně vážný;
- pacient je v bezvědomí, pokrytý studeným potem, kůže je bledá, sliznice jsou cyanotické, je dušnost;
- puls a krevní tlak nejsou stanoveny;
- hemoglobin pod 50 g/l;
- hematokrit menší než 0,25-0,20.
 [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
Stanovení stupně ztráty krve podle G. A. Barashkova (1956)
Metoda G. A. Baraškova je založena na stanovení relativní hustoty krve pomocí série roztoků síranu měďnatého s relativní hustotou od 1,034 kg/l do 1,075 kg/l.
Kapka žilní heparinizované krve se nakape do lahviček s roztokem síranu měďnatého. Pokud je hustota krve nižší než hustota roztoku, kapka okamžitě vyplave, pokud je vyšší, potopí se. Pokud kapka krve zůstane vznášena po dobu 3-4 sekund, znamená to, že jejich hustota odpovídá.
Krvácení z žaludečních a dvanáctníkových vředů je nutné odlišit od krvácení z jícnu, žaludku a střev jiné etiologie.

