Lékařský expert článku
Nové publikace
Ischemická neuropatie nervů: typy
Last reviewed: 08.07.2025

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
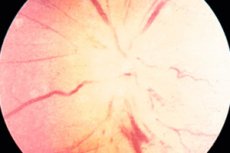
Když se řekne ischemická neuropatie, každý si okamžitě vzpomene na patologii zrakového nervu, způsobenou porušením krevního oběhu v jedné z částí oka. Přesněji řečeno, dokonce i v částech samotného nervu, které sousedí s oční bulvou. Intrabulbární a retrobulbární části jsou nejvíce náchylné k ischemickým lézím.
Ischemická optická neuropatie
Ischemická optická neuropatie zahrnuje 2 typy patologií, které se liší lokalizací léze zrakového nervu. Přední ischemická optická neuropatie je léze nervových vláken v intrabulbární oblasti, která je omezena bělimou a nachází se uvnitř oční bulvy. Jedná se o nejkratší úsek zrakového nervu (pouze 0,5 mm), ve kterém se nachází jeho disk.
Ischemické poruchy v optickém disku (u přední formy patologie je postižena retinální, chorioideální nebo sklerální vrstva) lze zaznamenat již v rané fázi i s pomocí konvenční oftalmoskopie.
Zadní ischemická optická neuropatie jsou změny v retrobulbárním (také známém jako intraorbitálním) úseku. Délka tohoto úseku je od 2,5 do 3,5 cm a nachází se mezi bělimou a orbitálním otvorem optického kanálu. Bohužel, narušení krevního zásobení nervů v tomto úseku na začátku patologie není patrné při oftalmoskopii nebo retinografii. Informativní budou pouze elektrofyziologické metody vyšetření a dopplerografie cév (karotické, oční a supratrochleární tepny).
Stejně jako v prvním případě postihuje onemocnění hlavně starší lidi. Zároveň je frekvence detekce této patologie u mužů výrazně vyšší než u žen.
Hlavním specifickým příznakem obou patologií je prudké snížení kvality vidění v důsledku cévního spasmu, blokády trombu nebo sklerotických změn. Není vyloučen ani vliv systémových onemocnění a akutní ztráty krve.
Ischemické procesy se však mohou vyskytovat nejen v oblasti zrakového nervu, ale i v jiných strukturách nervového systému. Příčinou neuropatií bude v každém případě porušení průtoku krve v cévách, které vyživují specifický nerv.
Ischemická neuropatie lícního nervu
Jedná se o lézi jednoho z nejmladších nervů v lebeční oblasti. Tento snadno zranitelný útvar nese důležitou funkci regulace mimiky. Jinými slovy, je zodpovědný za inervaci obličejových svalů. Je zřejmé, že snížení jeho funkce vede k výskytu podivné grimasy na obličeji, kterou člověk nedokáže ovládat. A ke zhoršení nervových vláken může dojít v důsledku poruchy krevního oběhu v jedné z cév procházejících v blízkosti určité větve lícního nervu.
Lícní nerv je poměrně složitá rozvětvená struktura, jejíž vlákna jsou propletena s vlákny jiných struktur zodpovědných za citlivost jazyka, slinění a slzení. V bezprostřední blízkosti jádra lícního nervu v hlubinách mozkového kmene se nacházejí také jádra dalších nervů (sluchového, abducens, trigeminálního). Možné je i poškození těchto nervových struktur, pak se příznaky poškození lícního nervu (půl zavřené oči a ústa, zkreslené rysy obličeje, povislé tváře atd.) mohou překrývat s příznaky, jako jsou změny vnímání chuti, strabismus, ztráta sluchu, slinění, nadměrné slzení atd.
Podle statistik je výskyt tohoto typu patologie přibližně 0,025 %. Léčba onemocnění je poměrně dlouhá – 21–30 dní a doba zotavení může trvat od 3 týdnů v mírných případech do šesti měsíců v pokročilých případech. Prognóza závisí na stupni poškození nervů. Úplná svalová paralýza dává poloviční prognózu. Úplné obnovení svalové pohyblivosti je pozorováno u poloviny pacientů. Při částečné paralýze se toto číslo zvyšuje na 85 %. U 1 z 10 pacientů může dojít k relapsu onemocnění.
V závislosti na stupni poškození lícního nervu je porucha mimiky nahrazena podivnou maskou. Při úplné svalové atonii se pozoruje zvláštní obraz. Obvykle je proces jednostranný, takže jedna polovina obličeje má stejný obvyklý výraz a druhá se mění v grimasu: chybí všechny vrásky na čele, kolem oka, v nasolabiálním trojúhelníku, víčko a koutek rtů klesají, oční štěrbina se neobvykle rozšiřuje a člověk nemůže oko úplně zavřít. Kvůli mírně pootevřeným ústům se objevují potíže s jídlem, zejména tekuté potravy, která se vylévá.
Tak pojďme dál, od hlavy dolů k tělu. V oblasti ramen vidíme nervový plexus sestávající z hrudních míšních a krčních nervů. Pod ním (podél paže) se rozbíhá několik krátkých a dlouhých větví a kterákoli z nich může být vystavena ischemickému poškození, pokud je narušen průtok krve cévou, která nerv vyživuje.
Jednou z dlouhých větví brachiálního plexu je střední nerv, který prochází bok po boku s brachiální tepnou axilární oblastí a poté se táhne podél mediálního okraje humeru. Ve spodní části ramene se ponoří pod Strutherův vaz, poté pronikne do tloušťky kulatého svalu, nazývaného pronator, a vystoupí na předloktí. V tomto místě nerv prakticky nemá žádné větve. Objevují se v oblasti předloktí a ruky.
V předloktí prochází nerv pod svaly zodpovědnými za flexní pohyby prstů. Zde je pod jeho kontrolou celá přední svalová skupina.
Mediánní nerv vstupuje do oblasti ruky zápěstním kanálem, který se také nazývá karpální tunel. Zde je nerv zodpovědný za inervaci svalů zodpovědných za pohyb palce a citlivost kůže na straně dlaně 3,5 prstů, včetně palce, bederních svalů a zápěstního kloubu.
Vzhledem ke zvláštní anatomické struktuře středového nervu jsou za jeho nejzranitelnější místa považovány tunely, kudy nerv prochází mezi svaly, vazy, klouby, kde může být sevřen spolu s blízkou tepnou, která nervu dodává výživu. Mezi tunelové syndromy patří: syndrom karpálního tunelu, syndrom kulatého pronatoru, syndrom Strutherova pásu atd.
Ischemická neuropatie středového nervu
Je zřejmé, že v tomto případě nemluvíme o ischemické neuropatii, ale o kompresně-ischemické neuropatii středových nervů, kde k ischemii dochází v důsledku komprese nervu a cév. Příčinou takové komprese mohou být zranění, nádory, zánětlivé a degenerativní procesy ve svalech a kloubech. Někdy je tunelový syndrom spojen s profesní činností a pravidelným plněním úkolů, při kterých dochází ke kompresi nervů a cév.
Za nejvýraznější příznaky patologie se považují: silná bolest, která může postihnout oblasti mediálního povrchu předloktí, ruky a prvních 3 prstů, otok postižené oblasti, výskyt tepla v této oblasti (při ischemii se často pozoruje reverzní reakce s cyanózou a hypotermií), někdy se objevuje necitlivost a brnění v ruce a dlani. Člověk nemůže sevřít prsty do pěsti, ohnout nebo ohnout palec, druhý prst se obvykle také neohýbá a při ohnutí třetího se eliminují určité obtíže.
Ischemická neuropatie ulnárního nervu
Loketní nerv je další dlouhá větev brachiálního plexu, která může být stlačena spolu s cévami, které ji vyživují, což vede k kompresně-ischemické neuropatii loketního nervu. Tento nerv také dává větve, pouze začínající od předloktí, ale je zodpovědný za inervaci flexoru ulnaris, ruky, některé části hlubokého flexoru prstů, svalu zodpovědného za addukci palce, interosseálních a bederních svalů, svalů posledního prstu, kůže dlaní a prstů.
Spolu s ulnární tepnou prochází nerv loketním kanálem (známým také jako ulnární kanál) a Guyonovým kanálem v oblasti zápěstí, kde se nejčastěji pozoruje jejich komprese, která je doprovázena slabostí ruky, kvůli které člověk nemůže provádět obvyklé pohyby (vzít něco do ruky, psát text, hrát na klávesnici atd.). Charakteristickým syndromem patologie je také necitlivost, která se projevuje v oblasti malíčku a části prsteníčku, stejně jako na vnější straně dlaně.
Člověk může pociťovat nepohodlí a bolest v lokti, která často vyzařuje do zápěstí a ruky. Prostřední a vnější falangy prstů jsou neustále ohnuté, což vytváří dojem tlapy predátora s drápy.
Příčiny patologie jsou identické s předchozím typem neuropatie. Jedná se o zranění, záněty, revmatické změny, stejně jako provádění určité práce a špatné návyky, které vedou ke stlačení nervu v oblasti lokte nebo zápěstí.
Další dlouhá větev, která vychází z brachiálního plexu, se nazývá radiální nerv. Vede podél zadní části podpaží a spočívá v průsečíku širokého zádového svalu (m. latissimus dorsi) a šlachy trojhlavého svalu pažního (m. triceps brachii). Zde může dojít ke kompresi radiálního nervu.
Nerv poté prochází podél humerální drážky a spirálovitě obtáčí samotnou kost, kde může být také vystaven kompresi. Komprese tohoto nervu je možná i v oblasti lokte, kde prochází podél vnitřní části loketního ohybu a poté sestupuje do ruky ve formě dvou větví: povrchové a hluboké.
Ischemická radiální neuropatie
Radiální nerv je zodpovědný za inervaci svalů, které natahují předloktí a ruku, unášejí palec, natahují proximální falangy prstů a otáčejí dlaň nahoru, poskytují citlivost lokti, zadní straně ramene, zadní straně předloktí, části ruky a prvních 3 prstů s výjimkou extrémních (distálních) falang.
Ischemická neuropatie radiálního nervu může být způsobena jeho kompresí v důsledku traumatu, nádorů, předčasného odstranění škrtidla, častého pravidelného ohýbání paže v lokti nebo zápěstí, komprese během spánku. Ke kompresi v oblasti podpaží dochází v důsledku používání berlí nebo při opírání se o nohu pokrčenou v koleni vsedě. Komprese radiálního nervu v oblasti zápěstí je možná při nošení pout.
Příčinou ischemické neuropatie mohou být zánětlivé a degenerativní změny v tkáních v oblasti radiálního nervu a cév, které jej vyživují. Ischemie může být také důsledkem infekčních systémových onemocnění a těžkých intoxikací.
Pokud mluvíme o nervové lézi v podpaží, příznaky budou obtíže s natažením paže v oblasti předloktí, ruky a článků prstů nejblíže dlani. Dochází k silnému oslabení ruky. I když jsou paže zvednuty, ruka stále zůstává viset. Osoba nemůže pohnout palcem do strany, cítí necitlivost a brnění na hřbetu prvních 3 prstů, i když citlivost distálních článků prstů zůstává zachována.
Pokud je nerv postižen ve spirálním kanálku, loketní reflex a extenze paže v lokti nejsou narušeny, stejně jako citlivost zadní strany ramene.
Pokud je postižen nerv v blízkosti loketního kloubu, člověk pociťuje bolest a necitlivost na hřbetu ruky při každém ohnutí paže v lokti. V tomto případě může citlivost předloktí zůstat normální nebo mírně snížená.
Poškození nervů v oblasti zápěstí je charakterizováno dvěma syndromy: Turnerovým (s zlomeninami) a radiálním tunelem (s kompresí povrchové větve). V obou případech dochází k znecitlivění hřbetu ruky a prstů a na hřbetu palce se objevuje pocit pálení a bolesti, který se může rozšířit po celé paži.
V oblasti horních končetin se nachází několik dalších krátkých nervů (dlouhý hrudní, podklíčkový, axilární, supra- a subskapulární nerv atd.), stejně jako dlouhé větve: musculocutane a mediální nerv předloktí. Všechny mohou být také vystaveny ischemii, ale k tomu dochází mnohem méně často než u výše popsaných nervů.
Ischemické neuropatie horních končetin již nejsou patologií stáří. Jsou typičtější pro mladé lidi a osoby středního věku, tj. pro populaci v produktivním věku.
A co nám prozradí nervy dolních končetin, pro které ischemická neuropatie také není něčím nepředstavitelným, zvláště s ohledem na časté případy křečových žil a poranění nohou?
Činnost svalů našich nohou je řízena dvěma typy nervových plexů. Jeden z nich se nazývá bederní, druhý - sakrální. Z bederního plexu vychází několik větví, které procházejí v iliako-sternální a tříselné oblasti, v oblasti genitálií a stehen. Bederní plexus zahrnuje také laterální a obturátorový nerv.
Všechny tyto větve se podílejí na inervaci svalů a kůže pánve a stehen a mohou být ve větší či menší míře vystaveny ischemii, ale ne tak často jako nervy sakrálního plexu.
Sakrální plexus má 3 části: kostrč, genitální a sedací. Ale ze všech nervových vláken sakrálního plexu je nejčastěji poškozen největší z nervů, nazývaný sedací, protože probíhá v hýždích, a jeho větve - peroneální a tibiální nerv. Ischiatický nerv se rozvětvuje do dvou nestejných větví v druhé polovině délky stehna poblíž podkolenní jamky.
Ischiatický nerv prochází uvnitř pánve a zvláštním otvorem vychází na její zadní ploše, ponořuje se pod piriformis sval, probíhá podél stehna po jeho zadní části a dělí se nedaleko od podkolenní jamky. Díky tomuto nervu můžeme nohu ohnout v koleni.
Poškození sedacího nervu je možné podél celé jeho trasy v důsledku traumatu, nádorových procesů, hematomů, aneurysmat a prodloužené komprese. Nejčastěji je však stlačen svalem piriformis, změněným v důsledku různých patologií páteře nebo nesprávně podané intramuskulární injekce.
Poškození sedacího nervu, stejně jako dalších nervových struktur, je možné i při systémových infekčních a zánětlivých patologiích a toxických účincích na tělo.
Mezi příznaky poškození sedacího nervu patří pronikavá bolest podél nervu, omezení pohybu končetiny, necitlivost a brnění v zadní části nohy a chodidla a potíže s ohnutím nohy v koleni.
Neuropatie sedacího nervu je co do četnosti druhá, hned po patologii jedné z jeho větví – peroneálního nervu. Tento nerv, procházející pod kolenem, se rozdvojuje na začátku fibuly. Hluboká a povrchová větve se tak stávají pokračováním nervu. První probíhá podél vnějšího povrchu holeně a horní strany chodidla, druhá podél anterolaterální části holeně s přechodem do mediální části, kde nerv proniká pod kůži a větví se na dvě části. Tyto části se nazývají intermediární a mediální kožní nerv.
Hluboká část peroneálního nervu je zodpovědná za inervaci svalů, které natahují chodidlo a prsty, a také zvedají vnější okraj chodidla. Povrchová větev řídí svaly, které zajišťují rotaci a plantární flexi chodidla, jeho citlivost, inervuje kůži mezi prsty a na spodní části holeně.
Nejčastěji je fibulární nerv postižen v oblasti hlavice fibuly a v místě, kde nerv vystupuje z chodidla. Komprese nervu a blízkých cév v těchto oblastech se nazývá syndrom horního a dolního tunelu. Kromě komprese, včetně nošení těsné obuvi a dlouhodobé imobilizace končetiny, zranění, systémových infekcí a intoxikací, mohou být příčinou onemocnění změny svalové a kloubní tkáně způsobené onemocněními páteře. Méně často je onemocnění způsobeno nádory, patologií pojivové tkáně a metabolickými poruchami.
Neuropatie peroneálního nervu
Cévní poruchy (například křečové žíly nebo cévní trombóza) a komprese jsou však považovány za nejčastější příčiny vzniku ischemické nebo kompresně-ischemické neuropatie peroneálního nervu.
Při ischemické a kompresní povaze patologie se příznaky onemocnění objevují postupně, jejich intenzita se s časem zvyšuje. Porážka peroneálního nervu v místě větvení pod kolenem je charakterizována problémy s extenzí chodidla a prstů. Chodidlo zůstává ohnuté směrem dolů, což představuje určité obtíže při chůzi. Člověk musí silně zvedat nohy, aby se prsty nedotýkal podlahy (kohoutí nebo koňská chůze). Pacient může také pociťovat bolest ve vnější části holeně nebo chodidla.
Pokud je hluboká větev peroneálního nervu postižena ischemickým poškozením, pokles nohy není tak výrazný, ale přetrvávají obtíže v jejím natahování a pohybu prstů. Zaznamenává se snížení citlivosti hřbetu nohy a prostoru mezi prvními dvěma prsty. Pokud onemocnění trvá delší dobu, je možné si všimnout poklesu mezikostních prostorů na hřbetu nohy.
Při neuropatii povrchové větve peroneálního nervu dochází ke snížení citlivosti laterálních ploch dolní končetiny a mediální oblasti hřbetu chodidla. Pacient může pociťovat bolest na stejných místech. Flexe prstů není narušena, ale rotace chodidla je poněkud oslabena.
Ischemická neuropatie tibiálního nervu
Tibiální nerv prochází středem popliteální jamky, mezi mediální a laterální hlavou masitého lýtkového svalu (m. gastrocnemius), poté mezi flexory prstů a ponořuje se do lumen hlezenní vidlice. Odtud nerv vstupuje do tarzálního kanálu, kde je spolu s jednou z tibiálních tepen pevně fixován flexorovým retainerem. V tomto kanálu nejčastěji dochází ke kompresi nervu.
Holenní nerv řídí pohyb a citlivost kůže a svalů zodpovědných za flexi chodidla a dolní končetiny, ohýbání chodidla dovnitř, různé pohyby prstů a extenzi distálních falangů prstů.
Kromě komprese v oblasti tarzu může být ischemická neuropatie tibiálního nervu způsobena zraněními (často takovými zraněními trpí sportovci), deformacemi nohou, prodlouženým pobytem v nepohodlné poloze, onemocněními kolenního kloubu a kotníku, nádorovými procesy, metabolickými poruchami, cévními patologiemi (například vaskulitidou, při které dochází k zánětu a destrukci cévních stěn).
Pokud je tibiální nerv postižen v oblasti pod kolenem, klinický obraz patologie naznačuje porušení flexe nohy směrem dolů (u peroneální patologie je situace opačná, i když v obou případech je neschopnost stát na špičkách). Během pohybu člověk klade důraz na patu a snaží se neopírat se o prsty. Zadní skupina svalů dolní končetiny a chodidla postupně atrofuje a chodidlo začíná připomínat drápatou tlapu zvířete (stejná situace je pozorována u neuropatie loketního nervu).
Porucha citlivosti je pozorována na zadní straně holeně a na dolní třetině její přední části, v oblasti chodidla. Citlivost je snížena na celém povrchu prvních 3 prstů a na zadní straně 5. prstu. Čtvrtý prst je částečně postižen, protože je inervován jinými nervy.
Pokud je neuropatie traumatické povahy, pak se naopak může citlivost nadměrně zvýšit a kůže otéct.
Stlačení nervu a cév, které jej vyživují, v tarzálním kanálku se projeví pálivou a bodavou bolestí v oblasti chodidla, která vyzařuje do lýtkového svalu. Bolest se zesiluje při běhu a chůzi a také při dlouhém stání. Na obou okrajích chodidla je pozorována patologicky zvýšená citlivost. Postupem času se chodidlo zplošťuje a prsty se mírně ohýbají dovnitř. Pokud klepete kladívkem v oblasti Achillovy šlachy, pacient si bude stěžovat na bolest v tomto místě.
Poškození mediálního nervu na chodidle se projevuje bolestí na vnitřním okraji chodidla a v dorzální oblasti prvních 3 prstů. Pokud poklepete (poklepete) v oblasti člunkové kosti, pak se v palci ucítí ostrá bodavá bolest.
Komprese nervu v tarzálním kanálu a poškození mediální větve tibiálního nervu jsou typické pro osoby s vysokou fyzickou aktivitou, sportovce, turisty. Nejčastěji jsou vyvolány dlouhodobou chůzí nebo během.
Porážka větví tibiálního nervu v oblasti prstů je typická pro lidi s nadváhou, kteří milují podpatky. Tato patologie je tedy typičtější pro ženy. Je charakterizována syndromem bolesti, který začíná u klenby nohy. Bolest je pociťována u kořene nohy a proniká také do prvních 2-4 prstů, zesiluje se při stání nebo chůzi.
Poškození větví tibiálního nervu v oblasti paty, způsobené dlouhodobou chůzí bez bot nebo na tenkých podrážkách, a také dopadem na patu při skoku z výšky, se projevuje bolestí a silným snížením citlivosti v této oblasti. Někdy si však pacienti stěžují na nepříjemné pocity v patě (brnění, lechtání atd.) nebo zvýšenou citlivost na dotek (dotyk tkání je bolestivý). Kvůli strachu z takových příznaků se člověk snaží chodit, aniž by šlápl na patu.
Je třeba říci, že naše tělo je ovinuto obrovskou sítí prolínajících se nervů a cév. Narušení průtoku krve v jakékoli části těla může snadno vést k poškození nervů, tj. k rozvoji ischemické neuropatie. A ačkoli příčiny takových poruch mohou být zcela odlišné, důsledky poškození nervů vždy ovlivňují kvalitu života pacienta, omezují pohyb, schopnost pracovat a někdy i komunikovat, což ovlivňuje psychoemoční stav člověka.

